Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Medicina Experimental y Salud Publica
versión impresa ISSN 1726-4634
Rev. perú. med. exp. salud publica v.27 n.1 Lima mar. 2010
REVISIÓN
Revisión sistemática de evaluaciones económicas de fármacos antivirales para el tratamiento de la hepatitis B crónica
Economic evaluation of antiviral treatment for chronic hepatitis B: a systematic review
Lely Solari1,a, Gisely Hijar1,b, Renzo Zavala1,c, Juan Manuel Ureta1,d
1 UNAGESP (Unidad de Análisis y Generación de Evidencias en Salud Pública) Centro Nacional de Salud Pública, Instituto Nacional de Salud. Lima, Perú.
a Médico infectóloga; b Bióloga; c Médico; d Médico epidemiólogo.
RESUMEN
Objetivo. Revisar la evidencia disponible acerca de la costo-efectividad de los regímenes antivirales en el tratamiento de la hepatitis B crónica. Material y Métodos. Se realizó una revisión sistemática de las bases de datos de MEDLINE, LILACS, NICE guidelines y COCHRANE sobre evaluaciones económicas de regímenes antivirales para el tratamiento de hepatitis B crónica. Se incluyó los estudios originales, revisiones sistemáticas y guías de manejo conteniendo información acerca de la costo-efectividad de dicho tratamiento. Se registró las características y resultados de los documentos obtenidos. Resultados. Se obtuvo 29 artículos originales, cuatro artículos de revisión y cuatro guías de manejo clínico. La mayoría de las publicaciones fueron hechas en los cinco últimos años. Los autores tenían conflicto de interés, por trabajar en la industria farmacéutica, en 73% de los artículos originales. El 93% de los artículos que evalúan costo-efectividad de brindar tratamiento para hepatitis B crónica frente a manejo de complicaciones, encuentran que es costo-efectivo el tratamiento antiviral; 3/6 estudios que evalúan lamivudina frente a otros esquemas la encuentran como estrategia dominante, 3/5 encuentran a entecavir como estrategia dominante, 1/1 a tenofovir como dominante, 1/4 a interferón convencional como dominante y ninguno encuentra a adefovir ni interferón pegilado como estrategia dominante. Conclusiones. Consideramos que la evidencia disponible sugiere que brindar tratamiento antiviral para hepatitis B crónica sea una intervención costo-efectiva para muchos sistemas de salud, incluyendo el nuestro, con índices variables de costo-efectividad de acuerdo con los esquemas evaluados. Idealmente, se debe realizar evaluaciones económicas locales en este aspecto.
Palabras clave: Análisis costo-beneficio; Economía en Atención de Salud y Organizaciones; Hepatitis B; Agentes Antivirales; Revisión de la Utilización de Drogas.
ABSTRACT
Objective. To revise the available evidence on the cost-effectiveness of antiviral regimens for treatment of chronic hepatitis B. Material and methods. We performed a systematic revision on MEDLINE, LILACS NICE and COCHRANE databases, searching for economic evaluations of antiviral regimens for treatment of chronic hepatitis B. We included original studies, systematic revisions and management guidelines including information on the cost-effectiveness of this treatment. We registered the characteristics and results of the retrieved documents. Results. We obtained 29 original papers, 4 revision articles and 4 management guidelines. Most of these publications have been done in the last 5 years. There was conflict of interest in 73% of original articles, due to authors working for the pharmaceutical industry. 93% of articles that evaluate the cost-effectiveness of giving treatment for chronic hepatitis B against management of its complications find that it is indeed cost-effective to give antiviral treatment. 3/6 studies that evaluate lamivudine against other drugs find it as a dominant strategy, 3/5 find entecavir as the dominant strategy, 1/1 find tenofovir dominant, ¼ find conventional interferon as dominant and none of them find adefovir or pegylated interferon as dominant strategies. Conclusions. We consider that the available evidence suggests that to give antiviral treatment for chronic hepatitis B is a cost-effective intervention for many health systems, including ours. It has varying indexes of cost-effectiveness according to the evaluated regimens. Ideally , we should perform local economic evaluations in this issue.
Palabras clave: Análisis costo-beneficio; Economía en Atención de Salud y Organizaciones; Hepatitis B; Agentes Antivirales; Revisión de la Utilización de Drogas.
INTRODUCCIÓN
Diversos fármacos antivirales han sido introducidos en los últimos años para el tratamiento de la hepatitis B crónica, con grados variables de efectividad y disminución de la progresión de enfermedad hepática (1). Algunos de ellos, como la lamivudina y el interferón alfa, ya vienen circulando varios años en el mercado y existe abundante evidencia acerca de su acción antiviral y efectos a largo plazo. Sin embargo, en referencia a fármacos con menos años de circulación, como el entecavir y últimamente el tenofovir, la evaluación de su efectividad e impacto a largo plazo ha sido menos documentada, puesto que son menos los ensayos clínicos publicados con períodos largos de seguimiento (2). Algo similar ocurre con las evaluaciones económicas de dichos fármacos.
Desde 1995 (3) se han publicado varias evaluaciones económicas de los tratamientos de hepatitis B crónica, con la finalidad de determinar si es una intervención que se justifica en términos de costo-efectividad para los sistemas de salud. Estos estudios, sin embargo, difieren ampliamente entre sí en cuanto al tipo de pacientes incluidos, esquemas terapéuticos, unidades de medida, y contextos (sistemas de salud) en los que se evalúan, por lo cual las conclusiones a las que llegan en muchas oportunidades son diferentes (4).
El Perú es un país de ingreso económico medio-bajo (5) y con el presupuesto asignado a salud más bajo de la región (6). Tiene zonas de alta endemicidad de hepatitis B, coincidentes con áreas de pobreza y extrema pobreza y de baja accesibilidad geográfica. En la actualidad, el Ministerio de Salud, tal como en otros países (7), viene evaluando la posibilidad de incluir dentro de sus intervenciones de control de la enfermedad, tratamiento antiviral gratuito para los casos de hepatitis B crónica que ya han sido diagnosticados y que en la actualidad no tienen acceso a terapia específica.
En el contexto de un país con escasos recursos, es importante tomar en cuenta diversos elementos para poder escoger las estrategias de intervención más adecuadas para su realidad. Uno de estos es el análisis de la costo-efectividad de las intervenciones, valorada por medio de evaluaciones económicas. Resulta de mucha utilidad analizar la información disponible y tomarla como un sustrato adicional en la toma de decisiones en la elección de los regímenes terapéuticos para pacientes con hepatitis B crónica a ser financiados por el Ministerio de Salud.
El objetivo del presente estudio es revisar los estudios publicados acerca de la evaluación económica del tratamiento antiviral para hepatitis B crónica, para, a su vez, sistematizar la evidencia existente sobre este aspecto de la terapia antiviral.
MÉTODOLOGÍA
Se realizó una búsqueda sistemática de la literatura para identificar los artículos originales, de revisión y guías de práctica publicada acerca de evaluaciones económicas de los diversos antivirales que hay disponibles para el tratamiento de la hepatitis B crónica. Se debe mencionar que el presente protocolo no cuenta con número de registro en las bases de datos internacionales de metaanálisis.
CRITERIOS DE ELEGIBILIDAD
Artículos originales, de revisión y guías de manejo que informan resultados sobre análisis económicos de tratamiento de hepatitis B crónica, y cuya unidad de medida refleje un análisis de costo-efectividad, costoutilidad o costo-beneficio (costo/año de vida ajustado a calidad (AVAC), razón de costo incremental (RCI) por AVAC, costo por objetivo clínico (DNA indetectable, enzimas hepáticas normales), etc. Se excluyó los ensayos clínicos sin evaluación económica, los estudios económicos que sólo analizaban los costos de los tratamientos y los estudios que evaluaron tratamiento antiviral para pacientes que ya estaban en estadio de cirrosis, hepatocarcinoma u otra complicación grave asociada con hepatitis B.
FUENTES DE INFORMACIÓN
Se consultó las bases de datos de MEDLINE, COCHRANE COLLABORATION, LILACS y NICE GUIDELINES. Para la búsqueda en MEDLINE, se utilizó la siguiente estrategia: hepatitis b AND treatment AND (cost-effectiveness OR cost-utility OR cost-benefit OR economic analysis), sin límites. Para la búsqueda en Cochrane Collaboration se utilizó las palabras clave hepatitis B AND treatment AND effectiveness, no aplicándose límite alguno. Para la búsqueda en LILACS se utilizó las palabras clave: hepatitis B Y tratamiento y efectividad. Por último, se realizó la búsqueda en la base de datos de NICE GUIDELINES con los términos hepatitis B AND treatment AND cost. La búsqueda se realizó hasta el 20 de enero de 2010. No se tomó contacto con los autores de las publicaciones.
SELECCIÓN DE ESTUDIOS
Basado en la lectura de los resúmenes obtenidos en la búsqueda bibliográfica, se seleccionó los artículos originales que incluían algún tipo de análisis económico de tratamiento de hepatitis B crónica. Se excluyó las publicaciones referentes a cirrosis y las que no estaban en español, inglés, francés o portugués. No hubo restricciones de fecha de publicación, país de desarrollo del estudio, tipo de pacientes incluidos (antígeno e positivos o negativos), o tipos de modelo matemático utilizado para hacer los cálculos económicos. Si una publicación contenía revisión de la literatura pero, al mismo tiempo, realizaba un análisis económico de novo, era considerada original independientemente de su clasificación en la base de datos de la que fue obtenida.
PROCESO DE RECOLECCIÓN DE DATOS
Una vez seleccionados los artículos, todos ellos fueron evaluados de manera independiente por un mínimo de dos de los cuatro investigadores del estudio. Los investigadores consignaron las características básicas de publicación (año, revista, país en el que se desarrolló el estudio y tipo de perspectiva de sistema de salud, conflicto de interés), las características de diseño de los estudios (número de pacientes, rango etario, estado de antígeno e, tipo de modelo matemático, tiempo de seguimiento, tratamientos evaluados, unidad de medida), los resultados (costo/AVAC o según corresponda la unidad, estrategia dominante, estrategias costo-efectivas y no costo-efectivas) y sus conclusiones (si el régimen evaluado fue costo-efectivo, estrategia dominante). Las discrepancias fueron resueltas por acuerdo verbal. Los artículos de revisión y guías fueron analizadas por un investigador del estudio, quien consignó, asimismo, las características basales ya descritas, el número de artículos incluidos, metodología de la revisión, resultados finales y conclusiones.
SÍNTESIS DE LOS RESULTADOS
En el caso de los estudios que informaban los costos en monedas distintas al dólar americano, los resultados obtenidos se convirtieron de la moneda local a dólares americanos de acuerdo al tipo de cambio en el año de publicación para permitir comparaciones. Se sintetizó los artículos de acuerdo con la unidad de medida.
RESULTADOS
SELECCIÓN DE ESTUDIOS
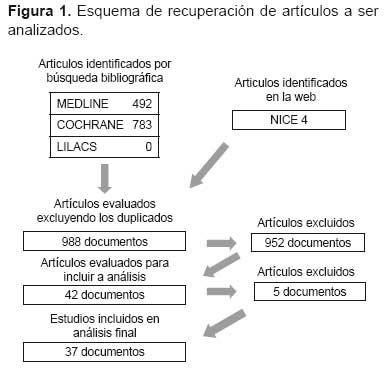
En MEDLINE, se obtuvo 492 referencias, cuyos resúmenes fueron revisados manualmente y se seleccionaron 37 referencias para revisión de texto completo (3,4,8-42), de ellas, tres fueron excluidas debido al idioma (coreano y chino) (8-10) y una debido a que la población de estudio era de pacientes con cirrosis (11), por lo que finalmente fueron revisadas 29 publicaciones originales (3,4,12-38) y cuatro artículos de revisión (39-42).
En COCHRANE, se obtuvo 227 referencias en la Base de datos Cochrane de revisiones sistemáticas, 25 en la de Resúmenes de calidad evaluada, 362 en el Registro Cochrane de ensayos clínicos y 169 en el Registro de Evaluaciones económicas. De la revisión manual de sus abstractos, se seleccionó cinco publicaciones para revisión de texto completo, sin embargo, estas coincidían con las ya seleccionadas en MEDLINE.
En LILACS no se encontró artículos relacionados con la búsqueda.
En NICE GUIDELINES se obtuvo cinco guías del NHS acerca de tratamiento de hepatitis B (43-47), sin embargo, se excluyó la Guía sobre Telvibudina debido al poco sustento para el uso de este fármaco (Figura 1).
Las publicaciones analizadas se dividieron de acuerdo con tres categorías: estudios originales (29), estudios de revisión (4) y guías de manejo (4), en total 37. Los estudios difieren ampliamente en cuanto a criterios de elegibilidad de los pacientes incluidos (antígeno e positivo, negativo o ambos), contexto geográfico y de sistema de salud. También han sido distintos los esquemas terapéuticos comparados y sus duraciones. Por último, se debe tomar en cuenta que las metodologías de cálculo utilizadas para la cuantificación de los AVAC (años de vida ajustados a calidad), o las otras unidades de costo/efectividad elegidas, son disímiles entre sí, por ejemplo, algunos extrapolan resultados de ensayos clínicos cortos a la duración de la vida, etc.
CARACTERÍSTICAS GENERALES DE LAS PUBLICACIONES
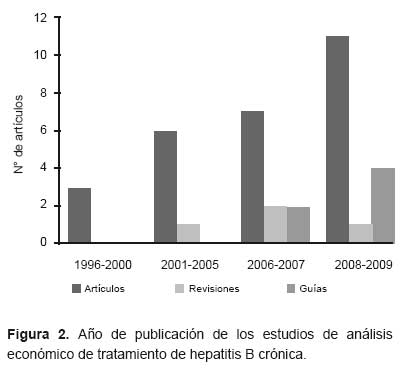
La Figura 2 muestra que el número de publicaciones sobre el tema se ha incrementado progresivamente en los últimos años.
Asimismo, se debe notar que Europa es el continente donde más se ha publicado sobre el tema, pues tienen 12 (31,6%) publicaciones y la más alta cantidad de guías publicadas. Sin embargo, en Norteamérica también se presentan varias publicaciones y es el lugar donde más artículos originales se ha publicado, seguido de Asia.
También se analizó la presencia de conflictos de interés consignado por los autores de las respectivas publicaciones. Se consideró que existía conflicto de interés cuando los autores expresamente lo declaraban como tal o cuando declaraban ser financiados por el laboratorio farmacéutico que producía alguna de las drogas evaluadas. De las publicaciones en general, 21 (54%) de los autores referían tener conflicto de interés, 40,5% declaraban no tenerlo y 5,4% no especificaba. De los artículos originales el 73% de los autores declara ron tener conflicto de interés.
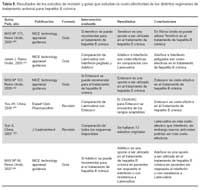
Primero se observó el aspecto de la costo-efectividad de dar tratamiento antiviral en los casos de hepatitis B crónica frente a brindar únicamente manejo de soporte. Esto fue analizado por 14 estudios originales. De estos, cinco estudian la costo-efectividad de dar lamivudina, seis de interferón alpha, uno de entecavir y dos de lamivudina seguida de adefovir, frente a no dar tratamiento (o sólo manejo médico de soporte y de las complicaciones). Los hallazgos de dichos estudios se presentan en la Tabla 1. Cabe mencionar que la mayoría de estos estudios tomaron como costo basal el de una cohorte de pacientes con hepatitis B crónica sin tratamiento, los costos asociados con el manejo de las cirrosis, tanto compensadas como descompensadas y los asociados con el manejo de hepatocarcinoma, desde el punto de vista del sistema de salud.
Como se puede apreciar, 13/14 (93%) de los artículos concluyen que sí es costo/efectivo brindar tratamiento antiviral para hepatitis B crónica, con rangos de costos que van entre $934 a $22088 RCI/AVAC para interferón, $1024 a 12703 RCI/AVAC para lamivudina y $27184 para entecavir. El único estudio que concluye que no es costo-efectivo brindar tratamiento antiviral para los casos de hepatitis B crónica es un estudio de la India, en el cual se menciona que el nivel de costos que ellos hallan ($6000 RCI/AVAC) es demasiado alto para su sistema de salud.
Adicionalmente, se describen los artículos de revisión/ guías acerca del tema encontrados, cuyos resultados coinciden con los artículos originales para el contexto en el que fueron desarrollados (Tabla 2).
En cuanto al análisis de la costo-efectividad de los distintos esquemas antivirales, este fue dividido en dos partes: la primera parte referente a los estudios que comparan sólo dos regímenes de tratamiento entre sí y la segunda a aquellos que comparan varios regímenes de tratamiento a la vez.
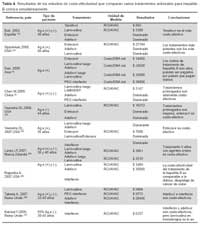
En cuanto al análisis de estudios que comparan dos regímenes de tratamiento entre sí, se encontró nueve estudios originales que examinaron este aspecto. Los resultados se muestran en la Tabla 3.
Estos estudios difieren entre sí en lo referente a tipo de pacientes, esquemas terapéuticos y contextos. Como se puede apreciar, cinco de los estudios comparan entecavir con lamivudina, y todos ellos concluyen que entecavir es una intervención costo/efectiva frente a lamivudina en los rangos de RCI/AVAC de $/3142-$12843. Asimismo, tres de los estudios comparan peginterferon con lamivudina, encontrando asimismo que es una estrategia costo/efectiva para sus respectivos contextos frente a lamivudina a rangos de RCI/AVAC de $/10900- $16618. El que muestra el más alto costo incremental por AVAC ganado es el adefovir, con $20904. Debe considerarse que estos son costos incrementales por año de vida ganado por encima de los costos propios de lamivudina.
En cuanto al análisis de estudios que comparan varios tratamientos antivirales al mismo tiempo, este punto fue examinado por diez estudios originales. Los resultados se muestran en la Tabla 4.
A continuación se describen los hallazgos de costoefectividad para cada uno de los antivirales:
Lamivudina. En tres de seis estudios que evaluaron lamivudina como monoterapia, encuentran que es la terapia dominante (más costo efectiva, en el rango de $3388-$5884 RCI/AVAC) sobre otros antivirales evaluados como adefovir, interferón y entecavir y uno lo encuentra como segunda opción luego de tenofovir. En tres de cinco estudios que la evalúan seguida de terapia de rescate con adefovir o entecavir tras la aparición de resistencia, encuentran que es la estrategia más costo efectiva (en el rango de $3147 a $20500 RCI/AVAC), y un artículo encuentra que es la segunda opción luego de entecavir.
Entecavir. De cinco estudios que evaluaron entecavir contra otras terapias, tres encuentran que es la estrategia dominante (a un rango de $7600- $27184 RCI/AVAC) y uno lo encuentra como segunda opción a $16272 RCI/AVAC.
Adefovir. De siete estudios que evalúan adefovir como monoterapia frente a otros antivirales, ninguno lo encuentra como alterativa dominante. De dos estudios que lo usan como parte de una secuencia, ninguno lo encuentra como alternativa dominante.
Interferón. En uno de cuatro estudios que evaluaron interferón convencional frente a otros antivirales, lo define como estrategia dominante a un rango de $6337 RCI/AVAC.
Peginterferón. De tres estudios que evaluaron peginterferón contra otros antivirales, ninguno lo encontró como terapia dominante.
Tenofovir. Un estudio evalúa tenofovir como terapia de primera línea en comparación con otras terapias y encuentra que es la estrategia dominante a $882 RCI/ AVAC.
Adicionalmente, se describen los artículos de revisión/ guías acerca del tema encontrados (Tabla 5).
Como se puede apreciar, ninguna revisión o guía de las evaluadas desaconseja el uso de algún antiviral en especial, basada en la evaluación económica, para sus respectivos contextos
DISCUSIÓN
Existen muchos estudios de evaluación económica de tratamiento antiviral para hepatitis B crónica en la literatura médica. Estos difieren ampliamente entre sí en cuanto a criterios de elegibilidad de los pacientes incluidos, contexto geográfico y de sistema de salud, esquema terapéutico y su duración, unidades de medida de costo-efectividad, etc. Cabe, asimismo, acotar que de los artículos obtenidos, sólo dos estudios fueron realizados en países de Latinoamérica, el resto fue realizado, en su gran mayoría, en países de altos ingresos, por lo que la extrapolación directa de sus resultados podría resultar inadecuada. También es de destacar que el 75% de los estudios originales fueron realizados por autores que tenían conflicto de interés (eran financiados por la industria farmacéutica), por lo que una vez más, la información obtenida debe examinarse de manera crítica.
En cuanto al análisis de la costo-efectividad de dar tratamiento antiviral para hepatitis B crónica frente a dar únicamente terapia de soporte y manejo médico de las complicaciones, de acuerdo con los estudios analizados, la gran mayoría de publicaciones encontradas sostienen que efectivamente sí es una intervención costo-efectiva brindar tratamiento antiviral.
Al tratar de interpretar esta data para su uso en nuestro contexto, se debe mencionar, sin embargo, que la gran mayoría de estudios, al ser provenientes de países desarrollados, definen como intervenciones costoefectivas a aquellas que suponen una cantidad igual o menor a $50000/AVAC ganado. En nuestro medio, el umbral de costo/AVAC que puede pagar el sistema de salud no ha sido definido mediante la metodología estándar. Sin embargo, con la finalidad de tener un punto de referencia, aunque tan sólo constituya una aproximación inexacta, podríamos utilizar el ingreso promedio per capita del país (48) para tener una idea de las intervenciones que podrían ser costo-efectivas para nuestro sistema de salud. (Tabla 6 (47)).
Cabe notar que seis de 15 estudios encuentran un RCI/AVAC para la administración de tratamiento antiviral menor a $4000 y cinco de estos 15 estudios lo encuentran menor a $15000, es decir, estos resultados podrían sugerir de forma indirecta que incluso bajo estos parámetros dar tratamiento antiviral para hepatitis crónica estaría dentro de los rangos de intervenciones costo-efectivas en nuestro medio.
Con referencia a la costo-efectividad de los diversos esquemas antivirales disponibles en la actualidad para el tratamiento de pacientes con hepatitis B crónica, se ha decidido individualizar el análisis de las publicaciones con relación a cada uno de los fármacos disponibles en el mercado, por lo que podríamos resaltar los siguientes hallazgos en los análisis económicos:
En cuanto a lamivudina, a pesar de las diferencias en los esquemas estudiados en cuanto a elegibilidad de pacientes y duración de terapia, existen muchas publicaciones que señalan que la lamivudina tiene parámetros de costo-efectividad superiores a varios de los otros antivirales; adicionalmente, seis estudios calculan sus RCI/AVAC ganado en rangos menores a $5000, por lo que podemos afirmar que constituye uno de los esquemas más costo-efectivos de acuerdo con los estudios publicados.
Respecto a entecavir, varios estudios lo señalan como estrategia dominante en cuanto a costo-efectividad, incluso preferible a lamivudina, y se encuentra en rangos aceptables de costo-efectividad para países desarrollados, por lo cual varios artículos de revisión / guías de manejo recomiendan su uso. Sin embargo, se debe tomar en cuenta que sus requerimientos de RCI/AVAC ganado son más elevados que los de otros antivirales.
El uso de adefovir es probable que no sea una intervención de elección en general, puesto que todos los estudios muestran que es inferior en términos de costo-efectividad frente a otras intervenciones.
Existen muchos estudios que recomiendan la administración de interferón, incluso una guía concluye que es costo-efectivo, sin embargo los parámetros de costo-efectividad tienen rangos bastante variables, por lo que se requiere de mayor información para su evaluación.
Es probable que el uso de peginterferón no sea una intervención de elección en cuanto a costo-efectividad, puesto que la mayoría de estudios muestran que es inferior en estos términos frente a otras intervenciones. Tenofovir sólo cuenta con un estudio, sin embargo éste le otorga un muy buen nivel de costo-efectividad (a un RCI/AVAC bastante bajo), harían falta más estudios para ver si estos hallazgos son consistentes.
Consideramos que toda esta información puede utilizarse como un sustrato adicional para la evaluación de estos regímenes antivirales, incluso como parte de la información a ser utilizada dentro de la construcción de las estrategias de tratamiento nacionales, ya que a pesar de que incluye datos provenientes de diversos sistemas de salud, se evalúan la mayoría de regímenes disponibles, aportando cifras que hasta cierto punto podrían permitir comparaciones preliminares de los distintos esquemas entre sí. Además, la presente revisión cumple con la gran mayoría de los ítems considerados por los estándares PRISMA (49) para las revisiones sistemáticas de la literatura.
Sin embargo debemos señalar varias limitaciones. Hay bases de datos importantes a las cuales no hemos tenido acceso, como EMBASE y las diversas bases de datos de publicaciones en el tópico de economía de la salud, como la del Centre for Review and Dissemination (CRD) de la Universidad de York. Otra limitación importante es la falta de una evaluación exhaustiva de la metodología utilizada en cada artículo. Existen diversas propuestas para la evaluación crítica de análisis económicos en salud que no se han aplicado en el presente estudio, en el cual se han hecho evaluaciones independientes ciegas por dos investigadores quienes sólo se limitaron a asegurarse de que el estudio contara con los elementos metodológicos indispensables, pero no se ha hecho una gradación objetiva al respecto. Adicionalmente, se ha decidido no realizar un metaanálisis por la heterogeneidad de la información obtenida en cuanto a fuentes y metodologías. Por último, para la toma de decisiones en salud pública, hubiera sido ideal realizar un análisis económico local comparando estos tratamientos, sugerimos su realización a corto plazo, optimizando los esquemas que han probado ser más costo-efectivos.
Consideramos importante mencionar algunas observaciones adicionales acerca del tema. Una de ellas es el factor de equidad en salud para los sujetos afectados por esta enfermedad (50), que son en nuestro medio en su gran mayoría pobladores viviendo en pobreza y extrema pobreza, que no cuentan con los recursos para manejar las complicaciones tardías de la enfermedad, mucho menos para sufragarse ellos mismos el tratamiento antiviral. Creemos que los resultados del presente estudio aportan evidencia para apoyar la decisión de que nuestro sistema de salud asuma estos costos. Por otro lado, es fundamental la necesidad de optimizar la asignación de recursos en salud en este tipo de poblaciones, que tiene limitado acceso a los servicios de salud, lo que implica que el costo de implementar el tratamiento no sólo equivale al valor del fármaco, sino a costos que incluyen la evaluación de laboratorio y el seguimiento en estas zonas poco accesibles. Una opción para disminuir los costos de tratamiento sería el asignar una terapia que se reporta altamente costo-efectiva al grueso de pacientes y guardar esquemas con menor rango de costo-efectividad para casos más seleccionados, que tengan que ser evaluados por un comité especial, como ocurre con otras enfermedades.
No se puede dejar de resaltar el hecho de que aparte del elemento económico, existen otros factores que deben ser considerados para elegir los regímenes de tratamiento antiviral para hepatitis B, como tolerabilidad, potencia antiviral y desarrollo de resistencia, etc.
En conclusión, nuestra revisión sistemática muestra que la mayoría de la literatura médica disponible en el tema de costo-efectividad del tratamiento de la hepatitis B crónica proviene de países desarrollados y ha sido financiada por la industria farmacéutica. Sin embargo, se puede considerar que dar tratamiento antiviral contra hepatitis B crónica es una intervención costo-efectiva para países desarrollados y probablemente también lo sea para países en vías de desarrollo como el nuestro. Por otro lado, de los antivirales disponibles en el mercado farmacéutico, cada uno muestra un perfil de costo-efectividad propio, habiendo mucha información acerca de algunos pero pocos estudios con otros, por lo cual cada opción se debe analizar de forma particular junto con otros parámetros para decidir la política de manejo a seguir en el país. Idealmente, se deberían realizar estudios locales de estos regímenes en nuestro contexto.
AGRADECIMIENTOS
A Jessica Loyola, INS por la colaboración en la búsqueda bibliográfica. Víctor Suárez y César Cabezas por el apoyo técnico.
Fuente de financiamiento
Instituto Nacional de Salud
Conflictos de Interés
Los autores declaran no tener conflictos de interés en la ejecución y publicación de este artículo.
REFERENCIAS BIBLIOGRAFICAS
1. Shamliyan TA, MacDonald R, Shaukat A, Taylor BC, Yuan JM, Johnson JR, et al. Antiviral therapy for adults with chronic hepatitis B: a systematic review for a National Institutes of Health Consensus Development Conference. Ann Intern Med. 2009; 150(2): 111-24. [ Links ]
2. van Bömmel F, de Man RA, Wedemeyer H, Deterding K, Petersen J, Buggisch P, et al. Long-term efficacy of tenofovir monotherapy for hepatitis B virus-monoinfected patients after failure of nucleoside/nucleotide analogues. Hepatology. 2010; 51(1): 73-80. [ Links ]
3. Dusheiko GM, Roberts JA. Treatment of chronic type B and C hepatitis with interferon alfa: an economic appraisal. Hepatology. 1995; 22(6): 1863-73. [ Links ]
4. Dan YY, Aung MO, Lim SG. The economics of treating chronic hepatitis B in Asia. Hepatol Int. 2008; 2(3): 284-95. [ Links ]
5. Banco Mundial. [Documento en línea] El Perú en un vistazo. [Fecha acceso: 02 de marzo 2010]. Disponible en: http://siteresources.worldbank.org/INTPERUINSPANISH/Resources/CuadroSinoptico_Peru_2009_r.pdf [ Links ]
6. Alger J, Becerra-Posada F, Kennedy A, Martinelli E, Cuervo LG, Grupo Colaborativo de la Primera Conferencia Latinoamericana de Investigación e Innovación para la Salud. Sistemas nacionales de investigación para la salud en América Latina: una revisión de 14 países. Rev Panam Salud Publica. 2009; 26(5): 447- 57. [ Links ]
7. Saúde, Ministério de Saúde. [Sitio web en internet]. Brasilia, Brasil: Ministerio de Salud. [Fecha acceso: 02 de marzo 2010]. Disponible en: http://portal.saude.gov.br/portal/saude/default.cfm. [ Links ]
8. Kim BK, Kwon SY, Lee CH, Choe WH, Choi HM, Koo HW. [Analysis of the cost-effectiveness of antiviral therapies in chronic hepatitis B patients in Korea] [Artículo en Koreano]. Korean J Hepatol. 2009; 15(1): 25-41. [ Links ]
9. Chen W, , Hou JL. [Pharmacoeconomic evaluation of telbivudine vs. lamivudine in treating the patients with HBeAgpositive and negative chronic hepatitis B][Artículo en Chino]. Zhonghua Gan Zang Bing Za Zhi. 2009; 17(8): 569-73. [ Links ]
10. Larry L, Lu XZ, Alison T. [An economic evaluation of different treatments for HBeAg-positive chronic hepatitis B in China] [Artículo en Chino]. Zhonghua Gan Zang Bing Za Zhi. 2007; 15(6): 431-6. [ Links ]
11. Kanwal F, Farid M, Martin P, Chen G, Gralnek IM, Dulai GS et al. Treatment alternatives for hepatitis B cirrhosis: a cost-effectiveness analysis. Am J Gastroenterol. 2006; 101(9): 2076-89. [ Links ]
12. Buti M, Brosa M, Casado MA, Rueda M, Esteban R. Modeling the cost-effectiveness of different oral antiviral therapies in patients with chronic hepatitis B. J Hepatol. 2009; 51(4): 640-6. [ Links ]
13. Calcagno JI, Augustovski F, Gadano A, Souto A, Yuan Y. Evaluación de la costo-efectividad de entecavir versus lamivudina en pacientes con hepatitis B crónica. Acta Gastroenterol Latinoam. 2008; 38(4): 260-73. [ Links ]
14. Costa AM, L italien G, Nita ME, Araujo ES. Costeffectiveness of entecavir versus lamivudine for the suppression of viral replication in chronic hepatitis B patients in Brazil. Braz J Infect Dis. 2008; 12(5): 368-73. [ Links ]
15. Spackman DE, Veenstra DL. A cost-effectiveness analysis of currently approved treatments for HBeAg-positive chronic hepatitis B. Pharmacoeconomics. 2008; 26(11): 937-49. [ Links ]
16. Lacey L, Chien RN, Chuang WL, Pwu RF. Economic evaluation of chronic hepatitis B treatments in Taiwan. J Gastroenterol Hepatol. 2008; 23(4): 571-79. [ Links ]
17. Veenstra DL, Sullivan SD, Lai MY, Lee CM, Tsai CM, Patel KK. HBeAg-negative chronic hepatitis B: cost-effectiveness of peginterferon alfa-2a compared to lamivudine in Taiwan. Value Health. 2008; 11(2): 131-38. [ Links ]
18. Veenstra DL, Spackman DE, Di Bisceglie A, Kowdley KV, Gish RG. Evaluating anti-viral drug selection and treatment duration in HBeAg-negative chronic hepatitis B: a cost-effectiveness analysis. Aliment Pharmacol Ther. 2008; 27(12): 1240-52. [ Links ]
19. Arnold E, Yuan Y, Iloeje U, Cook G. Cost-effectiveness analysis of entecavir versus lamivudine in the first-line treatment of Australian patients with chronic hepatitis B. Appl Health Econ Health Policy. 2008; 6(4): 231-46. [ Links ]
20. Yuan Y, Iloeje U, Li H, Hay J, Yao GB. Economic implications of entecavir treatment in suppressing viral replication in chronic hepatitis B (CHB) patients in China from a perspective of the Chinese Social Security program. Value Health. 2008; 11(Suppl 1): S11-22. [ Links ]
21. Yuan Y, Iloeje UH, Hay J, Saab S. Evaluation of the costeffectiveness of entecavir versus lamivudine in hepatitis BeAg-positive chronic hepatitis B patients. J Manag Care Pharm. 2008; 14(1): 21-33. [ Links ]
22. Sun X, Qin WX, Li YP, Jiang XH. Comparative costeffectiveness of antiviral therapies in patients with chronic hepatitis B: a systematic review of economic evidence. J Gastroenterol Hepatol. 2007; 22(9):1369-77. [ Links ]
23. Sullivan SD, Veenstra DL, Chen PJ, Chang TT, Chuang WL, Tsai C et al. Cost-effectiveness of peginterferon alpha-2a compared to lamivudine treatment in patients with hepatitis B e antigen positive chronic hepatitis B in Taiwan. J Gastroenterol Hepatol. 2007; 22(9):1494-9. [ Links ]
24. Veenstra DL, Sullivan SD, Clarke L, Iloeje UH, Tafesse E, Di Bisceglie A, et al. Cost effectiveness of entecavir versus lamivudine with adefovir salvage in HBeAg-positive chronic hepatitis B. Pharmacoeconomics. 2007; 25(11): 963-77. [ Links ]
25. Lacey LF, Gane E. The cost-effectiveness of long-term antiviral therapy in the management of HBeAg-positive and HBeAg-negative chronic hepatitis B in Singapore. J Viral Hepat. 2007; 14(11): 751-66. [ Links ]
26. Rajendra A, Wong JB. Economics of chronic hepatitis B and hepatitis C. J Hepatol. 2007; 47(4): 608-17. [ Links ]
27. Veenstra DL, Sullivan SD, Dusheiko GM, Jacobs M, Aledort JE, Lewis G, et al. Cost-effectiveness of peginterferon alpha-2a compared with lamivudine treatment in patients with HBe-antigen-positive chronic hepatitis B in the United Kingdom. Eur J Gastroenterol Hepatol. 2007; 19(8): 631-8. [ Links ]
28. Takeda A, Jones J, Shepherd J, Davidson P, Price A. A systematic review and economic evaluation of adefovir dipivoxil and pegylated interferon-alpha-2a for the treatment of chronic hepatitis B. J Viral Hepat. 2007; 14(2): 75-88. [ Links ]
29. Enriquez AD, Campbell MS, Reddy KR. Cost-effectiveness of suppressing hepatitis B virus DNA in immune tolerant patients to prevent hepatocellular carcinoma and cirrhosis. Aliment Pharmacol Ther. 2007; 26(3): 383-91. [ Links ]
30. Buti M, Casado MA, Calleja JL, Salmerón J, Aguilar J, Rueda M, et al. Cost-effectiveness analysis of lamivudine and adefovir dipivoxil in the treatment of patients with HBeAg-negative chronic hepatitis B. Aliment Pharmacol Ther. 2006; 23(3): 409-19. [ Links ]
31. Kanwal F, Gralnek IM, Martin P, Dulai GS, Farid M, Spiegel BM. Treatment alternatives for chronic hepatitis B virus infection: a cost-effectiveness analysis. Ann Intern Med. 2005; 142(10): 821-31. [ Links ]
32. Pwu RF, Chan KA. Cost-effectiveness analysis of interferon-alpha therapy in the treatment of chronic hepatitis B in Taiwan. J Formos Med Assoc. 2002; 101(9): 632-41. [ Links ]
33. Aggarwal R, Ghoshal UC, Naik SR. Treatment of chronic hepatitis B with interferon-alpha: cost-effectiveness in developingcountries. Natl Med J India. 2002; 15(6): 320-7. [ Links ]
34. Orlewska E. The cost-effectiveness of alternative therapeutic strategies for the management of chronic hepatitis B in Poland. Value Health. 2002; 5(5): 405-21. [ Links ]
35. Crowley S, Tognarini D, Desmond P, Lees M, Saal G. Introduction of lamivudine for the treatment of chronic hepatitis B: expected clinical and economic outcomes based on 4-year clinical trial data. J Gastroenterol Hepatol. 2002; 17(2): 153-64. [ Links ]
36. Brooks EA, Lacey LF, Payne SL, Miller DW. Economic evaluation of lamivudine compared with interferon-alpha in the treatment of chronic hepatitis B in the United States. Am J Manag Care. 2001; 7(7): 677-82. [ Links ]
37. Crowley SJ, Tognarini D, Desmond PV, Lees M. Costeffectiveness analysis of lamivudine for the treatment of chronic hepatitis B. Pharmacoeconomics. 2000; 17(5): 409-27. [ Links ]
38. Louis-Jacques O, Olson AD. Cost-benefit analysis of interferon therapy in children with chronic active hepatitis B. J Pediatr Gastroenterol Nutr. 1997; 24(1): 25-32. [ Links ]
39. Younossi ZM, Temple ME, Shermock KM. A pharmacoeconomic appraisal of therapies for hepatitis B and C. Expert Opin Pharmacother. 2001; 2(2): 205-11. [ Links ]
40. Shepherd J, Jones J, Takeda A, Davidson P, Price A. Adefovir dipivoxil and pegylated interferon alfa-2a for the treatment of chronic hepatitis B: a systematic review and economic evaluation. Health Technol Assess. 2006; 10(28): iii-iv, xi-xiv, 1-183. [ Links ]
41. Jones J, Shepherd J, Baxter L, Gospodarevskaya E, Hartwell D, Harris P et al. Adefovir dipivoxil and pegylated interferon alpha for the treatment of chronic hepatitis B: an updated systematic review and economic evaluation. Health Technol Assess. 2009; 13(35): 1-172, iii. [ Links ]
42. You JH, Chan FW. Pharmacoeconomics of entecavir treatment for chronic hepatitis B. Expert Opin Pharmacother. 2008; 9(15): 2673-81. [ Links ]
43. National Institute for Health and Clinical Excellence. Tenofovir disoproxil for the treatment of chronic hepatitis B. NICE technology appraisal guidance 173. London: NICE; 2009. [ Links ]
44. National Institute for Health and Clinical Excellence. Entecavir for the treatment of chronic hepatitis B. NICE technology appraisal guidance 153. London: NICE; 2009. [ Links ]
45. National Institute for Health and Clinical Excellence. Telbivudine for the treatment of chronic hepatitis B. NICE technology appraisal guidance 154. London: NICE; 2009. [ Links ]
46. National Institute for Health and Clinical Excellence. Adefovir disoproxil and peginterferon alfa-2a for the treatment of chronic hepatitis B. Technology appraisal 96. London: NICE; 2007. [ Links ]
47. World Health Organization. Macroeconomics and health: investing in health for economic development. Geneva: WHO; 2001. [ Links ]
48. Ministerio de Economía y Finanzas, República del Perú. [Documento en línea] Marco Macroeconómico Multianual 2009-2011 [Fecha acceso: 02 de marzo 2010]. Lima: MEF; 2009. Disponible en: http://www.mef.gob.pe/ESPEC/ MMM2009_2011/MMM_2009_2011.pdf. [ Links ]
49. Moher D, Liberati A, Tezlaff J, Altman D, The PRISMA Group. Preferred Reporting Items for Systematic Reviews and Meta-Analyses: the PRISMA Statement. PLoS Med. 2009; 6(7): e10000097. [ Links ]
50. Thursz M, Cooke GS, Hall AJ. Hepatitis B treatment in resource poor settings: time for action. Trop Med Int Health. 2009; 15(1): 2-4. [ Links ]
Recibido: 10-02-10
Aprobado: 17-03-10
Correspondencia: Lely Solari Zerpa
Dirección: Capac Yupanqui 1400, Jesús María, Lima
Teléfono: (511) 6176200-2143 Anexo: 2143
Correo electrónico: lsolari@ins.gob.pe; lelysol@hotmail.com