INTRODUCCIÓN
La enfermedad coronaria es causa importante de morbilidad y mortalidad a nivel global y es la causa individual más frecuente de muerte en el mundo 1. Se estima que en Estados Unidos ocurren 500 mil muertes anuales por infarto de miocardio agudo (IMA), asimismo, la probabilidad de tener un IMA se incrementa con la edad 2.
Diversos estudios reportan un descenso en la mortalidad después de un IMA con segmento ST elevado (IMASTE), asocia do a un aumento de la terapia de reperfusión, intervención coronaria percutánea primaria, tratamiento antitrombótico moder no y prevención secundaria 3,4. Sin embargo, la mortalidad sigue siendo importante, la cual ocurre en el 9% de los pacientes a los seis meses, incrementándose en aquellos con factores de riesgo 5.
En Perú, se han realizado dos registros nacionales de IMA, RENIMA 6 en 2006 y RENIMA II 7 en 2010 que evidencian resultados demográficos y cuadros clínicos similares a los reportados en registros de otros países. Recientemente, se publicaron los resultados del registro peruano de IMASTE (PERSTEMI) 8 con información clínica y epidemiológica actualizada.
El presente estudio tiene como objetivo describir las características clínicas y epidemiológicas, la evolución y tratamiento de los pacientes hospitalizados por IMA en la unidad coronaria de un hospital peruano de referencia, con un seguimiento de seis meses luego del alta hospitalaria.
EL ESTUDIO
Diseño y población
Se realizó un estudio descriptivo en el Hospital Nacional Edgardo Rebagliati Martins (HNERM), el cual es un hospital de referencia nacional perteneciente al Seguro Social de Perú, con una población adscrita de aproximadamente dos millones de personas. El Departamento de Cardiología atiende alrededor de 400 casos de IMA al año y tiene disponibilidad de sala de hemodinámica solo 12 horas al día. Se incluyeron a pacientes mayores de 18 años con diagnóstico de IMA tipo 1 según la definición universal de IMA 9. Se excluyeron a pacientes con IMA tipo 2, 4 o 5, con antecedentes de cardiopatía congénita o con enfermedad valvular o pericárdica.
MENSAJES CLAVE
Motivación para realizar el estudio: Determinar las características clínicas y epidemiológicas del infarto de miocardio agudo (IMA) en pacientes hospitalizados en una unidad coronaria de un hospital peruano de referencia.
Principales hallazgos: El IMA afecta principalmente a varones de edad avanzada. La estrategia de reperfusión más utilizada fue la angioplastia + stent, aunque su uso primario resulto ser bajo. Los tiempos para la realización de los procedimientos de reperfusión son prolongados y el porcentaje de revascularización quirúrgica es elevado. Asimismo, la estancia hospitalaria es prolongada.
Implicancias: Estos hallazgos indican que se requiere una mejora en los procesos de atención de los pacientes con IMA atendidos en este hospital de referencia nacional.
Procedimientos
La información de los pacientes fue obtenida de las historias clínicas y registrada en una ficha de recolección de datos diseñada para el estudio y luego transferida a una base de datos electrónica de manera anónima para proteger la confidencialidad. A los pacientes que firmaron el consentimiento informado (CI) al alta hospitalaria se les realizó llamadas telefónicas a los tres y seis meses para seguimiento y verificación del estado vital. En caso no hubiera la firma del CI, por negativa o por imposibilidad de la firma (muerte o alta intempestiva, o en fin de semana), solo se utilizó la información de hospitalización disponible en la historia clínica.
Variables
La edad fue analizada como cuantitativa y luego categorizada por grupos etarios, la presión arterial (mmHg) y la frecuencia cardíaca (latidos/minuto) fueron consideradas como variables cuantitativas. El sexo, los antecedentes, la clase Killip 10, el índice de masa corporal, la fracción de eyección del ventrículo izquierdo (FEVI) (%), la depuración estimada de creatinina mediante la fórmula MDRD (mL/min/1,73 m2), los niveles séricos de hemoglobina glicosilada (%), colesterol total (mg/dL) y LDL-colesterol (mg/dL), la medicación recibida, las complicaciones, la mortalidad intrahospitalaria y la mortalidad a seis meses fueron analiza dos de manera cualitativa.
Las variables se compararon de acuerdo al tipo de infarto: con elevación del segmento ST (IMASTE) o sin elevación del segmento ST (IMASTNE); asimismo, se evaluó el tipo de stent utilizado: stent metálico o stent liberador de droga (SLD), la per fusión alcanzada luego de la intervención percutánea (flujo TIMI) (11 y los tiempos de reperfusión: tiempo puerta-balón (tiempo transcurrido desde que el paciente llega al hospital hasta que se logra la apertura de la arteria) y tiempo puerta-aguja (tiempo transcurrido desde que el paciente llega al hospital hasta la administración del fibrinolítico).
Las variables categóricas se expresaron como frecuencias y porcentajes; se construyeron histogramas para verificar la norma lidad de los datos. Para las variables con distribución normal se utilizaron medias y desviación estándar y para las que no tenían distribución normal, medianas y rango intercuartílico (RIC). El análisis de las variables cualitativas se realizó a través de tablas de contingencia usando la prueba de chi cuadrado, la prueba exacta de Fisher y la prueba de chi cuadrado para tendencia de proba bilidades. Para las variables continuas se usó la prueba T de Student o U de Mann-Whitney, y se consideró un valor de p<0,05 como estadísticamente significativo. Los datos se analizaron en el programa Stata versión 15,0.
El estudio fue revisado y aprobado por los comités de investigación y ética del HNERM. Los pacientes firmaron un CI al alta hospi talaria, en el que autorizaban su seguimiento. Solo los investigadores tuvieron acceso a la información de los pacientes.
HALLAZGOS
Entre septiembre del 2016 y junio del 2017, se registraron 175 pacientes con IMA, de los cuales se realizó seguimiento durante seis meses, sin pérdidas, a 100 (57,1%) de ellos. 75 pacientes (42,9%) no firmaron el CI (seis fallecieron durante la hospitaliza ción, 50 tuvieron un alta intempestiva o en fin de semana y 19 se rehusaron a firmar).
La edad promedio de los pacientes fue 68,7 ± 10,8 años, el 62,2% fue mayor de 65 años; el 74,8% fue de sexo masculino y el índice de masa corporal promedio fue 26,4 ± 3,6 Kg/m2. El IMASTE ocurrió en 82 pacientes (46,9%) y el IMASTNE, en 93 pacientes (53,1%). Los antecedentes, hallazgos del examen físico al ingreso, fracción de eyección de ventrículo izquierdo (FEVI) y exámenes de laboratorio están descritos en la Tabla 1.
Tabla 1 Características basales, examen físico, fracción de eyección y exámenes de laboratorio, según tipo de infarto, en pacientes hospitalizados en la unidad coronaria del Hospital Nacional Edgardo Rebagliati Martins, 2016-2017
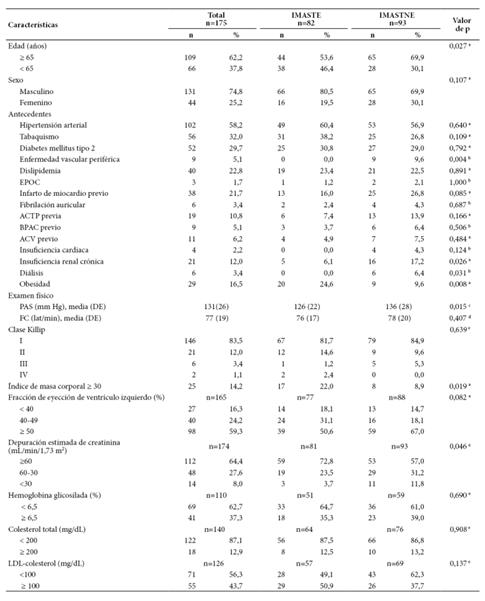
a Prueba de chi cuadrado; b prueba exacta de Fisher; c prueba T de Student; d prueba U de Mann Whitney; e prueba para la tendencia de las probabilidades.
IMASTE: infarto de miocardio agudo con segmento ST elevado; IMASTNE: infarto de miocardio agudo con segmento ST no elevado; ACTP: angioplastia coronaria transluminal percutánea; BPAC: by pass aortocoronario; ACV: accidente cerebro vascular; PAS: presión arterial sistólica; FC: frecuencia cardiaca; DE: desviación estándar; LDL: lipoproteína de baja densidad.
Se encontraron diferencias significativas, según los tipos de IMA, en la edad ≥ 65 años, en el antecedente de enfermedad arterial periférica, en la presencia de obesidad, en la enfermedad renal crónica (ERC) y en la ERC en diálisis. Asimismo, la presión arterial sistólica fue mayor en aquellos que sufrieron IMASTNE. No se encontraron diferencias en cuanto a la clasifi cación Killip.
Los trastornos de conducción se presentaron en 29 casos (16,5%), de los cuales el bloqueo de rama derecha se dio en el 8,6%, el bloqueo de rama izquierda en el 2,8% y el bloqueo aurículo-ventricular de segundo o tercer grado en el 5,2% de los pacientes. La fibrilación auricular de base se presentó en 5,7% de los pacientes y como complicación en el 6,9%. En el IMASTE, que afectó a 82 pacientes, la localización del infarto en la cara diafragmática se presentó en 42 casos (52,4%) y la cara anterior en 35 casos (42,7%).
Se realizó ecocardiografía en 165 casos; 27 pacientes (16,3%) tuvieron FEVI <40%, 40 pacientes (24,2%) tuvieron FEVI 40 49% y 98 pacientes (59,4%) tuvieron FEVI ≥50%. El 73% de pacientes presentó disfunción diastólica tipo I y el 24%, disfunción diastólica tipo II. La insuficiencia mitral moderada o severa se presentó en el 4,8% de pacientes y el 8,5% presentó derrame pericárdico. La terapia farmacológica se describe en la Tabla 2.
Tabla 2 Terapia farmacológica y otras terapias, según tipo de infarto, en pacientes hospitalizados en la unidad coronaria del Hospital Nacional Edgardo Rebagliati Martins, 2016-2017

a Prueba de chi cuadrado; b prueba exacta de Fisher.
IMASTE: infarto de miocardio agudo con segmento ST elevado; IMASTNE: infarto de miocardio agudo con segmento ST no elevado; IECA: inhibidor de la enzima convertidora de angiotensina; BRA: bloqueador del receptor de angiotensina; HBPM: heparina de bajo peso molecular; BIAC: balón intraaórtico de contrapulsación.
En pacientes con IMASTE, se realizó angioplastia coronaria transluminal percutánea + stent (ACTP primaria) en 16 pa cientes (19,5%) y fibrinólisis en 19 (23,1%); en nueve pacientes se realizó estrategia fármaco-invasiva (fibrinólisis seguida de angioplastia); en 24 pacientes (29,2%) se realizó ACTP posterior a las 12 horas de iniciado el evento. En 12 pacientes (14,6%), se realizó cirugía de revascularización, de los cuales dos habían recibido fibrinólisis y dos ACTP primaria. Hubo 15 pacientes (18,2%) que no recibieron ninguna terapia de reperfusión/revascularización. La principal arteria tratada mediante ACTP fue la descendente anterior en 30 casos (55,5%), seguida de la coronaria derecha en 21 pacientes (38,8%) y la circunfleja en 9 pacientes (16,6%); no se realizó ACTP al tronco de la coronaria izquierda (TCI). Se utilizó SLD en 40 pacientes (74%). Se ob tuvo flujo TIMI III en el 78,1% de los casos. El tiempo puerta-balón tuvo una mediana de 139 minutos (RIC: 60-300) y el tiempo puerta-aguja tuvo una mediana de 84 minutos (RIC: 15-540).
En pacientes con IMASTNE, se realizó ACTP en 35 pacientes (37,6%); 25 pacientes (26,8%) tuvieron una cirugía de bypass aortocoronario, mientras que el resto de los pacientes tuvo un manejo médico, el cual se dio principalmente por pobres lechos distales en once casos (11,8%) o por no encontrar lesiones significativas en nueve pacientes (9,6%). Se utilizó SLD en 33 paci entes (94,2%) sometidos a ACTP. La principal arteria tratada mediante ACTP fue la descendente anterior en 25 casos (71,4%).
La mediana del tiempo al primer contacto médico fue tres horas (RIC: 0-360), mientras que la del arribo al hospital fue de diez horas (RIC: 1-360). 53 pacientes (30,3%) ingresaron a la unidad coronaria dentro de las primeras 24 horas, 49 (28%) entre las 24 y 48 horas y 73 (41,7%) después de 48 horas. La estancia hospitalaria tuvo una mediana de nueve días (RIC: 5-28), en 72 pacientes (41,1%) fue ≤ 7 días, en 63 (36%) de ocho a 30 días y en 40 (22,9%) >30 días.
La complicación cardiaca más frecuente fue la insuficiencia cardiaca, presente en 35 pacientes (20%). Se produjo shock cardiogénico en 10 casos (5,7%): un caso asociado a complicación mecánica (ruptura de séptum interventricular), un caso asociado a bloqueo aurículoventricular completo y en los ocho restantes secundario a falla de bomba. La arritmia más fre cuente fue fibrilación auricular, presente en 12 pacientes (6,9%), seguida de taquicardia ventricular/fibrilación ventricular, que ocurrió en 8 casos (4,6%).
Con respecto a las complicaciones no cardiacas, la más frecuente fue la falla renal aguda en el 11,6%, seguida de la neumonía intrahospitalaria en 6,9% de pacientes (Tabla 3).
Tabla 3 Mortalidad y complicaciones, según tipo de infarto, en pacientes hospitalizados en la unidad coronaria del Hospital Nacional Edgardo Rebagliati Martins, 2016-2017
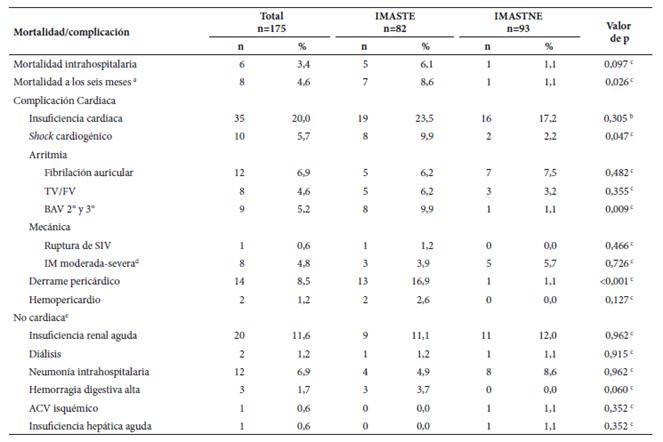
a El seguimiento a los seis meses se realizó solamente a 100 pacientes; b prueba de chi cuadrado; c prueba exacta de Fisher; d muestra total: 165, IMASTE: 77, IMASTNE: 88; e muestra total: 173, IMASTE: 81, IMASTNE: 92 IMASTE: infarto de miocardio agudo con segmento ST elevado; IMASTNE: infarto de miocardio agudo con segmento ST no elevado; TV/FV: taquicardia ventricular/
fibrilación ventricular; BAV: bloqueo aurículo-ventricular; SIV: septum interventricular; IM: insuficiencia mitral; ACV: accidente cerebrovascular.
Se registraron seis fallecimientos (3,4%) durante la hospitalización, las causas de muerte fueron: shock cardiogénico en cuatro casos, neumonía intrahospitalaria en un caso y muerte súbita en un caso. El seguimiento a tres meses de los 100 pacientes que firmaron el CI reportó una muerte ocurrida en el domicilio y el seguimiento a seis meses reportó tres rehospitalizaciones y un fallecimiento por shock cardiogénico.
La mortalidad fue mayor en pacientes con IMASTE, en comparación con aquellos que tuvieron IMASTNE (8,6% vs. 1,1%; p=0,026). Todos los fallecidos tuvieron ≥ 65 años y el 62,5% fueron de sexo masculino. Hubo diferencia significativa, en cuanto a los valores de presión arterial sistólica de ingreso, siendo menor en los que fallecieron (111 ± 9 vs. 132 ± 26; p= 0,012). Asi mismo, entre los fallecidos hubo más pacientes con insuficiencia cardiaca (p<0,001), con FEVI <40% (p=0,002) y un mayor grado de Killip (p=0,006).
DISCUSIÓN
El presente estudio muestra que el IMA ocurre preferentemente en varones de edad avanzada, teniendo como principales comorbilidades a la hipertensión arterial, tabaquismo, diabetes mellitus tipo 2 y dislipidemia; hallazgos similares a lo descrito en la literatura 8,12,13. Asimismo, aunque se realizó reperfusión en un alto porcentaje de pacientes, los tiempos fueron mayores a lo recomendado 14,15.
Se describe una frecuencia mayor de IMASTNE 6,7, y los antecedentes significativamente más frecuentes en los pacientes con IMASTNE (enfermedad arterial periférica, ERC, diálisis) son distintos a los encontrados en otros estudios latinoamericanos 12,13.
La principal estrategia de revascularización usada en el IMASTE fue ACTP, realizada en casi el 60% de los casos, cifra su perior a la reportada en otros estudios nacionales 6-8 con un alto uso de SLD. En cuanto a la revascularización farmacológica (fibrinólisis), nuestros porcentajes de uso son menores a lo encontrado en la literatura, al contrario, el porcentaje de pacientes re vascularizados quirúrgicamente es mayor a lo publicado en otras series, probablemente debido a la alta prevalencia de enfermedad multiarterial reportado 6,7,13.
El porcentaje de ACTP primaria, tratamiento de elección en IMASTE, es bajo en nuestra serie. Asimismo, existe una demora importante en la aplicación de las terapias de reperfusión mecánica y farmacológica. Estas deficiencias podrían explicarse por diver sos factores, como la demora en el primer contacto médico, demora en el transporte, escasez de insumos o por falta de disponibilidad de sala de hemodinámica 8,12,16. Por lo tanto, se requiere de una mejora en el sistema de ambulancias (transporte), un abastec imiento oportuno de insumos y disponibilidad de sala de hemodinámica durante las 24 horas del día.
Se encontró que las terapias farmacológicas estaban de acuerdo con las principales guías de práctica clínica actuales 14,15, con un alto uso (por encima del 90%) de antiagregantes, anticoagulantes, beta bloqueadores, inhibidores de enzima convertidora de angiotensina/blo queadores del receptor de angiotensina y estatinas.
La estancia hospitalaria fue mayor a lo reportado en estudios previos 8,12,13, con casi un 60% de pacientes hospitalizados más de una semana. La escasez de insumos para una coronariografía oportuna y la espera quirúrgica serían los factores principales para este problema. Finalmente, pese a los avances diagnósticos y terapéuticos, la insuficiencia cardiaca y el shock cardiogénico se presentaron en casi los mismos porcentajes descritos previamente en nuestra unidad coronaria 17.
Entre algunas limitaciones se debe reconocer que el estudio se realizó en un solo centro, por lo que sus resultados no serían extrapolables al sistema de salud en general. Debido a la demora en el ingreso a la unidad coronaria, podría existir cierto sesgo, especialmente en lo referente a complicaciones y mortalidad. Asimismo, el seguimiento solamente se realizó al 57% de los pacientes, lo que podría haber afectado la frecuencia de mortalidad reportada a los seis meses.
En conclusión, el infarto de miocardio afecta principalmente a varones mayores de 60 años, las características clínicas y epidemiológicas son similares a otros reportes regionales. La principal estrategia de reperfusión es ACTP, aunque su uso primario es bajo. Los tiempos para la realización de la reperfusión son mayores a lo recomendado y el porcentaje de revascu larización quirúrgica es alto. La estancia hospitalaria es más prolongada que lo reportado en la literatura.











 texto en
texto en 



