INTRODUCCIÓN
En el mundo, el manejo farmacológico contra la COVID-19 se ha modificado con el pasar de los meses, predominando inicialmente un manejo empírico basado en la infodemia 1, que progresivamente fue dando lugar a un abordaje basado en evidencias 2. De esta manera, de los distintos fármacos que se han usado masivamente para el manejo de esta enfermedad 3 - 5, la mayoría finalmente dejaron de usarse por no mostrar beneficios 6.
En Perú, durante la primera ola de la COVID-19, el Ministerio de Salud (MINSA) estableció lineamientos para guiar su tratamiento. De manera que en abril del 2020 7, estos lineamientos dieron potestad a los profesionales para usar azitromicina e hidroxicloroquina, como tratamiento específico en todos los casos; y antibioticoterapia y corticoterapia si hay evidencia de manifestación severa. En mayo, se agregó la ivermectina para casos leves, moderados y severos 8. En octubre, se modificaron las recomendaciones efectuadas 9, retirando la mayoría de los medicamentos ya expuestos y agregando el uso de anticoagulación profiláctica y corticoterapia en casos que requieran hospitalización.
En este contexto, el presente estudio tuvo por objetivo evaluar las tendencias en el uso de fármacos para la COVID-19 en pacientes hospitalizados durante la primera ola de la pandemia, en un hospital de Lima, Perú.
MENSAJES CLAVE
Motivación: desde el inicio de la pandemia, el tratamiento de la COVID-19 se ha ido modificando; sin embargo, no se tiene conocimiento de las tendencias del uso de fármacos intra ni extrahospitalariamente.
Principales hallazgos: encontramos un aumento en el uso de cuatro fármacos antes de la hospitalización (azitromicina, ivermectina, corticoides y ceftriaxona), y una disminución de uso seis fármacos (ceftriaxona, azitromicina, hidroxicloroquina, ivermectina, pulso de corticoides, y anticoagulación profiláctica) y el aumento en el uso de anticoagulación durante la hospitalización.
Implicancias en salud publica: el conocimiento de las tendencias del uso de fármacos intra y extrahospitalariamente puede mejorar las decisiones de diversos sectores sanitarios en el Perú.
EL ESTUDIO
Diseño y población
Estudio observacional retrospectivo analítico en pacientes adultos (≥ 18 años) del Hospital Nacional Dos de Mayo (Lima, Perú), hospitalizados entre el 1 de abril y el 30 de septiembre del 2020 con diagnóstico de neumonía por COVID-19 (CIE U07.1, U07.2). Estas fechas abarcan la primera ola de casos de COVID-19 en Perú.
Se incluyeron a pacientes con COVID-19 confirmado mediante una prueba molecular por reacción en cadena de la polimerasa con transcriptasa inversa y/o prueba rápida (IgM/IgG), así como aquellos con diagnóstico de caso probable de COVID-19 en base a criterios clínicos o imagenológicos. Se excluyeron gestantes, asintomáticos, y referidos de otro hospital.
Procedimientos
Durante enero del 2021, se solicitó al Hospital Nacional Dos de Mayo la lista de las historias clínicas de los pacientes hospitalizados por COVID-19 entre el 1 de abril y el 30 de septiembre del 2020. Esta lista incluyó 3103 historias, a las cuales se aplicó un muestreo aleatorio simple, calculando un tamaño de muestra para evaluar el uso de alguno de los medicamentos priorizados en el estudio. Para ello, se asumió de manera robusta una proporción esperada del 50%, y un nivel de confianza del 95%, obteniendo un tamaño de muestra mínimo de 342, al cual se agregó aproximadamente un 10% para amortiguar pérdidas, obteniendo finalmente 388 historias.
Se elaboró una ficha electrónica ad-hoc en Microsoft Excel. Se solicitó acceso a las historias clínicas aleatorizadas al Departamento de Archivos e Historias Clínicas, y tres investigadores (DRG, NEC y MTR) tuvieron el acceso a las historias (que se encuentran solamente en formato físico), verificaron que cumplan con los criterios de inclusión, y recolectaron las variables de interés consignadas en la ficha electrónica. Posteriormente, otro investigador (NEC) volvió a revisar todos los datos de interés para confirmar que la digitación haya sido correcta.
Variables
La variable independiente fue la fecha de ingreso a hospitalización. Las variables dependientes fueron el uso de medicamentos antes y durante la hospitalización.
Sobre el uso de fármacos prehospitalarios: al ingreso del paciente al hospital, los médicos tratantes indagaron (mediante anamnesis directa o indirecta) si el paciente había usado estos medicamentos para el tratamiento de la COVID-19 previo a la hospitalización: azitromicina, ivermectina, corticoides, ceftriaxona, anticoagulantes, e hidroxicloroquina. En cada caso, la variable fue recolectada de forma dicotómica (usó ese fármaco prehospitalariamente o no).
Sobre el uso de fármacos intrahospitalarios: durante la hospitalización se registraron en las historias clínicas los medicamentos que se brindaron a los pacientes. Se evaluaron los siguientes medicamentos: corticoides (a dosis usual y en pulsos), anticoagulación (plena y profiláctica), ceftriaxona, azitromicina, hidroxicloroquina, ivermectina, y tocilizumab. En cada caso, la variable fue recolectada de forma dicotómica (usó ese fármaco durante la hospitalización o no).
Otras variables recolectadas fueron edad, sexo, lugar de procedencia, saturación de oxígeno (SatO2) al ingreso, fracción inspirada de oxígeno (FiO2), SatO2/FiO2, y el tiempo desde el inicio de síntomas hasta la hospitalización.
Análisis estadístico
La base de datos fue exportada para el análisis al programa estadístico Stata v14.0 (Statacorp, TX, USA). Para el análisis univariado se calcularon proporciones, medidas de tendencia central y de dispersión. Se elaboraron gráficos de líneas para mostrar las tendencias.
El mes de ingreso se dividió en tres categorías (abril a mayo, junio a julio, y agosto a septiembre), intentando que el número de observaciones sea balanceado entre los grupos para permitir una comparación adecuada. Se evaluó la asociación entre esta variable y la frecuencia de uso de cada fármaco; siempre que el fármaco tuviera una frecuencia de uso entre 10% y 90%, para permitir el modelamiento estadístico. Para ello, se calcularon razones de prevalencias crudas (RP) y ajustadas (RPa), con sus intervalos de confianza al 95% (IC 95%) usando regresiones de Poisson con varianza robusta. Se consideró como potenciales confusores el sexo, la edad (en terciles), la SatO2/FiO2 (en terciles), y el tiempo desde el inicio de síntomas hasta la hospitalización (en terciles).
HALLAZGOS
Se revisaron 388 historias clínicas de pacientes adultos hospitalizados por COVID-19 registrados en el Hospital Nacional Dos de mayo, de las cuales se excluyeron siete por ser pacientes referidos de otro hospital, incluyendo finalmente 381 historias clínicas. De estos, 77,4% fueron de sexo masculino, la mediana de edad fue 44 años, el 97,1% provenían de Lima Metropolitana y el 11,4% estaban con oxígeno suplementario al ingreso (Tabla 1).
Tabla 1 Características de los pacientes incluidos en el estudio, al momento del ingreso (n=381).
| Característica | n (%) |
|---|---|
| Mes de ingreso | |
| Abril | 45 (11,8) |
| Mayo | 35 (9,2) |
| Junio | 85 (22,3) |
| Julio | 103 (27,0) |
| Agosto | 79 (20,7) |
| Setiembre | 34 (8,9) |
| Edad en años, mediana (rango intercuartílico) | 44 (55 - 65) |
| Sexo masculino | 295 (77,4) |
| FiO2 | |
| Oxígeno suplementario | 43 (11,4) |
| FiO2 ambiental <85% | 121 (36,1) |
| FiO2 ambiental entre 85 a 90% | 130 (38,8) |
| FiO2 ambiental >90% | 84 (25,1) |
| Índice SatO2/FiO2 (en terciles) | |
| 22 a 380 | 131 (34,8) |
| 381 a 425 | 130 (34,5) |
| 426 a 471 | 116 (30,8) |
| Tiempo desde inicio de síntomas hasta la hospitalización | |
| 0 a 7 días | 187 (49,1) |
| 8 a 11 días | 89 (23,4) |
| 12 a más días | 105 (27,6) |
| Uso de fármacos antes del ingreso | |
| Algún fármaco | 166 (44,0) |
| Azitromicina | 121 (32,0) |
| Ivermectina | 110 (28,9) |
| Corticoides | 79 (20,7) |
| Ceftriaxona | 52 (13,7) |
| Anticoagulantes | 19 (5,0) |
| Hidroxicloroquina | 5 (1,3) |
| Uso de fármacos durante la hospitalización | |
| Algún fármaco | 362 (99,7) |
| Corticoides | 330 (88,2) |
| Anticoagulación plena | 319 (84,8) |
| Ceftriaxona | 274 (73,3) |
| Azitromicina | 174 (46,4) |
| Hidroxicloroquina | 95 (25,4) |
| Ivermectina | 83 (22,1) |
| Pulsos de corticoides | 81 (21,5) |
| Anticoagulación profiláctica | 66 (17,7) |
| Tocilizumab | 48 (12,9) |
SatO2: saturación de oxígeno, FiO2: fracción inspirada de oxígeno
Con respecto al uso de fármacos antes del ingreso al hospital, el 44,0% de los pacientes usaron algún fármaco: 32,0% azitromicina, 28,9% ivermectina, 20,7% corticoides, 13,6% ceftriaxona, 5,0% anticoagulantes y 1,3% hidroxicloroquina (Tabla 1). Las regresiones ajustadas (Tabla 2) y el gráfico (Figura 1A) muestran que la frecuencia de consumo de algún fármaco aumentó a lo largo de los meses. Este aumento fue temprano (logrando mesetas desde junio) para azitromicina, ivermectina, y corticoides; y fue tardío (alcanzando el pico recién entre agosto y septiembre) para ceftriaxona. No se pudo evaluar diferencias en el uso de anticoagulantes ni hidroxicloroquina debido a su baja frecuencia.
Tabla 2 Factores asociados al uso de fármacos antes de la hospitalización.
| Fármacos | n (%) | RP crudo (IC 95%) | RP ajustado b (IC 95%) |
|---|---|---|---|
| Algún fármaco previo a | |||
| Abril a mayo | 13 (16,3) | Ref | Ref |
| Junio a julio | 94 (50,0) | 3,08 (1,83 - 5,17) | 3,25 (1,88 - 5,62) |
| Agosto a setiembre | 61 (54,0) | 3,32 (1,96 - 5,62) | 3,39 (1,96 - 5,87) |
| Azitromicina | |||
| Abril a mayo | 8 (10,0) | Ref | Ref |
| Junio a julio | 73 (39,2) | 3.92 (1,98 - 7,76) | 4,40 (2,12 - 9,14) |
| Agosto a setiembre | 40 (35,7) | 3,57 (1,77 - 7,22) | 3,84 (1,82 - 8,10) |
| Ivermectina | |||
| Abril a mayo | 8 (10,0) | Ref | Ref |
| Junio a julio | 65 (34,6) | 3,46 (1,74 - 6,87) | 3,44 (1,71 - 6,91) |
| Agosto a setiembre | 37 (32,7) | 3,27 (1,61 - 6,66) | 3,20 (1,58 - 6,49) |
| Corticoides | |||
| Abril a mayo | 5 (6,3) | Ref | Ref |
| Junio a julio | 45 (23,9) | 3,83 (1,58 - 9,30) | 3,67 (1,50 - 8,94) |
| Agosto a setiembre | 29 (25,7) | 4,11 (1,66 - 10,16) | 3,57 (1,46 - 8,74) |
| Ceftriaxona | |||
| Abril a mayo | 4 (5,0) | Ref | Ref |
| Junio a julio | 20 (10,6) | 2,13 (0,75 - 6,03) | 2,02 (0,69 - 5,91) |
| Agosto a setiembre | 28 (24.8) | 4,96 (1,81 - 13,59) | 4,78 (1,76 - 12,97) |
a Algún fármaco previo: azitromicina, ivermectina, corticoides, ceftriaxona, anticoagulación, hidroxicloroquina, dióxido de cloro.
b RP ajustado por sexo, edad (en terciles), SatO2/FiO2 (en terciles), y tiempo desde el inicio de síntomas hasta la hospitalización (en terciles). RP: razones de prevalencia, IC 95%: intervalo de confianza al 95%.
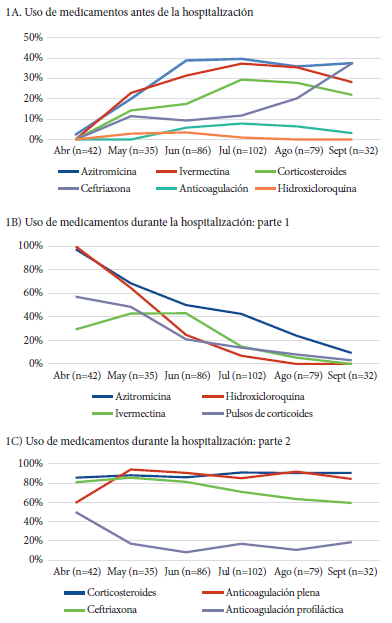
Figura 1 Tendencias en el uso de medicamentos antes de llegar al hospital, y durante la hospitalizacion.
Con respecto al uso de fármacos durante la hospitalización, a 99,7% de los pacientes se les brindó alguno de los fármacos evaluados: 88,2% corticoides, 84,8% anticoagulación plena, 73,3% ceftriaxona, 46,4% azitromicina, 25,4% hidroxicloroquina, 22,1% ivermectina, 21,5% pulsos de corticoides, 17,7% anticoagulación profiláctica, y 12,9% tocilizumab. Las regresiones ajustadas (Tabla 3) y las gráficas (Figuras 1B y 1C) muestran una disminución estadísticamente significativa en la frecuencia de uso de seis tratamientos. Esta disminución ocurrió tempranamente (en junio) para azitromicina, hidroxicloroquina, pulsos de corticoides, y anticoagulación profiláctica; y tardía (en agosto) para ceftriaxona e ivermectina. Asimismo, se encontró un incremento temprano en la frecuencia de uso de anticoagulación plena y no se evidenciaron cambios significativos en dos tratamientos (corticoides a dosis estándar y tocilizumab).
Tabla 3 Factores asociados al uso de fármacos durante la hospitalización.
| Fármacos | n (%) | RP crudo (IC 95%) | RP ajustado a (IC 95%) |
|---|---|---|---|
| Corticoides | |||
| Abril a mayo | 67 (84,8) | Ref | Ref |
| Junio a julio | 166 (88,8) | 1,05 (0,94 - 1,16) | 1,06 (0,95 - 1,18) |
| Agosto a setiembre | 97 (89,8) | 1,06 (0,95 - 1,19) | 1,04 (0,93 - 1,17) |
| Anticoagulación plena | |||
| Abril a mayo | 59 (73,8) | Ref | Ref |
| Junio a julio | 164 (87,7) | 1,19 (1,03 - 1,37) | 1,21 (1,05 - 1,40) |
| Agosto a setiembre | 96 (88,1) | 1,19 (1,03 - 1,38) | 1,20 (1,03 - 1,39) |
| Ceftriaxona | |||
| Abril a mayo | 66 (82,5) | Ref | Ref |
| Junio a julio | 141 (75,8) | 0,92 (0,81 - 1,05) | 0,91 (0,80 - 1,04) |
| Agosto a setiembre | 67 (62,0) | 0,75 (0,63 - 0,90) | 0,75 (0,63 - 0,89) |
| Azitromicina | |||
| Abril a mayo | 67 (84,8) | Ref+CE23 | Ref |
| Junio a julio | 86 (46,0) | 0,54 (0,45 - 0,65) | 0,55 (0,45 - 0,66) |
| Agosto a setiembre | 21 (19,3) | 0,23 (0,15 - 0,34) | 0,22 (0,15 - 0,33) |
| Hidroxicloroquina | |||
| Abril a mayo | 67 (84,8) | Ref | Ref |
| Junio a julio | 28 (15,1) | 0,18 (0,12 - 0,25) | 0,18 (0,13 - 0,25) |
| Agosto a setiembre | 0 (0,0) | No calculable | No calculable |
| Ivermectina | |||
| Abril a mayo | 27 (34,2) | Ref | Ref |
| Junio a julio | 52 (27,8) | 0,81 (0,55 - 1,19) | 0,84 (0,57 - 1,23) |
| Agosto a setiembre | 4 (3,7) | 0,11 (0,04 - 0,30) | 0,10 (0,04 - 0,28) |
| Pulso de corticoides | |||
| Abril a mayo | 41 (51,3) | Ref | Ref |
| Junio a julio | 32 (17,1) | 0,33 (0,23 - 0,49) | 0,32 (0,22 - 0,48) |
| Agosto a setiembre | 8 (7,3) | 0,14 (0,07 - 0,29) | 0,14 (0,07 - 0,28) |
| Anticoagulación profiláctica | |||
| Abril a mayo | 28 (35,9) | Ref | Ref |
| Junio a julio | 24 (12,9) | 0,36 (0,22 - 0,58) | 0,33 (0,20 - 0,55) |
| Agosto a setiembre | 14 (12,8) | 0,36 (0,20 - 0,63) | 0,35 (0,20 - 0,62) |
| Tocilizumab | |||
| Abril a mayo | 12 (15,4) | Ref | Ref |
| Junio a julio | 20 (10,7) | 0,70 (0,36 - 1,35) | 0,64 (0,33 - 1,25) |
| Agosto a setiembre | 16 (14,8) | 0,96 (0,48 - 1,92) | 0,88 (0,44 - 1,76) |
a RP ajustado por sexo, edad (en terciles), SatO2/FiO2 (en terciles), y tiempo desde el inicio de síntomas hasta la hospitalización (en terciles).
RP: razones de prevalencia, IC 95%: intervalo de confianza al 95%.
DISCUSIÓN
Se evidenció un aumento en el uso de cuatro fármacos antes de la hospitalización (azitromicina, ivermectina, corticoides y ceftriaxona). Una explicación plausible es la adopción de ivermectina y azitromicina como tratamiento en casos leves ambulatorios de COVID-19 por establecimientos de atención primaria de salud, gobiernos regionales o instituciones públicas. Dicha recomendación fue efectuada por el Ministerio de Salud en abril del 2020 7, sin evidencia clara de beneficio 6.
Adicionalmente, en el Perú se vio un incremento de infodemia por redes sociales, conferencias, chats o conversaciones cotidianas, compartiendo experiencias supuestamente exitosas de tratamiento contra el COVID-19; lo cual pudo aumentar el uso de diversos fármacos (por indicación del personal de salud o por automedicación), como corticoides y antibióticos de manera extrahospitalaria 10.
Con respecto al uso de fármacos durante la hospitalización, se encontró una disminución de la frecuencia de uso de seis fármacos (ceftriaxona, azitromicina, hidroxicloroquina, ivermectina, pulso de corticoides y anticoagulación profiláctica) y un aumento en el uso de anticoagulación.
Inicialmente, ante la falta de evidencia de calidad, el manejo hospitalario de la COVID-19 en Perú varió de acuerdo con el hospital 11, basándose en los lineamientos establecidos por el MINSA 7 , 8 , 9.
En el caso del Hospital Nacional Dos de Mayo, en abril del 2020 se estableció un protocolo de manejo de COVID-19 12, recomendando el uso de hidroxicloroquina, azitromicina e ivermectina en pacientes hospitalizados; lo cual explicaría el alto uso de dichos tratamientos en los periodos iniciales por nuestro estudio. Sin embargo, dichos medicamentos fueron retirados del protocolo del hospital en julio del 2020, por falta de evidencia clínica 13 , 14, lo que se relaciona con el posterior descenso en su uso.
Encontramos que siete de cada 10 pacientes hospitalizados recibieron ceftriaxona. Esto puede deberse a que, durante el inicio de la pandemia, se pensó que la COVID-19 podría tener una importante sobreinfección bacteriana (como ha sucedido en otras enfermedades) 3, y a la dificultad para tomar todos los cultivos bacterianos necesarios en el hospital. A pesar de que actualmente se conoce que la frecuencia de sobreinfección bacteriana en pacientes hospitalizados por la COVID-19 es baja 4, otros estudios realizados al inicio de la pandemia también han reportado un alto uso de antibióticos 5 , 15, e incluso en estudios realizados antes de la pandemia en el mismo Hospital Nacional Dos de Mayo 16. Esto resulta relevante, pues el uso innecesario de antibióticos incrementaría la circulación de microorganismos multirresistentes 17.
En abril del 2020, el MINSA incluyó en sus lineamientos para los casos moderados a severos, el uso de corticosteroides en pulsos (dosis altas) 7. Sin embargo, en junio del 2020 el ensayo Recovery encontró que el tratamiento con dexametasona a una dosis de 6mg/día por un máximo de 10 días podría reducir la mortalidad en pacientes con COVID-19 con apoyo respiratorio 18. Concordantemente, en octubre del 2020 el MINSA adoptó estas dosis de corticoides 9. Dichos cambios pueden explicar la tendencia de uso de corticoides encontrados en este estudio.
Encontramos que, el uso de anticoagulación a dosis profiláctica disminuyó al pasar los meses, en tanto que su uso a dosis plena fue en aumento. El MINSA en abril del 2020 recomendó su uso en dosis profilácticas para casos leves si presentaban factores de riesgo para eventos tromboembólicos, en casos moderados a dosis profilácticas o intermedias y en casos severos anticoagulación plena 19. Asimismo, la Sociedad Americana de Hematología recomendaba utilizarla de acuerdo con el criterio clínico del médico tratante 20.
Algunas potenciales limitaciones del estudio fueron: 1) En la recolección de datos de las historias clínicas se pudieron cometer errores, por lo cual se realizó una validación del llenado, como se explica en la metodología. 2) Algunos confusores importantes como el profesional que atendió al paciente, su estado cognitivo, u otras comorbilidades, no fueron recolectadas. 3) Se consideró usar como variable independiente la fecha de ingreso, a pesar de que la estancia hospitalaria fue variable entre los pacientes, bajo la suposición de que el uso sistemático de fármacos en el hospital se daría desde los primeros días. 4) No se pudo indagar quién indicó los fármacos prehospitalarios ni su posología. Asimismo, al ser esta variable recolectada por autoreporte, está sujeta a sesgos de memoria y de deseabilidad social. 5) Algunos intervalos de confianza son amplios debido al limitado tamaño de muestra. A pesar de sus limitaciones, este es a nuestro entender el primer estudio en Perú acerca de la tendencia del uso de fármacos en el contexto de la pandemia por la COVID-19, tomando en cuenta una muestra representativa de uno de los principales hospitales de Lima.
En conclusión, este estudio muestra cómo se han ido modificando las tendencias del uso de fármacos prehospitalarios y hospitalarios para la COVID-19, durante la primera ola, en un hospital peruano. Encontramos un aumento en el uso de cuatro fármacos antes de la hospitalización (azitromicina, ivermectina, corticoides y ceftriaxona), así como una disminución de la frecuencia de otros (ceftriaxona, azitromicina, hidroxicloroquina, ivermectina, pulso de corticoides, y anticoagulación profiláctica) y el aumento en el uso de anticoagulación plena durante la hospitalización.















