INTRODUCCIÓN
La mayor esperanza de vida, el avance científico-tecnológico y los cambios socioculturales han producido un incremento significativo de enfermedades crónicas degenerativas y neoplásicas, muchas personas viven más, pero con mayores comorbilidades. El envejecimiento de la población representa un reto importante para los servicios de salud en el mundo. Muchos de estos enfermos, al final de su vida, padecen un sufrimiento intenso y precisan una atención sanitaria y social que implica a todos los ámbitos asistenciales 1,2.
En Europa se estima que más de la mitad de personas que fallecen han pasado un difícil proceso de deterioro en el último año de su vida. Se estima que entre 8 % y 22 % de las hospitalizaciones pueden corresponder a enfermos en este periodo. En Latinoamérica y nuestro país esta realidad es muy frecuente y es poco lo que se ha avanzado en este contexto 1,3-7.
La tendencia mundial en salud es la atención centrada en la persona, de calidad y a costes razonables, que permita una vida digna hasta el momento de la muerte; con la posibilidad de escoger donde pasar este último momento, por ejemplo, rodeado de la familia, lo que significa el retorno al domicilio como lugar de fallecimiento, en lugar del hospital. Esta realidad revela la necesidad de replantearnos los objetivos de la medicina actual que, hasta ahora, se ha centrado de manera excesiva en un enfoque curativo. Callahan, desde el año 2000, abogaba por reconocer a la muerte natural en paz como un objetivo del mismo valor e importancia que la lucha contra las enfermedades y la prolongación de la vida 8-10.
La realización de estudios relacionados a las fases finales de enfermedad crónica, oncológica y no oncológica, requiere definiciones operacionales claras (criterios de terminalidad), por lo que es de suma importancia conocer instrumentos o escalas para determinar necesidades de cuidado y valoración pronóstica, los cuales a su vez servirán para una intervención adecuada e informada, evitar medidas de dudosa eficacia y disminuir los costos relacionados (económicos y sociales) 9,11,12.
Estrategia de búsqueda
Para la presente revisión se realizó búsqueda en bases de datos bibliográficas como Pubmed, CINAHL, SciELO, LILACS y Google académico, entre estudios primarios, revisiones, consensos y guías clínicas, desde 1998 hasta noviembre de 2018, en idioma inglés y español. Se utilizó como términos de búsqueda: enfermedad crónica avanzada, cáncer avanzado, enfermedad terminal, estado final de vida, cuidados terminales, etapa final de enfermedad, definiciones, criterios, instrumento de valoración y escala de pronóstico.
Enfermedad en fase terminal
Identificar al paciente con enfermedad en fase terminal es un problema para el personal de salud. Muchos de estos enfermos, al final de su vida, padecen intenso sufrimiento y precisan atención sanitaria y social que implica a todos los ámbitos asistenciales; pero a la vez el paciente y la familia tienen miedo de ser abandonados o discriminados2,13.
La frase "paciente terminal" estigmatiza a la persona y no debería utilizarse, sin embargo, la evolución de las enfermedades crónicas (oncológicas y no oncológicas) produce situaciones complejas en quienes las padecen, y es cuando términos como fase terminal y situación de últimos días son necesarios. Más que como una clasificación, estos términos son útiles para identificar las necesidades y cuidados especiales que ayuden al paciente y a su familia. Varias publicaciones se refieren a esta etapa del paciente como final de la vida (end of life).
La Tabla 1 presenta definiciones operacionales relacionadas a enfermedad en fase terminal. Destacan los consensos de la Organización Mundial de la Salud y otras entidades internacionales como la International Association for Hospice & Palliative Care (IAHPC), Sociedad Española de cuidados paliativos (SECPAL) y la Asociación Latinoamericana de Cuidados Paliativos (ALCP) que buscan poner en agenda este tema en las distintas regiones del mundo para mejorar la atención integral y humanizada (1,3, 9,13,14).
Las causas o enfermedades que pueden llevar al paciente a esta condición son tan diversas como la medicina misma; además, por la evolución epidemiológica y por el avance de la ciencia, con frecuencia son más de una. En la Tabla 2 se resume los criterios específicos por etiología, propuestos en la literatura revisada. Estos criterios son numerosos y comprenden a muchas especialidades médicas, pero el principal objetivo sería detectar al paciente que está en la fase avanzada y derivarlo para un cuidado más adecuado para sus necesidades, ya existiendo en el mundo la especialidad y la unidad de cuidados paliativos.
Tabla 2 Criterios diagnóstico específicos de enfermedad crónica en fase terminal, oncológica y no oncológica

Con la finalidad de hacer más objetiva la detección de la fase final de la enfermedad se han creado instrumentos para identificar esta situación (Tabla 3), pero la tendencia actual es más que detectar la enfermedad, implica también detectar la necesidad de cuidados del paciente. Para nuestro medio, la Escala de Necesidad Paliativa (NECPAL) de la Sociedad Española de Cuidados Paliativos es la más entendible y útil, sobre todo para el nivel de atención primario; sin embargo, cabe mencionar que la The Supportive & Palliative Care Indicators Tool (SPICT-TM) también tiene una versión en español que es fácil de aplicar.
Tabla 3 Instrumentos para identificar enfermedad en fase terminal y necesidad de cuidados paliativos
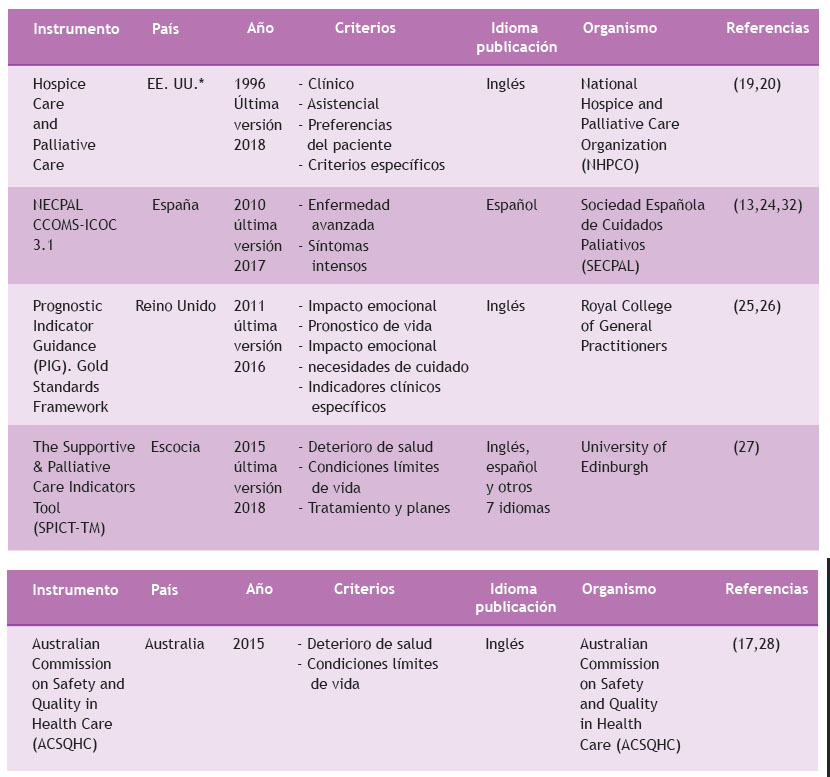
* EE. UU. : Estados Unidos de Norteamérica
Actualmente, se prefiere utilizar el término "enfermedad avanzada" en vez de "enfermedad terminal", y se habla de cuidados paliativos como una filosofía de vida, en la que un equipo humano multidisciplinario (conformado por médico, enfermera, psicóloga, trabajadora social, terapistas, guía espiritual y otros) brinda acompañamiento y soporte a una persona y su familia que lo necesita, sin adelantar ni retrasar el proceso natural de su muerte. No solamente se lucha contra una enfermedad, sino que se tratan todos los padecimientos del paciente 3,9,14,15.
Los cuidados paliativos en enfermedades oncológicas avanzadas han tenido logros importantes en mejorar la calidad de vida de estos pacientes. Sin embargo, los fallecimientos por enfermedades no oncológicas (insuficiencias orgánicas y enfermedades neurodegenerativas) son más numerosos; y las necesidades de estos pacientes y sus familias son similares, incluso más prolongadas y reciben peores cuidados. De acuerdo al principio de justicia, es una obligación ética potenciar esta atención 1,12,16.
Cabe mencionar que existe enfermedad no recuperable en cuadros agudos, relacionada a evolución de infecciones sistémicas con falla multiorgánica, hemorragias cerebrales masivas o consecuencias de eventos traumáticos graves, como se reporta en Reino Unido y Australia. Estos casos tienen sus propios criterios y requieren un enfoque especial en los servicios de emergencias o cuidados críticos, pero no serán considerados en esta revisión 17,18.
Escalas e instrumentos de valoración en enfermedad en fase terminal
La medicina científica es, fundamentalmente, una ciencia probabilística, pero dar pronósticos exactos en esta etapa final de la vida podría ser un error. Sin embargo, conocer la magnitud del problema de salud y determinar un pronóstico del paciente es fundamental para plantear la toma de decisiones al final de la vida.
Esta es una de las mayores dificultades a las que se va a enfrentar el profesional de salud 12,19,20. Comunicar a la familia o al paciente la situación de salud es indispensable, pero los médicos no fuimos preparados adecuadamente en la formación profesional de pregrado, e incluso, de posgrado para dar malas noticias. El momento más adecuado para hablar de esto es cuando el paciente se encuentra estable clínicamente.
En muchos países se puede establecer voluntades anticipadas y planes avanzados para el final de la vida; en Perú, la ley todavía no lo contempla. Informar sobre fechas o plazos exactos en la mayoría de veces es un error, sin embargo podemos dar tiempos aproximados de sobrevida (entre semanas-meses, días-semanas u horas-días) lo cual es muy importante para preparar a la familia y enfrentar el evento final de la vida (la muerte) que ocurrirá de todos modos 11,12,21.
La evolución de la enfermedad crónica es variable. En el cáncer el deterioro es lento y progresivo, y, la mayoría de veces, finaliza por cuadros infecciosos agudos en menos de seis meses de diagnosticada la fase terminal. La enfermedad no oncológica es más lenta, con varios episodios de descompensación aguda que mejoran y vuelve al estado basal. Esto también varía según el tipo o etiología de la enfermedad y los cuidados que reciba el paciente 11,21,22.
Actualmente, existen múltiples herramientas diagnósticas y de pronóstico disponibles (http://eprognosis.ucsf.edu), que se crearon inicialmente para pacientes con cáncer, pero que, posteriormente, fueron adaptadas también para las enfermedades no oncológicas (Tabla 4).
Las escalas más antiguas y conocidas son la de Karnofski y el índice de Zubrod o performance status ECOG (Eastern Cooperative Oncology Group). Sin embargo, en los últimos años la más utilizada es la escala funcional paliativa (Palliative Performance Scale, PPS) que ha acumulado mayor evidencia y cuyo empleo se recomienda 23-25)(26-40.
Tabla 4 Escalas pronósticas para pacientes con enfermedad en fase terminal oncológica y no oncológica
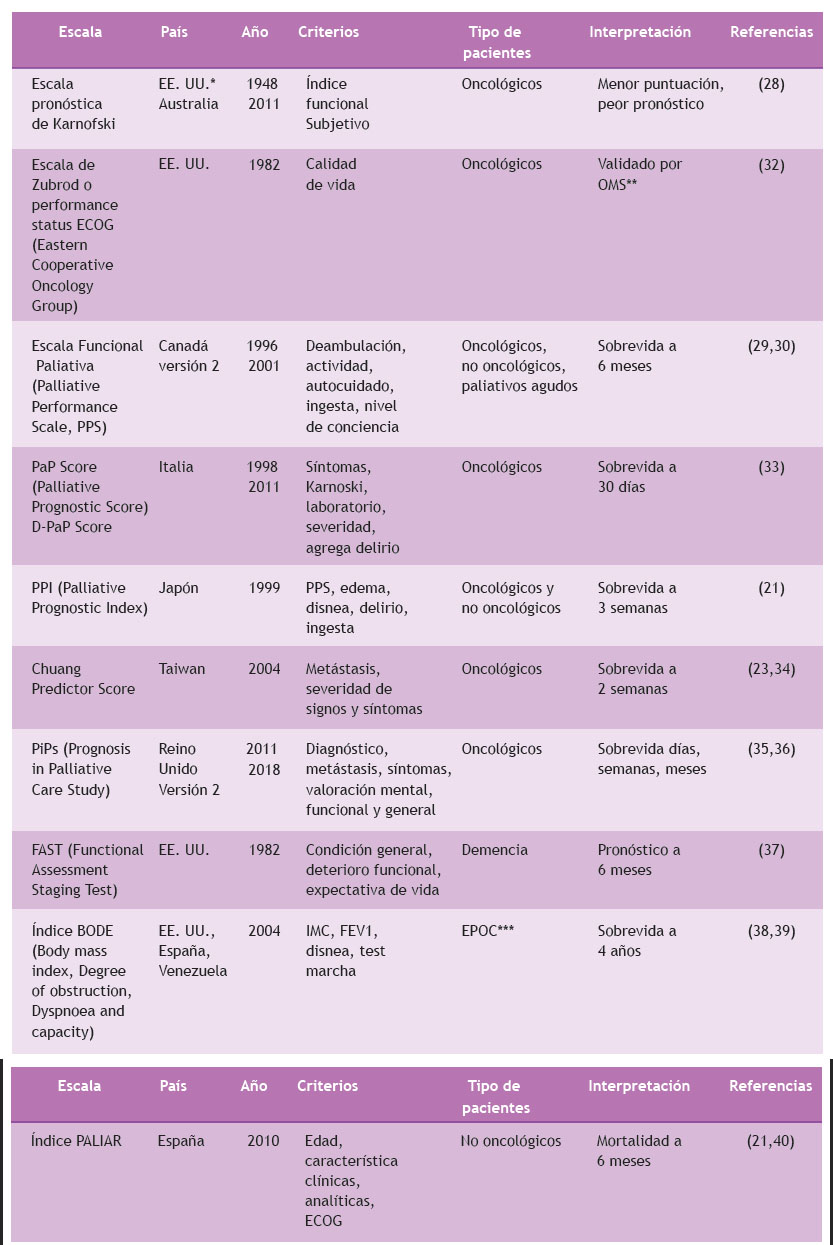
*EE. UU.: Estados Unidos de Norteamérica, ** OMS: Organización Mundial de la Salud, ***EPOC: enfermedad pulmonar obstructiva crónica
Finalmente, podemos concluir que la enfermedad crónica en fase terminal se presenta en un número importante de personas, asociada a síntomas multifactoriales que involucran a la familia y la sociedad. Las enfermedades de causa no oncológica en este estado son más frecuentes y de mayor duración que las oncológicas, y están relacionadas, muchas veces, a más de una causa. En la literatura científica existen diversas definiciones y se investiga mucho sobre instrumentos de detección y escalas de pronóstico, con el objetivo de mejorar la calidad de atención y de vida del paciente y su entorno, por lo que es necesario que el sistema de salud se adapte a estos importantes cambios.
















