INTRODUCCIÓN
La neurofibromatosis es una enfermedad multitumoral hereditaria relativamente frecuente. Tiene una incidencia mundial aproximada de un caso por cada 2500 a 3000 recién nacidos vivos, que es menor en regiones como Italia (1 caso por cada 7000) y Canadá (1 caso por cada 6000) 1,2,3. La neurofibromatosis se clasifica en tres grupos: tipo 1 (NF1), llamada también enfermedad de Von Recklinghausen, que representa el 90-95 % de casos; tipo 2, con una frecuencia menor al 10 %; y tipo 3 o schwannomatosis. En esta revisión nos enfocaremos en la neurofibromatosis tipo 1 4.
La NF1 es una enfermedad genética que se transmite por un patrón autosómico dominante. Se origina por una alteración del gen supresor tumoral NF1 (ubicado en el cromosoma 17q11.2) que causa la disminución intracelular de la proteína neurofibromina, con la consecuente activación descontrolada del gen RAS y de las vías de proliferación celular; además, las vías apoptóticas se inhiben 5.
El diagnóstico de la NF1 es esencialmente clínico y las manifestaciones neurocutáneas son las más frecuentes. En 1988 se describieron los criterios diagnósticos que se utilizan en la actualidad, estos incluyen dos o más de las siguientes características: seis o más manchas de color "café con leche" >0,5 cm (niños) o >1,5 cm (adultos), dos o más neurofibromas cutáneos o subcutáneos o un neurofibroma plexiforme, pecas axilares o inguinales, glioma de la vía óptica, dos o más nódulos de Lisch (hamartomas en el iris), displasia ósea, o un familiar de primer grado con NF-1 6.
No obstante, un porcentaje de pacientes relativamente pequeño (5-25 %) pueden desarrollar cuadros gastrointestinales y, de ellos, solo el 5 % son sintomáticos 7,8. Estas manifestaciones se presentan, de preferencia, entre los 30 y 40 años, y pueden localizarse en cualquier parte del tracto gastrointestinal: el lugar más frecuente es el intestino delgado (70 %), principalmente en el yeyuno 7.
Las lesiones más comunes son neoplasias benignas, entre ellas, neurofibromas (52 %), leiomiomas (17 %), ganglioneurofibromas (5,8 %), los tumores neuroendocrinos, y los tumores estromales o tumor estromal gastrointestinal (GIST, por sus siglas en inglés) con una frecuencia del 6,5 %. También pueden aparecer y neoplasias malignas (20 % de ellas son adenocarcinomas) y alteraciones vasculares. Los tumores benignos pueden malignizarse en 5 a 15 % de casos 9. Cabe resaltar que la gran mayoría de estos pacientes presenta lesiones neurocutáneas concomitantes; sin embargo, se han descrito manifestaciones gastrointestinales aisladas 10.
En muy pocas ocasiones, la NF-1 se asocia a malformaciones vasculares diversas, de las cuales, las más comunes son lesiones estenóticas, aneurismas, malformaciones arteriovenosas o lesiones por compresión tumoral directa (neurofibromas) 11,12,13,14,15.
CASO CLÍNICO
Paciente varón de 40 años que acude al servicio de emergencia con un cuadro de rectorragia en diciembre de 2019. Tiene el diagnóstico de neurofibromatosis tipo desde hace 20 años. Como antecedentes de importancia refiere episodios intermitentes de rectorragia en los últimos 15 años (que duran dos días y se presentan cada 6 meses) y una hemorroidectomía por hemorroides internas hace 7 años (2013). En esta oportunidad, presenta una rectorragia a chorro que aumentó en frecuencia (6 veces al día) y disnea asociada a grandes esfuerzos (al caminar 10 cuadras) por lo cual se decide la hospitalización. Se confirmó el diagnóstico de hemorragia digestiva baja de etiología hemorroidal (que es la causa más frecuente).
En enero de 2020, el paciente reingresa al servicio de emergencia y refiere, desde hace 2 días, un nuevo episodio de rectorragia a chorro de frecuencia aumentada (cada 1-2 horas), y que se asocia a disnea a los pequeños esfuerzos (al cambiarse de ropa), palpitaciones, cefalea y visión borrosa. Las funciones vitales son las siguientes: presión arterial (PA): 90/60, frecuencia cardiaca (FC): 120/minuto, frecuencia respiratoria (FR): 20/minuto. En los análisis de sangre destacaba el valor de la hemoglobina (3,1 g/dl). Debido a la gravedad del cuadro, se decide nuevamente la hospitalización después realizar una transfusión con el diagnóstico de neurofibromatosis tipo 1 y hemorragia digestiva baja de causa por determinar.
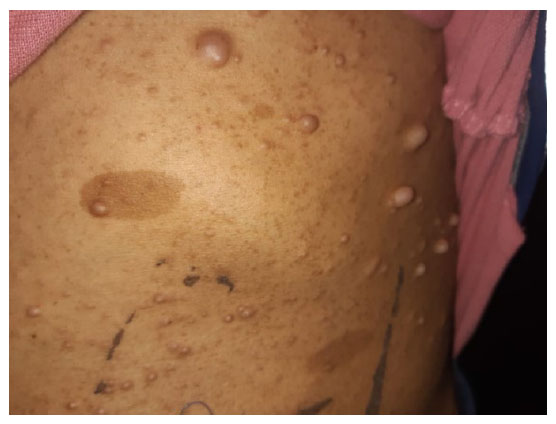
Durante la estancia hospitalaria, el paciente presentaba rectorragia interdiaria, sin ninguna otra molestia general. El primer día de hospitalización, en el examen físico se observó PA: 100/60, FC: 70/minuto, FR: 18/minuto, SatO2: 98 % piel y mucosas: tumoraciones múltiples a predominio de abdomen, cuello y dorso, compatibles con neurofibromas, máculas ovaladas de color marrón en abdomen, palidez (+/+++), y mucosa oral seca (+/+++) (Figura 1).
Debido a la severidad del cuadro hemorrágico y después de realizar estudios endoscópicos alto y bajo sin hallazgos relevantes, se plantea la posibilidad de alguna malformación vascular. Para corroborar este planteamiento, la gammagrafía con hematíes marcados con 99mTc hubiera sido la prueba ideal, pero en nuestro nosocomio no se tiene el equipo, por lo que al segundo día de hospitalización se realizó una angiografía abdomino-pélvica que confirmó la presencia de una malformación vascular (Figura 2).
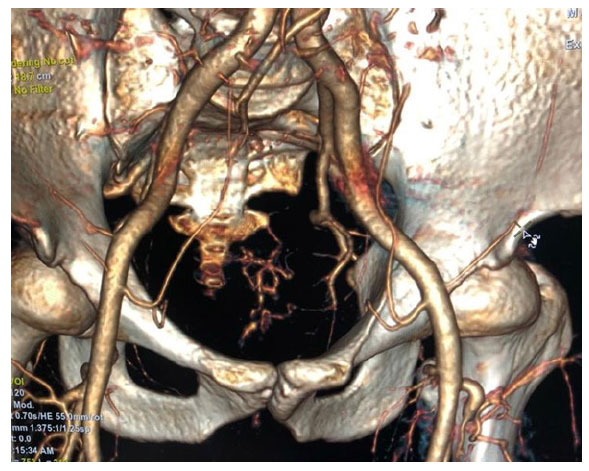
Figura 2 Malformación vascular con aporte arterial de rama de la iliaca interna (rectal inferior) y ramas distales de la arteria mesentérica inferior. No se observa drenaje venoso
Luego de la confirmación angiotomográfica de la malformación vascular, se decide programar al paciente para extirpación quirúrgica a cargo de Cirugía Cardiovascular. El paciente fue dado de alta sin complicaciones 2 días después de la cirugía y luego de 3 semanas de estancia hospitalaria. Tres meses mas tarde, en la consulta de seguimiento el paciente se encuentra asintomático y con la hemoglobina en un valor de 14,1 g/dl en su último control.
DISCUSIÓN
Las alteraciones gastrointestinales en la NF1 se clasifican en dos grandes grupos: tumores o alteraciones vasculares. En algunas ocasiones y debido a su naturaleza hipervascular, los neurofibromas se suelen confundir con alguna malformación vascular 16,17. La mayoría de estas lesiones son asintomáticas; las tumoraciones pueden producir cuadros de obstrucción intestinal, hemorragia digestiva por compresión vascular mecánica e incluso ictericia obstructiva, mientras que las alteraciones vasculares se deben sospechar ante la presencia de hemorragia digestiva, principalmente rectorragia 7.
La vasculopatía ocasionada por esta enfermedad puede manifestarse como estenosis, aneurismas, malformaciones arteriovenosas o compresión tumoral y debido a su carácter multisistémico, puede afectar a cualquier arteria del cuerpo, principalmente a las arterias grandes o medianas, la más frecuente es la arteria renal 7,11,18, luego la aorta 19, las arterias mesentéricas, la arteria carótida interna, las arterias cerebrales 20,21, las arterias torácicas (como la mamaria interna) 22, la arteria subclavia o las arterias intercostales, las arterias coronarias 23, la arteria retiniana 24, la arteria vertebral 25, y la arteria radial 26, entre otras. Es importante mencionar que estas alteraciones pueden presentarse en múltiples arterias al mismo tiempo 27,28. Si predominan los aneurismas o malformaciones arteriovenosas (hemorragia digestiva, hemotórax 29,30 o el accidente cerebrovascular hemorrágico 31)), las manifestaciones clínicas pueden ser cuadros hemorrágicos; pero si es que predominan las lesiones estenóticas (infarto renal, infarto agudo de miocardio,etc.), se presentan cuadros isquémicos. No, obstante, el signo clínico más frecuente de vasculopatía en pacientes con NF-1 es la hipertensión arterial secundaria, la cual es resultado, principalmente, de la estenosis de la arterial renal o, en casos muy raros, de un feocromocitoma 11,32.
Estas alteraciones vasculares se producen generalmente sin tener relación con los neurofibromas; sin embargo, se han descrito casos de vasculopatía dentro de las tumoraciones. Antes se creía que estas alteraciones eran causadas por una proliferación anormal de las células de Schwann dentro de los vasos sanguíneos; actualmente, la idea más aceptada es que se originan en la proliferación de las células musculares lisas aunada a un daño de las células endoteliales; esta teoría se sustenta en la expresión de neurofibromina por parte de estas células 33,34.
El diagnóstico etiológico de una hemorragia digestiva recurrente en un paciente con neurofibromatosis es un reto para el médico. El empleo de estudios no invasivos y con mayor grado de especificidad para encontrar el lugar de sangrado como la gammagrafía con hematíes marcados con 99mTc es fundamental, ya que permiten detectar sangrados a volúmenes entre 0,1 y 0,4 ml/min, con una sensibilidad de 93 % y una especificidad de 95 % 35. Luego de descartar las causas de hemorragia digestiva más frecuentes, se deben tener en cuenta las etiologías relacionadas directamente con la enfermedad de fondo, es decir, tumoraciones gastrointestinales o malformaciones vasculares. En el caso presentado, debido a la naturaleza intermitente y crónica del cuadro, se sospechó en alguna vasculopatía, y se realizaron un diagnóstico y un tratamiento exitosos, por lo que es siempre se deben considerar todas las etiologías conocidas aunque sean poco frecuentes