INTRODUCCIÓN
Los ependimomas son tumores que se originan de las células ependimarias del sistema ventricular y del canal central de la médula espinal. Son los más frecuentes de los tumores intramedulares, que son poco comunes; además, representan del 20 al 30 % de los tumores espinales y aparecen, sobre todo, en la edad adulta 1. La Organización Mundial de la Salus (OMS) los clasifica en tres grados: grado I (mixopapilar y subependimoma), grado II (celular, de células claras, papilar y tanacítico) y el ependimoma anaplásico 2. El ependimoma mixopapilar es benigno, no es infiltrativo y, por lo general, proviene del complejo del cono medular, cola de caballo y filum terminale, en esta variante se puede realizar una resección total. El ependimoma grado II es de baja malignidad y el más frecuente, con un 55 % al 75 % del total de ependimomas; se ubica con mayor frecuencia a nivel cervical y su recurrencia es muy baja después de una resección total 3. El ependimoma anaplásico es infiltrativo dentro del parénquima medular y solo se puede tratar con una resección subtotal o parcial 4,5. La característica histológica del ependimoma grado II es la presencia de seudorrosetas, en el 80 % de casos 3.
El tiempo de enfermedad es muy variable, de algunos meses a varios años. Los síntomas más frecuentes son disestesias y dolor, más adelante ya dependen de la localización y del compromiso de estructuras medulares, luego se agrega adormecimiento y, al final, sobreviene déficit motor en miembros inferiores o en los cuatro miembros 6.
La resonancia magnética nuclear (RMN) ha permitido realizar un diagnóstico cada vez más temprano con sintomatología incipiente. Se observan lesiones hiperintensas en T2 y la recuperación de la inversión atenuada de fluido (FLAIR, de sus siglas en inglés, Fluid-Attenuated Inversion Recovery), y lesiones hipo o isointensas en T1, con captación de contraste homogéneo, en algunos casos con formación quística y/o siringomielia, principalmente, a nivel cervical 7,8.
En la antigüedad, los ependimomas fueron asociados con una elevada morbilidad quirúrgica en comparación con otros tumores espinales. Con la primera publicación en 1907 de un ependimoma intramedular operado con éxito se inicia la era de la cirugía oncológica medular 9.
En la actualidad, sabemos que la resección quirúrgica es la mejor alternativa para mejorar el estado funcional y la sobrevida del paciente y que ha evolucionado para obtener una menor morbilidad postquirúrgica. La mayoría de cirujanos en el mundo está de acuerdo en que los ependimomas intramedulares son tumores bien delimitados del tejido de la médula espinal. Aunque la mayoría de los ependimomas están bien delimitados del tejido medular, la resección total sigue representando un desafío, como lo indican varios estudios que muestran una morbilidad quirúrgica mayor en comparación a otros tumores intramedulares. Se conoce que los pacientes que ingresan a operarse solo con disestesias (McCormick grado I) o con leve disminución de fuerza (McCormick grado II) son los que tienen mejor pronóstico de vida a largo plazo 9.
La sobrevida global (SG) y la sobrevida libre de progresión (SLP) han mejorado significativamente en los últimos 30 años con la ayuda de la resonancia magnética, del microscopio quirúrgico de mejor resolución, el uso del monitoreo electrofisiológico intraoperatorio de la médula espinal, una mayor experiencia del cirujano y los pacientes que ingresaron con McCormick grado I 5. Abdullah reporta una sobrevida global de 98 % a los 5 años; de 87 % a los 10; y de 53 % a los 15 10.
Este artículo presenta un análisis detallado de 40 pacientes con ependimoma intramedular que fueron operados entre los años 1985 y 2017 en el Instituto Nacional de Enfermedades Neoplásicas (INEN) para identificar los factores pronósticos que mejoraron el estado funcional y la sobrevida del paciente, asociados al tratamiento complementario con radioterapia y quimioterapia.
La supervivencia global (SG) y la supervivencia libre de progresión de enfermedad (SLP) de los pacientes sometidos a resección tumoral de ependimomas intramedulares han sido reportados a nivel internacional desde hace varias décadas 11,12,13. Sin embargo, en nuestro país la incidencia es incierta, por lo que se considera importante establecer una base de datos epidemiológicos y verificar la función neurológica del paciente intervenido, contrastando su evolución desde la evaluación inicial hasta su recuperación y rehabilitación posterior a la cirugía y al tratamiento complementario.
MATERIALES Y MÉTODOS
Diseño y población de estudio
Estudio observacional, descriptivo y retrospectivo. De un total de 192 pacientes operados de tumores espinales en el departamento de Neurocirugía del INEN en 33 años (enero de 1985 a diciembre de 2017), 40 pacientes, quienes furon tema del presente estudio, correspondieron a ependimoma de la médula espinal.
Variables y mediciones
Las variables fueron la edad, sexo, tiempo de enfermedad, grado de déficit neurológico preoperatorio, tamaño tumoral, tipo de resección quirúrgica, anatomía patológica, radioterapia y quimioterapia. Para las mediciones del cuadro neurológico se usó la escala modificada de McCormick 14.
Escala modificada de McCormick
Grado I: Neurológicamente normal, con mínima disestesia, marcha normal.
Grado II: Déficit sensitivo motor moderado, presencia de disestesias, es independiente.
Grado III: Déficit motor sensitivo moderado, requiere muletas para deambular, puede o no ser independiente.
Grado IV: Severo déficit sensitivo-motor, no deambula solo, es dependiente.
Grado V: Paraplejia o cuadriplejia.
Análisis estadístico
Se usó el programa estadístico SPSS versión 22 para Windows (Statiscal Package for the Social Science); para el cálculo de la sobrevida se usó el estadístico del producto de los límites de Kaplan Meier, y para la comparación de medias y medianas de sobrevida empleamos el test del logaritmo del rango (Log Rank). La probabilidad (valor para ser considerado estadísticamente significativo) fue p < 0,05 15.
RESULTADOS
Entre los años 1985 y 2017 fueron operados 192 pacientes con tumores espinales en el Departamento de Neurocirugía del INEN, los más frecuentes fueron los de localización extramedular intradural (schwannomas). Pero los tumores intramedulares más frecuentes correspondieron a los ependimomas, extraídos de 40 pacientes (20,83 %) (Tabla 1).
Tabla 1 Tumores espinales - INEN. 1985-2017: 192 casos
| Anatomía patológica | N.º casos | Porcentaje (%) |
| Schwannomas | 70 | 36,45 |
| Ependimomas | 40 | 20,83 |
| Meningiomas | 17 | 8,85 |
| Neurofibromas | 6 | 3,12 |
| Otros tumores | 59 | 30,72 |
De los 40 pacientes, 33 pacientes fueron adultos (82,50 %) y 7, niños (17,50 %). La edad promedio fue 34 años. El 57,50 % de los casos eran del sexo masculino (23 pacientes) y el 42,50 % fueron mujeres (17 casos), la razón ente ambos sexos fue M: F = 1,4: 1.
Los síntomas al ingreso fueron déficit motor en 39 casos (97,50 %), dolor en 20 pacientes (50 %), disestesia (42,50 %), hipoestesia (35,00 %) y alteración de esfínteres (27,50 %).
La media y mediana del tiempo de enfermedad fue de 24,93 y 19 meses, respectivamente, con un rango de 2-108 meses. Los signos en el preoperatorio se midieron con la escala modificada de McCormick y mostraron que solo un paciente (2,50 %) correspondió a grado I, el 40,00 % correspondió al grado II; 35,00 %, al grado III; y el 22,50 % fue del grado IV.
Hallazgos radiológicos y en resonancia magnética
Del año 1985 a 1994 se usó como medio diagnóstico la mielografía con Iopamidol como sustancia de contraste, y en los casos con bloqueo completo del canal espinal se amplió el estudio mielográfico con una punción suboccipitoatloidea. A partir de 1995, en todos los pacientes se usó resonancia magnética.
En nuestra serie, el 47,50 % de los ependimomas se encontró a nivel cervical; el 25,00 %, en la región lumbar; 15,00 %, en la región dorsal; y 12,50 %, en la región del cono medular y cola de caballo. La siringomielia se observó en 16 casos (40,00 %). El tamaño céfalo caudal del tumor se midió de acuerdo a niveles vertebrales. El porcentaje más alto correspondió a tumores que ocuparon de 3-5 niveles (24 pacientes), y también uno de cada tres pacientes se presentaron con tumores que ocupaban más de cinco niveles (Tabla 2).
Tabla 2 Ependimoma intramedular: 40 casos en INEN
| Localización | N.º casos | Porcentaje |
| Cervical | 19 | 47,50 |
| Lumbar | 10 | 25,00 |
| Dorsal | 6 | 15,00 |
| Cono-cola de caballo | 5 | 12,50 |
| Siringomielia | 16 | 40,00 |
| Tamaño | ||
| De 3 - 5 niveles | 24 | 60,00 |
| Mayor de 3 niveles | 13 | 32,50 |
| Menor de 3 niveles | 3 | 7,50 |
La Figura 1 muestra imágenes de RM de columna vertebral con contraste que describen al ependimoma grado I, ependimoma grado II y al ependimoma anaplásico.
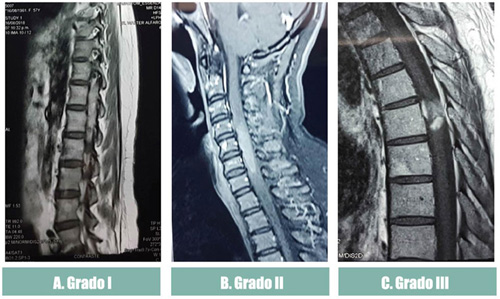
Figura 1 Ependimoma: grados I, II y III (OMS) .RM de columna vertebral con contraste: A. Ependimoma grado I, tumor localizado en el nivel D12-L1 de borde bien delimitado, ubicado en el cono medular; B. Ependimoma grado II, localizado a nivel C4 a C7, captación homogénea de contraste, y C. Ependimoma grado III, anaplásico, localizado a nivel D8, captación difusa de contraste.
Complicaciones
En el postoperatorio los pacientes presentaron las siguientes complicaciones: infección de herida operatoria en 3 casos (7,50 %), fístula de líquido cefalorraquídeo en 2 pacientes (5,00 %), 2 casos de infección urinaria (5,00 %) y 1 paciente con hematoma epidural (2,50 %).
Anatomía patológica
En 31 pacientes (77,50 %) la histopatología correspondió a ependimoma grado II, el 15,00 % fueron tumores mixopapilares y tres pacientes tuvieron ependimomas anaplásicos.
Tratamiento complementario
A 33 pacientes (82,50 %) se les administró radioterapia (RT) en el posoperatorio, en cantidad de 5400 a 6000 cGys (200 cGys por día), la RT fue bien tolerada. La quimioterapia se administró en tres pacientes (7,50 %) con ependimoma anaplásico, la droga usada fue temozolamida, en seis cursos (un curso por mes), y no se presentaron efectos secundarios.
Estado funcional en el preoperatorio y en el postoperatorio del corto plazo
De acuerdo a la escala de McCormick modificada, en el preoperatorio ingresó solo un paciente con grado I, mientras que el 40,00 % de casos fue de grado II; 35,00 %, de grado III; y 22,50 %, con grado IV.
El deterioro neurológico transitorio en el posoperatorio fue evidente en la mitad de casos (50,00 %). El síndrome dolor neuropático después de la operación se observó en 16 pacientes (40,00 %).
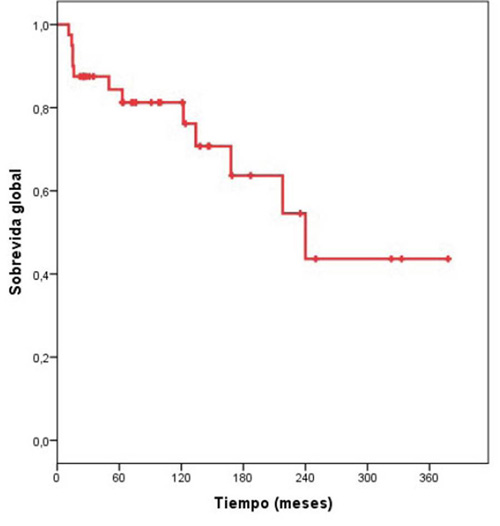
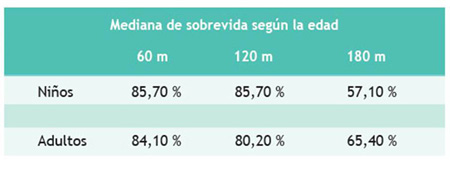
La mediana de sobrevida global fue 240 meses. La mediana de sobrevida global a 5, 10 y 15 años fue de 84,40 %, 81,20 % y 63,70 %, respectivamente (Figura 2) (Tabla 3).
Cuando se realizó la comparación de las curvas de sobrevida según el sexo, la edad, el tamaño del tumor y la histopatología no encontramos diferencias estadísticamente significativas.
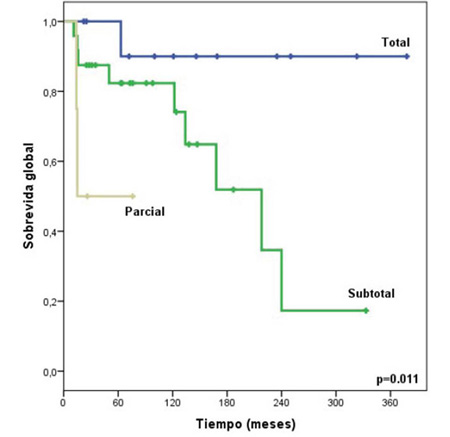
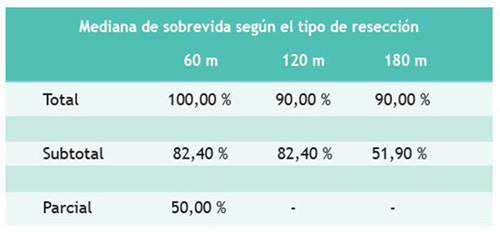
En el presente trabajo encontramos diferencias estadísticamente significativas cuando se realizó resección total (p < 0,011), y las medianas de sobrevida global cuando se realizó resección total, subtotal y parcial a 5, 10 y 15 años (Figura 3).
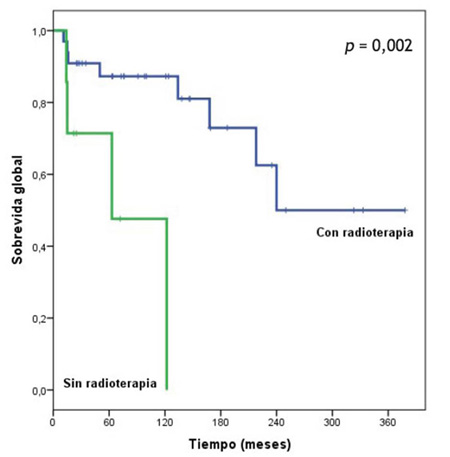
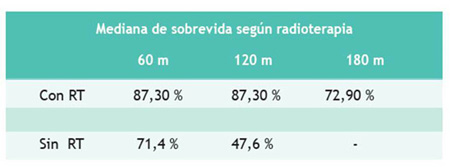
También encontramos que existieron diferencias estadísticamente significativas cuando se comparó el grupo de pacientes que sí recibió radioterapia (p < 0,002). En la Figura 4 se muestran las medianas de sobrevida global a 5, 10 y 15 años para ambos grupos.
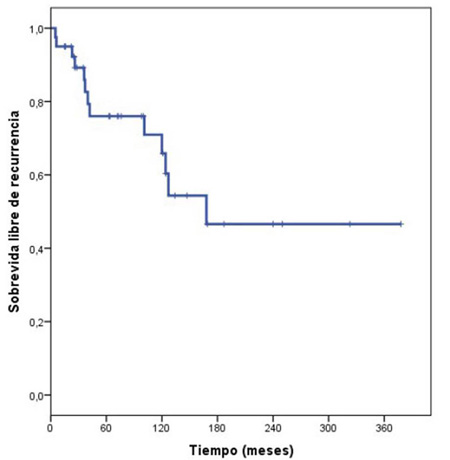
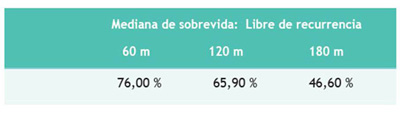
La mediana del tiempo de sobrevida libre de progresión (SLP) fue de 168 meses; la sobrevida libre de recurrencia a 5, 10 y 15 años fue de 76,00 %, 65,90 % y 46,00 %, respectivamente. La Figura 5 muestra que hubo diferencias estadísticamente significativas en la SLP según el grado de resección quirúrgica y radioterapia adyuvante. Cuando se compararon las curvas de sobrevida libre de progresión en relación a la edad, sexo, tamaño tumoral, tipo de resección quirúrgica e histopatología, tampoco se observaron diferencias estadísticamente significativas.
Además, nuestro análisis evidenció que los pacientes con un buen estado clínico funcional preoperatorio (grado 1 y 2 de McCormick) tuvieron mejor pronóstico a largo plazo.
Resultados del estado funcional a largo plazo
El análisis del estado funcional se realizó en el seguimiento y en el último control mediante la escala modificada de McCormick. El único paciente que ingresó con McCormick grado I se mantuvo en similar grado. De 16 pacientes que ingresaron con McCormick grado II, seis mejoraron a grado I y cuatro se mantuvieron en el mismo grado. Por el contrario, los otros cuatro pacientes avanzaron a grados III, IV y V. De 14 enfermos que ingresaron con McCormick grado III, tres mejoraron a grado I y siete, a grado II; los otros cuatro pacientes se mantuvieron o avanzaron a grado IV y V. Finalmente, de los 9 pacientes que ingresaron con grado IV, solo dos casos mejoraron a grado III y los otros 7 se mantuvieron en ese grado o avanzaron a grado V. En la supervivencia global influyó la resección quirúrgica total, seguida de radioterapia adyuvante. Además, en nuestra serie se evidenció que los pacientes con un buen estado clínico funcional preoperatorio (grado 1 y 2 de McCormick) tuvieron mejor pronóstico a largo plazo (Tabla 3).
DISCUSIÓN
Los ependimomas intramedulares son mucho más frecuentes en adultos, y la distribución por sexo es casi similar, con una leve predominancia en hombres. Estos tumores son de crecimiento lento y muestran un curso relativamente benigno. Predominan entre la tercera y cuarta década de vida 2,3,10. Por lo general, los síntomas más frecuentes son disestesias y dolor, el déficit motor se agrega posteriormente. La duración de los síntomas es muy variable, puede ser de algunos meses a varios años 9,16,17.
En nuestra serie de 40 casos, los adultos representan el 82,50 %, la edad promedio fue 34 años, y la relación hombres: mujeres fue de 1,4:1. Los síntomas más frecuentes fueron la disminución de fuerza en el 97,50 % y dolor en la mitad de casos; la media del tiempo de enfermedad fue de 24,9 meses. Encontramos que 39 pacientes acudieron a la primera consulta con algún grado de déficit motor en miembros inferiores o en los cuatro miembros. El 40,00 % acudió a la consulta con un tumor McCormick grado II; y 35,00 %, con grado II. Nosotros empezamos con mielografía como medio diagnóstico desde el año 1985 hasta 1994, y a partir del año 1995 con resonancia magnética. La RMN ha permitido, desde su introducción, un mejor abordaje a esta enfermedad, con un diagnóstico más temprano en los grados más bajos de McCormick, una mejor definición de la lesión, lo que lleva a una planificación quirúrgica individualizada, así mismo, el acceso actual a esta herramienta permite un adecuado seguimiento postquirúrgico y la detección temprana de una recurrencia. Encontramos que la localización más frecuente fue a nivel cervical en el 47,50 %, y la menos frecuente, en el complejo cono medular y cola de caballo (12,50%). En relación al tamaño tumoral, el 60,00 % de pacientes fue de 3-5 niveles, y el 32,00 %, mayor de 5 niveles; estos datos coinciden con todas las publicaciones revisadas 2,3,5,9,10,16.
Con relación al tamaño tumoral, el 60,00 % y 32,00 % de pacientes fue de 3-5 niveles y mayor de 5 niveles respectivamente; estos datos coinciden con todas las publicaciones revisadas 2,3,5,9,10,16.
En la mayoría de los trabajos publicados, el mayor porcentaje de pacientes ingresan a operarse con McCormick grado I y logran una mejor sobrevida global y sobrevida libre de progresión después de una resección total 5,9,10).
Klekamp 9 reporta 100 casos, a partir de 1991, de los que el 79,00 % se clasificaron como McCormick grado I mediante el estudio de RMN en el preoperatorio. En la serie de 53 pacientes adultos de Abdullah 10, el 89,00 % acudió con alteración sensitiva y el 62,00 % con algún grado de déficit motor. Sbovoda 5, en su publicación de 37 pacientes adultos, reporta disestesias en el 67,00 % y algún grado de déficit motor en el 44,00 % de casos. En nuestra serie, el mayor porcentaje de pacientes acuden a la consulta con tumores de gran tamaño: en el 60,00 % medían de 3-5 niveles y en el 32,50 % fue mayor de 5 niveles. Solo un paciente (2,50 %) ingresó a operarse con diagnóstico de McCormick grado I; el 40,00 %, con grado II; 35,00 % con un grado III, y 22,50 % con McCormick grado IV. Además, se realizó la resección total en el 30,00 % de casos; subtotal, en el 60,00 %, y parcial, en el 10,00 %.
En nuestra serie, los seis ependimomas mixopapilares estuvieron localizados a nivel D12-L2. Como tratamiento aplicamos la resección total y obtuvimos una mejoría, a la normalidad, en el postoperatorio y con fisioterapia. La mayoría de series revisadas muestran casuística de ependimomas grado II y anaplásicos, y algunas publicaciones incluyen al ependimoma mixopapilar. Gelabert-Gonzales 16 reporta 20 casos consecutivos de ependimoma mixopapilar con resección total y con una mejoría total de la función motora-sensitiva y esfinteriana.
En esta investigación, siete pacientes fueron niños que ingresaron con algún grado de déficit motor; en tres de ellos se realizó una resección total, con mejoría lenta y progresiva de la función motora-sensitiva. Mc Girt et al. 17 evaluaron una población pediátrica con tumores de la médula espinal, que incluyeron a los ependimomas intramedulares. Estos pacientes acudieron a la consulta con disestesias y leve déficit motor; los resultados del postoperatorio fueron satisfactorios en casi la totalidad de casos, con recuperación completa de la función motora.
La Asociación Europea de Neuro-Oncología (EANO) publicó en Noviembre de 2017 las Guías para el Diagnóstico y Tratamiento de los Tumores Ependimarios del Sistema Nervioso Central. En ellas se aclara que en los ependimomas intramedulares el tratamiento de elección siempre es la resección total del tumor, y que la radioterapia solo debe ser administrada para los ependimomas si la resección es incompleta 18.
El astrocitoma intramedular muestra bordes difusos en la RMN, y se puede distinguir de un ependimoma porque este presenta una lesión de bordes bien delimitados, puede tener una formación quística (brillante en T2) y, en la mitad de los casos, se acompaña de siringomielia 6,7,8,19.
La resección quirúrgica total sigue siendo el estándar en el tratamiento de los ependimomas intramedulares y, actualmente, puede ser alcanzada en casi el 80,00 % de los casos, según datos citados por la mayoría de autores 20,21,22,23,24,25. Gracias al continuo avance tecnológico es posible contar con microscopios de última generación, aspiración ultrasónica, monitoreo intraoperatorio con potenciales evocados y tener el número suficiente de camas en la unidad de cuidados intensivos para un adecuado control postoperatorio del patrón respiratorio, ya que que el mayor porcentaje de estos tumores se localizan a nivel cervical 26,27,28,29,30,31,32,33,34. Nuestro centro hospitalario cuenta con estas herramientas desde hace 15 años, por lo que el porcentaje de resección total fue en el 30,00 % de casos.
En 2015, Klekamp 9 publica una serie de casos de 100 pacientes con ependimoma intramedular. El 86,30 % fue sometido a una resección total, y alcanzaron una SG de 15 años y con SLP. El trabajo de Oh et al. 33 comunica que la SG y la SLP a 15 años es del 100,00 % en pacientes operados con resección total sin RT comparado con los pacientes sometidos resección subtotal sin y con RT, en los que la SG y SLP es el 70,00 % y 65,00 %, respectivamente.
Las complicaciones más frecuentes en el postoperatorio reportadas por varios autores están relacionadas con infección de herida operatoria y fístula de LCR 5,30,31,32,33,34. En nuestra serie tuvimos ocho pacientes (20,00 %) con complicaciones en el postoperatorio, todos mejoraron con manejo médico y no fue necesario reingresar a sala de operaciones.
Sun 1 recomienda la RT solo para pacientes con resección incompleta y para los ependimomas con recurrencia de enfermedad. Una revisión 33 de 68 artículos con 348 casos de ependimoma intramedular señala que la RT fue administrada solo a los pacientes con resección incompleta que mejoraron la función motriz y la SLP; los autores concuerdan con que la RT no debe administrarse en pacientes sometidos a resección total en ependimoma grado II. Otros autores coinciden en este tipo de protocolo 1,4,12,35,36,37.
Dulai et al. 38 comunican un caso de ependimoma intramedular con diseminación al cerebro. En nuestro estudio, no observamos ningún paciente con diseminación leptomeníngea.
El uso de la quimioterapia es controversial. Chamberlain et al. 39 administran QT en casos de ependimoma anaplásico recurrente y usan etopósido, pero consideran que este tratamiento tiene un valor muy limitado. Las guías de la EANO 18 refieren que podría usarse la QT en pacientes con recurrencia tumoral y proponen el uso de etopósido o bevacizumab.
En nuestra serie, tres pacientes menores de 14 años operados por ependimoma anaplásico de localización dorsal que se trató con resección incompleta recibieron QT con temozolamida (6 cursos) después de la RT.
Los factores de buen pronóstico para todas las series fueron la resección total del tumor y, en los casos de resección incompleta o recurrencia tumoral, la RT. En pocas series publicadas comentaron que se administró QT en los casos de recurrencia tumoral.
En nuestra serie, los factores de buen pronóstico que influyeron en la sobrevida global fueron la resección total (con una sobrevida a 5, 10 y 15 años de 100,00 %, 90,00 % y 90,00 %, respectivamente) y la radioterapia (sobrevida en el grupo de pacientes que recibió RT de 87,30 %, 87,30 % y 72,90 %, respectivamente). Estos dos factores también contribuyeron en la sobrevida libre de progresión. En este análisis también se confirmó que los pacientes que ingresaron con un McCormick grado I o II tuvieron una mejoría significativa en el seguimiento a largo plazo