INTRODUCCIÓN
A finales de 2019, China fue el epicentro del brote de neumonía causado por un nuevo coronavirus (2019-nCoV), clasificado como SARS-CoV-2, causante de la enfermedad COVID-19. El 11 de marzo del 2020 la Organización Mundial de Salud (OMS) declaró a esta enfermedad como una pandemia. En el Perú, el primer caso de COVID-19 se identificó el 6 de marzo de 2020 en Lima, procedente de Europa. En la actualidad (21 de junio de 2020), el país registra 254 936 casos confirmados, de los cuales 141 967 (55,69 %) han sido dados de alta y 8045 (3,16 %) fallecieron. Lima es la región con mayor cantidad de infectados y el principal foco de la pandemia, seguida de las regiones Callao y Piura 1. La tasa de contagio por cada 100 000 habitantes es de 0,87 % a nivel nacional. El Callao ha sido la región que concentró la mayor tasa de infección (1,71 %), seguido por Lima (1,52 %) y Ucayali (1,41 %). En cuanto a la tasa de letalidad, Ica ocupa el primer lugar con un valor registrado de 6,62 %, seguida de Ancash y Lambayeque 2. El sistema de salud se ve desbordado en su capacidad por la carencia de camas en las unidades de cuidados intensivos (UCI) y en hospitalización; además de otros recursos necesarios en la atención de estos pacientes, lo que constituye una dura prueba para nuestro sistema de salud.
Los síntomas más frecuentes de la enfermedad son fiebre, dolor de garganta, tos y disnea. El 80 % de los casos presenta formas leves que se autolimitan; sin embargo, el 15 % se manifiesta de forma severa o grave y requiere manejo intrahospitalario 3,4 por un gran proceso inflamatorio que ocasiona una disfunción multiorgánica asociada a una alta mortalidad. Frente a ello se debe optimizar la atención de los pacientes, identificando tempranamente a aquellos con riesgo de progresar a cuadros severos o graves mediante una evaluación clínica completa que investigue las comorbilidades y los marcadores inflamatorios. Diversos estudios han evaluado los factores relacionados a mal pronóstico y a las formas severas de la enfermedad. Se han identificado varios parámetros clínicos, como edad avanzada, comorbilidades (obesidad, hipertensión arterial, diabetes mellitus), y también parámetros de laboratorio, por ejemplo, marcadores hematológicos (leucocitos, neutrófilos, dímero D), inflamatorios (ferritina, proteína C-reactiva o PCR, entre otros) y cardiacos. Estos datos son importantes para identificar de manera precoz a los pacientes con riesgo a avanzar a cuadros graves de la enfermedad y a la muerte 5,6,7,8,9. De esta manera se podrá optimizar el uso de los recursos sanitarios. La crisis desatada por la aparición de una nueva enfermedad, la COVID-19, constituye una dura prueba para el sistema de salud de nuestro país, dada la carencia de camas hospitalarias en las unidades de cuidados intensivos (UCI), además de otros recursos necesarios en la atención de estos pacientes.
Debido a que, en el contexto de la pandemia, los estudios se han realizado en poblaciones distintas a la nuestra, en países de primer mundo con un perfil epidemiológico diferente, el presente estudio tiene por finalidad identificar los factores asociados a la hospitalización de los pacientes con COVID-19 en una UCI para poder identificarlos tempranamente y, así, brindarles una atención oportuna.
MATERIALES Y MÉTODOS
Diseño y población de estudio
Se realizó un estudio observacional, y transversal analítico. La población estuvo constituida por 372 pacientes con diagnóstico de COVID-19 atendidos en el Servicio de Medicina de Emergencia de la clínica Good Hope durante el periodo de mayo-junio 2020. De estos, se seleccionaron 76 historias clínicas completas y las demás no se incluyeron por estar incompletas o no cumplir criterios de elegibilidad. Estos 76 pacientes fueron clasificados en dos grupos dependiendo de si eran hospitalizados en el Departamento de Medicina o en la Unidad de Cuidados Intensivos (UCI) de la clínica, de acuerdo a la evaluación y decisión del médico de guardia. Se realizó un muestreo no probabilístico, por conveniencia, de las historias clínicas de pacientes a partir del listado de las mismas según código CIE 10 obtenido de los registros electrónicos de la institución. Se consideró como caso a todo paciente mayor de 18 años con diagnóstico de COVID-19 realizado mediante signos clínicos, radiológicos y prueba molecular y/o prueba rápida para COVID-19. Se excluyeron a los que presentaran datos incompletos de la historia clínica y a las gestantes.
Variables y mediciones
Las variables consideradas en el estudio fueron las siguientes: la variable resultado (lugar de hospitalización: área donde se hospitaliza el paciente, que puede ser servicio de medicina o UCI), que fue manejada como una variable cualitativa dicotómica con valores 1 para UCI y 0 para Medicina; y la variable exposición, que incluye edad, sexo, tiempo de enfermedad, comorbilidades y exámenes de laboratorio tomados al momento de su ingreso al servicio de emergencia, como deshidrogenasa láctica (DHL), ferritina, dímero D y PCR. La edad, tiempo de enfermedad y los exámenes de laboratorio se analizaron como variables continuas.
Análisis estadístico
El paquete Stata 15 para Windows fue empleado para el análisis estadístico. Primero, se realizó un análisis descriptivo para evaluar las características basales de la población de estudio. Los datos cualitativos se presentan en forma de frecuencias absolutas y porcentajes, y los datos cuantitativos mediante las medidas de tendencia central y de dispersión, como media, mediana, desviación estándar (DS) y rango interquartilo (RIQ). Luego se dividió a la muestra en dos grupos: hospitalizados en UCI y en medicina mediante un análisis bivariado entre los dos grupos: las variables cualitativas (sexo y comorbilidades) se analizaron mediante el test de X2 o el test exacto de Fisher, y las cuantitativas (edad, exámenes de laboratorio, tiempo de enfermedad) con la prueba t de Student o con técnicas no paramétricas, de acuerdo a la distribución de la variable. Finalmente, se realizó un modelo de regresión GLM poisson log simple para el cálculo de la razón de prevalencia y sus respectivos intervalos de confianza. Se consideró como nivel de significancia estadística p < 0,05.
Aspectos éticos
Para la realización del presente estudio no se tuvo contacto alguno con humanos. En tal sentido, los posibles riesgos para los sujetos del análisis son mínimos y están relacionados, principalmente, a una brecha en la confidencialidad, la cual fue manejada mediante la codificación de historias clínicas. El protocolo fue evaluado y aprobado por el Comité de Ética de la institución. Durante la implementación del estudio se respetaron los principios éticos delineados en la Declaración de Helsinki.
RESULTADOS
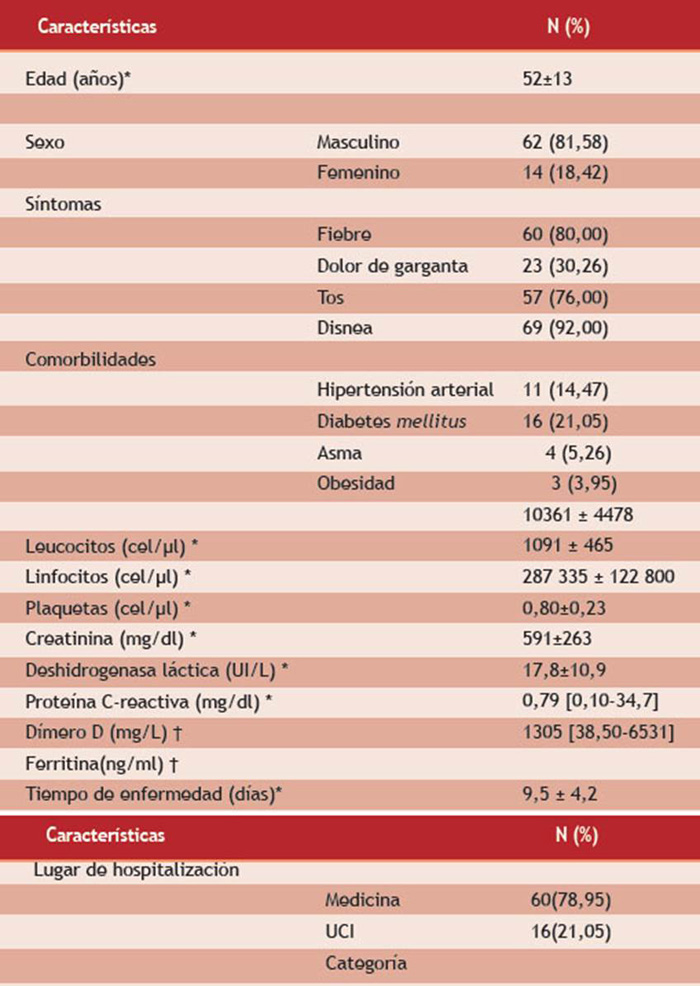
Evaluamos a 76 pacientes. Luego de ser examinados en el Servicio de Emergencia, se agruparon 60 hospitalizados en Medicina y 16 en UCI. La media de edad fue de 52 años (DS±13) y predominó el sexo masculino (81,58 %). Los pacientes acudieron con una media de tiempo de enfermedad de 9 días (DS±4) y reportaron síntomas como fiebre, tos y disnea. Asimismo, debemos destacar que presentaron una baja frecuencia de comorbilidades, como diabetes mellitus (21 %), hipertensión arterial (14 %), obesidad (5,3 %) y asma (3,9 %) (Tabla 1).
En la Tabla 2 se muestra que los pacientes con COVID-19 que se hospitalizaron en UCI fueron, en su mayoría, varones y de mayor edad comparados con los hospitalizados en Medicina (93,75 % vs. 78,33 %; 57 años vs. 51 años). Sin embargo, esta diferencia no fue estadísticamente significativa p = 0,277 y p = 0,15. No se evidenció diferencia en la presencia de las comorbilidades anteriormente referidas.
Tabla 2 Factores asociados al ingreso a UCI en pacientes con COVID-19. Clínica Good Hope. Lima-Perú, 2020
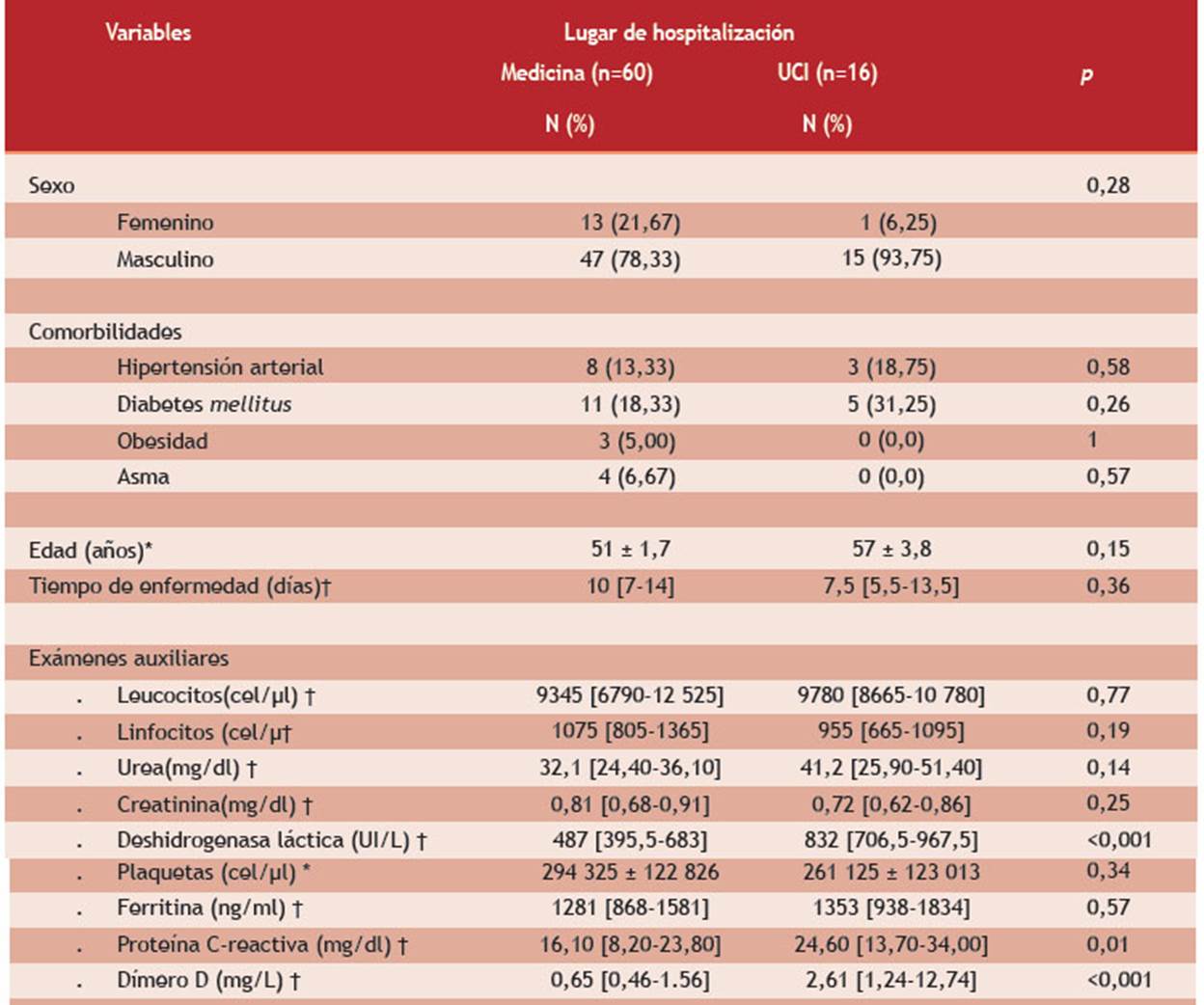
En relación a los exámenes auxiliares, los pacientes hospitalizados en UCI mostraron valores mayores de DHL, PCR y dímero D (832 vs. 487; 24,6 vs. 16,1 y 2,61 vs. 0,65, respectivamente) que son estadísticamente significativos (p ≤0,01) (Figura 1, Figura 2 y Figura 3).
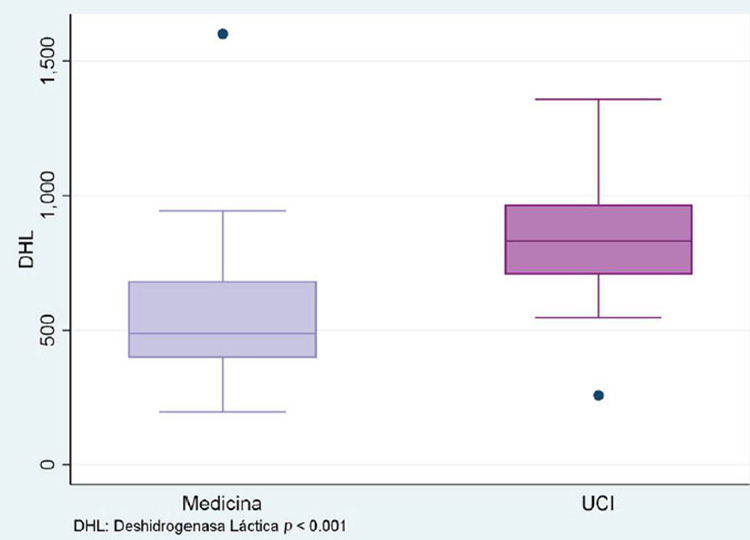
Figura 1 Niveles séricos de DHL en pacientes con COVID-19, según lugar de hospitalización. Clínica Good Hope. Lima, Perú 2020
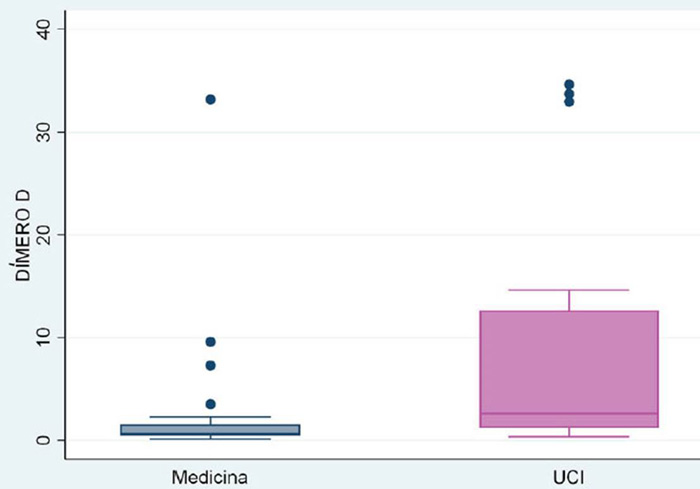
Figura 2 Niveles séricos de dímero D en pacientes con COVID-19, según lugar de hospitalización. Clínica Good Hope. Lima, Perú 2020
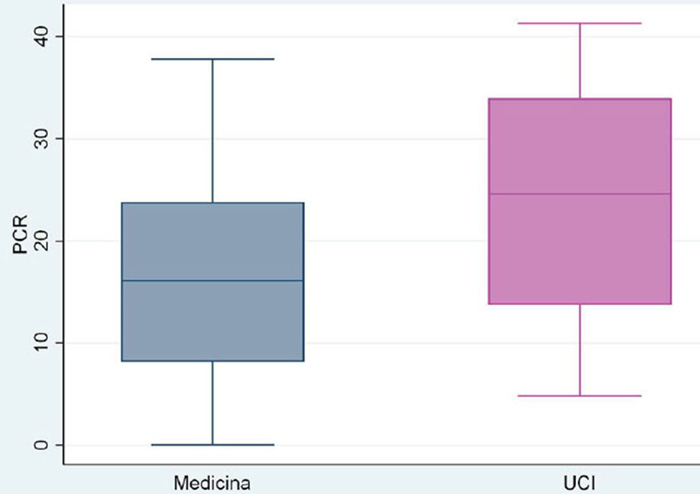
Figura 3 Niveles séricos de proteína C-reactiva en pacientes con COVID-19, según lugar de hospitalización. Clínica Good Hope. Lima, Perú 2020
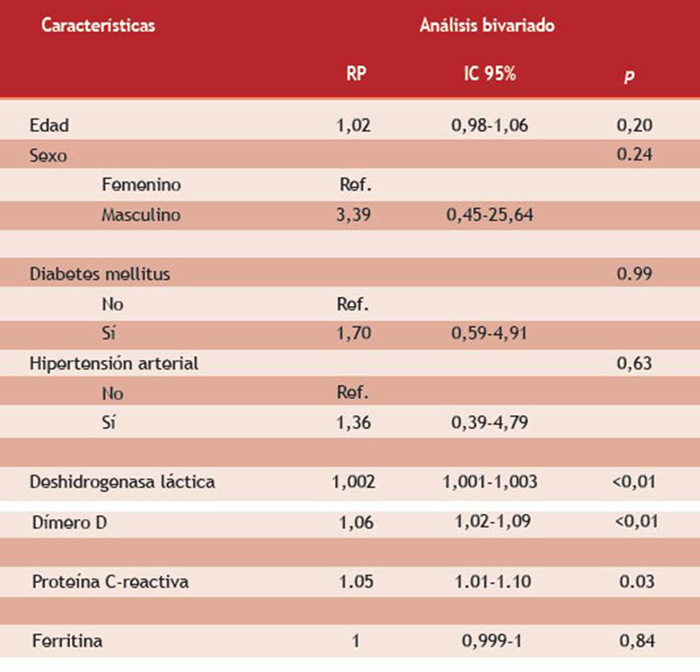
La regresión GLM simple muestra que el incremento de los niveles séricos de DHL, PCR y dímero D se asociaron al aumento de la probabilidad de ingreso a la UCI al momento de la hospitalización, y que fueron estadísticamente significativos (RP: 1.002, IC95 % 1,001-1,003; RP: 1,05, IC95 % 1,01-1,10 y RP: 1,06 IC95 % 1,02-1,09). Asimismo, se observó que el incremento de la edad aumenta la probabilidad de ingreso a UCI en 2,00 %, pero no fue estadísticamente significativo. De otro lado, se encontró una tendencia a mayor probabilidad de ingreso a UCI cuando el enfermo es del sexo masculino (RP: 3,39, p = 0,238). No se encontró asociación entre la presencia de comorbilidades y la probabilidad de ingreso a UCI (Tabla 3).
DISCUSIÓN
El presente estudio evaluó a 76 pacientes con COVID-19, de los cuales 60 fueron hospitalizados en Medicina y 16, en UCI. Los niveles séricos de DHL, dímero D y PCR al ingreso estaban elevados, lo cual se asocia a una mayor probabilidad de hospitalización en UCI (RP: 1,002, IC95% 1,001-1,003; RP: 1,06, IC95% 1,02-1,09; RP: 1,05, IC95% 1,01-1,10; respectivamente).
La DHL es una enzima que se encuentra en diversas células del cuerpo, y tiene una mayor concentración en el corazón, hígado, músculos, riñones y células sanguíneas; es considerada como un indicador de daño agudo o crónico y marcador inflamatorio. En relación a los niveles altos de DHL y lugar de hospitalización, el estudio transversal de Fan et al. 10 evidenció que un valor elevado de esta enzima es un marcador de severidad y mal pronóstico en los pacientes con COVID-19 11,12 cuando se asocia con otros parámetros inflamatorios como el dímero D y PCR, que son elementos importantes al momento de estratificar riesgo de progresión de una enfermedad o presentación de sus formas severas 11. Poggiali et al. 13 encontraron una correlación moderada inversa entre los niveles de DHL y los valores de PaO₂/FiO₂, lo que podría ser un importante predictor de falla respiratoria en pacientes con COVID-19.
En relación al dímero D, diversas investigaciones 11,14,15,16,17 han demostrado una relación entre cantidades elevadas, severidad del cuadro y necesidad de terapia en UCI. En un estudio 14, los valores de dímero D mayores de 2 ugr/mL se asociaron a valores elevados de PCR y linfopenia, por lo que se comporta como un predictor precoz de mortalidad en los pacientes que requirieron hospitalización. Gao et al. 17) evaluaron diversos parámetros de laboratorio en el diagnóstico diferencial de neumonía severa y encontraron, respecto al dímero D, un área bajo la curva de 0,750 (p = 0,0053), con un nivel crítico 0,28 ng/L. Un metaanálisis de Huang et al. halló una asociación entre los niveles de dímero D y el incremento de mortalidad (RR 4,15 [2,43; 7,08], p < 0,001; I2: 83%, p = 0,01), COVID-19 severo (RR 2,42 [1,72; 3,40), p < 0,001; I2: 58%, p = 0,05), mas no con la necesidad de tratamiento en UCI (RR 0,94 [0,43, 2,07], p = 0,88). Sin embargo, se debe señalar que los estudios tuvieron una elevada heterogeneidad. La elevación del dímero D indicaría un estado de hipercoagulabilidad en el paciente con COVID-19, esto explicaría por qué la infección viral promueve una respuesta proinflamatoria agresiva con un insuficiente control de la respuesta antiinflamatoria, lo que induciría una disfunción de las células endoteliales y ocasionaría una producción excesiva de trombina. De otro lado, la hipoxia, encontrada en los pacientes con COVID-19 severa, y el estado de postración incrementarían el riesgo de trombosis.
Con respecto a la PCR, diversos trabajos 11,12,13,15,18,19,20 han evidenciado una asociación positiva entre la severidad de la enfermedad y los niveles de PCR, lo que constituye un posible factor pronóstico de severidad y progresión de enfermedad, inclusive en etapas tempranas. En un estudio retrospectivo, Tan et al. 21) encontraron una correlación entre la PCR y la severidad tomográfica de la enfermedad, así como una mayor estancia hospitalaria. Sahu et al., en un metanálisis 22, también evidenciaron esta asociación al mostrar que los pacientes fallecidos por COVID-19 tuvieron niveles séricos más elevados de PCR que los que no murieron (p = 0,000, diferencia standard entre las medias = 1,37). Asimismo, Huang et al. hallaron que los niveles de PCR se asociaron a mala evolución y aparición de formas severas de la enfermedad (RR 1,41 [1,14; 1,74], p = 0,002; I2: 93%, p < 0, 001) y necesidad de manejo en UCI (RR 1,96 [1,40; 2,74], p < 0,001). Herold et al.23) evidenciaron que los niveles de PCR predicen la necesidad de ingresar a ventilación mecánica con un área bajo la curva de 0,86 y 0,83 y un punto de corte de 97mg/L para lograr una correcta clasificación, en un 80 % de los pacientes. En tanto, para Poggiali et al. 13 existe una correlación inversa moderada entre los niveles de PCR y los valores de PaO₂/FiO₂ (r = 0,55;r2 0,31, p < 0,0001); además, en la regresión logística múltiple se evidenció que valores de PaO₂/FiO₂ menores de 200 mmHg se asociaron significativamente con valores más elevados de DHL y PCR (p < 0,05).
Las formas severas y graves de la enfermedad implican un estado de hiperinflamación con compromiso multiorgánico debido a la tormenta de citocinas propuesta por Siddiqi y Mehra 24, que encuentran múltiples marcadores inflamatorios elevados, entre ellos la ferritina, aunque en nuestra investigación no observamos diferencias entre el grupo hospitalizado en UCI y el de Medicina. Diversos estudios han encontrado relación entre los niveles de ferritina, complicaciones, severidad, mortalidad y necesidad de UCI, tal como lo evidenciaron Huang et al. 15, quienes encontraron niveles más elevados de ferritina en los pacientes que tuvieron peor evolución (p < 0,0001; I2: 76%), aquellos que fallecieron (diferencia media estandarizada o SMD 0,96 [0,78; 1,13], p < 0,00001; I2: 0%, p = 0,41) y los que tuvieron COVID 19 severo (SMD 0,97 [0,43; 1,50], p < 0,004; I2: 82%, p = 0,001); sin embargo, la heterogeneidad de los estudios fue alta.
En cuanto a la edad, en nuestro estudio la población tuvo una media de 52 años; no encontramos diferencias entre el grupo que se hospitalizó en UCI y el de Medicina. En dos series de pacientes asiáticos 8,25) se observó una mayor prevalencia de la enfermedad en varones (62-73 %) y una mediana de edad de 49 (IQR, 41-58) y 56 (IQR 46-67) años, resultados similares a nuestros hallazgos. Diversos estudios 10 evidencian que, a mayor edad, mayor riesgo de ser hospitalizado por COVID-19, debido a formas severas y complicaciones de la enfermedad. Este aumento de morbimortalidad con la edad está asociado a las comorbilidades, especialmente la enfermedad cardiovascular (ECV), y a la situación de susceptibilidad que conlleva una respuesta inmunológica más pobre. Wynants et al.26), en un metanálisis de 27 estudios, identificaron a la edad, el sexo masculino, los ingresos hospitalarios previos, comorbilidades y determinantes sociales de la salud como factores pronósticos asociados a la hospitalización en pacientes con COVID-19 mediante tres modelos predictivos, con un índice C estimado de 0,73; 0,81 y 0,81 cada uno. Frente a esto, la edad ha sido considerada un factor pronóstico para presentar formas severas y mayor riesgo de ingreso a UCI. En nuestro estudio no se evidenció esta asociación, lo cual podría estar relacionado con los criterios de ingreso a UCI implementados durante la pandemia en relación con la edad.
El mayor porcentaje de pacientes fue del sexo masculino (81,60 %). Aunque las personas de ambos sexos tienen el mismo riesgo de infectarse con el virus, se observa que los hombres son significativamente más propensos a presentar las formas severas de la enfermedad, requieren hospitalización e ingreso a UCI, y en algunos casos, fallecen. Jin et al. 27 evaluaron las diferencias de sexo en los pacientes con COVID-19, para lo cual analizaron una serie de casos de 43 pacientes hospitalizados, una base de datos pública de 1056 pacientes COVID-19 y una cohorte de 524 pacientes del brote de SARS de 2003, y hallaron, en el análisis de la serie de casos, que los hombres tuvieron un cuadro más severo que las mujeres (p = 0,035); en tanto que en la base de datos los varones tuvieron 2,4 veces más riesgo de morir que las mujeres (70,3 vs. 29,7%, p = 0,016). Este comportamiento también se observó en la cohorte de SARS, en la que el grupo de fallecidos estuvo conformado por un mayor porcentaje de varones (p = 0,015).
Nuestro estudio evidencia una clara asociación entre los niveles elevados de DHL, dímero D y PCR y la probabilidad de ingreso a UCI. Como limitaciones del estudio debemos considerar que obtuvimos los datos a partir de los registros de las historias clínicas que, en algunos casos, no consignaron algunas variables como el índice de masa corporal, por lo que no registramos la asociación con este factor. Asimismo, debemos indicar que el tamaño de muestra es pequeño, lo cual podría tener impacto en los resultados y, finalmente, al ser un estudio retrospectivo, no se pudo tener una evaluación continua de los parámetros estudiados.
Por otro lado, es preciso señalar que la mayoría de los estudios que evalúan la asociación entre los parámetros clínicos y bioquímicos y la severidad de la COVID-19 son principalmente europeos, asiáticos y norteamericanos; la evidencia en los ámbitos latinoamericanos y nacional es escasa o nula, por lo que se debe plantear la posibilidad de realizar estudios en nuestra población para optimizar al máximo el uso de los escasos recursos con los que se cuenta en el sistema de salud y, de esta manera, poder brindar una rápida y oportuna atención a los pacientes que se encuentran en alto riesgo de complicaciones e, incluso, de morir.