INTRODUCCIÓN
La COVID-19 (Coronavirus 2019) es la enfermedad infecciosa causada por un coronavirus descubierto recientemente. Tanto el nuevo virus como la enfermedad iniciaron el brote de Wuhan (China) en diciembre de 2019. Se sabe que es un virus de baja letalidad (2-3 %); sin embargo, su contagio es rápido 1.
Los signos y síntomas clínicos de esta enfermedad pueden ser leves, moderados o severos, y son semejantes a los de otras infecciones respiratorias agudas (IRA), es decir, pueden ser fiebre, tos, secreciones nasales y malestar general. Algunos pacientes pueden presentar dificultad para respirar 2.
La Organización Mundial de la Salud (OMS) presentó el proceso de manejo clínico para ubicar correctamente y riesgo de evolucionar a formas graves. En algunos pacientes, los signos de deshidratación, sepsis o dificultad respiratoria no son evidentes 2,3,4.
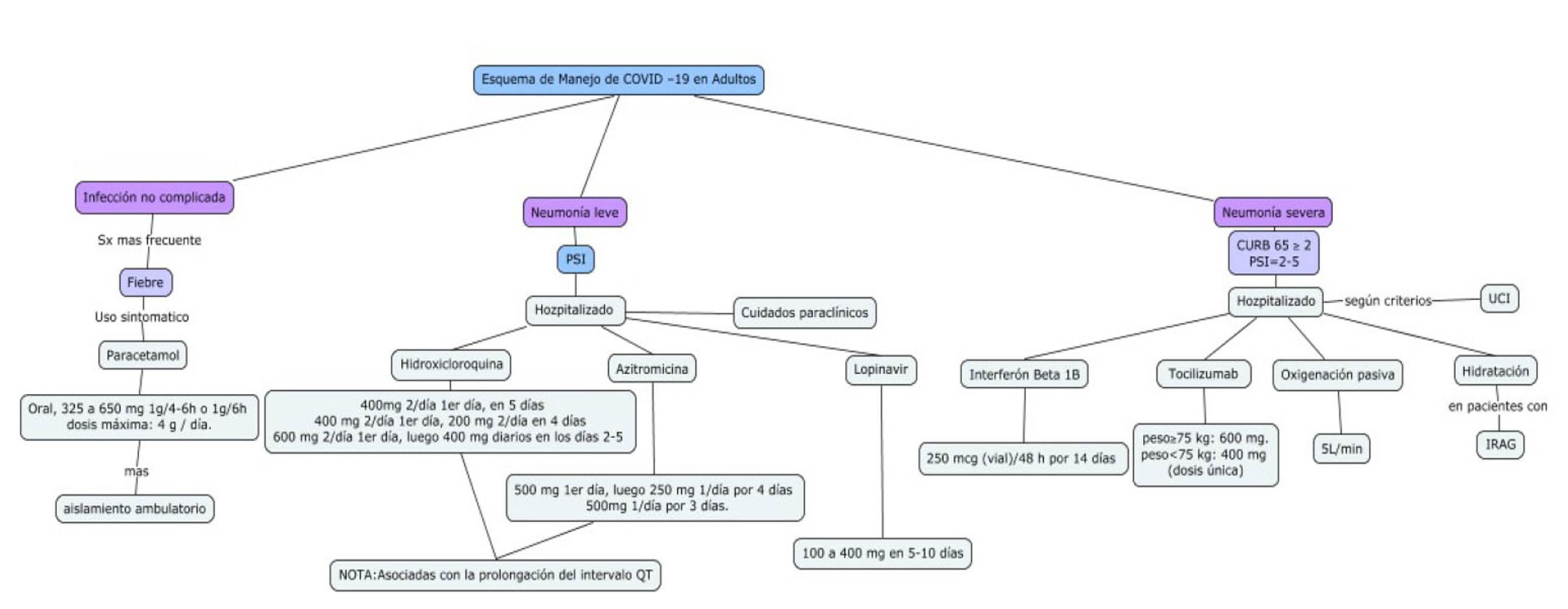
Neumonía leve
Paciente con neumonía sin criterios de severidad 2. En este caso se debe tener presente el índice de severidad de neumonía (PSI) 32 (Tabla 1).
Neumonía severa
Adulto con fiebre o sospecha de infección respiratoria más frecuencia respiratoria mayor de 30 por minuto, distrés respiratorio severo o saturación de oxígeno SpO2<90 % 2. Con un PSI Score (Tabla 1) y CURB 65 ≥ 2 (Tabla 2).
Tabla 1 Índice de severidad de neumonía (PSI) 32
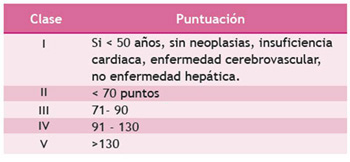
Interpretación. 0 - 1: Ingreso hospitalario.
3 - 5: Hospitalización, posible ingreso a UCI 26
Tabla 2 Score de mortalidad de neumonías

BUN: Nitrógeno ureico en la sangre
(BUN, del inglés blood urea nitrogen)
La Tabla 1 y Tabla 2 muestran la relación entre dos herramientas utilizadas en pacientes con neumonía asociada a la comunidad, para evaluar severidad (PSI) y mortalidad (CURB65).
SÍNDROME DE DISTRÉS RESPIRATORIO AGUDO (SDRA O ARDS, DEL INGLÉS ACUTE RESPIRATORY DISTRESS SYNDROME)
Inicio agudo, síntomas respiratorios dentro de la semana de la injuria clínica.
En los exámenes de imagen como radiografía, tomografía o ecografía pulmonar se muestran opacidades bilaterales y edema (falla cardiaca o sobrecarga de fluidos). La oxigenación es ≥ 5 en adultos (con o sin ventilación y con presión positiva al final de la expiración/ Presión positiva continua en la vía aérea o PEEP/CPAP), el SDRA puede iniciar con 200 mm Hg 2.
Sepsis
Sospecha o infección comprobada y, en caso de progresión, una disfunción de órgano blanco, potencialmente mortal, que es producida por una alteración de la regulación causada por una infección sospechosa o confirmada 2. La gravedad se clasifica según el Score SOFA (Sepsis Related Organ Failure Assessment) que se explica en la Tabla 3.
Tabla 3 La escala de SOFA: suma de la puntuación de las evaluaciones aisladas de los órganos 5
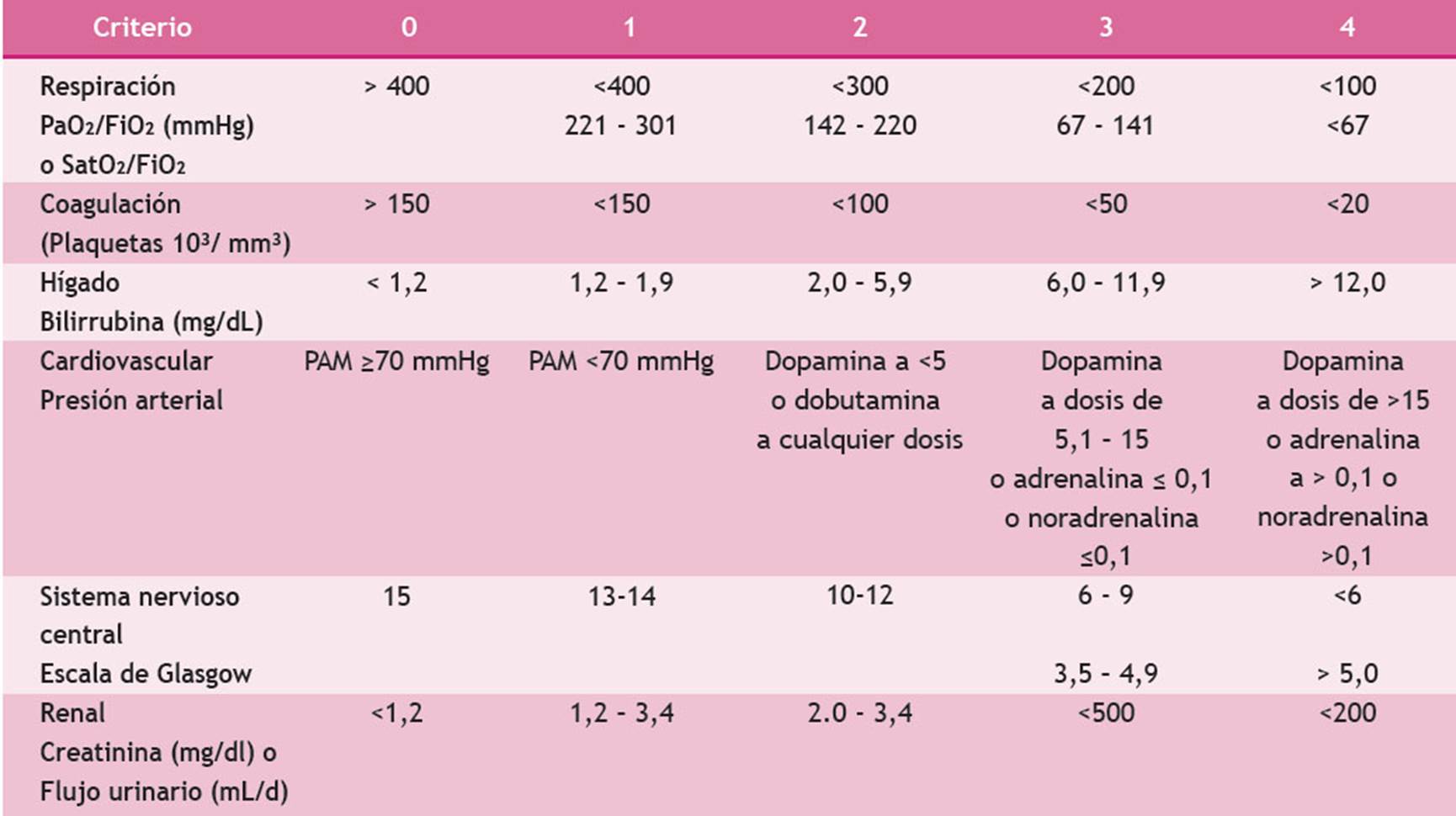
PaO₂: Presión arterial de oxígeno
FiO₂: Fracción de oxígeno inspirado
SatO₂: Saturación arterial de oxígeno periférico
PAM: Presión arterial media
a) PaO₂/FiO₂: relación utilizada preferentemente, pero si no está disponible usaremos la SaO₂/FiO₂
b) Medicamentos vasoactivos administrados 1 hora mínimo (dopamina y noradrenalina: g/kg/min) mantendrá la PAM por encima de 65 mm Hg
Disfunción orgánica: cero y < 3 puntos, puntuaciones superiores: fallo orgánico
Choque séptico
Presencia de hipotensión persistente a pesar de la reanimación volumétrica, que requiere que los vasopresores mantengan la PAM ≥ 65 mm Hg y el lactato sérico > 2 mmol/L 2. (Figura 1 y Figura 2)
MANEJO TERAPÉUTICO DE ACUERDO A LOS SÍNDROMES CLÍNICOS
Infección no complicada
Al tratarse de síntomas inespecíficos y que no revisten gravedad, se emplea el tratamiento domiciliario (aislamiento ambulatorio). El manejo está enfocado en prevenir la transmisión y en monitorizar el deterioro clínico para una próxima hospitalización. El tratamiento ambulatorio es, principalmente, de apoyo con hidratación, antipiréticos y analgésicos según los síntomas. Los infectados deben usar una mascarilla en casa al estar en contacto con otras personas y cuando reciban atención médica.
La desinfección de superficies que son tocadas frecuentemente es también importante 6, ya que se ha evaluado la posible viabilidad del virus en aerosoles por tres horas; en plásticos y acero inoxidable por setenta y dos horas; en cobre, por cuatro horas; y en cartón, por veinticuatro horas 7.
1.Acetaminofeno
Ya que la fiebre es el síntoma más común, es el producto más utilizado para disminuirla 8,9.
Dosis: Por vía oral, de 325 a 650 mg cada 4 a 6 horas o 1g cada 6 horas, según sea necesario. (Dosis máxima es de 4 g/día).
Reacciones adversas: Erupción cutánea, disminución en suero de bicarbonato,calcio y sodio; sodio sérico; aumento de cloro, urea, glucosa sérica, fosfatasa alcalina sérica y bilirrubina sérica; nefrotoxicidad (con sobredosis crónica), anemia, pancitopenia, reacción de hipersensibilidad (rara), hiperamonemia, enfermedad renal (analgésico).
Contraindicaciones: Hipersensibilidad al acetaminofeno o a un componente de la formulación, insuficiencia hepática grave o enfermedad hepática activa grave 10.
Dato importante: Por supuestas contraindicaciones de uso de inhibidores de la enzima convertidora de angiotensina (IECA) o antagonistas de receptores de angiotensinas (ARA), la Asociación Americana del Corazón no recomienda detener el uso de IECA o ARA en la COVID-19. Además, un ensayo clínico está investigando si el uso complementario de los ARA puede mejorar los resultados en pacientes con COVID-19 11.
Neumonía leve
Clasificación del paciente según los criterios e ingresado a hospitalización con un tratamiento de acuerdo a la gravedad.
1.Hidroxicloroquina
Mecanismo de acción: Inhibidor de la polimerasa hemo. Aumenta el pH del fagolisosoma que interrumpe la fusión virus-célula, además interfiere con la glucosilación de los receptores celulares de SARS-CoV 12.
Dosis: Puede emplearse en los siguientes esquemas : 400 mg 2 veces al día en el primer día y luego diariamente durante 5 días.
400 mg 2 veces al día en el primer día y luego 200 mg 2/día durante 4 días.
600 mg 2 veces al día en el primer día y luego 400 mg diarios en los días 2-5 13.
Eventos adversos: Erupción cutánea por retinopatía, síntomas gastrointestinales. Evitar tomar hidroxicloroquina con antiácidos, administración separada por al menos 4 horas 11.
Dato importante: La hidroxicloroquina tiene perfil de seguridad conocido y la principal preocupación es la cardiotoxicidad (síndrome de QT prolongado) con uso extendido en pacientes con disfunción hepática o renal e inmunosupresión, pero según informes, han sido bien tolerados en pacientes con COVID-19 13.
Contraindicaciones: Porfiria. La hidroxicloroquina se excreta en leche materna en cantidades mínimas 11.
2.Azitromicina
Mecanismo de acción: Inhibe la síntesis de proteínas bacterianas (por unión a la subunidad 50S del ribosoma) y la translocación de los péptidos.
Dosis: 500 mg el primer día, seguido de 250 mg/día por 4 días o 500mg/día por 3 días.
Efectos adversos: Anorexia, mareo, cefalea, parestesia, disgeusia, alteración visual, sordera, síntomas gastrointestinales, erupción, prurito, artralgia, fatiga, recuento disminuido de linfocitos y de bicarbonato sanguíneo, elevación de eosinófilos, basófilos, monocitos y neutrófilos 14.
Contraindicaciones: La hidroxicloroquina en combinación con azitromicina redujo la detección de ARN del SARS-CoV-2 en muestras del tracto respiratorio superior en comparación con un grupo de control no aleatorio, pero no evaluó el beneficio clínico. La hidroxicloroquina y la azitromicina están asociadas con la prolongación del intervalo QT. Se debe tener precaución en pacientes con afecciones médicas crónicas (insuficiencia renal, enfermedad hepática) 15.
3.Lopinavir
Mecanismo de acción: Su componente se une al sitio de actividad de la proteasa viral e inhibe la escisión de los precursores lo que resulta en la formación de partículas virales inmaduras no infecciosas 16.
Dosis: 100 a 400 mg durante 5-10 días. Normalmente son 14 días de terapia, pero muchos pacientes tienen efectos adversos que requieren terminación anticipada.
Efectos adversos: En la mayoría de los pacientes se observa intolerancia gastrointestinal, hepatitis y anormalidades de LFT (del inglés Liver Function Test) 8.
Contraindicaciones: Necrólisis epidérmica tóxica, síndrome de Stevens-Johnson, eritema multiforme, urticaria, angioedema, embarazo, insuficiencias hepática o renal, administración conjunta con disulfiram o metronidazol 16.
4.Heparina de bajo peso molecular
Profilaxis farmacológica: 5000 unidades por vía subcutánea 2 veces al día como prevención de tromboembolismo venoso para todo paciente hospitalizado con COVID-19 17.
Al ingresar a hospitalización tener en cuenta los cuidados paraclínicos: CH (concentrado de hemoglobina), PT (tiempo de protrombina), PTT (tiempo parcial de tromboplastina), INR (ratio internacional normalizada), dímero D; troponina, creatinina, BUN, Na (Sodio), K Cl (Cloruro de otasio), AST (aspartato aminotransferasa), ALT (alanina Aminotransferasa), BT(bilirrubina total), BD (bilirrubina directa), LDH (lactato deshidrogensa), fosfatasa alcalina, GGT (gamma-glutamil transferasa), CPK (creatina-fosfocinasa), PCR (proteina C reactiva), gases arteriales y lactato, PCR para virus respiratorios, PCR para COVID-19, rayos X de tórax (portátil), ECG (electrocardiograma), ferritina (solo UCI), hemocultivos, gases venosos (si hay choque) y ecocardiograma 18.
Neumonía severa
Tiene el mismo manejo y cuidado hospitalario de neumonía leve. Se adiciona la consideración al ingreso a UCI según criterios descritos en la Tabla 3.
En el seguimiento en UCI, se debe vigilar cada 24 horas: CH, creatinina/BUN, electrolitos, gases arteriales, gases venosos (si hay choque), ECG a las 48h si recibe hidroxicloroquina/azitromicina (Vigilar QT). Cada 48 h controlar LDH, troponina, transaminasas, rayos X de tórax (portátil) o ultrasonido pulmonar 18.
El tratamiento recomendado es el siguiente:
1.Interferón beta 1b
Mecanismo de acción: Actividad antivírica e inmunorreguladora, mediada por su interacción con receptores celulares específicos en la superficie de células 19.
Dosis: 250 mcg (1 vial)/48 horas durante 14 días.
Contraindicaciones: Antecedentes de hipersensibilidad al interferón beta (natural o recombinante), a la albúmina (humana) o a su componente 20.
2.Tocilizumab
Mecanismo de acción: Agente inmunosupresor que actúa como inhibidor de la IL-6 21.
Dosis: Pacientes con peso ≥75 kg: dosis única de 600 mg. Pacientes con peso <75 kg: dosis única de 400 mg 18.
Contraindicaciones: Sepsis por otros patógenos, transaminasas 5 veces superior; neutropenia, trombocitopenia. Según estudios, se puede usar en los pacientes con enfermedad grave/deterioro clínico a pesar del uso de otro tratamiento y atención de apoyo para temperatura ≥ 38 °C y/o insuficiencia respiratoria inminente con requisitos de oxígeno crecientes o SDRA con una PaO₂/FiO₂ <200, inestabilidad hemodinámica que requiere vasopresores o soporte inotrópico 22.
3.Oxigenación pasiva
Durante la intubación evitar la ventilación con mascarilla para reducir la dispersión de las secreciones y también la oxigenación apneica, pero si se usa, se recomienda que sea a baja velocidad (<5 L/min) 23.
4.Hidratación
Manejo conservador de líquidos en pacientes con IRAG cuando no haya evidencia de choque.
Es importante saber que durante el tratamiento de IRAG en UCI se debe determinar qué terapias crónicas deben continuarse o suspenderse temporalmente, así como tener precaución con los líquidos intravenosos, porque la reanimación agresiva con líquidos empeora la oxigenación 23).
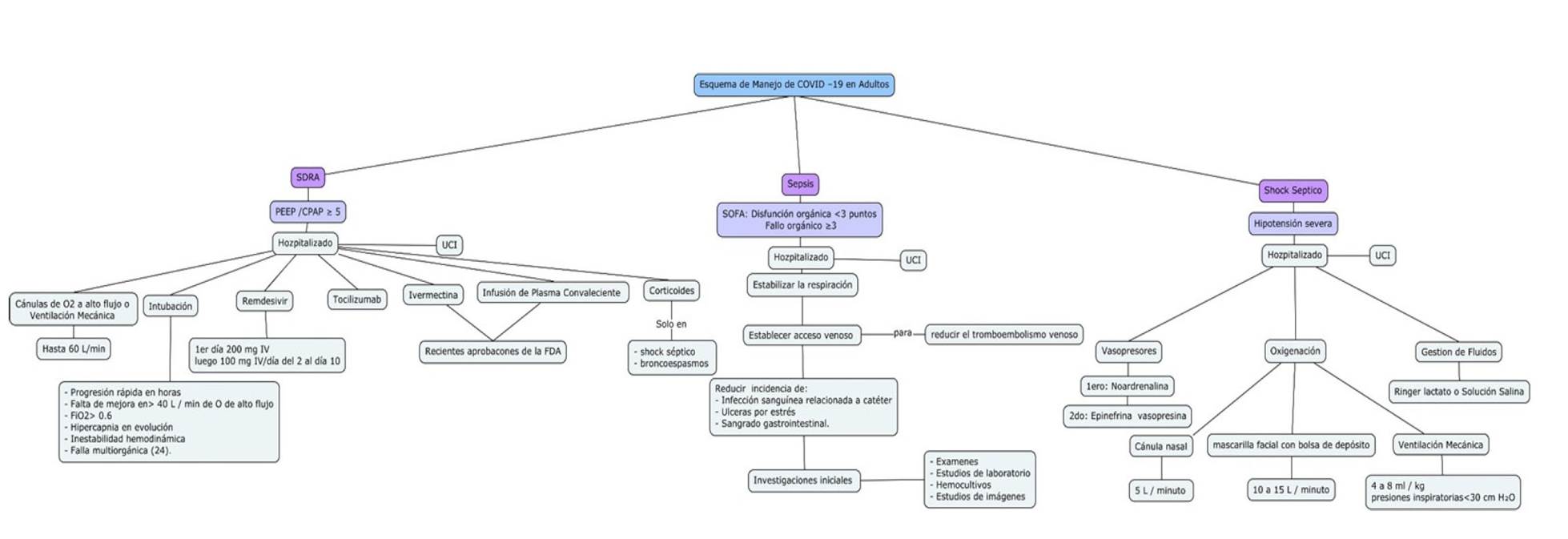
Síndrome de distrés respiratorio agudo (SDRA)
Es una de las etapas más graves de la COVID-19. El paciente tiende a estar hospitalizado, en la mayoría de los casos, en UCI (según criterios de la Tabla 3).
1.Cánulas de O₂ a alto flujo o la ventilación mecánica no invasiva (VNI) para pacientes muy concretos. La VNI no debe, en ningún caso, retrasar la indicación de intubación.
Administración: El O₂ a alto flujo (suministrar hasta 60 L/min). Comparado con la oxigenoterapia convencional, disminuye la necesidad de intubación.
Contraindicación: Hipercapnia, inestabilidad hemodinámica y fallo multiorgánico. Monitorización estricta, tanto los pacientes con VNI como en los que tienen cánulas de alto flujo y preparación para una posible intubación 24.
Sugerencia condicional de uso de ventilación en posición prono por 12 a 16 horas 17.
2.Intubación
Es necesario tener en cuenta ciertos puntos antes de intubar al paciente:
•Progresión rápida en horas
•Falta de mejora en > 40 L/minuto de oxígeno de alto flujo y FiO₂ > 0,6
•Hipercapnia en evolución
•Inestabilidad hemodinámica o falla multiorgánica 25.
3. Remdesivir Mecanismo de acción: Análogo de nucleótido no autorizado que interfiere con la polimerización del ARN del virus.
Dosis: Primer día de 200 mg IV seguida de una dosis de mantenimiento de 100 mg IV al día desde el día 2 al día 10.
Efectos adversos: El principal es la hipotensión infusional, síntomas gastrointestinales.
Tener en cuenta: ALT o AST > 5 x Límite Superior de Normalidad (LSN) y aclaramiento de creatinina <50 mL/min/1.73 m2 (porque se formula con ciclodextrina como potenciador, que podría acumularse dando lugar a toxicidad) 21.
4.Tocilizumab
5.Ivermectina
Recientemente aprobado por la FDA para el tratamiento de la COVID-19.
Mecanismo de acción: Agente antiparasitario que tiene acción antiviral contra el SARS-CoV-2 in vitro, con una dosis única capaz de controlar la replicación viral en 24-48 h en nuestro sistema. Probablemente, mediante la inhibición de la importación nuclear de proteínas virales mediada por IMPα/β1.
En última instancia, el desarrollo de un antiviral eficaz para el SARS-CoV-2, si se administra a los pacientes en una etapa temprana de la infección, podría ayudar a limitar la carga viral, prevenir la progresión grave de la enfermedad y limitar la transmisión de persona a persona 27.
6.Infusión de plasma convaleciente (IPC)
La FDA aprobó recientemente su aplicación. Se ha utilizado como último recurso para mejorar la tasa de supervivencia de pacientes con SARS. La experiencia del SARS-CoV-1 indicó que el tratamiento temprano se asoció con buenos resultados.
Contraindicaciones: Deficiencia de IgA, antecedentes de reacciones a la transfusión o manifiesta sobrecarga de volumen 28.
7.Corticoesteroides
Según la OMS, están contraindicados en las primeras etapas de la COVID-19; se han utilizado en algunos casos de SARS-CoV-2 debido a razones clínicamente indicadas, como en casos de choque séptico o broncoespasmos 29.
Criterios de ingreso en UCI: 1 mayor o 3 menores
Criterios mayores:
Necesidad de ventilación mecánica invasiva
Choque con necesidad de vasopresores
Criterios menores:
Frecuencia respiratoria >30 RPM
PaO₂/FiO₂<250
Infiltrados multilobares
Confusión/desorientación
Uremia (BUN >20 mg/dl)
Leucopenia < 4000 cels/mm3
Trombocitopenia: plaquetas <100 000 cels/mm3
Hipotermia : Temperatura central < 36,8 °C
Hipotensión con necesidad de administración agresiva de fluidos
Sepsis
Los pacientes en esta etapa se encuentran hospitalizados en UCI. En ellos se aplican las siguientes medidas:
1. Estabilizar la respiración: Suministrar oxígeno suplementario a todos los pacientes con sepsis y monitorizar continuamente la oxigenación con pulsioxímetro.
La intubación y la ventilación mecánica son utilizadas para apoyar el aumento del trabajo de respiración que, generalmente acompaña a la sepsis, o para la protección de las vías respiratorias, ya que la encefalopatía y un nivel de conciencia deprimido con frecuencia complican la sepsis.
2. Establecer inmediatamente un acceso venoso para reducir el tromboembolismo venoso. Se puede usar un catéter venoso central (CVC) para infundir fluidos intravenosos, medicamentos (particularmente, vasopresores) y productos sanguíneos, así como para extraer sangre para estudios de laboratorio frecuentes. Se puede utilizar un CVC para controlar la respuesta terapéutica midiendo la presión venosa central (CVP) y la saturación de oxihemoglobina venosa central (ScvO₂).
3. Reducir la incidencia de infección sanguínea relacionada a catéter, ulceras por estrés y sangrado gastrointestinal.
4.Investigaciones iniciales: Comienza con la historia inicial, estudios de laboratorio, microbiológicos (hemocultivos) y estudios de imágenes mientras se establece el acceso y se estabiliza la vía aérea. Estos procedimientos ayudan a guiar la terapia empírica y pruebas adicionales 29.
Choque séptico
1.Vasopresores
Si la administración de líquidos no restablece la perfusión adecuada.
Noradrenalina: Primera línea
Epinefrina, vasopresina: Segunda línea sobre la dopamina, si la noradrenalina no está disponible. Objetivo hemodinámico: PAM de 65 mm Hg o más 30.
2.Oxigenación y ventilación
Se recomienda en pacientes con dificultad respiratoria severa, respiración obstruida o ausente, cianosis central, choque, convulsiones o coma (puede incluir intubación).
Cánula nasal: 5 L/minuto o mascarilla facial con bolsa de depósito a 10 a 15 L/minuto. Uso de oxígeno nasal de alto flujo. Existe el riesgo de aerosolización del virus, por ello se recomienda solo en pacientes seleccionados.
Ventilación mecánica: En pacientes en los que los objetivos de oxigenación no pueden cumplirse con medidas menos invasivas o que no pueden mantener el trabajo de respiración. Se recomienda el volumen corriente de 4 a 8 mL/kg y las presiones inspiratorias inferiores a 30 cm H₂O 31.
3.Gestión de fluidos
Evitar la sobrehidratación, ya que puede precipitar o exacerbar el síndrome de dificultad respiratoria aguda. En pacientes con choque se recomienda la administración de cristaloides (como solución salina o solución de Ringer lactato).
Dosis: Administrar 250 a 500 mL durante los primeros 15 a 30 minutos; el objetivo es alcanzar una presión arterial media de, al menos, 65 mmHg.