INTRODUCCIÓN
Las malformaciones arteriovenosas cerebrales (MAVc) son defectos congénitos de la vascularidad encefálica que tienen un alto riesgo de ruptura y se caracterizan por formar conexiones anormales y tortuosas entre arterias y venas que conforman una red de vasos llamada nido u ovillo. La hemorragia es una de las complicaciones más importantes 1,2,3,4. Además, las MAVc son las enfermedades cerebro-vasculares infantiles más frecuentes 5. El avance neuroradiológico y la asistencia especializada hacen posible observar las características típicas de esta enfermedad para poder llegar a un diagnóstico precoz y preciso 6,7.
La incidencia de MAVc alcanza el 70 % de todas las anomalías vasculares cerebrales y tiene una prevalencia anual de 10 a 12 en 100 000 niños 2. Cada año, las complicaciones hemorrágicas ocurren en 4 de cada 100 pacientes con estas malformaciones, mientras que el riesgo de muerte representa el 15-20 % 8,9,10. Es importante brindar una atención adecuada y especializada acompañada de técnicas de diagnóstico por imágenes para una correcta elección terapéutica. Actualmente, los tratamientos más utilizados son la microcirugía, la embolización, la radiocirugía y los tratamientos multimodales 11,12.
En el 2016, Teo et al. realizaron un estudio retrospectivo en Inglaterra en 141 pacientes de 4 a 69 años con el objetivo de conocer el grado de obliteración de la MAVc y las secuelas postoperatorias. Esta investigación mostró una tasa elevada de obliteración quirúrgica (94 %) y un déficit neurológico del 11 % para portadores de MAVc con manejo quirúrgico 13.
En el Perú, los estudios sobre MAVc infantil son insuficientes. Solo fue posible encontrar una investigación descriptiva de Posadas G. en 66 casos atendidos en el hospital Edgardo Rebagliati Martins de 1994 a 2007, de los cuales, el 97 % presentaron eventos hemorrágicos, principalmente intraparenquimales; el 94 % estaban entre los 5-14 años (promedio de 10 años), y la mortalidad fue del 6 %, sobre todo por lesiones gigantes o resangrantes ubicadas en el tronco cerebral 5.
Debido al riesgo que conlleva esta enfermedad, la escasez de estudios en el área neuroquirúrgica pediátrica, los avances en el manejo de este cuadro y la ausencia de datos estadísticos actuales de las MAVc infantil en nuestro país, planteamos esta investigación en un instituto pediátrico quirúrgico altamente especializado que cuenta con un servicio de neurocirugía pediátrica y, como soporte, una unidad de cuidados intensivos neuroquirúrgicos, con el objetivo de describir las características clínico epidemiológicas y el manejo de los pacientes con MAVc ingresados al Servicio de Neurocirugía del Instituto Nacional de Salud del Niño-San Borja (INSN-SB) del 2015 al 2017.
MATERIALES Y MÉTODOS
Diseño y población de estudio
Estudio descriptivo, transversal y retrospectivo en el Instituto Nacional de Salud del Niño de San Borja, establecimiento pediátrico quirúrgico altamente especializado de nivel III-2, que cuenta con un servicio de neurocirugía y una unidad de cuidados intensivos neuroquirúrgicos. La población de estudio incluyó a todos los pacientes con diagnóstico de MAVc atendidos en el Servicio de Neurocirugía del INSN-SB en el periodo 2015-2017. Para la presente investigación se analizaron 41 historias clínicas.
Variables y mediciones
Esta investigación se ha basado en la identificación y descripción de variables sociodemográficas (sexo, edad, procedencia), clínicas (estancia hospitalaria, manifestaciones clínicas, estudios de imágenes que precisan la localización y grado de la malformación arteriovenosa venosa cerebral, según la escala de Spetzler-Martin) (2), variables enfocadas en el aspecto quirúrgico como método o tipo de técnica quirúrgica realizada, las complicaciones postquirúrgicas y las secuelas neurológicas (según el grado de discapacidad neurológica clasificada mediante la Escala de Desempeño Cerebral o EDC, modificada de Rankin) 14, y también la variable mortalidad.
Análisis estadístico
La información recolectada se registró y almacenó en una base de datos en el programa SPSS versión 22, mediante la cual se realizaron pruebas estadísticas descriptivas. Los valores inconscientes explorados fueron revisados y corregidos, y para resumir las variables categóricas se utilizaron frecuencias y porcentajes.
Consideraciones éticas
El presente estudio fue aprobado por el Comité Institucional de Ética en Investigación de la Universidad de San Martín de Porres y del Instituto Nacional de Salud del Niño-San Borja. Los datos recolectados y el contenido de las historias clínicas no han sido modificados ni empleados para otros fines. No se solicitó consentimiento informado, puesto que la información se recolectó directamente de las historias clínicas y se respetó la confidencialidad de los datos usando códigos numéricos.
RESULTADOS
Revisamos 41 historias clínicas de pacientes con diagnóstico de MAVc. De ellos, el 65,90 % (n = 27) correspondían al sexo femenino, el 56,10 % (n = 21) pertenecían al grupo etario de 6 a 12 años de edad y el 43,90 % (n = 17) procedían de Lima y Callao (Tabla 1).
Tabla 1 Análisis univariado de las características generales de la población de estudio
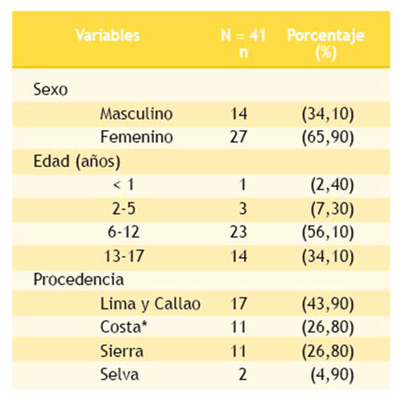
*Excepto Lima y Callao
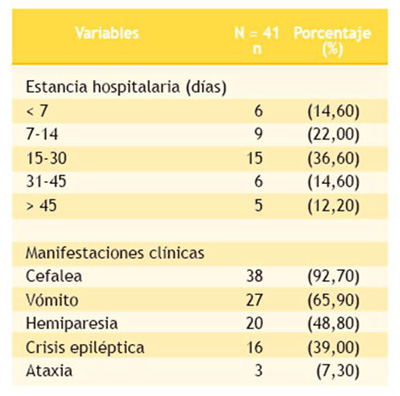
La ruptura de MAVc ocurrió en 33 (80,50 %) de los pacientes; de ellos, 22 (66,60 %) fueron de sexo femenino. La ruptura provocó una sintomatología neurológica dependiente del área anatómica afectada que, en nuestra población, fue la cefalea (92,70 %), como la manifestación clínica predominante (Tabla 2). Además, la hemorragia intracraneal se presentó en 28 pacientes (68,30 %). La estancia hospitalaria fue variada y el periodo de internamiento fue de 15 a 30 días (36,60 %) (Tabla 2).
Tabla 2 Estancia hospitalaria y manifestaciones clínicas de los pacientes con MAVc atendidos en el INSN-SB. Lima-Perú 2015-2017
Los principales estudios de diagnóstico de imágenes fueron la panangiografía o angiografía por tomografía computarizada (ATC) y la resonancia magnética nuclear (RMN). El 97,60 % (n = 40) fueron ATC y el 41,50 % (n = 17), RMN (Tabla 3). De acuerdo a los informes de los estudios de imagen y reportes operatorios, la localización más frecuente de las MAVc fue supratentorial (93,90 %), en el hemisferio cerebral izquierdo (51,20 %). Las áreas anatómicas con mayor presencia de esta malformación vascular fueron la región frontal (36,60 %, n = 15), seguida de la zona parietal (17,10 %, n = 7). En 35 pacientes se empleó la escala de Spetzler-Martin para registrar y clasificar el grado de MAVc, siendo más frecuentes el de grado III con18 casos (43,90 %), y el de grado II con 9 casos (22 %), de grado II (Tabla 3).
Tabla 3 Estudio de imágenes, localización y grado de las malformaciones arteriovenosas cerebrales en los pacientes del INSN-SB. Lima-Perú, 2015-2017
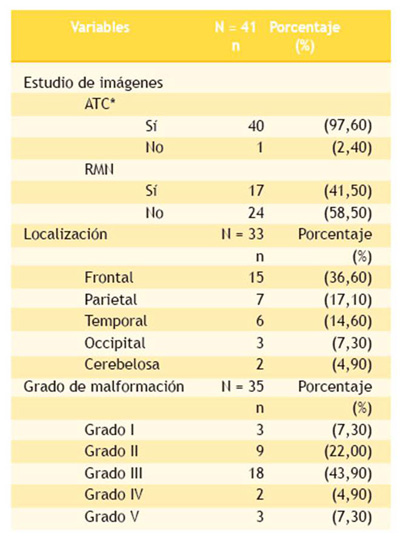
*ATC: angiografía por tomografía computarizada
RMN: resonancia magnética nuclear
Respecto al tratamiento, 40 de los pacientes fueron intervenidos quirúrgicamente, y solo en un caso de malformación de grado V la conducta fue expectante. En 16 casos (39 %) se aplicó la embolización; en 12 casos (29,30 %), microcirugía ,y en otros 12 (29,30 %), el tratamiento multimodal (embolización más microcirugía). Ningún paciente se trató con radiocirugía por carecer del equipo en el INSN-SB (Tabla 4).
Tabla 4 Tratamiento quirúrgico de los casos de MAVc en pacientes del INSN-SB. Lima-Perú, 2015-2017
| Tratamiento | N=40 n | Porcentaje (%) |
| Embolización | 16 | (39,00) |
| Microcirugía | 12 | (29,30) |
| Tratamiento multimodal | 12 | (29,30) |
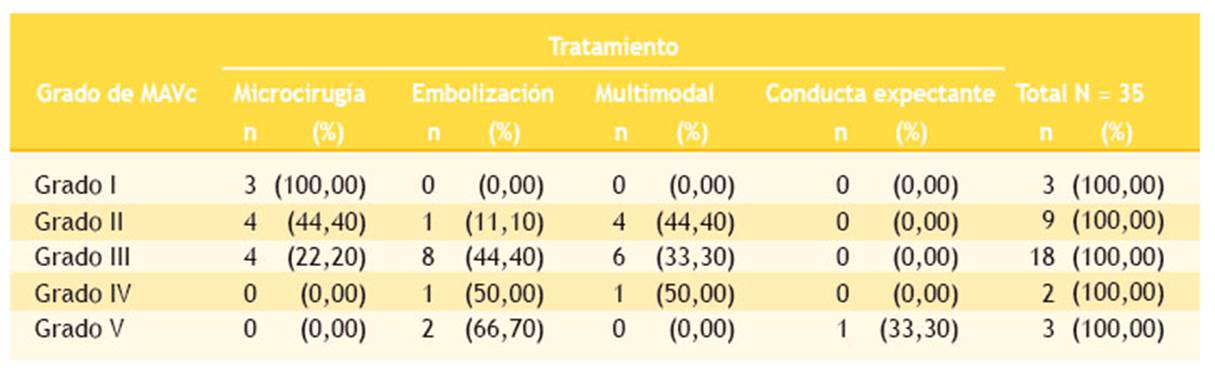
El tratamiento, según el grado de MAVc, fue microcirugía para el grado I y microcirugía y embolización para el grado II. Mientras que la embolización y el tratamiento multimodal fueron empleados en las lesiones de grado III-V (Tabla 5).
Tabla 5 Tratamiento quirúrgico de los casos de MAVc, según el grado de malformación, en pacientes del INSN-SB. Lima-Perú, 2015-2017
De los 41 pacientes, seis presentaron complicaciones que fueron cuatro infecciones (9,80 %) y dos hemorragias postquirúrgicas (4,90 %). El único fallecimiento fue el de una paciente que ingresó por una MAVc rota de grado III, cuya lesión vascular estaba en el lóbulo parietal izquierdo y el tratamiento quirúrgico aplicado fue la embolización, en primera instancia, y luego la microcirugía.
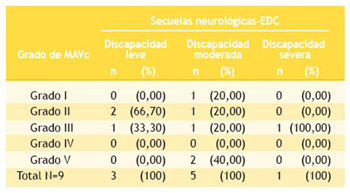
Para valorar las secuelas neurológicas empleamos la Escala de desempeño cerebral (EDC) en 28 pacientes, de ellos, 9 presentaron algún nivel de discapacidad: la más frecuente fue la discapacidad moderada que se encontró en 5 pacientes (dos de grado V y tres de grados I, II y III), tres con discapacidad leve (dos con MAVc grado III y uno de grado II) y solo un caso de discapacidad severa provocada por una MAVc grado III (Tabla 6).
DISCUSIÓN
La mayor cantidad de rupturas de las MAVc ocurrió en el grupo de las mujeres, por lo que, según Gross y Du, pertenecer al sexo femenino es considerado como un factor de riesgo para un evento hemorrágico 15. En el estudio de Posadas G., la edad promedio de los pacientes afectados es de 10 años, resultado que coincide con el nuestro, ya que los pacientes cuyas edades están entre los 6 y los 12 años conforman el grupo etario con más casos de MAVc infantil 5,16. En dos años, el número de pacientes atendidos por una MAVc en el INSN-SB fue 41, mientras que Posadas, en 13 años, tuvo una serie de 66 casos. Esto se debe a que nuestro hospital es un instituto quirúrgico pediátrico especializado y a que más del 50 % de los pacientes atendidos son referidos de todo el país.
En nuestra población, el síntoma principal fue la cefalea (92,70 %), seguida de vómitos (65,90 %), crisis epiléptica (39,00 %) y cuadros de hemiparesia (20,00 %). Los hallazgos clínicos son semejantes a los identificados por Posadas G. 4 y Montesdeoca L. 17. En el estudio de Brol P., los principales síntomas fueron alteración del estado de conciencia y hemiplejía 18. Estas diferencias pueden deberse a que su población incluyó pacientes adultos.
Los estudios radiológicos fueron herramientas útiles para la confirmación de las MAVc, y el examen confirmatorio más empleado fue la angiografía por tomografía. Gracias a este procedimiento mínimamente invasivo pudimos determinar el área afectada por la MAVc. Según esta analítica y los reportes operatorios de los pacientes intervenidos, hubo predominio de las malformaciones arteriovenosas de ubicación supratentorial, específicamente las lesiones de la región frontal del lóbulo izquierdo. Estos resultados también coinciden con los reportados por Torne R y Rodriguez-Hernandez en 2016 19.
Al igual que en el estudio de Teo et al., el tratamiento requerido con mayor frecuencia fue la embolización 13. Con esta técnica es posible obliterar vasos de ubicación profunda y que representan un difícil acceso quirúrgico. La embolización consiste en alcanzar el nido vascular por medio de microcatéteres flexibles con el objetivo de administrar sustancias embolizantes como los cianocrilatos, copolímero de alcohol vinil etileno (ONYX), coils y algunas partículas 20. Es conveniente mencionar que en nuestra investigación se halló un caso que no fue candidato de cirugía por tratarse de una MAVc de grado V de Spetzler-Martin, ya que, según las recomendaciones, no es apropiada una intervención quirúrgica como primera opción, por lo que se mantuvo como expectante. La escala de Spetzler-Martin está basada en la medición del diámetro más largo del nido de la MAVc, la elocuencia del área afectada y la presencia o ausencia de un drenaje venoso profundo, lo que permite establecer criterios para el tratamiento, valoración de riesgos y complicaciones 21.
La Escala de desempeño cerebral (EDC), según la escala modificada de Rankin, se utilizó para la valoración neurológica de 28 pacientes 14. De ellos, 22 no presentaron ninguna secuela. En el estudio de Vilalta J., la discapacidad moderada fue el tipo de secuela predominante, hecho que pudimos evidenciar 19. La mortalidad en nuestro estudio fue de 2,40 % (1 paciente), resultado menor del que reportó Posadas (6 %) y que fue atribuido a lesiones gigantes 5.
Las limitaciones de esta investigación son propias de un estudio retrospectivo, ya que algunas variables no figuraban en las historias clínicas; por ello, seleccionamos las que tenían datos completos que incluían la valoración de la escala Spetzler-Martin y la modificada de Rankin calculada por los neurocirujanos, salvo en 3 casos, en los que se calculó la escala de Spetzler-Martin con base en los resultados de los exámenes auxiliares disponibles, lo que representaría un sesgo de medición que pudo haber sido minimizado por la experticia de los especialistas. El hecho de que el INSN-SB no contara con el equipo para radiocirugía no permitió valorar este manejo para la MAVc. En este estudio no evaluamos la presencia de malformaciones vasculares cerebrales coexistentes, tales como aneurismas.
En conclusión, las malformaciones arteriovenosas cerebrales son más frecuentes en las mujeres. La ruptura de la MAVc se presentó en un alto porcentaje (80,00 %) y también predominó en el sexo femenino. La embolización fue el método quirúrgico de mayor requerimiento y la ubicación más frecuente fue supratentorial. De acuerdo a la escala de Spetzler-Martin, la mayoría de las lesiones que encontramos corresponde al grado III de esta clasificación. Finalmente, la mortalidad fue baja.
Sería conveniente desarrollar estudios y determinar temas que no se abordaron en esta investigación, como factores de riesgo asociados a la enfermedad. Además, se puede profundizar en el manejo de las MAVc con radiocirugía, ya que esta es una alternativa útil, sobre todo, en las MAVc profundas o de alto riesgo quirúrgico