INTRODUCCIÓN
En Wuhan, China, a finales del 2019, aparecieron casos de neumonía de una etiología desconocida (1, 3), y el 30 enero del 2020 se identificó al agente causal como un nuevo coronavirus (4). La Organización Mundial de la Salud (OMS) anunció que la enfermedad conocida como COVID-19 era producida por el virus SARS-CoV-2 , por lo cual declaró la pandemia a partir del 11 de marzo del 2020 (5).
La vía de trasmisión del virus es respiratoria, mediante partículas aerotransportadas que los pacientes pueden expulsar con la tos o estornudos, por lo que los ambientes hospitalarios se convirtieron en áreas de alta carga viral (2). El 70 % de las personas infectadas desarrollaron formas leves, moderadas y severas o críticas; sin embargo, una proporción mayor al 30 % de personas infectadas fueron asintomáticas, lo cual dificultó el control y la prevención de la COVID-19 (6,7). La gravedad y letalidad de la enfermedad depende de la existencia de factores de riesgo coadyuvantes en el paciente, tales como edad avanzada, diabetes, obesidad, hipertensión arterial, enfermedades cardiovasculares, pulmonares crónicas (8).
Por otro lado, los trabajadores de salud, considerados como un grupo de riesgo por encontrarse en la primera línea de atención, fueron el grupo más vulnerable al contagio y muerte, algunos con una edad media entre 37 y 38 años. El problema estuvo relacionado con el equipo de protección personal, el lugar de trabajo, la profesión, la exposición, los contactos y las pruebas (2). A los factores mencionados también se asocian las emociones negativas y la insatisfacción de los trabajadores de salud con la respuesta de los centros hospitalarios donde laboraban y sus medidas de protección (7); así mismo, el contagio no solamente se dio en el centro laboral, sino fuera de este (8). Sin embargo, hay que resaltar otros factores muy importantes como la inequidad en el equipamiento de protección y la precariedad en los sistemas de salud, la sobrecarga laboral y el agotamiento físico y mental (9, 10).
Existen estudios publicados que identificaron factores de comportamiento de los propios trabajadores relacionados al incumplimiento de las prácticas de higiene de manos al entrar y salir de las habitaciones de los pacientes con SARS-CoV-2. Muchos se convirtieron en fuente de contagio por ser asintomáticos, a quienes no se les practicó las pruebas por la sintomatología leve que presentaron (11). Todos estos factores sumaron en contra. En los Estados Unidos de Norte América, durante el 2020, se reportaron 2 633 585 casos, equivalentes al 56 % de trabajadores sanitarios, de los cuales solo 571 708 (22 %) quedaron disponibles y 641 fallecieron; de ellos, 38 % corresponde a varones y 22 %, a mujeres, donde los más afectados fueron los mayores de 65 años (44 %) (12-15). México (2020) encabezó la lista a nivel mundial, con más de 97 mil trabajadores de salud infectados y más de 1 800 fallecidos (8). Guerrero L, en su estudio, encontró diferencia entre la mortalidad entre los trabajadores de salud y la población, ya que este último registró mayor número de muertes (16).
No obstante, el prolongado contacto con los pacientes con COVID-19 sigue siendo el factor de mayor riesgo para los trabajadores de salud; por otra parte, el uso de EPP y la capacitación en control de infecciones son medidas que se asocian con menor riesgo de infección (14). En la región de América y el Caribe, de acuerdo con la información disponible de 23 países hasta el 17 de mayo del 2021, se presentaron 1 827 427 casos, incluidas 9 161 defunciones; dentro de esta cifra, 12 % corresponde a personal de salud (15).
En el Perú, desde el 6 de marzo del 2020 -fecha en la que se reportó al paciente cero de COVID-19-, hasta la quincena de abril del mismo año, se notificaron más de 12 mil casos; hasta el 17 de mayo del 2021 se infectaron 59 701 trabajadores de la salud con 1 001 defunciones (16). En nuestro país, a pesar de ser uno de los primeros en la región en tomar medidas drásticas para mitigar y erradicar la pandemia, se confirmaron 260 810 casos positivos de COVID-19 a 100 días de la declaratoria, lo que nos ubicó entre los primeros países por mortalidad, con 8 404 fallecidos a nivel mundial (8). Los trabajadores más afectados fueron los asistenciales de primera línea como la mayor tasa de letalidad (3,5 %), frente a la población general (3,2 %) (17-19).
Tal situación nos llevó a plantear un estudio con el objetivo de determinar la prevalencia y factores de riesgo asociados a la infección por el virus SARS-CoV-2 en trabajadores del INSN, en el periodo de abril del 2020 a marzo del 2021.
MATERIALES Y MÉTODOS
Diseño y población de estudio
Tipo de estudio no experimental, descriptivo por su nivel y, de corte transversal. En el periodo de estudio se tomaron 8 394 pruebas serológicas rápidas al personal que labora en el INSN de Perú entre abril del 2020 a marzo del 2021, de las cuales 7 786 pruebas fueron negativas. La muestra del estudio está constituida por datos de 608 trabajadores de salud que resultaron positivos a la prueba serológica rápida en el periodo de estudio.
Variables y mediciones
El equipo de investigadores revisó las fichas de investigación clínica y epidemiológica COVID-19 elaboradas por el Ministerio de Salud del Perú (21), que fueron autoadministradas por los trabajadores de salud asistenciales y no asistenciales del INSN, y el personal de la Unidad de Vigilancia Epidemiológica verificó el llenado correcto y completo de la ficha. Se eligió aquellos trabajadores que dieron positivo a la COVID-19 en el periodo abril del 2020 a marzo del 2021 y que tenían la información completa de la ficha. Los datos consignados se introdujeron en una base de datos (Excel) que sirvió para el análisis respectivo. El equipo de estudio se encargó de digitar dichos datos.
Análisis estadístico
La información se analizó utilizando el programa SPSS v. 25. Las variables categóricas se describieron como frecuencia y porcentajes. Se utilizó la prueba chi-cuadrado de Pearson según correspondió, y se consideró estadísticamente significativo un valor de p < 0,05 bilateral.
Consideraciones éticas
El estudio fue aprobado por el Comité Institucional de Ética en Investigación del INSN (código de registro: PI-17/21), el cual no requirió de consentimiento informado por su naturaleza. Este estudio no perjudica al participante ni vulnera los límites éticos, y se realizó en todo momento de manera confidencial y en función de los principios bioéticos que debe cumplir toda investigación científica. Del mismo modo, toda la información fue codificada para fines de este estudio. Por otra parte, los autores de la investigación declararon no tener ningún conflicto de interés.
RESULTADOS
De los 8 394 trabajadores evaluados, 608 tuvieron resultados positivos, por lo cual la prevalencia fue de 7,24 % de COVID-19 en trabajadores del INSN para el periodo abril 2020-marzo 2021.
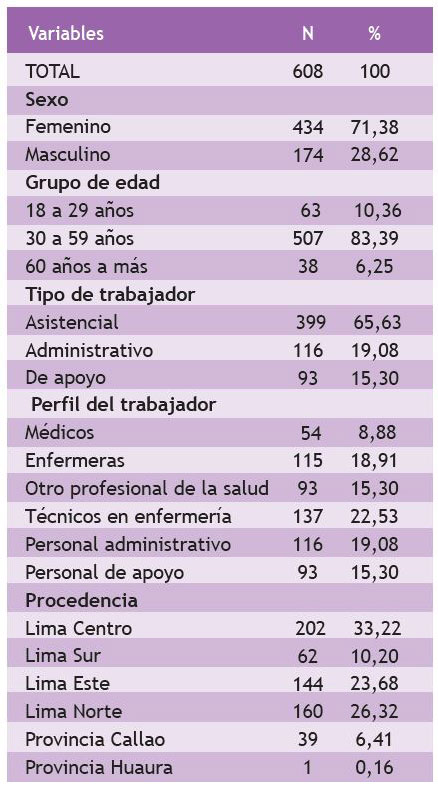
El 71,4 % fueron mujeres, los participantes presentaron una media de edad de 44,71 años, mayoritariamente en el rango que fluctúa entre los 30 a 59 años (83,4 %), el 65,6 % de los trabajadores con COVID-19 fueron asistenciales, de los cuales los técnicos en enfermería fueron los casos mayoritarios. Según la procedencia de residencia del trabajador, se presentaron más casos en los distritos de Lima Centro (33,2 %) (Tabla 1).
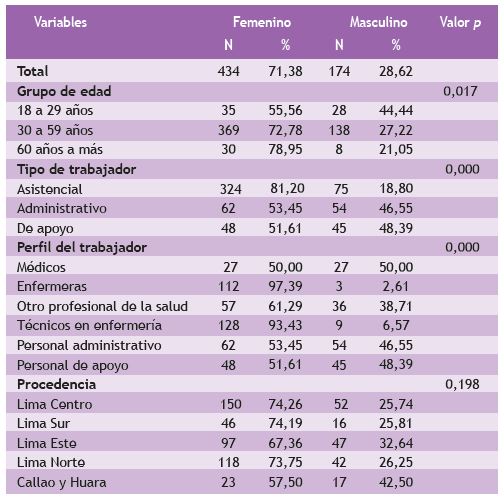
Hay asociación significativa por sexo (p < 0,01) y grupos de edad (mayormente mujeres), tipo de trabajador (mayormente asistenciales) y perfil del trabajador (mayormente técnicos de enfermería); no se revela significancia estadística para la residencia del trabajador (Tabla 2).
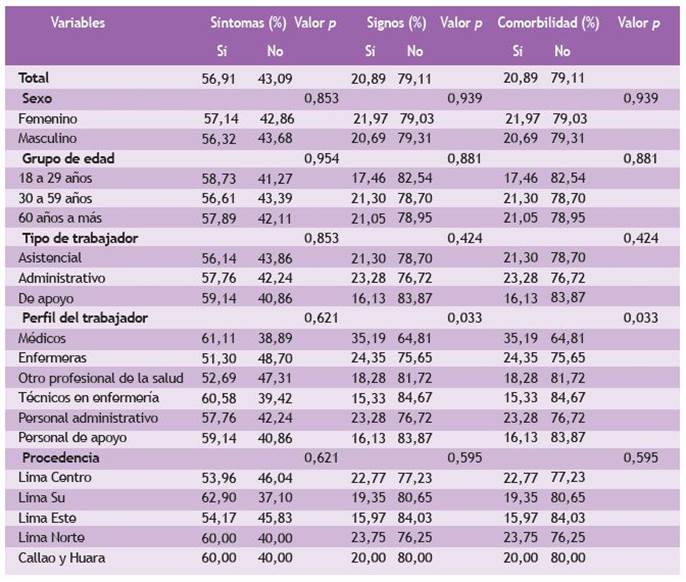
El 56,9 % de los trabajadores con COVID-19 presentaron síntomas, principalmente fiebre/escalofríos (12,2 %), tos (8,9 %), malestar general (7,7 %), dolor de garganta (6,7 %), congestión nasal (2,5 %) y cefalea (1,3 %). Solo el 20,9 % tuvieron signos clínicos y menos del 11 % presentaron comorbilidad asociada; el sobrepeso (4,6 %) y asma bronquial (3,5 %) fueron los más frecuentes. Se encontró asociación significativa (p < 0,05) entre sexo, perfil del trabajador, comorbilidad, perfil del trabajador y signos clínicos (Tabla 3).
DISCUSIÓN
Con el inicio de la pandemia de COVID-19 en Perú, se reportaron miles de casos y muertes relacionados con la infección por coronavirus. Los trabajadores de salud, en particular los que se encontraban en la primera línea, fueron los más expuestos, y más aun los que tenían recursos limitados, por lo cual la escala de infección de los trabajadores sigue siendo poco clara (21).
En nuestro estudio encontramos una prevalencia del 7,24 % de COVID-19 en los trabajadores del INSN, centro pediátrico de referencia nacional que atendió pacientes con coronavirus entre 2020 y 2021. Estos resultados fueron inferiores a los encontrados en un estudio egipcio realizado entre el 1 al 14 de junio de 2020, en el que se halló una prevalencia general del 14,3 % de SARS-CoV-2 en los trabajadores de la salud en un servicio de urgencias de un hospital terciario, los que por su nivel de exposición tienen mayor riesgo de infectarse (22). Similar situación se halló en los trabajadores de un hospital de Nueva York, donde se tuvo un 27 % de positividad, entre el 1 de marzo y el 1 de mayo del 2020 (23). En otro estudio egipcio realizado entre el 22 de abril al 14 de mayo del 2020, se encontró que el 4,2 % de los trabajadores sanitarios dio positivo a la COVID-19. En este caso, los 12 hospitales pertenecían a un campus médico universitario, y solo uno de ellos se dedicó a la atención de pacientes confirmados por la COVID-19, lo que puede explicar los valores menores de contagio encontrados en nuestro estudio (24).
Buonafine CP et al. (25), en su estudio realizado en Brasil, encontraron que la mediana de edad de trabajadores que dieron positivo a la COVID-19 fue de 34,2 años y eran mayormente mujeres (69,5 %), resultados que son similares a los encontrados en el presente estudio. En nuestra investigación los técnicos de enfermería (22,5 %), personal administrativo (19,1 %), y enfermeras (18,9 %) fueron los trabajadores con mayor prevalencia de infección; los médicos (8,9 %) fueron los menos prevalentes. Estos resultados difieren de los encontrados en un estudio italiano realizado desde el comienzo de la pandemia hasta el 7 de abril del 2020, donde ser médico registraba la tasa de infección más alta (53/1000) (26).
En el presente estudio, el 56,9 % de los trabajadores de salud presentaron sintomatología, que fue similar a lo encontrado en un estudio en Lituania, donde el 64,8 % de los trabadores de salud presentaron al menos un síntoma de infección; entre los más frecuentes se encuentran dolor de cabeza, fatiga, dolor de garganta, secreción nasal, tos, diarrea y dolor articular (27). Un estudio realizado en Egipto muestra diferencias notorias, donde el 68,2 % de los trabajadores de salud infectados eran asintomáticos, y los de mayor presencia presentaron fiebre, tos seca, pérdida de apetito y cambios o pérdida del gusto u olfato (24).
Una limitación potencial del uso de las pruebas serológicas de SARS-CoV-2 es la posible reactividad cruzada con otros coronavirus humanos, sin embargo, la realidad del sistema sanitario peruano estableció esta prueba de uso frecuente durante la pandemia.
En conclusión, la prevalencia de la COVID-19 entre los trabajadores del INSN fue del 7,24 %; las características más frecuentes que mostraron diferencias significativas con el resto de los factores fueron el ser mujer, trabajador asistencial y técnica de enfermería. El 56,9 % de los trabajadores presentaron síntomas, solo el 20,9 %, signos clínicos y el 10,9 % tenían comorbilidades.