Introducción
El término "hernia hiatal" fue acuñado por Ake Akerlund en el año 1926, quien lo describe como el deslizamiento de partes del estómago por el orificio esofágico 1.
Actualmente hace referencia a la movilización hacia el tórax de elementos de la cavidad abdominal, produciendo así una protrusión anormal por el orificio compuesto por el hiato esofágico del diafragma 1,2.
Esta eventración anormal ocurre por alteraciones a nivel de la unión gastroesofágica, donde las fibras musculares del diafragma son reemplazadas por tejido delgado fibroso o bien por la aparición de atrofia diafragmática por cambios involutivos, traumatismos extensos o por daños irreversibles en el nervio frénico, los cuales ocasionan una pérdida de elasticidad y atonía en el diafragma, dando lugar así a la herniación del estómago por encima de la pinza diafragmática 2.
Las hernias hiatales, a grandes rasgos, son clasificadas en 4 tipos:
Tipo I (deslizantes): hernias con desplazamiento de la unión gastroesofágica por encima del diafragma, donde el estómago se mantiene en su posición y el fondo permanece por debajo de la unión gastroesofágica; son las de aparición más común y representan un 95 % de los casos 2.
Tipo II (paraesofágicas): caracterizadas por herniación hacia arriba del fondo del estómago por defectos de la membrana frenoesofágica sin que la unión gastroesofágica se vea alterada 2.
Tipo III (mixtas): caracterizadas por presentar elementos similares a las hernias tipo I y II, donde la herniación se presenta a través del hiato esofágico de la unión gastroesofágica y del fondo gástrico, y se ubica por encima de la unión gastroesofágica 2.
Tipo IV (estómago invertido): ocasionadas por un gran defecto de la membrana frenoesofágica, donde se observa la herniación de varios elementos como el intestino delgado, páncreas, bazo, entre otros 2.
Caso clínico
Se trasladó a paciente varón de 82 años de edad al Servicio de Emergencia del Hospital Regional del Cusco por presentar hematemesis abundante, melena y trastorno del sensorio. En el examen físico se observó al paciente en mal estado general, con FC de 120 lpm, PA de 80/50 mmHg, con piel pálida y diaforesis. Se colocó una vía periférica en ambos brazos con el fin de realizar la hidratación con suero fisiológico; posteriormente se realizó el dosaje de hemoglobina, cuyo valor resultante fue de 7,2 g/dl, por lo que se realizó una transfusión de 2 paquetes globulares para estabilizar al paciente. Al persistir la hematemesis, se realizó una endoscopia de emergencia y se halló en la porción inferior del esófago, desde los 30 cm hasta los 32 cm, una úlcera profunda con bordes congestivo y sangrado activo en napa (Figura 1). Se procedió a tratar con inyectoterapia con adrenalina 1/10 000 en cuatro cuadrantes de la úlcera, y el sangrado pudo controlarse. Asimismo, se realizó la evaluación del esófago y el estómago, y se pudo evidenciar que la línea Z se encontraba a los 30 cm de la arcada dental superior y la pinza diafragmática, a los 40 cm. Durante la evaluación gástrica a la retroversión se evidenció que el cardias y parte del fondo se herniaba hacia el tórax; no se evidenciaron otras alteraciones. Se llegó a la conclusión de que se trataba de una hernia esofágica tipo I gigante, de 10 cm de longitud, complicada con una úlcera de 2 cm de diámetro con sangrado activo, que se controló con terapia endoscópica.
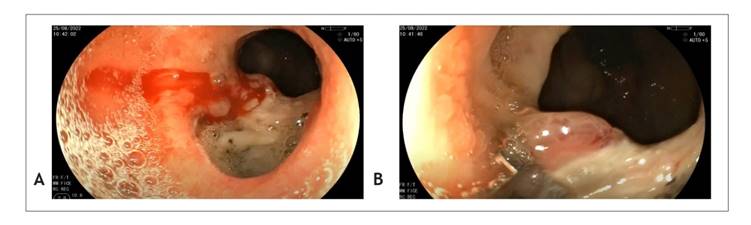
Figura 1 Endoscopia realizada al paciente. (A) Úlcera de esófago con sangrado activo. (B) Úlcera de esófago poshemostasia con adrenalina.
Posteriormente, una vez que el sangrado se controló totalmente y el paciente estuvo estable, fue internado en el Servicio de Cirugía para un tratamiento quirúrgico posterior.
Discusión
No existe una definición uniforme para la hernia hiatal (HH) gigante. Algunos autores la definen como herniación de más del 30 % del estómago y otros, como herniación de más del 50 %; ciertamente, cualquier caso con más de la mitad del estómago herniado hacia el tórax debe considerarse una HH gigante 3.
La etiología de la HH gigante puede explicarse por dos mecanismos: 1 la enfermedad por reflujo gastroesofágico (ERGE), que provoca cicatrización y acortamiento del esófago con tracción resultante en la unión gastroesofágica y hernia gástrica; y 2 la presión positiva crónica sobre el hiato diafragmático combinada con una propensión a la hernia conduce al desplazamiento gástrico hacia el tórax, lo que resulta en reflujo gastroesofágico.
La HH se clasifica por tipo: el tipo I indica hernia por deslizamiento; el tipo II, hernia paraesofágica (≤5 %); el tipo III, hernia mixta por deslizamiento y paraesofágica; y el tipo IV, hernia de órganos adicionales (p. ej., colon, epiplón, bazo) 4.
Un factor predisponente para las hernias hiatales es la edad, ya que con el envejecimiento se van debilitando las estructuras que fijan la unión gastroesofágica, lo que ocasiona un ensanchamiento de los músculos del túnel hiatal, por ende, hay un aumento del riesgo a padecerlas.
Muchos pacientes son asintomáticos; en ocasiones, pueden presentar pirosis y molestias esofágicas. Sin embargo, también pueden manifestar reflujo, regurgitaciones, disfagia, náuseas, vómitos y hematemesis. En los pacientes asintomáticos, la hernia puede agrandarse y generar mayores alteraciones en el ligamento frenoesofágico 5.
En caso de encontrarse con complicaciones, los síntomas incluidos serán característicos de la tríada de Borchardt, que consta de dolor y distensión abdominal, vómitos violentos o incapacidad para ello y dificultad para pasar la sonda nasogástrica.
Las hernias hiatales se han asociado con esofagitis en un 20 %, úlcera duodenal en un 20 %, diverticulosis en un 25 % y cálculos biliares en un 18 % 6.
Respecto de la aparición de síntomas «ex novo», se han observado disfagia en un 18 % y fallas anatómicas en un 26,1 % de los pacientes menores de 65 años y un 27,8 % en los mayores de 75 años, uso de inhibidores de la bomba de protones en un 10 % y tasa de recuperación de un 3 %. Algunos han reportado recurrencia radiológica hasta de un 66 %, pero son hernias de menos de 5 cm, sin ninguna repercusión clínica, que se interpretan como hernias, pero que, muchas veces, corresponden a una ámpula frénica dilatada y no a una hernia propiamente dicha 7.
La evolución de estas hernias, en caso de ser pequeñas, suele ser benigna; en ocasiones, pueden manifestarse como gastritis, que posteriormente se convierten en una úlcera gástrica en el sitio herniado. En el caso de las hernias grandes, se pueden presentar complicaciones, como la afectación circulatoria y respiratoria, y lesiones a los órganos desplazados, como el vólvulo gástrico, perforación, gangrena, hemorragia y el estado de choque, los que incrementan la mortalidad 8.
Las complicaciones más frecuentes de la hernia de hiato pueden incluir:
Sangrado intermitente por esofagitis.
Úlceras de Cameron, que conducen a anemia ferropénica 9.
La presentación de esofagitis en pacientes con HH está asociada a otras enfermedades como el reflujo gastroesofágico (ERGE), cuya tasa de incidencia se ha dividido de acuerdo con la sintomatología presentada: asintomático, 20,47 % de los casos; sintomáticos, 37,50 % 10.
Las úlceras de Cameron son el resultado de la erosión mecánica constante de la mucosa gástrica cada vez que el estómago pasa por el hiato herniario en cada movimiento respiratorio; fueron asociadas a anemia por déficit de hierro y halladas endoscópicamente en los pliegues mucosos localizados cerca o en el hiato diafragmático 11.
El vólvulo gástrico es una afección crónica, donde el estómago sufre una torsión organoaxial. Es causada por un traumatismo cerrado del abdomen y no presenta síntomas característicos. De igual forma, las obstrucciones totales del estómago pueden presentarse junto a su estrangulamiento y, por tanto, generar un daño necrosante. El único tratamiento, en caso de presentarse, es la intervención quirúrgica en el menor tiempo posible 12.
Además, el caso muestra un cuadro clínico sencillo y rápido de evaluar, no obstante, puede desencadenar complicaciones al no ser detectado con prontitud. Se presentó un cuadro de ERGE como síntoma principal, anemia severa como consecuencia de la extensa hemorragia que ocasionó hematemesis y, finalmente, melena.
En el diagnóstico de hernias hiatales se recomienda el uso de pruebas imagenológicas como la radiografía de tórax, donde se observa la hernia a modo de masas mediastínicas incidentales; la tomografía computarizada con reconstrucción multiplanar para hacer el diagnóstico diferencial entre los tipos de hernia existentes y evaluar si existiese herniación de estructuras aledañas; la endoscopia digestiva alta, utilizada en menor medida, ya que su utilidad recae en confirmar si existe obstrucción gástrica y descartar lesiones isquémicas en la mucosa gástrica 13. En el presente caso, el método utilizado, debido a la gravedad con la que ingresó el paciente, fue la endoscopia, en la que se midió la distancia desde el ligamento frenoesofágico hasta los pliegues del estómago y se confirmó una hernia hiatal gigante de 10 cm.
El tratamiento para las hernias es quirúrgico; se recomienda reducir la hernia mediante una disección y resección del saco con posterior restitución esofágica al abdomen 14. Después del tratamiento, las hernias tienden a reaparecer, ya que la resistencia a tracción del hiato es superada por la presión entre los compartimentos intraabdominal e intratorácico. Para evitar esta recurrencia existen tratamientos como la reparación con malla biológica, que refuerza las suturas del tratamiento quirúrgico, evitando así la tensión producida 15. En este caso, el paciente se opuso al tratamiento quirúrgico, sin embargo, al no presentar complicaciones adicionales correspondientes a la hernia, como obstrucción o perforación, se decidió proceder con el seguimiento del paciente.











 text in
text in 


