Introducción
El SARS-CoV-2 fue descubierto como el agente etiológico de la epidemia de Wuhan 1-3. Frente a su avance, en el Perú se optó por medidas de distanciamiento social obligatorio (cierre de fronteras, aislamiento social obligatorio y suspensión del transporte a nivel nacional), sin embargo, la evolución no fue la esperada. Así, el día 130 de la cuarentena, el número de infectados había ascendido a 375 961 y la tasa de letalidad había aumentado hasta 4,75 % 4,5.
En ese contexto, se observó un avance heterogéneo de la enfermedad dentro de las diferentes regiones del Perú. Por ejemplo, para el 2020, en la semana epidemiológica 22 (SE 22), Huancavelica presentaba 245 casos y una tasa de letalidad del 0,41 % 5, mientras que otras regiones reportaban tasas mayores. Aunque existen publicaciones que reportaron un número reproductivo (R0) de 2,97 para Perú y de 2,88 para Lima 6, no está claro cómo ha evolucionado el número de infectados durante la pandemia en las localidades de gran altura.
Inicialmente, ante la ausencia de tratamientos efectivos o una inmunización segura y eficaz, en el Perú se optó por las medidas no farmacológicas (MNF), cuyo objetivo era "mitigar" la transmisión del SARS-CoV-2 7-10. En un contexto determinado, se considera como MNF a las medidas tradicionales de índole de salud pública, tales como el aislamiento, la cuarentena, el distanciamiento social y la reducción de actividades productivas. No obstante, en el Perú, tanto la eficacia como la eficiencia de las MNF se habrían visto afectadas por el incumplimiento de la población 11, la poca capacidad de respuesta de los centros de salud o la temprana reactivación de las actividades económicas productivas.
La presente investigación relata las características clínicas y epidemiológicas en pacientes con COVID-19 de una localidad de Huancavelica, en la gran altura peruana, y detalla una aproximación del impacto de las medidas no farmacológicas sobre la transmisión del SARS-CoV-2.
Materiales y métodos
Diseño y población de estudio
Estudio de tipo observacional, descriptivo y transversal. Se desarrolló en el distrito de Lircay, a 3278 metros sobre el nivel del mar (m s. n. m.), en la provincia de Angaraes, departamento de Huancavelica, durante el periodo comprendido entre el 31 de marzo del 2020 y el 31 de enero del 2021. Este distrito abarca al 9,3 % de la población de Huancavelica (22 991 habitantes), según datos del Instituto Nacional de Estadística e Informática (INEI) 12.
La población estuvo compuesta por casos de pacientes con COVID-19, registrados en el módulo Sistema Integrado para COVID-19 (SISCOVID-19) del distrito de Lircay 12, que fueron diagnosticados de SARS-CoV-2 en el Hospital II-1 de Lircay 13 del Ministerio de Salud (Minsa) a través de una prueba serológica o antigénica para descarte. Cabe resaltar que en este distrito solo existen dos establecimientos para la atención de pacientes: Hospital II-1 de Lircay, que abarca la mayor parte de asegurados (88 %, según el INEI 12), y el Centro de Atención Médica de Lircay, del Seguro Social de Salud (EsSalud), cuya población asegurada es considerablemente menor. El tipo de muestreo fue no probabilístico de tipo consecutivo, pues se incluyeron todos los casos de COVID-19 diagnosticados en dicho hospital.
Un diagnóstico se consideró como positivo si el resultado de la prueba serológica detectó los anticuerpos:
Prueba serológica: "Ig M reactivo", "Ig G reactivo" o "ambos reactivos".
Prueba antigénica: un resultado informado como "reactivo" se consideró positivo.
No se incluyeron los casos diagnosticados por reacción en cadena de la polimerasa con transcripción inversa (RT-PCR) para SARS-CoV-2, porque el distrito de Lircay no contó con la logística suficiente para disponer de este tipo de prueba.
Variables y mediciones
El personal médico evaluador recopiló información sobre las características y clasificación clínica de los pacientes; el resto de las variables las incluyeron en la Ficha Epidemiológica de COVID-19. Dicha información se cargó en el módulo SISCOVID-19, según lo especificado en la Resolución Ministerial N.º 183-2020-MINSA 14:
Casos leves: pacientes con síntomas generales.
Casos moderados: pacientes con disnea o dificultad respiratoria, frecuencia respiratoria (FR) ≥22 respiraciones por minuto (rpm), alteración del nivel de conciencia, hipotensión arterial o shock, signos clínicos o radiológicos de neumonía y recuento leucocitario menor de 1000 células/µL.
Casos graves: pacientes con FR ≥22 rpm o presión parcial de dióxido de carbono arterial (PCO₂) <32 mmHg, alteración del nivel de conciencia, presión arterial sistólica menor a 100 mmHg o presión arterial media <65 mmHg, signos clínicos de fatiga muscular (aleteo nasal, uso de músculos accesorios, desbalance tóracoabdominal) y lactato sérico >2 mmol/L.
Casos asintomáticos: pacientes no refieren síntomas al momento del diagnóstico.
Las otras variables clínicas y epidemiológicas consideradas para este estudio fueron sexo, edad, distrito de procedencia, fecha de inicio de síntomas, síntomas, factores de riesgo (enfermedad cardiovascular, diabetes, enfermedad hepática, obesidad, tuberculosis, enfermedad renal, enfermedad hepática, asma, cáncer), prueba de diagnóstico y resultado.
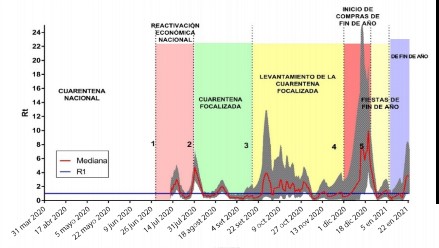
Asimismo, se determinó la letalidad con la ayuda de la tasa de letalidad (TL) y el cálculo de proporciones; la transmisibilidad del virus se determinó mediante el cálculo del número efectivo de reproducción (Rt) en cada periodo de cuarentena, gracias a la metodología descrita por Cori et al. 15.
Los datos de interés para este estudio se recolectaron desde el módulo SISCOVID-19, en la Oficina de Informática del Hospital MINSA II-1 de Lircay, para lo cual se empleó una ficha ad hoc.
Análisis estadístico
Las variables cuantitativas se describieron mediante mediana y rango intercuartílico (RIQ) y las variables cualitativas, mediante frecuencias absolutas y relativas. La TL se estimó como la proporción de pacientes que fallecieron por COVID-19, durante el periodo de observación, entre todos aquellos con un diagnóstico de infección por SARS-CoV-2. Las muertes por COVID-19 se corroboraron con la Oficina de Estadísticas, la historia clínica y el certificado de defunción. Para comparar las variables de estudio entre casos asintomáticos, leves y moderados-graves, se estimó la significancia estadística mediante la aplicación de la prueba de Kruskal-Wallis para las variables de tipo cuantitativo y no paramétricas; mientras que, para las variables categóricas, se contrastaron con la prueba de ji al cuadrado. Se estableció como estadísticamente significativo si el valor de p calculado fue menor a 0,05 (p < 0,05).
Se evaluó la transmisibilidad del virus a lo largo del periodo de estudio (presencia versus ausencia de cuarentena), para lo cual se estimó el Rt, con la ayuda de la metodología descrita por Cori et al. 15, a través de una hoja de cálculo de Microsoft Excel, publicada por dichos autores en el siguiente enlace: http://tools.epidemiology.net/EpiEstim.xls
Para la estimación del Rt, se asumió un intervalo serial (SI, por sus siglas en inglés) de una media de 7,5 días y una desviación estándar (DE) de 3,4 días, constante entre periodos, reportada en los primeros casos en Wuhan 10, y se determinó la mediana del Rt y su respectivo intervalo de confianza al 95 % cada 7 días. Para este análisis, se incluyeron los casos confirmados de COVID-19, diagnosticados por el Hospital de Lircay, que reportaron fecha de inicio de síntomas.
El periodo de observación se dividió en las siguientes etapas:
Cuarentena nacional: se estableció la inmovilización social obligatoria en todo el territorio y el cierre de fronteras. Para este estudio, se consideró el 31 de marzo como fecha de inicio cuando se diagnosticó el primer caso de COVID-19 en el departamento de Huancavelica, y como fin el 30 de junio.
Reactivación económica: periodo en el cual el gobierno dio por terminada la cuarentena nacional y se dio el reinicio de las principales actividades productivas en el país (del 1 al 31 de julio).
Cuarentena focalizada: periodo en el que se declaró la inmovilización social obligatoria solo en algunas regiones del país, debido al aumento de casos por COVID-19 (1 de agosto a 17 de setiembre).
Levantamiento de la cuarentena focalizada: cabe indicar que, desde este periodo al término del estudio, Lircay no volvió a una cuarentena (18 de setiembre al 31 de noviembre).
Inicio de compras por fin de año (1 a 23 de diciembre).
Fiestas de fin de año (24 a 31 de diciembre).
Periodo posfiestas de "fin de año 2020" (1 a 31 de enero).
Debido a que los reportes iniciales habían indicado una media de intervalo de serie de 7,5 días 10, se asumió que un efecto significativo sobre la curva de Rt se produciría a partir del día 14 (dos semanas) de instaurada cada etapa.
De esta manera, una caída o aumento del Rt, tras dos semanas del inicio de estas etapas de estudio, denotaría una influencia positiva o negativa de la evolución de la epidemia en Lircay.
Consideraciones éticas
La investigación fue evaluada y aprobada por la Dirección del Hospital de Lircay, mediante MEMORAMDUM N.º 00423A-2020/GOB.REG.HVCA/RSA-HL/D, el 30 de noviembre del 2020, y se registró en la plataforma virtual de Proyectos de Investigación en Salud (PRISA) del Instituto Nacional de Salud del Perú (INS), con el código EI00001712. Aunque el estudio no requirió la aprobación de un comité de ética, debido a que solo se analizaron datos estadísticos y epidemiológicos y no historias clínicas, se mantuvieron todas las medidas de confidencialidad respectivas. Asimismo, la elaboración del informe de este estudio siguió las directrices del Fortalecimiento de la presentación de informes de estudios observacionales en epidemiología (STROBE, por sus siglas en inglés).
Resultados
De 1454 registros de pacientes COVID-19 diagnosticados en el Hospital II de Lircay, se eliminaron 50. De estos, 48 se eliminaron por presentar dos pruebas positivas en diferentes fechas y 2 porque fallecieron en su domicilio con diagnóstico de COVID-19 post mortem, sin atenciones clínicas previas; por tanto, quedaron 1404 (n = 1404). Por otro lado, solo 129 registros tenían consignados los síntomas y la fecha de inicio.
Las características epidemiológicas y clínicas de los sujetos de estudio se presentan en la Tabla 1. El perfil fue de una mediana de edad de 33,0 (RIQ: 24,0-45,0), rango de edad de 30 a 59 años (49 %, n = 688), predominio de las mujeres (59 %, n = 828), sin comorbilidad (73,2 %, n = 1028), pruebas diagnósticas Ig M e Ig G reactivas (53,3 %, n = 749), síntomas principales de cefalea, malestar general y tos, clasificación clínica con predomino de los asintomáticos (n = 1091), seguidos de leve (n = 276) y moderada-grave (n = 37).
Tabla 1 Características clínicas y epidemiológicas de los pacientes diagnosticados de COVID-19 del Hospital de Lircay, Angaraes, Huancavelica, Perú (31 de marzo de 2020-31 de enero de 2021)
| Clasificación clínica | |||||
|---|---|---|---|---|---|
| Todos N = 1404 | Asintomático N = 1091 | Leve N = 276 | Moderado-grave N = 37 | p Valor | |
| Edad | 33,0 (24,0-45,0) | 32,0 (24,0-43,0) | 35,0 (24,0-50,0) | 60,0 (44,0-71,00) | <0,001* |
| 0-11años | 58 (4,1) | 43 (3,9) | 13 (4,7) | 2 (5,4) | <0,001 |
| 12-17 años | 39 (2,8) | 27 (2,5) | 12 (4,3) | 0 (0,0) | |
| 18-29 años | 469 (33,4) | 386 (35,4) | 81 (29,3) | 2 (5,4) | |
| 30-59 años | 688 (49,0) | 549 (50,3) | 125 (45,3) | 14 (37,8) | |
| ≥60 años | 150 (10,7) | 86 (7,9) | 45 (16,3) | 19 (51,4) | |
| Sexo | |||||
| Masculino | 576 (41,0) | 418 (38,3) | 133 (48,2) | 25 (67,6) | <0,001 |
| Femenino | 828 (59,0) | 673 (61,7) | 143 (51,8) | 12 (32,4) | |
| Distrito de procedencia | |||||
| Lircay | 1364 (97,2) | 1058 (97,0) | 272 (98,6) | 34 (91,9) | 0,056 |
| Otros distritos | 40 (2,8) | 33 (3,0) | 4 (1,4) | 3 (8,1) | |
| Comorbilidades | |||||
| Ninguna comorbilidad | 1028 (73,2) | 818 (75,0) | 196 (71,0) | 14 (37,8) | <0,001 |
| EPOC | 3 (0,2) | 2 (0,2) | 1 (0,4) | 0 (0,0) | 0,814 |
| HTA | 11 (0,8) | 4 (0,4) | 6 (2,2) | 1 (2,7) | 0,004 |
| Obesidad | 11 (0,8) | 4 (0,4) | 4 (1,4) | 3 (8,1) | <0,001 |
| DM2 | 6 (0,4) | 4 (0,4) | 2 (0,7) | 0 (0,0) | 0,661 |
| Asma | 1 (0,1) | 1 (0,1) | 0 (0,0) | 0 (0,0) | 0,866 |
| Prueba diagnóstica a | |||||
| Ig M reactivo | 185 (13,2) | 141 (12,9) | 35 (12,7) | 9 (24,3) | <0,001 |
| Ig M e Ig G reactivo | 749 (53,3) | 561 (51,4) | 168 (60,9) | 20 (54,1) | |
| Ig G reactivo | 423 (30,1) | 383 (35,1) | 35 (12,7) | 5 (13,5) | |
| Prueba antigénica reactiva | 47 (3,3) | 6 (0,5) | 38 (13,8) | 3 (8,1) | |
| Síntomas b | |||||
| Malestar general | 69 (53,5) | --- | 50 (72,5) | 19 (27,5) | NA |
| Cefalea | 66 (51,2) | --- | 56 (84,9) | 10 (15,1) | NA |
| Tos | 65 (50,4) | --- | 50 (76,9) | 15 (23,1) | NA |
| Fiebre o escalofríos | 59 (45,7) | --- | 42 (71,2) | 17 (28,8) | NA |
| Odinofagia | 57 (44,2) | --- | 46 (80,7) | 11 (19,3) | NA |
| Disnea | 39 (30,2) | --- | 15 (38,5) | 24 (61,5) | NA |
| Dolor de pecho | 26 (20,2) | --- | 18 (69,2) | 8 (30,7) | NA |
| Diarrea | 19 (14,7) | --- | 14 (73,7) | 5 (26,3) | NA |
| Rinorrea | 14 (10,9) | --- | 10 (71,4) | 4 (28,6) | NA |
| Náuseas o vómitos | 10 (7,8) | --- | 8 (80,0) | 2 (20,0) | NA |
| Dolor muscular | 9 (7,0) | --- | 9 (100,0) | 0 (0,0) | NA |
| Artralgias | 8 (6,2) | --- | 8 (100,0) | 0 (0,0) | NA |
| Dolor abdominal | 5 (3,9) | --- | 5 (100,0) | 0 (0,0) | NA |
| Tasa de letalidad (%) | 13 (0,9) | 1 (0,1) | 3 (1,1) | 9 (24,3) | <0,001* |
a Clasificación clínica de acuerdo a la Resolución Ministerial N.º 183-2020-MINSA14; no se tenían los datos de laboratorio ni radiológicos al momento del diagnóstico.
b Se consideraron solo los 129 registros que habían especificado los síntomas y la fecha de inicio. El % para la columna "Todos" consideró un n = 129, y el % para las columnas de clasificación clínica "Leve" y "Moderado-grave" consideró el total consignado en la columna "Todos".
Los datos cuantitativos continuos se han mostrado como mediana (rango intercuartílico). Las variables cualitativas se muestran como número (porcentaje). Para comparar las variables entre pacientes asintomáticos, leves y moderados-graves, se usaron las pruebas de ji al cuadrado para las variables cualitativas.
*Para determinar la significancia estadística se usó la prueba de Kruskal-Wallis, ya que no presentaba una distribución gaussiana.
NA: no aplica.
La TL se muestra en los resultados que aparecen en la Tabla 1 y la Figura 1, donde se aprecia una tasa de letalidad promedio de 0,9 % (n = 13), un mayor porcentaje de casos clínicos de tipo moderado-severo (24,3 %, n = 9), y una población adulto mayor sumamente afectada.
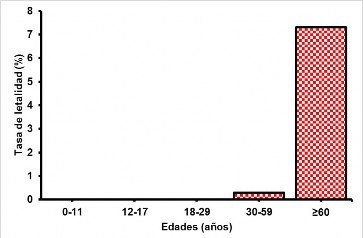
Figura 1 Tasa de letalidad de la COVID-19 de acuerdo a la edad de los casos diagnosticados, Hospital (II-1) de Lircay, Angaraes, Huancavelica-Perú, 31 de marzo de 2020-31 de enero de 2021
La transmisibilidad del virus a lo largo del periodo de estudio se determinó mediante el Rt (Figura 2). Esta reveló una estimación a partir del 12 de julio, con un Rt de 0,88 (IC 95 %: 0,26-2,10); en contraste, el inicio de la reactivación económica progresiva, hacia el 1 de julio, generó un aumento en la transmisibilidad del virus, donde el Rt aumentó hasta 2,98 (IC 95 %: 1,54-5,14) para el 17 de julio, y hasta 4,72 (IC 95 %: 2,93-7,12) para el 1 de agosto. Por el contrario, la aplicación de la cuarentena focalizada generó una disminución del Rt hasta 0,79 (IC 95 %: 0,41-1,36), dos semanas después de aplicada dicha medida. Asimismo, durante este periodo, la tasa de transmisibilidad se mantuvo por debajo de 1. No obstante, nuevamente, el levantamiento de la cuarentena y la reactivación progresiva de algunas restricciones ocasionó un aumento del Rt fluctuante.
Discusión
La población de Lircay, a 3278 m s. n. m., infectada por COVID-19, presentó características epidemiológicas similares a las reportadas en otros estudios; sin embargo, también manifestó diferencias clínicas importantes. Las primeras publicaciones de China indicaban que la infección era frecuente en pacientes adultos y adultos mayores, con edades entre 30-79 1 y medianas de edad de 49 16 y 47 17. En este estudio se encontró que el 82,4 % de los pacientes con COVID-19 tenían entre 18-59 años y una mediana de 33 años. Un estudio 18, realizado en Huaraz-Perú, a 3052 m s. n. m., encontró que los pacientes con COVID-19 tuvieron una mediana de edad de 41 años; mientras que en otro reporte 19, de Huancayo-Perú, a 3250 m s. n. m., la edad promedio fue 49 años. La diferencia entre estos hallazgos se debía probablemente a la distribución demográfica de la población en la región altoandina.
En este estudio, la COVID-19 en pacientes sintomáticos se habría caracterizado por malestar general, cefalea y tos. Los primeros reportes en China indicaban que la tos fue un síntoma frecuente en pacientes con infección por SARS-CoV-2 16,17, sin embargo, su frecuencia de presentación fue superada ligeramente por el malestar general (53,5 %) y cefalea (51,2 %) 16,17. Otraspublicaciones indican que, en zonas altoandinas del país, la tos se presentó en pacientes sintomáticos desde el 49,5 % 18) al 70,26 % 19. La discrepancia con otras publicaciones nacionales podría deberse a que, en este estudio, el 77 % de los casos evaluados fueron catalogados como asintomáticos, lo que podría haber originado un sesgo al omitir datos en el sistema informático estadístico del Minsa.
La TL promedio de este estudio fue de 0,9 %, la cual es inferior a la reportada para los primeros casos de COVID-19 en China. Así, desde el brote en Wuham, las TL fueron bajas y el rango osciló entre el 1,4 % y el 2,3 % 16. En Perú, Díaz-Lazo et al. 19 reportaron una tasa del 14,21 en la altura de Huancayo-Perú; por su parte, Flores et al. 20 encontraron una TL de 32 por 100 000 habitantes para el departamento de Huancavelica en el periodo marzo a setiembre del 2020.
Por su parte, Ortiz-Prado et al. 21 señalaron que, en Ecuador, por debajo de los 2500 m s. n. m., las tasas de mortalidad fueron un 24 % más altas que en las regiones ubicadas a mayor altitud. En contraste, la TL en los casos de hospitalizados fue 18,27 % en Santiago-Chile 22, 12,7 % en Fortaleza-Brasil 23 y solo el 5 % en Buenos Aires-Argentina 24.
La TL del presente estudio aumentó considerablemente en los casos de mayor severidad (TL de 24,3 % para los casos moderados-graves). Informes previos en pacientes peruanos hospitalizados de regiones a nivel del mar arrojan tasas de letalidad ligeramente superiores, desde el 29,4 % 25 hasta 32,8 % 26. Aparentemente, la letalidad del virus es menor en esta región altoandina, pero se debe considerar que no todos los pobladores se atendieron en el Hospital Lircay.
Aunque podría ser plausible una menor letalidad de la COVID-19 a una mayor altura, dichos resultados, y especialmente los de este estudio, podrían estar condicionados por factores como las características de la población (menor edad y la baja prevalencia de comorbilidades), factores demográficos (baja densidad poblacional), al menor o mayor desplazamiento social o a otras medidas (mayor o menor uso de mascarillas, uso de medicinas no convencionales); además, que una parte de la población estudiada se atendió en otros sistemas de salud convencionales (EsSalud y privados) y, posiblemente, en sistemas no convencionales.
Un paciente asintomático fue aquel cuyo diagnóstico se confirmó mediante una prueba de infección por SARS-CoV-2, en donde la PCR-RT fue la más empleada 27-29. Se elaboró un informe de ausencia de síntomas durante un periodo de seguimiento (5 días antes a 14 días después de la prueba) 27, lo cual fue suficiente para diferenciarlos de los casos presintomáticos. En esta investigación, se encontró que el 77,7 % de los casos de COVID-19 de Lircay no reportaron síntomas al momento de su diagnóstico. De acuerdo con algunas investigaciones, el porcentaje de infecciones asintomáticas representarían el 17 % 27) al 32 % 30; sin embargo, investigaciones en Cuba han reportado hasta el 80 % 31; mientras que, en regiones peruanas al nivel del mar, el 25,7 % 32. El alto porcentaje de pacientes asintomáticos reportados en el presente estudio se debe probablemente a que, para la fecha de realización de la investigación, la corroboración de un "caso asintomático" fue para algunos casos mediante una prueba molecular para SARS-CoV-2 y, para otros, la prueba antigénica positiva o prueba serológica reactiva Ig M o Ig M/Ig G para COVID-19 33,34.
La presente investigación ha usado la estimación del Rt para evaluar la evolución de la pandemia en Lircay, al igual que previas investigaciones en China 15,10. Se encontró que la temprana reactivación económica a nivel nacional y el levantamiento de la cuarentena nacional, hacia inicios de julio del 2020 y el inicio de compras por fiestas de fin de año (diciembre 2020), incrementaron la transmisibilidad del SARS-CoV-2. El aumento de casos tras la reactivación económica, impulsada por el Gobierno, no habría contemplado el avance heterogéneo de la pandemia. Para inicios de julio del 2020, a nivel nacional, la "ola" de infecciones parecía ir en descenso, lo que habría motivado el levantamiento de las restricciones más severas.
Durante la etapa de prereactivación económica, los resultados de este estudio muestran que los casos diagnosticados fueron bajos, sin haber llegado a un pico máximo de diagnósticos. Así, un número bajo de infecciones conllevaría a un número alto de personas susceptibles que, al sumar a la suspensión de la cuarentena nacional, habría propiciado un aumento en la transmisibilidad del virus.
La cuarentena focalizada se estableció como una medida para el control de la pandemia, que se evidenció por la disminución del Rt. El levantamiento progresivo del aislamiento social obligatorio, asociado al mantenimiento de medidas de distanciamiento social y la reducción de aforo en lugares públicos, mantuvo el Rt por debajo de 1 durante el mes de noviembre. De manera paradójica, tras el aumento de la transmisibilidad a principios de diciembre, el Rt disminuyó a inicios de las fiestas alrededor del 24 de diciembre.
En el estudio de Pan A et al. 10 se observó un fenómeno similar; durante el primer periodo del brote en Wuhan (1 al 10 de enero del 2020), donde se produjo una migración masiva para el Año Nuevo lunar chino, el Rt cayó pese a que no hubo ningún tipo de restricción. Además, el número total de casos notificados en cada provincia de China se asoció con el número total de viajeros que salieron de Wuhan 35-37. De esta manera, la disminución de la transmisibilidad en Lircay, a fines de diciembre, posiblemente, se habría producido por la migración de los pobladores del distrito a otras regiones para la celebración de las fiestas de fin de año, con la consecuente exportación teórica de casos de COVID-19 a los lugares de destino.
Una de las principales limitaciones del estudio fue el uso, como fuente de información, de la base de datos SISCOVID. Aunque es un gran recurso virtual que ayudó a integrar los datos a nivel nacional, las fichas epidemiológicas estaban incompletas, y es de allí de donde se obtuvo la mayor parte de la información. Asimismo, estas fichas solo contaron con resultados de pruebas serológicas o antigénicas, pues los resultados de pruebas moleculares (PCR-RT) eran registrados en otra plataforma virtual, aunque el número de este tipo de pruebas usadas fue ínfimo.
Otra limitante fue no tener certeza de las características de otras intervenciones no farmacológicas, como el uso de barreras como las mascarillas y máscaras faciales, o de intervenciones no convencionales propias de las regiones al interior del Perú. La extrapolación a la población total de Lircay se hace imposible, debido a la certeza de que la oferta de atención también era cubierta por EsSalud y, probablemente, por entidades privadas.
Finalmente, aunque el número de comorbilidades en el estudio fue bajo, no hay certeza de la presencia o ausencia de afecciones transmisibles y no transmisibles propias de la región, o a patologías relacionadas a la altura, como el mal de montaña crónico, o de otras afecciones cardiovasculares que son más frecuentes a mayores niveles de altitud.











 texto em
texto em