Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta Médica Peruana
versión On-line ISSN 1728-5917
Acta méd. peruana v.23 n.3 Lima sep./dic. 2006
Simposio: Hemorragia digestiva
Epidemiología de la Hemorragia Digestiva
Epidemiology of digestive bleeding
Carlos Enrique Ichiyanagui Rodríguez
Médico Gastroenterólogo. Asistente del Departamento del Aparato Digestivo. Hospital Edgardo Rebagliati Martins – Essalud Profesor de Medicina. Universidad San Martin de Porres (USMP)Magíster en Gerencia de Servicios de Salud
RESUMEN
La hemorragia gastrointestinal es una entidad clínica frecuente y la principal emergencia gastroenterológica. Desde 1994, la Unidad de Hemorragia Digestiva del Hospital Rebagliati ha adquirido gran experiencia en este campo. El 83% de las hemorragias son altas y 17% bajas, 63% son varones y 37% mujeres, 66% son mayores de 60 años. Las principales causas de hemorragia digestiva alta son: úlcera duodenal (24,5%), úlcera gástrica (19,8%) y várices esófagogástricas ( 15%). La principal causa de hemorragia digestiva baja es enfermedad diverticular colónica. La mortalidad en una unidad especializada como la nuestra es sólo 3% y entre los principales factores tenemos: volumen de sangrado, hepatopatía crónica (cirrosis), presencia de hematemesis.
Palabras clave: unidad de hemorragia digestiva, hemorragia digestiva alta, hemorragia digestiva baja., mortalidad.
ABSTRACT
Gastrointestinal bleeding is a common clinical entity and the main gastroenterological emergency. Since 1994 the Digestive Bleeding Unit, Hospital Rebagliati has acquired great experience in this field. 83% are upper GI bleedings and 17% lower GI bleedings, 63% are male and 37% female. Two thirds are older than 60. The main upper GI diagnoses are: duodenal ulcer (24,5%), gastric ulcer (19,8%) and gastroesophageal varices (15%). The main lower GI diagnosis is colon diverticulosis. The mortality rate in a specialized unit like ours is as low as 3% and the main factors involved are: amount of bleeding, liver cirrhosis, presence of hematemesis. Key words: digestive bleeding unit, upper gastrointestinal bleeding, lower gastrointestinal bleeding, mortality.
La hemorragia digestiva es un problema clínicomuyfrecuente que implica más de 300 000 hospitalizaciones anualmente en los Estados Unidos. En los países occidentales, la incidencia de hemorragia digestiva alta (HDA) es de 100 a 150 casos por 100000 habitantes al año ó de 36 a 100 hospitalizaciones por 100 000 habitantes de la población general, y es dos veces más frecuente en la población masculina respecto a la femenina. Asimismo la incidencia se incrementa marcadamente con la edad (1, 2, 3).
La hemorragia digestiva baja es menos común. Hace algunos años una gran organización de cuidados de la salud en los EE.UU estimó la incidencia anual de ésta en 20 hospitalizaciones por 100 000 habitantes (4). Tanto la tasa de hemorragia digestiva alta como baja se incrementa en pacientes que consumen aspirina y antiinflamatorios no esteroideos, y el riesgo parece estar relacionado con la dosis (3,5,6). Los calcio antagonistas que también tienen efecto antiagregante plaquetario, pueden incrementar el riesgo de sangrado gastrointestinal (7). De otro lado la no erradicación del Helicobacter pylori, comprometido en la patogénesis de la úlcera péptica, promueve la recurrencia del sangrado por esta patología.
La tasa de mortalidad de hemorragia digestiva alta varía de 3,5 a 7 % en los Estados Unidos (1, 3, 4). Sin embargo, un estudio británico llevado a cabo en 1993 en 74 hospitales que servían a una población de 15,5 millones de habitantes reportó una tasa de mortalidad de 14%(8). La mayoría de muertes ocurrió en pacientes muy ancianos o que tenían severas enfermedades concurrentes (la mortalidad fue tres veces mayor en pacientes que ya estaban hospitalizados por otra razón cuando el sangrado comenzó). La mortalidad para pacientes menores de 60 años en ausencia de malignidad o falla orgánica al momento de presentación fue de sólo 0,6%. (3, 8). Entre las razones de mayor importancia por las cuales la tasa de mortalidad asociada a hemorragia digestiva alta ha permanecido estable en aproximadamente 10% desde 1945, son la edad creciente de los pacientes que presentan la HDA y el subsecuente incremento de enfermedades comórbidas asociadas(9).
Ciertos cambios en la práctica clínica en los últimos 15 años revelan que la estancia hospitalaria ha decrecido significativamente, y más del 90% de pacientes conHDA son sometidos a endoscopía dentro de las primeras 24 horas de admisión(10). El 25% de estas endoscopías incluyen terapia hemostática endoscópica.
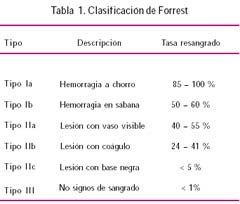
Un importante cambio en el manejo de la hemorragia digestiva alta no varicosa (especialmente la úlceropéptica) ha sido el uso de la endoscopia alta para determinar el riesgo de resangrado mediante la clasificación de Forrest permitiendo el manejo ambulatorio de los pacientes con bajo riesgo con el consiguiente ahorro de costos(11,12).
La exploración endoscópica constituye el procedimiento de elección para valorar los signos de sangrado y emitir un juicio pronóstico sobre su continuidad o recidiva. Atendiendo al tipo de lesión observada endoscópicamente, Forrest y otros establecieron la clasificación(13) que se observa en la Tabla 1.
También se ha estratificado el riesgo de resangrado y mortalidad basándonos en variables clínicas y endoscópicas, tal como lo hizo Rockall (8).Tabla 2.
Como la mayoría de los costos hospitalarios para proveer cuidados a los pacientes con HDA aguda son causados por el costo de la cama hospitalaria, el acortamiento de la estancia hospitalaria o eliminación de la necesidad de hospitalización puede disminuirlos significativamente. Hace algún tiempo una comparación de costos de cuidados de pacientes con HDA aguda mostró que los gastroenterólogos proveían cuidados más costo-efectivos que los internistas y cirujanos(14). Este ahorro causado por una menor estancia hospitalaria reflejó el intervalo de tiempo entre la endoscopia y el alta, no hubo diferencias significativas respecto al tiempo de la endoscopia entre los diferentes servicios (3,14).
La tasa de mortalidad para pacientes con hemorragia digestiva baja es de 3,6%, similar a la de HDA, pero es marcadamente mayor en pacientes que comienzan a sangrar después de la hospitalización. La mayoría de pacientes detienen el sangrado espontáneamente. La tasa de mortalidad está mejor relacionada con las enfermedades subyacentes y no directamente con el sangrado(3). Sin embargo, el diagnóstico temprano y exacto de pacientes con sangrado severo pueden facilitar maniobras terapéuticas que conduzcan a menores tasas de mortalidad(15).
Esta tendencia parece haberse logrado con el uso de técnicas endoscópicas terapéuticas(3,16).
A pesar del incremento del arsenal terapéutico del endoscopista y el radiólogo intervencionista, la piedra angular del manejo del paciente con hemorragia gastrointestinal sigue siendo la rápida determinación del estado hemodinámico e inicio de maniobras de resucitación si fuera necesario. Sólo entonces se podrá continuar con los siguientes pasos:
- Determinación de la fuente de la hemorragia.
- Detención del sangrado.
- Prevención de la recurrencia del sangrado(3, 9).
En el Perú, la hemorragia digestiva también es un problema clínico frecuente, lo cual, determinó que en el Hospital Nacional Edgardo Rebagliati Martins (Essalud) se creara el 10 de enero de 1994, a iniciativa del Dr. Hernán Espejo R., una Unidad de Hemorragia Digestiva altamente especializada, para un mejor manejo de estos casos.
Desde su creación, dicha unidad, ha tenido hospitalizados más de 8000 pacientes, y es un centro de referencia nacional. Con ocasión del XXVII Congreso Panamericano de Gastroenterología llevado a cabo en nuestro país en noviembre del 2001, se hizo un estudio sobre los casi 5000 pacientes que hasta ese momento se habían hospitalizado en dicha unidad, permaneciendo los porcentajes de las diferentes patologías casi inalterados hasta el momento actual(17). Así tenemos que: el 82,7% de las hemorragias digestivas son altas y 17,3% bajas. En cuanto a sexo, 62,6% son varones y 37,4% son mujeres (relación masculino: femenino es 1,7 : 1). 65,6% son mayores de 60 años y 14,8% son mayores de 80 años.
Las 10 primeras causas de hemorragia digestiva fueron:
- Ulcera duodenal: 24,5%
- Ulcera gástrica: 19,8%
- Várices esófago-gástricas: 15 %.
- Gastritis hemorrágicas (Lesiones agudas de mucosa gástrica): 6,4 %
- Enfermedad diverticular colónica: 5,3%
- Gastropatía hipertensiva portal: 3,6%
- Cáncer gástrico: 2,6%
- Hemorragia digestiva baja de origen no determinado: 2,2%
- Lesión de Dieulafoy gástrica : 1,5%
- Otras (esofagitis de reflujo, lesiones de Mallory- Weiss, angiodisplasias gástricas y colónicas, úlceras de boca anastomótica, neurismas de arteria hepática, fístulas aortoentéricas, divertículos yeyunales e ileales): 19,1%
Hubo necesidad de intervención quirúrgica en 250 pacientes (5,4%), siendo las causas (17):
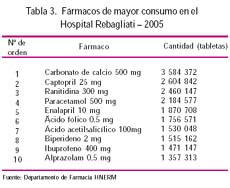
En el Hospital Edgardo Rebagliati, que es el más grande del país, durante el año 2005, entre los 10 fármacos más consumidos por los pacientes, dos fueron antiinflamatorios no esteroideos: ácido acetil salicílico e ibuprofeno encontrádose en séptimo y noveno lugar, tal como se muestra en la Tabla 3:
La asociación entre hemorragia digestiva y consumo de antiinflamatorios, ha sido estudiada en el Perú desde hace algunos años. En 1997, Pedro Manrique de la Universidad Nacional de San Agustín de Arequipa, encontró que 37,6% de los pacientes con hemorragia digestiva que ingresaban al Hospital Rebagliati habían consumido estos fármacos. En el 2001, Morales A(18) encontró que esta cifra en la misma población se había incrementado a 69,2%. En el 2003, Salvatierra y Frisancho(19) hallan que 54,1 % de pacientes con hemorragia digestiva consumen antiinflamatorios. Este último estudio fue prospectivo y multicéntrico (Hospitales Rebagliati, Hipólito Unanue, Dos de Mayo y Cayetano Heredia), siendo losAINE más consumidos: aspirina (60%), ibuprofeno(28,5%), diclofenaco(15,8%) y naproxeno(15,8%). 31% consumieron más de un AINE simultáneamente. El factor de riesgo más determinante fue la edad mayor de 65 años (p<0,001). Respecto a los antecedentes patológicos la presencia de enfermedades cardiovasculares y reumatológicas fueron muy importantes (p<0,001). La ulcera gástrica fue más frecuente en el grupoAINE (49%).
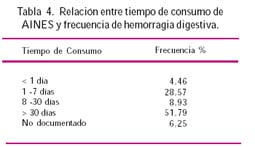
Respecto al tiempo de consumo de AINE que llevan los pacientes con hemorragia digestiva, Frisancho(19) halló lo siguiente:
Entre los factores que encontraron en la morbimortalidad, Basto et al(20) en un estudio efectuado en el Hospital Loayza entre 1998 y 2003 hallaron: pérdida de volumen sanguíneo importante, sexo masculino OR=1,94, antecedente de ingestión de alcoholOR=2,47; antecedentes de úlcera péptica OR= 2,83, hepatopatía crónicaOR= 4,55, manifestaciones clínicasdehematemesis–melenaOR=2,85, ysolohematemesis OR=3,40, la presencia de várices esófago-gástricas OR=4,64. El tratamiento combinado médico-endoscópico y médico– quirúrgico fueron determinados como factores protectores conRR= 0,52 yRR= 0,09 respectivamente.
Desafortunadamente, hay pacientes con sangrado crónico ó sangrado agudo recurrente en quienes no se puede llegar a un diagnóstico a pesar de estudios del tracto gastrointestinal alto y bajo (radiológicos, endoscópicos y angiográficos) que según la literatura son aprox. 5%(3) y en nuestra serie del Hospital Rebagliati sobre casi 5 000 casos fue 2,2%(17). La causa de sangrado en la mayoría de estos pacientes corresponde a ectasias vasculares(3,21). Esto se ha determinado en 80% de pacientes referidos para enteroscopía del intestino delgado.
Desgraciadamente, muchas de estas lesiones son muy pequeñas para ser detectadas por angiografía y pueden ser omitidas o no alcanzadas por endoscopía(3). Estas generalmente son lesiones degenerativas que ocurren con la edad. Raramente, se halla malformaciones arteriovenosas o síndromes de fragilidad vascular asociados con desórdenes del tejido elástico tal como el pseudoxantoma elástico y síndrome de Ehlers Danlos ó telangiectasia hemorrágica hereditaria.
REFERENCIAS BIBLIOGRÁFICAS
1. Yavorski RT, Wong RKH, Maydonovitch C et al. Analysis of 3294 cases of upper gastrointestinal bleeding in military medical facilities. Am J Gastroenterol 1995; 90(4): 568- 573. [ Links ]
2. Longstreth GF. Epidemiology of hospitalization for acute upper gastrointestinal hemorrhage: a population – based study. Am J Gastroenterol 1995; 90(2): 206-210. [ Links ]
3. Elta GH. Approach to the patient with gross gastrointestinal bleeding. In: Yamada T ed, Textbook of Gastroenterology. 3rd edition. Lippincott Williams & Wilkins 2005. 714-743. [ Links ]
4. Longstreth GF. Epidemiology and outcome of patients hospitalized with acute lower gastrointestinal hemorrhage: a population-based study. Am J Gastroenterol 1997; 92(3): 419-424. [ Links ]
5. Lanas A, Sekar C, Hirschowitz BJ. Objective evidence of aspirin use in both ulcer and non-ulcer upper and lower gastrointestinal bleeding. Gastroenterol 1992; 103(3): 862-869. [ Links ]
6. Slattery J, Warlow CP, Shorrock CJ et al. Risk of gastrointestinal bleeding during secondary prevention of vascular events with aspirin –analysis of gastrointestinal bleeding during the UK-TIA trial. Gut 1995; 37(4):509-511. [ Links ]
7. Pahor M, Guralkik JM, Furberg CD, et al. Risk of gastrointestinal haemorrhage with calcium antagonists in hypertensive persons over 67 years old. Lancet 1996; 347(9008): 1061-1065. [ Links ]
8. Rockall TA, Logan FR, Devlin HB y Northfield TC. Incidence of and mortality from acute upper gastrointestinal haemorrhage in the United Kingdom. Steering Committee and members of the National Audit of Acute Upper Gastrointestinal Haemorrhage. BMJ 1995; 311(6999): 222-226. [ Links ]
9. Laine L. Acute and chronic gastrointestinal bleeding. In : Sleisenger and Fordtran s Gastrointestinal and Liver Disease. Feldman M, Sleisenger M, Scharschmidt B editors. WB Saunders Company. 6th edition. 1998. p 198 -219. [ Links ]
10. Longstreth GF, Feitelberg SP. Hospital care of acute nonvariceal upper gastrointestinal bleeding:1991 versus 1981. J Clin Gastroenterol 1994; 19(3): 189-193. [ Links ]
11. Rockall TA, Logal RFA, Devlin HB et al. Selection of patients for early discharge or outpatient care after acute upper gastrointestinal haemorrhage. Lancet 1996; 347(9009): 1138-1340. [ Links ]
12. Longstreth GF, Fertelberg SP. Outpatient care of selected patients with acute non-variceal upper gastrointestinal haemorrhage. Lancet 1995; 345(8924): 108-111. [ Links ]
13. Friedman LS, Petterson WL. Peptic ulcer and related desorder. En: Harrisons. Principles of Internal Medicine. 14th ed. Vol. 2. New York: International Edition; 1998.p.1596-615. [ Links ]
14. Quirk DM, Barry MJ, Aserkoff B et al. Physician specialty and variations in the cost of healing patients with acute upper gastrointestinal bleeding. Gastroenterol 1997; 113(5): 1443-1448. [ Links ]
15. Fullarton GM, Birnie GG, MacDonald A et al. The effect of introducing endoscopic therapy on surgery and mortality rates for peptic ulcer hemorrhage: a single center analysis of 1,125 cases. Endoscopy 1990; 22(3): 110-113. [ Links ]
16. Cook DJ, Guyatt GH, Salena BJ et al. Endoscopic therapy for acute nonvariceal upper gastrointestinal hemorrhage: a meta-analysis. Gastroenterol 1992; 102(1): 139-148. [ Links ]
17. Velásquez H, Espejo H, Ruiz E, Contardo C, Ichiyanagui C, Román R et al. Reporte de 4772 hemorragias digestivas en una unidad de sangrantes. En: Resúmenes de comunicaciones libres XXVII Congreso Panamericano de Enfermedades Digestivas indizado en: Rev Gastroenterol Per. 2001; 21 (4): S12- S13: Nº49. [ Links ]
18. Morales R, Frisancho O, Rosas L, Retamozo P. Hemorragia digestiva alta no variceal asociada al uso de antinflamatorios no esteroideos. En: Resúmenes de comunicaciones libres XXVII Congreso Panamericano de Enfermedades Digestivas indizado en: Rev Gastroenterol Per. 2001; 21 (4): S13- S14: Nº52. [ Links ]
19. Salvatierra G., De la Cruz Romero L, Paulino M et al. Hemorragia digestiva alta no variceal asociada al uso del antiinflamatorios no esteroideos en Lima Metropolitana. Rev. Gastroenterol. Per, 2006; 26(1):13-20. [ Links ]
20. Basto M., Vargas G y Ángeles P. Factores de riesgo que incrementan la morbimortalidad en pacientes con hemorragia digestiva alta en el Hospital Nacional Arzobispo Loayza 1980 – 2003. Rev Gastroenterol Per. 2005; 25 (3): 259 – 267. [ Links ]
21. Spechler SJ, Schummel EM. Gastrointestinal tract bleeding of unknown origin. Arch Intern Med 1982; 142(2): 236-240. [ Links ]
Correspondencia:
Dr. Carlos Ichiyanagui
carlosichiyanagui@yahoo.es