Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta Médica Peruana
versión On-line ISSN 1728-5917
Acta méd. peruana v.23 n.3 Lima sep./dic. 2006
Simposio: Hemorragia digestiva
Hemorragia digestiva alta no originada por várices
Nonvariceal upper gastrointestinal bleeding
Carlos Contardo Zambrano1, Hernán Espejo Romero2
1. Medico Gastroenterólogo, Jefe del Departamento de Enfermedades del Aparato Digestivo del Hospital Nacional Edgardo Rebagliati Martins ESSALUD. Profesor de la Facultad de Medicina de la UPSMP
2. Médico Gastroenterólogo, Ex Jefe del Departamento del Aparato Digestivo del Hospital Nacional Edgardo Rebagliati Martins ESSALUD. Profesor Emérito de la Facultades de Medicina de la UNMSM y Principal de la UPSMP
RESUMEN
La hemorragia digestiva alta no originada por várices, continúa siendo un desafío para el médico gastroenterólogo tanto desde el punto de vista diagnóstico como de manejo. La causa más frecuente sigue siendo la úlcera péptica, con un 50% en promedio en la literatura publicada. Las hemorragias activas más severas son provocadas por la lesión de Dieulafoy y algunas formas de presentación de hemorragia por úlcera. Por lo general, son menos severas las hemorragias producidas por el Mallory-Weiss, gastritis, esofagitis, las ectasias vasculares o angiodisplasias y el watermelon stomach (una variante de esta última). Las angiodisplasias, son más una causa de una hemorragia crónica. Los nuevos avances en el tratamiento de estas lesiones, básicamente con la endoscopía terapéutica en estigmas de alto riesgo de recurrencia, el uso de supresión ácida más profunda y sostenida con los inhibidores de bomba de protones y el manejo en unidades especializadas e interdisciplinario, ha permitido una reducción significativa en la recurrencia de hemorragia, necesidad de transfusiones, necesidad de cirugía y días de hospitalización. Y, en algunos estudios, se demuestra también una reducción en la mortalidad, de un 10% que era el estándar, a 2,3 – 5,4%, según revisiones últimas.
Palabras clave: hemorragia digestiva alta, lesiones ulcerativas, úlcera péptica, lesión de Dieulafoy, síndrome de Mallory y Weiss.
ABSRACT
Diagnostic and treatment aspects of non variceal upper gastrointestinal bleeding are still a challenge for the Gastroenterologist. Peptic ulcer disease remains the main cause of bleeding, accounting for 50 % of cases in the medical literature. Dieulafoy lesion and some special types of ulcer bleeding produce severe forms of active upper GI hemorrhage. Less severe bleeding is due to Mallory – Weiss esophageal tears, gastritis, esophagitis, angiodysplasia and the so called watermelon stomach. Angiodysplastic lesions are the main source of chronic gastrointestinal bleeding. Novel treatments, specifically therapeutic endoscopy for high risk bleeding stigmata, profound acid suppression with proton pump inhibitors and intensive care of these patients in specialized units have significantly reduced the rate of bleeding recurrence, the need for blood transfusions, surgical interventions and days of hospitalization. According to recent papers mortality has been reduced from 10 % to 2,3 – 5,4 %.
Key words: upper digestive nleeding, ulceratives lesions, peptic ulcer, Dieulafoy lesion, Mallory and Weiss syndrome.
La hemorragia gastrointestinal alta (HDA) es una emergencia relativamente común y potencialmente letal. En USA la incidencia anual de HDA es de 50 a 100 por100 000 habitantes, en Inglaterra, varía entre 103 y 172 por 100 000 habitantes, y es dos veces más que la tasa reportada en Holanda de 47,7 por 100000 habitantes en el año 20001–5. En el estudio holandés, la tasa de recurrencia de hemorragia fue del 15% y la mortalidad de 13%, a pesar del uso más frecuente de terapias combinadas, de métodos endoscópicos y de inhibidores de bomba de protones (IBP), que no difiere de un registro anterior entre 1993 y 945. Sin embargo; la mayoría de estudios documentan una mortalidad de 10%, sin mayor variación en las dos últimas décadas6,7,8; aunque en un reciente estudio canadiense, sobre 1 869 pacientes, se encuentra una disminución en la mortalidad al 5,4%9, con un promedio de edad de presentación de la hemorragia de 66 años.
Es evidente, que el incremento en la proporción de pacientes afectos mayores de 60 años, usualmente con otras condiciones médicas mórbidas, hace que resistan menos las consecuencias de una hemorragia y que todavía las tasas de mortalidad permanezcan altas. Por último, en esta misma población el uso de antiinflamatorios no esteroideos es frecuente por artropatías y dolores músculo esquelético. Se considera que hasta la mitad de pacientes con úlcera péptica (UP) sangrante estuvieron usando drogas antiinflamatorias no esteroideas (AINE) o aspirina10. En un reciente estudio realizado en Lima en los hospitales Rebagliati, Hipólito Unanue, Dos de Mayo y Cayetano Heredia, sobre 117 pacientes, excluyéndose sangrados por várices esófago-gástricas, 54% consumieron AINE; el 65% tenían más de 60 años y la úlcera gástrica fue más frecuente; existiendo una asociación bien establecida de su uso con sangrado por lesiones ulceradas11.
Aproximadamente el 80% de las HDA se auto limitan, requiriendo solo medidas de soporte12. Sin embargo; los pacientes restantes tienen riesgo de recurrir o persistir con la hemorragia y un peor pronóstico. Existe algunas variables clínicas asociadas con un pronóstico malo enHDA como se describe en la Tabla 113.La hemorragia digestiva alta aguda que se produce en un paciente hospitalizado anciano, tiene la mortalidad más alta (25%)14.
CAUSAS DE HEMORRAGIA DIGESTIVA ALTA (HDA)
Las principales causas de hemorragia digestiva alta referidas en la literatura la podemos ver graficadas en la Tabla 213.
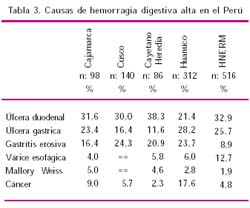
La experiencia internacional sobre las causas de HDA no difiere mucho de la frecuencia de patología reportada en nuestros medio15-18, como se aprecia en la Tabla 3. Los datos nacionales se reportan en cinco estudios presentados en el Congreso Nacional de Gastroenterología de 1996. Predominan las úlceras duodenales sobre la gástrica en cuatro. Las lesiones erosivas ocupan el tercer lugar en dos estudios y el segundo en los otros tres; siguiendo luego el grupo de várices, Mallory-Weiss y cáncer gástrico; con algunas variaciones en frecuencia en los distintos estudios. Las várices esofágicas ocupan el tercer lugar en frecuencia en el Hospital Rebagliati y el cuarto en el estudio de Cayetano Heredia. La frecuencia de cáncer gástrico es mayor que la reportada en Norteamérica, estando entre las seis primeras causas de hemorragia en todos los estudios.
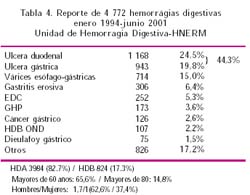
En el Congreso Panamericano de Enfermedades del Aparato Digestivo del 2001, realizado en Lima, la Unidad de Hemorragia Digestiva del Hospital Edgardo Rebagliati de Lima, presentó la experiencia desde enero de 1994, año de la creación de la Unidad, hasta junio del 2001, sobre 4772 hemorragias digestivas19, como se observa en la Tabla 4.
Como podemos observar en este amplio estudio, la HDA constituyó el 82,7% de las causas de hemorragia digestivas en general; 66% de los pacientes eran mayores de 60 años, con un 15% con edad mayor a los 80. Las úlceras pépticas, constituyeron el 44,3% de las hemorragias digestivas agudas que requirieron hospitalización. Hay que referir que en nuestra Unidad se hospitalizan sólo pacientes con los riesgos clínicos referidos anteriormente o con estigmas de hemorragia reciente con riesgo de recurrencia. En varios estudios poblacionales, también la literatura reporta a la úlcera péptica comola causa más común deHDAaguda; aproximadamente, el 50% de los casos son atribuidos a ella20-23.
MANEJO DIAGNÓSTICO Y TERAPÉUTICO
Hemos referido en la Tabla 1 las condiciones clínicas de mal pronóstico de la HDA activa. El riesgo de recurrencia de hemorragia y muerte siguiendo una admisión por sangrado gastrointestinal ha sido cuantificado por el score de Rockall, aunque faltan todavía más estudios para validarlo y usarlo ampliamente2.
Frente a un paciente con hemorragia que viene a la Unidad de Emergencia con signos de descompensación hemodinámica, la primera acción es compensarlo hemodinamicamente con el uso de fluidos parenterales o transfusión de sangre si es requerida, antes de iniciar una evaluación propedéutica.
La aspiración con una sonda nasogástrica puede ser de valor en pacientes sin hematemesis; pero una determinación entre la agudeza del sangrado y la evaluación clínica del sangrado es débil, con una baja sensibilidad de 79% y especificidad del 55%24. No juzga la actividad del sangrado y un lavado positivo no provee información acerca de la causa.
Por otro lado, hasta un 25% de HDA pueden tener un aspirado nasogástrico negativo7. Así, en el estudio de Jensen25, el 11% de pacientes con unaHDAtan severa como para causar hematoquezia, tuvieron un lavado nasogástrico negativo. En la práctica, todo paciente con HDA debe ser sometido a una endoscopía alta una vez que sus condiciones hemodinámicas sean estables; y si hay una evidencia clínica de un sangrado continuo ella se debe hacer con mayor urgencia.
Los beneficios de la endoscopía en un sangrado activo se basa en tres puntos:
- Identificar la fuente del sangrado, para decidir el tratamiento adecuado. Va a ser muy diferente tratar un problema de ulcera que una hemorragia por hipertensión portal o indicar la cirugía en un sangrado no controlado.
- Determinar el riesgo de recurrencia de una hemorragia. Paciente con una úlcera de base clara, Mallory Weiss, gastritis, esofagitis, tienen un riego muy bajo; se puede determinar su alta. Mientras que un sangrado de úlcera péptica activa o con vaso visible, o un sangrado por várices, obligará a internamiento y cuidado extremo.
- Realizar hemostasia endoscópica. La cual puede alcanzar éxito en un altísimo porcentaje de pacientes, con variantes hemostáticas correspondientes a la patología sangrante definida.
CAUSAS ESPECÍFICAS DE HDA NO ORIGINADA POR VÁRICES
Úlcera péptica Como hemos ya referido la úlcera péptica constituye la causa más frecuente de HDA aguda tanto en la literatura nacional y mundial, entre el 45 a 50%19-23. La clasificación modificada de Forrest descrita en la Tabla 5 es muy usada en el ámbito mundial, y traduce simplemente los estigmas vistos en la endoscopia y su riesgo de resangrado. Como se puede apreciar en la Tabla 6, la diferencia en la prevalencia y la probabilidad de recurrencia de sangrado varía de acuerdo al estigma observado, pero los rangos resultan también ser muy grande en los estudios que se revisó. Se ha demostrado, en estudios posteriores, que esta diferencia en los rangos, es consecuencia más de la apreciación del observador que del estigma en si.
En el estudio de Laine y Freeman26, se hizo una identificación correcta del estigma solo en el 75% de los casos; la falla mayor (50%) estuvo en diferenciar entre vaso visible y coagulo adherido. Posteriormente, Lau27, hizo analizar 100 cintas de video de HDA por úlcera péptica por 14 expertos y no se encontró acuerdo en el diagnóstico del estigma en la tercera parte de estas.
La variabilidad entre los observadores puede limitar la utilidad del estigma; por lo tanto, los factores clínicos pueden resultar tan importantes como el estigma de la úlcera en determinar el riesgo de recurrencia o persistencia de la hemorragia (inestabilidad hemodinámica, severidad de sangrado, edad, enfermedades comórbidas)28.
Sin embargo; es evidente en la Tabla 6, que la probabilidad de recurrencia o persistencia de la hemorragia es mayor en el sangrado activo sea este pulsátil o que rezuma, el vaso visible en la base de la úlcera y la presencia de coagulo adherido. En estas condiciones se está de acuerdo que el paciente debe ser internado (de preferencia en una Unidad de Cuidados Intensivos o una Unidad Especializada), más si tiene signos clínicos desfavorables, y sometido a una endoscopía terapéutica.
Esta endoscopía debe ser llevada a cabo por un operador experto y con los avances tecnológicos actuales se ha logrado un mejor éxito en la hemostasia. Una escara oscura en la base, requiere solo de hospitalización y observación, por su bajo riesgo de recurrencia. Mientras un paciente en que se define una úlcera con una base limpia y sin riesgos clínicos, puede incluso ser dado de alta después de la endoscopía.
Ha habido cierta discrepancia entre tratar o no una úlcera con coagulo adherido. El concepto anterior de solo tratarla cuando existía factores de riesgo, ha sido cambiado por la evidencia de reportes que demuestran que la remoción del coágulo luego de aplicar adrenalina con solución salina al 1% 10 000 y el posterior uso de un método térmico, ha resultado en una reducción significativa de la recurrencia de la hemorragia29 (Tabla 7).
En un paciente con una HDA aguda, algunos autores recomiendan hacer un lavado del estómago previo al examen30,31; pero no todos están de acuerdo con ello, pues puede facilitar una neumonía por aspiración32 o crear artefactos en la mucosa por la succión que lleven a confusión diagnóstica. En la Unidad de Hemorragia del Hospital Rebagliati no utilizamos sonda nasogástrica con este fin. Una intubación endotraqueal está indicada en pacientes con un sangrado severo, en condiciones inestables o con problemas de conciencia, pues puede ocurrir una neumonía aspirativa.
Una endoscopía temprana dentro de las 24 horas de la presentación, ha demostrado reducir la utilización de más recursos, el requerimiento de transfusión y acortamiento del tiempo hospitalario33,34; y en algunos estudios ha disminuido la mortalidad35.
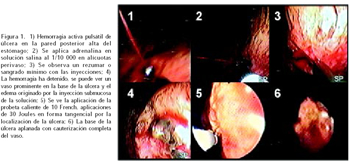
El tratamiento endoscópico hemostático efectivo se inició en 1970, con el uso de inyección; básicamente con una solución salinaconadrenalinaal1/10 000ó1/20000. Posteriormente,se observó que podía resultar en un tratamiento solo con un efecto temporal y con una tasa de recurrencia alta, del 10 al 30%35,36; por ello, se hace necesario complementarla con otro método terapéutico. Actualmente se cuenta en nuestro medio con la probeta caliente (de preferencia de 10 French), coagulador de argón plasma, hemoclips; o también con la inyección de sustancias esclerosantes (monoetanolamina al 2,5% ó polidocanolal1%)(Figura1). En un estudio en 276 pacientes con úlcera sangrando activamente37, se compara el utilizar adrenalina sola vs. adrenalina con probeta caliente. La hemostasia inicial fue alcanzada en el 98% de los pacientes en ambos grupos. En este estudio la tasa de recurrencia hemorrágica con el tratamiento combinado fue del 4%.Unestudio comparativo reciente sobre 192 pacientes, entre el uso de solución de adrenalina más probeta caliente vs. solución de adrenalina más coagulación con argón plasma en la úlcera péptica sangrante, no demostró una diferencia significativa entre ambos métodos38.
El hemoclip provee un método mecánico de hemostasia, no resultando en daño químico o eléctrico-térmico del tejido rodeante. Hay algunos estudios que han mostrado sus bondades tanto en sangrado por úlcera péptica como en otras situaciones como son Mallory Weiss, Dieulafoy y angiodisplasia. Soehendra39, recomienda su uso en diferentes tipos de patologías sangrantes con buenos resultados; pero en úlceras, en particular, su uso va a depender de la localización, tamaño, consistencia de la base de la úlcera y del tamaño del vaso. Los hemoclips, debido al poco efecto sobre el tejido pueden ser de interés en casos de coagulopatía, en donde el daño del tejido circundante puede llevar a un sangrado rezumante o en quienes se ha hecho un tratamiento endoscópico con injuria tisular y no se quiere lesionar más al tejido.
En el estudio de Lin40, se compara en forma randomizada el uso de probeta caliente vs. hemoclip en 80 pacientes con ulcera con sangrado activo pulsátil, rezumante o con vaso visible.Todos recibieron omeprazol EV. El autor encuentra que la tasa de hemostasia inicial y final fue mayor con la probeta caliente; además refiere que fue más fácil de usarla en áreas de difícil acceso del estómago y el duodeno. Sin embargo; otro estudio con el uso de hemoclip en 20 pacientes vs adrenalina con probeta caliente en 30 pacientes, utilizados en úlceras marginales sangrantes, la recurrencia fue menor en los que se usaron hemoclips41.
La hemostasia endoscópica en úlcera sangrante es alcanzada en aproximadamente el90%de los pacientes12; en la literatura se publica que entre un 10 a un 20% de pacientes con sangrado activo o vaso visible, recurrirán la hemorragia; más en la primeras 72 horas. Por ello, algunos autores han propuesto hacer una segunda observación endoscópica a las 24 horas; Saeed42, demostró que esta conducta fue benéfica en el subgrupo de pacientes con alto riesgo en reducir la recurrencia hemorrágica.
Rara vez la angiografía terapéutica es requerida en pacientes con sangrado por úlcera, pero está indicada en aquellos con hemorragia severa persistente en quienes la endoscopía no fue exitosa o no está disponible y el paciente es de alto riesgo quirúrgico; una oclusión de la arteria sangrante con agentes embolíticos es lo recomendable; sin embargo, la recurrencia de sangrado es común y las complicaciones son importantes11.
Cuando se está frente a un paciente con riesgo clínico y endoscópico alto de recurrencia, debe trabajarse en conjunto con el equipo de cirugía informando al respecto ante la eventualidad quirúrgica. Hay que efectuar una cuidadosa reposición de volumen de sangre y tratamiento de trastornos concomitantes, por si se requiere la cirugía. No hay duda en remitir el paciente a cirugía cuando la hemorragia no puede controlarse con tratamiento endoscópico.
El dilema siguiente frente al fracaso después de un tratamiento endoscópico exitoso inicial, es que el paciente anciano con enfermedad concomitante es el que más se puede beneficiar de evitar la cirugía si resulta exitoso un nuevo procedimiento endoscópico u otro menos invasivo. Pero hay que tener en cuenta también que el éxito quirúrgico empeorará si la cirugía es demorada, con episodios de hipovolemia y transfusiones repetidas.
Las indicaciones para tratamiento quirúrgico de la úlcera péptica son: falla en visualizar endoscópicamente la fuente de la hemorragia en un paciente con sangrado masivo; recurrencia de hemorragia en una úlcera penetrante o grande, mayor de 2 cm.41; recurrencia de hemorragia con shock o inestabilidad hemodinámica; una transfusión de más de 4 unidades para estabilización en paciente añoso y 6 unidades en jóvenes, si no se cuenta con tratamiento endoscópico; y, frente a un sangrado masivo en el que el riesgo de exsanguinación es mayor que el beneficio potencial de una endoscopia43.
USO DE AGENTES FARMACOLÓGICOS EN LA ÚLCERA PÉPTICA SANGRANTE
El uso de agentes farmacológicos (somatostatina, bloqueadores H2, inhibidores de la bomba de protones) en una hemorragia ulcerosa activa es difícil de pensar que puedan tener un efecto hemostático. Pero si es importante la reducción farmacológica de la acidez a nivel mayor de pH 4 (encima del nivel proteolítico de la pepsina) y mejor cuando se mantiene un pH neutro (6 ó más), ya que el ácido inhibe la agregación plaquetaria y causa desagregación de ellas, también acelera la lisis del coágulo a través del estimulo ácido en la acción de la pepsina y altera la integridad de la barrera moco-bicarbonato; y, más recientemente, se ha notado que la supresión de ácido puede favorecer una antifibrinolisis44- 46.
Con la utilización de nuevas formas de terapia endoscópica y una manera más profunda de supresión de ácido, es evidente que se va a proveer un mejor éxito en pacientes con úlcera péptica sangrante. Los inhibidores de bomba de protones de uso endovenoso alcanzan una más profunda y sostenida supresión ácida, sin el desarrollo de tolerancia, como ocurre con los bloqueadores H247.
Recientemente, varios estudios randomizados y controlados han demostrado la eficacia de altas dosis de inhibidor de bomba en infusión EV (bolo de 80 mg de omeprazol, seguido por una dosis de 8 mg/hora por los primeros tres días de tratamiento), siguiendo a un tratamiento endoscópico en pacientes con hemorragia por úlcera con estigmas de alto riesgo. Usando esta dosis, en 4 estudios48-51, totalizando 927 pacientes, todos demostraron tanto mejoría clínica como estadística en la recurrencia hemorrágica y/o la proporción de pacientes requiriendo cirugía. De este grupo, el estudio de Lau51, el más publicitado, demostró una disminución en la tasa de re-sangrado de 22,5% en el grupo placebo a 6,7% en el grupo con alta dosis de omeprazol EV. Más recientemente, se ha demostrado con esta forma de terapia, una mejoría en la tasa de mortalidad52.
EXPERIENCIA EN LA UNIDAD DE HEMORRÁGIA DIGESTIVA EN EL HOSPITAL NACIONAL EDGARDO REBAGLIATI MARTINS (ESSALUD)
Desde 1994, y por iniciativa del Dr. Hernán Espejo, se crea la Unidad de Hemorragia Digestiva (UHD) en el Hospital Nacional Edgardo Rebagliati Martins. Esta Unidad funciona como una Unidad de Cuidados Intermedios, dispone actualmente de ocho camas y la atención es permanente con personal de enfermería y técnico asistencial, así como la presencia de un equipo de gastroenterólogos con experiencia endoscópica, que dan cobertura las 24 horas del día. Disponemos de equipos para endoscopia alta y baja, y de elementos de terapia hemostática (inyección, probeta caliente; y más recientemente, hemoclips y coagulador de argón plasma). La Unidad se encarga del manejo médico y la realización de endoscopía diagnóstica y terapéutica en pacientes con hemorragia digestiva activa alta y baja que acuden por emergencia o en pacientes hospitalizados. Teniendo en cuenta que nuestro hospital es un centro de referencia de Lima y otras áreas del país, y que contamos con 1 300 camas de hospitalización. También tenemos el apoyo prioritario de un buen banco de sangre y, cuando se requiere, del apoyo de cuidados intensivos, de cirugía de emergencia y de las distintas especialidades, para un trabajo multidisciplinario.
Los criterios de internamiento básicos de la Unidad son pacientes con hemorragia digestiva severa, que tengan factores clínicos de riesgo y con hallazgo endoscópico de lesiones sangrantes o con alto riesgo de recurrencia. Una vez estabilizados en la emergencia o en la unidad, se les realiza la endoscopía diagnóstica y terapéutica, determinaciones de microhematocrito cada 04 - 06 horas, exámenes de laboratorio de urgencia y de seguimiento respectivos, reposición de sangre y estabilización de los factores de coagulación; así como control médico y endoscópico si se hace necesario (lo preferimos hacer en 24 horas si hubieron estigmas tratados con alto riesgode recurrencia, por si se requiere una nueva sesión de terapia endoscópica). Si el paciente permanece estable en las 24 a 48 horas siguientes, y de acuerdo a la potencialidad del riesgo de recurrencia clínico y endoscópico de hemorragia, se inicia dieta líquida y el paciente es transferido al servicio de internamiento hospitalario, que depende directamente del departamento, en donde permanecerá de 48 a 72 horas más y es dado de alta tolerando una dieta completa y estabilizados sus niveles de hemoglobina. Los pacientes de bajo riesgo clínico, jóvenes, hemodinamicamente estables, sin mayor anemia o caída de hematocrito, y con hallazgo endoscópico de úlcera de estigma de bajo riesgo de recurrencia son retornados a emergencia para ser dados de alta y posterior seguimiento ambulatorio por nuestro servicio.
En 1997, se publicó el primer artículo de nuestra Unidad sobre los resultados del tratamiento endoscópico de la úlcera péptica con estigmas de alto riesgo (sangrado activo o vaso visible) en 120 pacientes vistos entre marzo 1994 y febrero de 1996 (los dos primeros años de iniciado el funcionamiento de la Unidad)53. El promedio de edad de los pacientes fue de 62,5 años (rango 17–95 años), 65,8% tuvieron úlcera duodenal. La terapia utilizada fue la inyección de adrenalina con solución salina al 1/10 000. Se alcanzó una hemostasia inicial en casi el 99% de los pacientes. En 28 casos (23,52%) recurrió la hemorragia; en 15 de ellos se intento una segunda inyección, en dos se aplicó además probeta caliente y en uno monoetanol amina (MEA) al 2,5%; con control de la hemorragia solo en dos. En el 77,5% de los 120 pacientes estudiados, se obtuvo una hemostasia definitiva.Veintiséis pacientes (21,6%) fueron remitidos a tratamiento quirúrgico. Hubo una mortalidad quirúrgica del 35% (9/26) debida a las serias condiciones comórbidas que tenían estos pacientes. Tres pacientes murieron en la Unidad, uno por hemorragia masiva, uno por sepsis yFOMS,y el tercero por neumonía; estos dos últimos tenían la hemorragia controlada. La tasa total de fallecidos fue de 12 pacientes (10%).
En una revisión no publicada hecha en 1996, de 516 pacientes que ingresaron a la Unidad por HDA la úlcera péptica constituyó el 59% de los ingresos; 170 pacientes tuvieron úlcera duodenal (UD) (33%) y 133 úlcera gástrica (UG) (26%). El62%de los pacientes estuvieron por encima de los 60 años. El tratamiento aplicado en todos los pacientes con estigmas endoscópicos de alto riesgo fue la utilizacióndelainyeccióndeadrenalinaconsoluciónsalinaal 1/10 000 combinada con probeta caliente, principalmente, o con el uso de esclerosante(MEAal 2,5%).
Requirieron cirugía 26/303 pacientes (8,5%) y se registró una mortalidad quirúrgica del 19,2%. La mortalidad global por úlcera péptica en ese año evaluado 7/303 pacientes (2,3%). Esto evidenciaba una mejoría en las cifras comparadas con la publicación inicial, como consecuencia de una mayor experiencia en el manejo endoscópico hemostático, aplicando en todos una técnica combinada y un mejor manejo quirúrgico de los pacientes.
En el año 2000 se publicó un artículo sobre la tasa de recurrencia de pacientes ingresados con hemorragia debida a una úlcera péptica54, entre enero de 1994 y julio del 2000. Ingresaron en este periodo 1274 pacientes con HDA, 739 pacientes debido a una úlcera péptica (58% de los ingresos por HDA); conUDel 36,2% y conUGel 21,8%. En todos ellos se realizó endoscopía diagnóstica y terapéutica dentro delas6a12horas del ingreso, se administró omeprazolEV y se realizó una nueva terapia endoscópica de acuerdo al estigma, si era necesaria, en las 18 a 24 horas siguientes. La recurrencia de la hemorragia fue de 5,5% de los pacientes (6,6% porUGy 4,8% por UD). Enel análisis de los factores de riesgo de recurrencia, se encontró que entre los factores de riesgo clínico, la presencia de shock al ingreso tuvo una tasa de recurrencia del45%(OR: 2,26).
Entre los estigmas endoscópicos encontrados, solo se identificó una relación significativa como factor para recurrencia a pacientes con Forrest Ia, 14,5% (OR: 4,0) para úlcera duodenal y 17,4% (OR: 3,2) para úlcera gástrica. Con Forrest Ib, 8,2% (OR: 2,2) para úlcera duodenal y 11,1 (OR: 2,1) para úlcera gástrica. En el último Congreso Panamericano en Enfermedades del Aparato Digestivo del 2001, se presentó la experiencia de laUHDentre enero de 1994 a junio del 200119. Ingresaron 4 772 pacientes con hemorragia digestiva; 3 894 pacientes tuvieron unaHDA(82,7%) y en 2 111 (44,3%) fue por úlcera péptica;24,5%conUDy19,8%conUG. 133/2111pacientes (6,3%) pacientes requirieron cirugía; 79 (6,8%) con UD y 54 (5,7%) conUG.La mortalidad por úlcera registrada en la unidad fue de 21 pacientes (0,99%). Sin embargo; en esta publicación la mortalidad global por úlcera no fue reportada. Pero si consideramos que la mortalidad quirúrgicas, de acuerdo a las dos revisiones referidas anteriormente, entre marzo de 1994 a febrero de 1996 fue de 35%; hubieran fallecido, hipotéticamente, 68 de 2 111 pacientes (sumándoles los fallecidos en la unidad) o sea el 3,22%. Pero como hemos visto esta mortalidad bajó ostensiblemente en el registro de 1996 a 19%; entonces, también hipotéticamente, hubieran fallecido 46 de 2 111, lo que resultaría en una mortalidad global de de 2,17%. Esta cifra es más cercana a la que encontramos en el reporte de 1996.
Considerando estos estudios, creemos que la experiencia ganada en el manejo del paciente con ulcera péptica sangrante enlaUnidaddeHemorragiaDigestiva,estaigualeinclusocon mejores cifras en cuanto a recurrencia y mortalidad que lo revisado en la literatura.
Lesión de Dieulafoy
La lesión Dieulafoy, junto con la hemorragia por várices y la hemorragia por úlcera, constituyen en nuestra Unidad los cuadros más severos de hemorragia digestiva alta. La lesión de Dieulafoy fue descrita por primera vez en 1 884 por Gallard;tomóelnombredel reporte hecho por el cirujano francés Dieulafoy55 en tres casos de hemorragia fatal debido a esta entidad. Es responsable del 0,3 al 6,7% de las causas de HDA55-57. La hemorragia es a menudo torrencial y puede ser fatal; antes de la era endoscópica la mortalidad llegaba al 80%55. Se presenta en una variación amplia de edades, habiéndose descrito un caso en un infante de 22 meses, así como en un paciente de 93 años de edad57. Se le ha descrito afectando cualquier parte del tracto gastrointestinal; no obstante, la localización más frecuente es la gástrica, dentro de los 6 centímetros del cardias (entre el 75 al 100% de los casos)55-62.
La alteración en la lesión de Dieulafoy, es por presencia de una arteria submucosa anormalmente grande, tortuosa, ectásica, que protruye hacia la mucosa; generalmente es un vaso de calibre de2a3mm., con una extensión de 2 a 4 cm. El origen del vaso se relaciona mayormente a la arteria gástrica izquierda.
Para producir una hemorragia debe haber una disrupción mucosa, pero no se ha llegado a definir una reacción inflamatoria mucosa compatible con un proceso ácido péptico; sin embargo, un trombo adherente se ve a menudo cuando se realiza un estudio histológico, sugiriendo que una trombosis seguida por necrosis de la pared arterial, que prácticamente esta en contacto con la mucosa, ocurre previo a la hemorragia55,63,64. No es infrecuente las enfermedades comórbidas en estos pacientes y el uso de aspirina.
El método diagnóstico es el endoscópico, la detección de la lesión no es fácil, en ocasiones se requiere de varios exámenes, con un rango entre 1 a 4 endoscopías56. La lesión característica puede observarse como un vaso arterial surgiendo en una erosión pequeña, un coágulo fuertemente adherido a una fijación estrecha o sobre un vaso, o una elevación roja (vaso visible) sobre una mucosa por lo demás normal; no es inusual ver al vaso sangrando activamente o que esto ocurra al menor roce57.
El tratamiento endoscópico resulta usualmente exitoso. Se ha descrito varias formas de tratamiento: inyección de adrenalina, de alcohol absoluto, de agentes esclerosantes de distinto tipo, métodos térmicos, fotocoagulación con láser, uso de hemoclips y banda elástica6,56,57,60,62,64-68. La preferencia está en usar un método combinado, iniciando con adrenalina en solución salina y complementando con un método térmico, hemoclip, banda elástica y hay reportes exitosos del uso de sustancia esclerosante57,65,67. El tratamiento endoscópico puede ser altamente efectivo (82- 96% de los pacientes) 56,57, pero la tasa de recurrencia puede variar entre 9 a 40%. Se puede intentar un nuevo tratamiento endoscópico, pero ante una recurrencia con hemorragia masiva es preferible el tratamiento quirúrgico.
De nuestra unidad se han publicado dos trabajos sobre lesión de Dieulafoy. El primero69, abarcó el periodo entre enero de 1997 a septiembre de 1998, con 22 casos, con una incidencia de lesiones de 1,98% dentro de todos los ingresos por hemorragia digestiva. Dos casos fueron de Dieulafoy rectal, el resto fueron gástricos. La edad promedio fue de 66 años, doce fueron varones y 10 mujeres. El 63% ingresó en shock a emergencia. En el 67% la localización estuvo en la parte proximal del estómago. El tratamiento inicial fue exitoso en el 95,5% de pacientes, pero la hemorragia recurrió en 9 (42%). Se logró un control definitivo hemostático en 13 pacientes (59%). Ocho pacientes (36%), requirieron cirugía y la tasa de mortalidad hospitalaria fue de 22% (tres por sangrado, uno por infarto miocárdico y otro por sépsis post cirugía). En esta primera publicación el tratamiento más usado fue la inyectoterapia con adrenalina sola (16 pacientes). Una explicación a la baja tasa de hemostasia definitiva puede estar en que el mayor grupo recibió inyectoterapia sola con adrenalina mas solución salina al 1/10 000.
Entre diciembre de 1998 a junio del 200057, se diagnosticaron en nuestra Unidad 16 casos de lesión de Dieulafoy sobre un total de 940 ingresos por hemorragia digestiva alta; una incidencia de 1,7%. La edad promedio fue de 70 años (rango de 22-87), 11 fueron varones y 5 mujeres, el 75% tenían otras enfermedades concomitantes. En el 82% de los casos la lesión se ubicó dentro de los 5 centímetros del cardias, mayormente un vaso visible con sangrado activo en seis pacientes y vaso visible sin ulceración en cinco. Se utilizaron varias forma de terapia: en 6, adrenalinamasMEA; en 4 pacientes, probeta caliente sola; en tres,MEAsola; en dos, adrenalina mas ligadura con banda elástica; en uno adrenalina con probeta caliente; y el otro paciente, MEA mas probeta caliente.
Selogróunahemostasiainicialen14de16pacientes(87,5%); en dos pacientes (12,5%), hubo una hemorragia persistente y fueronintervenidosquirúrgicamente. En 3/14 (21%) pacientes controladosinicialmente,huborecurrenciaalas24horas,2y4 días del tratamiento inicial; en uno de ellos se logró el control con una nueva sesión de adrenalina con probeta caliente; en los otros dos se decidió por la cirugía debido a una recurrencia hemorrágicamasiva.
Entotal,selogróunahemostasiadefinitivaen12/14pacientes (85,71%) tratados endoscópicamente.Delos cuatro pacientes en que recurrió o persistió la hemorragia y que necesitaron cirugía(25%delospacientes),loscuatroingresaronconshock por emergencia y dos tenían cirrosis hepática. Dos paciente fallecieron(12,5%),ambosporcomplicacionesposquirúrgicas. La necesidad de cirugía y la mortalidad fue menor en este grupo comparado con el anterior.
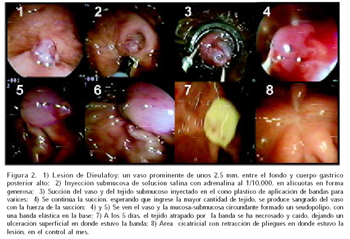
Evidentemente, la lesión de Dieulafoy es una entidad cuya presentación es por lo general con una hemorragia severa en paciente añoso usualmente con enfermedades concomitantes. Se esta aprendiendo a identificarla y tratarla con mayor frecuencia. La terapia endoscópica más efectiva es la forma combinada de tratamiento. En vaso pequeño, puede ser suficiente la aplicación de adrenalina en solución salina al 1/10 000 junto con probeta caliente o, como alternativa, sustancia esclerosante; una buena opción también sería complementar con endoclips, sobre todo en paciente con coagulopatía. Aunque la preferencia, en nuestro parecer, sobre todo si el vaso es de mayor tamaño, es aplicar una generosa cantidad de solución de adrenalina para hacer un buen habón submucoso perivaso, lo cual yugula o disminuye el flujo de sangrado si esta activo, y utilizar posteriormente una banda elástica tratando de introducir la mayor cantidad de tejido; con ello no solo atrapamos el vaso aflorando en mucosa, sino también gran parte del vaso submucoso y con la cicatrización posterior creemos que el efecto va a ser mejor y la tasa de recurrencia posterior va a ver minimizada (Figura 2).
Síndrome de Mallory y Weiss
Fue descrita por primera vez en 1929 por Mallory yWeiss70 en 15 pacientes quienes después de una intensa ingesta de alcohol desarrollaron hematemesis.
Su incidencia real se ha podido definir mejor con el advenimiento de la endoscopia. Se considera como un problema usualmente benigno y autolimitado, responsable en la literatura del 3 al 10% de las HDA1,71,72. Sin embargo, en la experiencia de laUnidad de Hemorragia Digestiva de nuestro hospital su frecuencia de presentación que obliga a internamiento es muy baja, con menos de 2,0%19.
La presentación clínica clásica es en aquel paciente que tiene arcadas/vómitos violentos seguidos luego por hematemesis; la ausencia de hematemesis no excluye el diagnóstico ya que un porcentaje menor de pacientes pueden presentar solamente melena. Es común una historia de ingesta de alcohol previa y también el uso de AINE70. Puede también tener relación con la presencia de arcada/vómito de cualquier origen;pero hay que tener en cuenta que hasta en un 42,9% la náusea, arcada, o vómito pueden estar ausente70. Se ha descrito el síndrome de Mallory Weiss asociado con preparación para colonoscopia73 y durante la realización de una endoscopía74. La asociación con cirrosis e hipertensión portal, así como de una coagulopatía, puede resultar en una hemorragia más severa o con mayor riesgo de recurrencia71.
La hemorragia por lo general es arterial, secundaria a una laceración mucosa longitudinal, usualmente lineal, siendo su localización más común inmediatamente distal a la unión esófago-gástrica, sobre la curvatura menor; rara vez se extiende hacia el esófago71,72. En el 80-90% de los casos la laceración es única. Son frecuentes las lesiones asociadas como úlcera péptica, gastritis, esofagitis, duodenitis, hernia hiatal y várices hasta en un 67% de los pacientes70. El manejo inicial es usualmente conservador, en el 80 a 90% de los casos la hemorragia cesa espontáneamente y la recurrencia es inusual; en menos del 5% recurrirá la hemorragia75. Son pocos los pacientes que van a requerir transfusiones y si la requieren la necesidad es modesta.
Aquellos pacientes con una HDA debido a Mallory- Weiss pero sin signos de hemorragia severa (inestabilidad hemodinámica o hematoquezia), coagulopatía u otra enfermedad sistémica mayor, y sin una hemorragia activa en la endoscopía, deben ser manejados con un periodo de observación y medidas de soporte71. Si se define hemorragia activa o vaso visible han resultado efectivos los tratamientos con métodos endoscópicos. Se han utilizado los métodos endoscópicos térmicos como la coagulación bipolar y probeta caliente (recomendándose menor fuerza de presión y energía, ya que por lo general la arteria es de pequeño diámetro y la pared esofágica es más delgada) 71,76.
Los métodos de inyección con adrenalina 1/10 000 seguida con esclerosante también son exitosos77. La intervención quirúrgica con sutura se requiere rara vez actualmente.
Angiodisplasia o ectasia vascular
La ectasia vascular o angiodisplasia, son lesiones vasculares que se localizan en cualquier parte del tracto digestivo, aunque son más frecuentes en el colon; su localización en el estómago y duodeno es menos frecuente y son la causa de una HDA en 5 a 7% de los pacientes y en el 30 a 70% se encuentran varias lesiones78-80. Se les encuentra asociadas con una variedad de condiciones clínicas, incluyendo insuficiencia renal crónica (IRC), esclerodermia, síndrome de CREST, esclerodactilia, enfermedades de la colágena, síndrome de Ehlers-Danlos y enfermedad de Von Willebrand; aunque más a menudo esta asociada con una IRC11,81.
Son lesiones típicas de gente anciana, aunque han sido descritas en personas de la tercera década. La historia usual de las lesiones gástricas es más de un sangrado crónico con hemodinamia compensada; aunque puede ocurrir melena o hematemesis recurrente, el sangrado nunca es severo82. En 15-20% de los pacientes puede haber también lesiones colónicas y con el uso de enteroscopia las lesiones en intestino delgado se detectan cada vez con más frecuencia82.
Las lesiones gástricas se les ha descrito típicamente como lesiones planas o levemente elevadas de 2 a 10 mm, de color rojo brillante y a menudo se puede definir sus bordes como en helecho83. En nuestra Unidad en un revisión de los casos entre los años 1996 y septiembre del 97, constituyó el 1,2% (11/862 pacientes) de los internamientos, con una edad promedio de 67 años; los pacientes ingresaron con un Ht promedio de 21% (rango: 19-23) y requirieron transfusiones en el 86% de los casos, con un promedio de 2,4 unidades de PGR.
La terapia es endoscópica en las lesiones identificadas o que están activamente sangrando, con electrocoagulación bipolar, probeta caliente, coagulación con argón plasma, ligadura con bandas o terapia con inyección; la perforación es posible con electrocoagulación y aquellos con sangrado masivo pueden responder al uso de tratamiento con angiografía11,84-86.
Ectasia vascular antral (EVA)
Descrita por primera vez en 198487. El término de watermelon stomach viene de la apariencia endoscópica de franjas paralelas, longitudinales, rojas, en la superficie de los pliegues gástricos antrales, semejando las estrías de una sandía; constituidas por múltiples lesiones vasculares con tendencia a confluir88. La característica histológica típica incluye la hiperplasia de la mucosa antral, vasos mucosos y submucosos dilatados, trombosis focal e hiperplasia fibromuscular89,90.
Es una anomalía vascular adquirida, idiopática, de presentación infrecuente, localizada en el estómago distal, que causa una hemorragia gastrointestinal crónica o recurrente90. Esta asociada con varias condiciones incluyendo enfermedad hepática crónica, trastornos del tejido conectivo y patologías cardiovasculares91. Su relación con hipergastrinemia, aclorhidria e hipepsinogenemia tipo I, ha sido establecida en algunos pacientes92,93. La patogénesis no es clara, pero el sangrado puede ser producido por traumas menores, como contracciones y la presencia de comida intraluminal94. El control de la hemorragia crónica y recurrente constituye el mayor problema clínico en los pacientes afectados por esta enfermedad.
La mayoría de los pacientes conEVAson mujeres ancianas. Las medidas de soporte con transfusión de sangre y corrección de coagulopatías es necesario, pero la meta del tratamiento es eliminar la lesión; una buena forma es con el uso de electrocoagulación bipolar, y otras formas efectivas de terapia son la utilización de probeta caliente y del coagulador con argón plasma, aplicándose en forma intermitente cada 4 a 8 semanas, con terapia sostenida con inhibidores de bomba de protones95-98. La antrectomía quirúrgica es muy efectiva, pero con una alta mortalidad (5-10%)96,97.
REFERENCIAS BIBLIOGRÁFICAS
1. Longstreth GF: Epidemiology of hospitalizacion for acute upper gastrointestinal hemorrhage: A population–based study. Am J Gastroenterol 1995;90:419-24. [ Links ]
2. Rockall TA, Logan RF, Devlin HB, et al. Incidence of and mortality from acute upper gastrointestinal hemorrhage in the United Kingdom. Steering Committee and members of the National Audit of Acute Upper Gastrointestinal Hemorrhage. BMJ 1995;311:222–6. [ Links ]
3. Blatchford O, Davidson LA, Murray WR, et al. Acute upper gastrointestinal hemorrhage in west of Scotland: case ascertainment study. BMJ 1997;315:510–4. [ Links ]
4. Vreeburg EM, Snel P, de Bruijne JW, et al. Acute upper gastrointestinal bleeding in the Amsterdam area: incidence, diagnosis, and clinical outcome. Am J Gastroenterol 1997;92:236–43. [ Links ]
5. Van Leerdam ME, Vreeburg EM, Rauws EA, et al. Acute upper GI bleeding: did anything change? Time trend analysis of incidence and outcome of acute upper GI bleeding between 1993/1994 and 2000. Am J Gastroenterol 2003;98:1494–9. [ Links ]
6. Rockall TA, Logan RF, Devlin HB, et al. Variation in outcome after acute upper gastrointestinal haemorrhage. The National Audit of Acute Upper Gastrointestinal Hemorrhage. Lancet 1995;346:346–50. [ Links ]
7. Lewis JD, Bilker WB, Brensinger C, et al. Hospitalization and mortality rates from peptic ulcer disease and GI bleeding in the 1990s: relationship to sales of nonsteroidal antiinflammatory drugs and acid suppression medications. Am J Gastroenterol 2002;97: 2540–9. [ Links ]
8. Yavorski RT, Wong RK, Maydonovitch C, et al. Analysis of 3,294 cases of upper gastrointestinal bleeding in military medical facilities. Am J Gastroenterol 1995;90: 568–73. [ Links ]
9. Barkun A, Sabbah S, Enns R, et al. The Canadian Registry on Nonvariceal Upper Gastrointestinal Bleeding and Endoscopy (RUGBE): endoscopic hemostasis and proton pump inhibition are associated with improved outcomes in a real-life setting. Am J Gastroenterol 2004;99:1238–46. [ Links ]
10. Rollhauser C, Fleischer DE. Nonvariceal upper gastrointestinal bleeding. Endoscopy 2004;36:52-58. [ Links ]
11. Salvatierra G, De la Cruz L, Paulino M, et al. Hemorragia digestiva alta no variceal asociada al uso del antiinflamatorios no esteroideos en Lima Metropolitana. Rev Gastroenterol Perú 2006;26:13-20.12. [ Links ]
12. Fleischer D: Etiology and prevalence of severe persistent upper gastrointestinal bleeding. Gastroenterology 1983; 84:538-43. [ Links ]
13. Green BT, Rockey DC. Acute gastrointestinal bleeding. Rockey DC, MD, editor. In Seminars in gastrointestinal disease: Problem. solving approaches for clinical diagnosis and management. 2003;14:44-65. [ Links ]
14. Loperfido S, Monica F, Maifreni L, et al. Bleeding peptic ulcer occurring in hospitalized patients: analysis of predictive and risk factors and comparison with out-ofhospital onset of hemorrhage. Dig Dis Sci 1994;39:698- 705. [ Links ]
15. Albán M, Cobián J, Vergara J. Hemorragia Digestiva Alta en Cajamarca. XV Congr Per Enf Diges. 16 – 22 noviembre 1996.. Libro de Resúmenes. p. 42. [ Links ]
16. Paucar H, Cossio E, Lizárraga J. Hemorragia Digestiva Alta en la ciudad del Cusco.Libro de Resúmenes. XV Congr Per Enf Diges. 16 – 22 noviembre 1996. p 43. [ Links ]
17. Méndez Ch, Barros P, Cabello A, Bussalleu A. Hemorragia Digestiva en el Hospital Nacional Cayetano Heredia 1994-1995. Libro de Resúmenes. XV Congr Per Enf Diges. 1996. p 44. [ Links ]
18. Hidalgo H, Nima V, Toscazo E et al. Hemorragia digestiva alta en el Hospital Regional Hermilio Valdizán Medrano – Huanuco. XV Cong Per Enf Diges. 16 – 22 noviembre 1996. Libro de Resúmenes. p 45. [ Links ]
19. Velásquez H, Espejo H, Ruiz E, et al. Reporte de 4 772 hemorragias digestivas en uma unidad de sangrantes. Rev Gastroent Perú 2001;21:S12. [ Links ]
20. Jensen DM. Endoscopic control of non-variceal upper gastrointestinal hemorrhage. In: Yamada T, Alpers D, Laine L, et al, editors. Textbook of gastroenterology. 3rd edition. Philadelphia: Lippincott; 1999. p. 2857–79. [ Links ]
21. Silverstein FE, Gilbert DA, Tedesco FJ, et al. The national ASGE survey on upper gastrointestinal bleeding. I. Study design and baseline data. Gastrointest Endosc 1981;27:73–9. [ Links ]
22. Longstreth GF. Epidemiology of hospitalization for acute upper gastrointestinal hemorrhage: a population-based study. Am J Gastroenterol 1995;90:206–10. [ Links ]
23. Peura DA, Lanza FL, Gostout CJ, et al. The American College of Gastroenterology Bleeding Registry: preliminary findings. Am J Gastroenterol 1997;92:924–8. [ Links ]
24. CuellarRE, Gavaler JS, Alexander JA, et al: Gastrointestinal tract hemorrhage. The value of a nasogastric aspirate. Arch Intern Med 1990;150:1381-84. [ Links ]
25. Jensen DM, Machicado JA. Diagnosis and treatment of severe hematochezia. The role of urgent colonoscopy after purge. Gastroenterology 1988;95:1569-74. [ Links ]
26. Laine L, Freeman M, Cohen H: Lack of uniformity in evaluation of endoscopic prognostic features of bleeding ulcers. Gastrointest Endosc 1994;40:411-7. [ Links ]
27. Lau JY, Sung JJ, Chan AC, et al. Stigmata of hemorrhage in bleeding peptic ulcers: an interobserver agreement study among international experts. Gastrointest Endosc 1997;46: 33–6. [ Links ]
28. Freeman ML. Non-variceal GI Bleeding: New and old technologies for endoscopic therapy. ASGE Annual Postgraduate Course 2003. p. 25. [ Links ]
29. Bleau BL, Gostout CJ, Shaw MJ, Keate RF, Harford WV, Bracy Jr W, Magee D, Fleischer DE. Adherent Clot Study Group page Final results: Rebleeding from peptic ulcers associated with adherent clots: A prospective randomized controlled study comparing endoscopic therapy with medical therapy. Gastroint Endosc 1997;45: AB87. [ Links ]
30. Stollman NH, Putcha RV, Neustater BR, et al. The uncleared fundal pool in acute upper gastrointestinal bleeding: implications and outcomes. Gastrointest Endosc 1997;46:324–7. [ Links ]
31. Lee SD, Kearney DJ. A randomized controlled trial of gastric lavage prior to endoscopy for acute upper gastrointestinal bleeding. J Clin Gastroenterol 2004;38:861–5. [ Links ]
32. Matlock J, Freeman ML. Non-variceal upper GI hemorrhage: doorway to diagnosis . Tech in Gastrointesti Endos 2005;7:112–7. [ Links ]
33. Chak A, Cooper GS, Lloyd LE, et al. Effectiveness of endoscopy in patients admitted to the intensive care unit with upper GI hemorrhage. Gastrointest Endosc 2001;53:6–13. [ Links ]
34. Spiegel BM, Vakil NB, Ofman JJ. Endoscopy for acute nonvariceal upper gastrointestinal tract hemorrhage: is sooner better? A systematic review. Arch Intern Med 2001;161:1393–1404. [ Links ]
35. Cook DJ, Guyatt GH, Salena BJ, et al. Endoscopic therapy for acute non-variceal upper gastrointestinal hemorhage: A metaanalysis. Gastroenterology 1992;102:139-148. [ Links ]
36. Saeed Z, Winchester C, Michaletz P, et al. A score system to predict rebleeding after endoscopic therapy of nonvariceal upper gastrointestinal hemorrhage, with a comparison of heat probe and ethanol injection. Am J Gastroenterol 1993;88:1842-1849. [ Links ]
37. Chung SS, Lau LY, Sung JJ, et al. Randomized comparison between adrenaline inyection alone and adrenaline inyection plus heater probe treatment for actively bleeding ulcers BMJ 1997;314:1307-1311. [ Links ]
38. Chau CH, Siu WT, Law BKB, Tang CN et al. Randomized controlled trial comparing epinephrine injection plus heat probe coagulation versus epinephrine injection plus argon plasma coagulation for bleeding peptic ulcers. Gastrointest Endosc 2003;57:455-61. [ Links ]
39. Soehendra N. The use of Haemoclips. Fourteenth International Course on Therapeutic Endoscopy. Marcon N, Haber G, Kortan P, Kandel G, Directors. Toronto, Canada. October 10-12, 2001. p 2. [ Links ]
40. Lin HJ, Hsieh YH, Tseng GY et al. A prospective randomized trial of endoscopic hemoclip versus heater probe thermocoagulation for peptic ulcer bleeding. Am J Gastroenterol 2002;97:2250- 2254. [ Links ]
41. Lee YC, Wang HP, Yang CS et al. Endoscopic hemostasis of a bleeding marginal ulcer: Hemoclipping or dual therapy with epinephrine inyection and heater probe thermocoagulation. J Gastroenterol Hepatol 2002;17:1120-1225. [ Links ]
42. Saeed ZA, Cole RA, Ramirez FC, et al. Endoscopic retreatment after successful initial hemostasis prevents ulcer rebleeding: A prospective randomized trial. Endoscopy 1996;28:288-294. [ Links ]
43. Steigmann G. Upper gastrointestinal bleeding. Surgical approach. ASGE Annual Postgraduate Course 2004. p. 37. [ Links ]
44. Henry DA, O´Connell DL. Effects of fibrinolitic inhibitors on mortality from upper gastrointestinal hemorrhage. BMJ 1989;298:11:42-6. [ Links ]
45. Vermeulen M, Lindsay KW, Murray GD, et al. Antifibrinolitic treatment in subarachnoid hemorrhage. N Eng J Med 1984;311:432-7. [ Links ]
46. Barkun AN, CockeramAW, PlourdeV, Fedorak RN. Review article: acid suppression in non-variceal acute upper gastrointestinal bleeding. Aliment Phamacol Ther 1999;13:1565-84. [ Links ]
47. Hasselgren G, Keelan M, Kirdeikis P, Rohss K, Sinclair P, Thomson AB. Optimization of acid suppression for the patients with peptic ulcer bleeding: an intragastric pH-metry study with omeprzole. Eu J Gastroenterol Hepatol 1998 10:601-6. [ Links ]
48. Hasselgren G, et al. Continuos intravenous infusión of omeprazole in elderly patients with peptic ulcer bleeding. Results of a placebo-controlled multicenter study. Scand J Gastroenterol 1997;32:328-33. [ Links ]
49. Schaffalitzky de Muckadell OB, et al. Effect of omeprazole on the outcome of endoscopically treated bleeding peptic ulcers. Randomized double blind placebo-controlled multicenter study. Scand J Gastroenterol 1997;32:320-7. [ Links ]
50. Lin HJ, et al. A prospective randomized comparative trial showing that omeprazole prevents rebledding in patients with bleeding peptic ulcer after successful endoscopic therapy. Arch Intern Med 1998;158:54-8. [ Links ]
51. Lau JY, Sung JJ, Lee KK, et al. Effect of intravenous omeprazole on recurrent bleeding after endoscopic treatment of bleeding peptic ulcer. N Egl J Med 2000;343:310-316. [ Links ]
52. Bardou M, Toubouti Y, Benhaberou-Brun D et al . High dose proton pump inhibition decrease both re-bleeding and mortality in high-risk patients with acute peptic ulcer bleeding. A series of meta-analysis. Gastroenterol 2003;123 Suppl :A625. N°1078. [ Links ]
53. Díaz F, Contardo C, Román R, Vesco E, Dávalos M, Velásquez H, Soriano C, Espejo H. Tratamiento com inyección endoscópica de la úlcera péptica sangrante. Rev Gastroent Perú 1997;17:13-23. [ Links ]
54 Velásquez H, Yoza M, Vidal P, Contardo C, Ruiz E, Román R, IUchiyanagui C, Vesco E, Gómez A, Dávalos M, Cervera Z, Yriberry S, Larrea P, Rivas L, Bustíos C, Espejo , Machado A, Zumaeta E, Frisancho O, Soriano C. Resangrado en úlcera péptica. Enfermedades del aparato digestivo. Rev Asoc Méd Gastroenteról Hospital Rebagliati Martins. 2000;3: 5-7. [ Links ]
56. Norton ID, Brte T, Petersen BT, Sorbi D, Balm RK, Alexander GL, Gostout Chj. Management and long-term prognosis of Dieulafoy lesion. Gastrointest Endosc 1999;50:762-7. [ Links ]
57. Contardo C. Hemorragia digestiva alta por lesion de Dieulafoy. Rev Gastroent Perú 2000; 20:422-9. [ Links ]
58. Scheider DM, Barthel JS, King PO, Veale GD. Dieulafoylike lesion of the distal esophagus. Am J Gastroenterol 1994;89:2080. [ Links ]
59. Jaspersen D, Corner T, Schorr W, Brennenstuhl M, Hammar Ch. Extragastric Dieulafoy´s disease as unnusual source of intestinal bleeding esofhageal visible vessel. Dig Dis Sci 1994;39:2558-60. [ Links ]
60. Sone Y, Nakano S, Takeda I, Kumada T, Kiriyama S, Hisanaga Y. Massive hemorrhage from a Dieulafoy lesion in the cecum: successful endoscopic management. Gastrointest Endosc 2000:51:510-12. [ Links ]
61. Yarze JC, Lusignan DN. Hemorrhage related to an anal Dieulafoy-like lesion. Am J Gastroenterol 2000;96:1593-4. [ Links ]
62. Rivera R, Méndez I, Ubiña E, García G, Sánchez A. Hemorragia digestiva severa por lesión de Dieulafoy duodenal. Rev Gastroenterol Perú 2006;26:203-6. [ Links ]
63. Eidus LB, Rasuli P, Manion D, Heringer R. Caliber-persistent artery of the stomach (Dieulafoy vascular malformation). Gastroenterology 1990;99:1507-10. [ Links ]
64. Fockens P, Meenan J, Van Dullemen HM, Bolwerk CJ, Tytgat GN. Dieulafoy´s disease: endosonographic detection and endosonographicguided treatment. Gastrointest Endosc 1996;44:437-42. [ Links ]
65. Ortuño JA, Quintana L, García A. Endoscopic sclerotherapy is useful in Dieulafoy´s disease. Gastroenterol Hepatol 1996;19:47-51. [ Links ]
66. Baettig B, Haeki W, Lammer F, Jost R. Dieulafoy´s disease:endoscopic treatment and follow up. GUT 1993;34:1418-21. [ Links ]
67. Reilly HF, Alkawas FH. Dieulafoy´s lesion: Diagnosis and management. Dig Dis Sci 1991;36:1702-7. [ Links ]
68. Myung SJ, Kim JW, Moon YS. Endoscopic band ligation of Dieulafoy´s lesion. Gastrointest Endosc 2000;51:192. [ Links ]
69. Ichiyanagui C, Contardo C, Velásquez H, Gómez A, Ruiz E, Frisancho O, Soriano C. Hemorragia gastrointestinal por lesión de Dieulafoy. enfermedades del aparato digestivo. Rev Asoc Méd Gastroenteról Hospital Rebagliati 1999;2:5-10. [ Links ]
70. Harris JM, DiPalma JA. Clinical significance of Mallry-Weiss tears Am J Gastroenterol 1993;12:2056-8. [ Links ]
71. Bharucha AE, Gostout CJ, Balm RK. Clinical and endoscopic risk factors in the Mallory-Weiss Syndorme. Am J Gastroenterol 1997;92:805-8. [ Links ]
72. Sugawa C, Benishek D, Walt AJ. Mallory-Weiss syndrome. A clinical review and follow-up. J Coll Surg Edinburgh 1985;30:177-80. [ Links ]
73. Santoro MJ, et al. Polyethilene glycol electrolyte lavage solutioninduced Mallory-Weiss tears. Am J Gastroenterol 1993;88:1292-3. [ Links ]
74. Penston JG et al. Mallory-Weiss tears occurring during endoscopy: a report of seven cases. Endoscopy 1992;24:262-5. [ Links ]
75. Hixson SD, Burns RP, Britt LG: Mallory-Weiss syndrome:Retrospective review of eight years experience. South Med J 1979;72:1249. [ Links ]
76. Laine L. Multipolar electrocoagulation in the treatment of active upper gastrointestinal hemorrhage. N Eng J Med 1987;316:1613-7. [ Links ]
77. Bataller R, Llach J, Salieron JM, Elizalde JI, Mas A, Pique JM, Brullet E, teres J, Bordas JM, Rodes J. Endoscopic sclerotherapy in upper gastrointestinal bleeding due to the Mallory-Weiss Síndrome. Am J Gastroenterol 1994;89:2147-50. [ Links ]
78. Fouthch PG. Angiodisplasia of the gastrointestinal tract. Clin Rev. 1993; 88:807-19. [ Links ]
79 Fleiccher D. Etiology and prevalence of severe persitent upper gastrointestinal bleeding. Gastroentrology 1983;84:538. [ Links ]
80. Zuckerman GR, Cornette GL, Clouse RE, et al. Upper gastrointestinal bleeding in patients with chronic renal failure. Ann Intern Med 1985;102:588. [ Links ]
81. Chalasani N, Cotsonis G, Wilcox CM: Upper gastrointestinal bleeding in patients with chronic renal failure: Role of vascular ectasia. Am J Gastroenterol 1996;91:2329-32. [ Links ]
82. Clouse REE, Costigan DJ, Mills BA, Zuckerman GR. Angiodisplasia as a cause of upper gastrointestinal bleeding. Arc Intern Med 1985;145:458. [ Links ]
83. Gunnlaugsson O. Angiodisplasia of the stomach and duodenum. Gastrointest Endosc 1985;31:251. [ Links ]
84. Petrini JL, Johnston JH. Heat Probe treatment for antral vascular ectásica. Gastrointest Endosc 1989;35:324-8. [ Links ]
85. Baniukiewics A, Laszewics W. An endoscopic treatment for gastric angiodysplasia using an endosocpic ligation device designed to treat esophageal varices. Endoscpy 1996;28:787. [ Links ]
86. Kwan V, Bourke MJ, Williams SJ, Gillespie PE, Murray MA, Kaffes AJ, Henriquez MS, Chan RO. Argon plasma coagulation in the management of symptomatic gastrointestinal vascular lesions: experience in 100 consecutive patients with longterm follow-up. Am J Gastroaenterol 2006;101:58-63. [ Links ]
87. Jabbari M, Cherry R, Lough JO. Gastric vascular ectásica: Watermelon stomach. Gastroenterology 1984;87:1165-70. [ Links ]
88. Egger C, Kreczy A, Kirchmair R, Waldenberger P, Jaschke, Vogel W. Gastric Antral vascular ectasia with portal hypertension: treatment with TIPSS. Am J Gastroenterol 1997;92:2292-94. [ Links ]
89. Payen JL, Cales P, Voigt JJ, Barbe S, Pilette Ch, Dubuisson, et al. Severe portal hypertensive gastropathy and antral vascular ectásica are distinct entities in patients with cirrosis. Gastroenterology 1995;108:138-44. [ Links ]
90. Parente E, Petrillo M, Vago L, Bianchi G. The Watermelon stomach: clinical, endoscopic, endosonographic, and therapeutic aspects in thre cases. Endoscopy 1995;27:203-6. [ Links ]
91. Wesenfelder LJ, Eugene CY: Le watermelon stomach ou stomac pasteque. Une entité mal connue. Gastroenterol Clin Biol 1991;15:823-27. [ Links ]
92. Perez Ayuso RM, Pique JM, Saperas E, et al. Gastric vascular ectasia in cirrhosis:association with hipoacidity not related to gastric atrrophy. Scand J Gastroenterol 1989;24:1073-8. [ Links ]
93. Quinteros E, Pique JM, Bombi JA. Gastric mucosal vascular ectasias causing bleeding in cirrhosis: a distint entity associated wit upper gastrointestinal tract J. Clin Gastroenterol 1988;10:386-94. [ Links ]
95. Dulai GS, Jensen DM. Treatment of watermelon stomach. Curr treat Options Gastroenterol. 2006;2:175-80. [ Links ]
96. Pellegrini D, Quildrian S, Quiroga J, Young P, López MJ. Gastric antral vascular ectásica: clinical presentation and therapeutic management. Acta Gastroenterol Latinoam 2005;35:19-23. [ Links ]
97. Sebastian S, McLOughlin R, Oasim A, O´MOrain CA, Buckley MJ. Endoscopic argon plasma coagulatgion for the treatment of gastric antral vascular ectasia (watermelon stomach): long-term results. Dig Liver Dis 2004;36:212-7. [ Links ]
98. Binmoeller KF, Katon RM. Bipolar electrocoagulation for watermelon stomach. Gastrointest Endosc 1990;36:399- 402. [ Links ]
Correspondencia:
Dr. Carlos Contardo Zambrano
ccontardoz@yahoo.com.mx