Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta Médica Peruana
versión On-line ISSN 1728-5917
Acta méd. peruana v.23 n.3 Lima sep./dic. 2006
Simposio: Hemorragia digestiva
Hemorragia digestiva baja
Lower Gastrointestinal Bleeding
Oscar FrisanchoVelarde
Médico Gastroenterólogo. Jefe del Servicio II del Departamento del Aparato Digestivo. Hospital Nacional Edgardo Rebagliati Martins ESSALUD Profesor en Gastroenterología de la UPCH (Postgrado) y en la URP (Pregrado)
RESUMEN
Se reconoce como hemorragia digestiva baja (HDB) a todo sangrado proveniente de cualquier localización distal al ángulo de Treitz. 10 a15%de todos los sangrados digestivos pertenecen a este tipo de hemorragia; sin embargo las cifras son mayores en el adulto mayor (20-30%). El espectro clínico es amplio debido a que involucra diferentes etiologías y varía desde una trivial hematoquezia hasta una hemorragia exanguinante. LaHDBaguda puede provocar importantes cambios hemodinámicos, por eso es fundamental definir la magnitud de la pérdida, categorizar el riesgo del paciente e iniciar las medidas de reposición de la volemia. Se revisa el algoritmo diagnóstico y terapéutico, se revisa el rol de la colonoscopia, la arteriografía y el uso de isótopos radiactivos; también se consideran la enteroscopia, la cápsula endoscópica y las indicaciones quirúrgicas. Palabras clave: hemorragia digestiva, hemorragia digestiva baja.
ABSTRACT
Lower gastrointestinal bleeding (LGIB) is defined as hemorrhage ocurring at any localization distal to the angle of Treitz. About 10 to 15% of all gastrointestinal bleeding episodes are of this type; the rate increases dramatically (20-30%) with advancing age. LGIB encompasses a wide clinical spectrum ranging from trivial hematochezia to massive hemorrhage with shock. Acute lower gastrointestinal bleeding can drive patients to important hemodynamic changes, so its necessary to define the magnitude of blood loss to practice reposition that will stabilize the patients. We review diagnostic and therapeutic algorithms, focusing on colonoscopy, arteriography and the use of radioactive isotopes; we also consider the use of enteroscopy, double-balloon enteroscopy, capsule endoscopy and surgical indications. Key words: digestive haemorrhage, lower gastrointestinal bleeding.
INTRODUCCIÓN
La hemorragia digestiva es una emergencia médica que requiere un manejo diagnóstico y terapéutico, rápido y eficaz.
El 10-15% de todos los sangrados digestivos que presenta la población general corresponden a hemorragia digestiva baja (HDB); sin embargo las cifras son mayores (20-30%) en el adulto mayor, también la tasa de hospitalización por HDB se incrementa dramáticamente –200 veces másdespués de los 80 años1-3.
La mayor incidencia de HDB en adultos mayores está relacionada al incremento de la prevalencia de enfermedad diverticular de colon y angiodisplasia con la edad3. La búsqueda del origen de la HDB -en algunas ocasioneses difícil por el extenso territorio que conforman el intestino delgado y grueso4.
DEFINICIÓN
Se reconoce como HDB a todo sangrado que provenga de una lesión distal al ángulo de Treitz. El espectro clínico es amplio debido a que involucra diferentes etiologías y varía desde una trivial hematoquezia hasta a una hemorragia exanguinante1-5.
Puede ser aguda o crónica, laHDBaguda es la que provoca cambios hemodinámicos (anemia e inestabilidad de los signos vitales), que obligan a compensar el volumen perdido4.
El sangrado oculto usualmente se expresa solo como una inocente anemia ferropénica (hemoglobina, volumen corpuscular medio y ferritina sérica disminuidas) sin evidencia de pérdida sanguínea en las heces. Hay que tener presente que se pueden perder cerca de 100 cc diarios de sangre sin cambios fecales visibles3-4.
El sangrado de origen oscuro es la hemorragia persistente o recurrente sin causa aparente luego de una evaluación inicial que incluye endoscopía alta y colonoscopía completa3-4. Es fácil deducir que pueden presentarse simultáneamente formas ocultas y oscuras.
Se denomina HDB masiva, cuando el paciente requiere un litro o más de transfusión sanguínea para mantener su estabilidad hemodinámica en las primeras 24 horas de hospitalización1-2.
EVOLUCIÓN
La HDB aguda se autolimita en el 85% de los casos, el 15% restante permanece activa o resangra; éstos últimos requieren un manejo rápido en vista de que cerca del 50% necesitan tratamiento quirúrgico (1-5).
Los factores de riesgo que se vinculan con una HDB con marcada repercusión hemodinámica son siete: sangrado activo o recurrente, hipotensión, taquicardia, síncope, estatus mental alterado, prolongación del tiempo de protrombina y comorbilidad (dos o más enfermedades); se ha estimado que si un paciente tiene 3 o más, menos de 3, o ningún factor de riesgo, las contingencias de severidad son 84%, 43% y 9% respectivamente6-7.
La mortalidad está relacionada a tres factores independientes: edad, tiempo de hospitalización y el número de comorbilidades; es diez veces mayor en los pacientes hospitalizados por otras dolencias y que presentan HDB, comparados con los que se hospitalizan solo por HDB8. Las lesiones que provocan sangrado crónico y se autolimitan, pueden ser manejadas ambulatoriamente (hemorroides, pólipos, proctitis actínica, etc.).
DIAGNÓSTICO DIFERENCIAL
La historia clínica también nos permite inferir localización y probabilidades diagnósticas9.
El color y aspecto de la sangre es importante, así el sangrado rojo vivo rutilante sugiere un origen distal (ano, recto, sigmoides), en cambio el rojo oscuro vinoso hace pensar en colon derecho o intestino delgado1-5.
La etiología de la HDB difiere en los grupos etáreos, así en niños o jóvenes se debe sospechar en divertículo de Meckel y enfermedad inflamatoria intestinal; en adultos debemos pensar en enfermedad diverticular de colon (EDC) y neoplasia de colon; y en adultos mayores hay que tener presente a la ectasia vascular o a la colitis isquémica.
La baja ponderal se asocia a cáncer colorrectal; la fiebre, pujo y tenesmo a enfermedad inflamatoria; episodios previos de HDB indoloros a EDC o ectasia vascular; radioterapia a enteritis actínica, uso de antiinflamatorios a enteropatía AINE, inmunosupresión (VIH, trasplante) a citomegalovirus, polipectomía reciente; entre otros2-3.
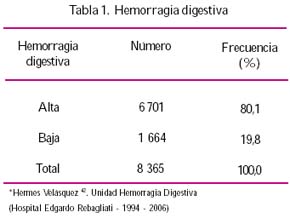
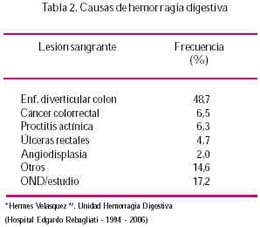
En la Unidad de Hemorragia Digestiva del Hospital Rebagliati, en la que predominan adultos o ancianos, la principal causa de HDB es la EDC, seguida de neoplasia colorrectal y proctitis actínica. Tablas 1 y 2.
FASE DE EVALUACIÓN–REANIMACIÓN
Estimar tanto la cuantía de la pérdida sanguínea como el grado de riesgo (comorbilidad) del paciente son esenciales para la estabilización y monitorización del paciente9.
Mantener permeable las vías aéreas (saturación de oxígeno arterial mayor de 95%) e instalados los accesos vasculares venosos son acciones iniciales y simultáneas; de acuerdo a la situación, se completan la historia clínica y los exámenes auxiliares correspondientes10.
La anamnesis si bien permite conocer las características de la pérdida hemática (color, duración y frecuencia), es muy subjetiva para estimar el volumen perdido; en ese sentido las pruebas de ortostatismo, la búsqueda y seguimiento de los signos clínicos asociados a mala perfusión son valiosos11.
Si las pruebas de ortostatismo (cambios posturales) demuestran caída de la presión sistólica más de 10 mm de Hg y aumento de la frecuencia cardiaca mas de 10 latidos por minuto, asumimos que el paciente ha perdido 15% del volumen total (800 cc)3-5.
Si está en shock (hipotensión, taquicardia, oliguria, cianosis distal, etc.) el paciente ha perdido mas del 30% del volumen sanguíneo (1 500 cc)11-13.
Hay que tener presente que la cifra inicial de hemoglobina no siempre trasluce la caída real del caudal sanguíneo, debido a la vasoconstricción periférica y a la demora de la hemodilución2.
La mayoría de los pacientes conHDBson ancianos, 90% de ellos sufren de otras enfermedades, que pueden descompensarse por la hemorragia y convertirse en potencialmente fatales. En los pacientes ancianos es esencial realizar un electrocardiograma y conocer el nivel basal de sus enzimas cardiacas14.
Si él paciente está inestable o tiene varios procesos comórbidos se pide el apoyo de la UCI y se convoca al equipo quirúrgico.
PROBLEMAS DEL ENFOQUE DIAGNÓSTICO
El enfoque diagnóstico trata de establecer el sitio del sangrado y la etiología responsable; sin embargo no ha sido estandarizado en virtud de no disponer de series grandes, con estudios prospectivos, controlados y aleatorizados; por consiguiente los niveles de evidencia son de tipo III o IV15.
El asunto es más complicado, porque el fluxograma diagnóstico debe adaptarse a nuestra realidad sanitaria, debido a que las recomendaciones provienen de áreas tecnológicamente disímiles16-17.
Es importante tener presente que la detección de una lesión presuntiva sin sangrado activo, no excluye la presencia de otra que podría ser la fuente definitiva; por ejemplo, en adultos mayores no es infrecuente que coincidan EDC y ectasia cecal1-5.
Lamentablemente a pesar de todos los esfuerzos, existe un 6 a 10%de casos, en los que no se logra identificar la fuente del sangrado2,12,14.
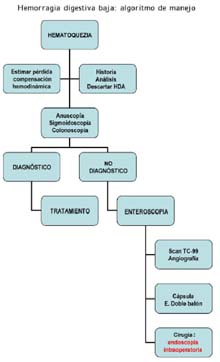
FLUXOGRAMA DIAGNÓSTICO
El fluxograma diagnóstico se inicia tratando de descartar un foco hemorrágico alto a través de una sonda nasogástrica o de una endoscopia digestiva alta; se ha reportado que 11 a 15% de las consideradas inicialmente bajas, su fuente sangrante (definitiva) fue alta1-4.
Encontrar restos de sangre a través de un lavado nasogástrico alcanza un 90% de sensibilidad y un 93% de valor predictivo positivo para HDA18.
Descartada la HDA, se continua con una evaluación anuscópica y sigmoidoscópica; hemos tenido pacientes con hemorroides sangrante o várices del recto distal subvaloradas en el examen inicial11,19.
No recomendamos la limpieza con enemas de alto volumen, por que trasladan restos hemáticos a segmentos más proximales que pueden interferir o confundir; las microenemas pueden ser útiles en algunas circunstancias. En la preparación intestinal usamos soluciones osmóticas por vía oral o a través de una gastroclísis: polietilenglicol, bifosfato de sodio o manitol. La colonoscopía con buena preparación intestinal se considera un examen seguro y con potencial terapéutico; el buen rendimiento diagnóstico se debe a que en el 72% de los casos de hematoquezia severa, la fuente de sangrado está en el colon19-23.
En distintas series se reportan resultados colonoscópicos buenos, especialmente si el examen se realiza precozmente (definición variable: para unos dentro de las 8 horas, para otros dentro de las 24 horas)22.
Mediante este examen se pueden detectar estigmas de sangrado reciente (vaso visible, coágulo centinela, protuberancia pigmentada, etc.); los aciertos superan el 70%; detectando principalmente EDC y angiodisplasias23-24
El 10 a 15% de las colonoscopías son terapéuticas, pero no hay datos comparativos como en la HDA; sin embargo se considera que mejoran el pronóstico y acortan la estancia hospitalaria25.
La colonoscopía a veces detecta sangre que proviene a través de la válvula ileocecal, lo que orienta el estudio hacia el intestino delgado.
La angiografía tiene una sensibilidad que varía de 12 a 69% (es mejor en HDB severa), y detecta la extravasación del contraste durante la hemorragia activa si la velocidad de sangrado es mayor de 0,5 ml/minuto26.
La angiografía puede ser terapéutica, la cateterización selectiva de las arterias, permite la infusión de sustancias vasoconstrictoras (vasopresina) o la oclusión embólica del vaso sangrante con gelfoam o coágulos autólogos27.
La vasopresina detiene el sangrado en el 90%, pero 50% resangran al suspender la infusión; además 21% presentan arritmias, edema pulmonar, isquemia, hipertensión arterial, etc.26-27.
La embolización selectiva o ultraselectiva también inicialmente es eficaz (93-100%), lamentablemente sus índices de recurrencia fluctúan entre 53-71%. Las complicaciones menores de ésta técnica son del 9%, y de las mayores 0%28.
Si comparamos la angiografía con la colonoscopía, ésta última la supera (82% versus 12% de aciertos); además la angiografía no está exenta de problemas, en algunas series se han reportado hasta un 9% de complicaciones (hematomas, falla renal o trombosis)26-28. En general existe consenso respecto a que la angiografía complementa a la colonoscopia.
Se pueden usar radioisótopos para orientar la localización del foco sangrante, ésta técnica no requiere ningún tipo de preparación intestinal, es barata y su tasa de complicaciones es casi nula11,19.
La gammagrafía es mas sensible que la arteriografía, por que detecta extravasación luminal aun si la velocidad de sangrado es de 0,1 cc por minuto, o sea un nivel 10 veces menor al requerido para la arteriografía; sin embargo es menos específica que la arteriografía19,29.
El sulfuro coloidal conTecnecio 99m puede ser útil dentro de las primeras horas de inyectado, el problema radica en que es rápidamente captado por el sistema retículoendotelial (RES) del hígado y el bazo, lo que interfiere con las imágenes del examen, por este motivo su uso es muy limitado1,3. Los glóbulos rojos marcados conTecnecio99minyectados circulan más tiempo en el cuerpo, lo que permite repetir los scans hasta por 36 horas y detectar sangrados de tipo intermitente o recurrente18-19.
Son muy variables los reportes respecto al rendimiento de la gammagrafía, en una serie la consideran responsable del 42% de procedimientos quirúrgicos incorrectos; por eso, algunos prefieren complementar el estudio con una arteriografía, y consiguen un incremento diagnóstico del 22 al 53%, especialmente si el scan mostró extravasación precoz27. El pertecnatato de Tecnecio 99m permite identificar al divertículo de Meckel con mucosa gástrica ectópica (tejido que capta el pertecnatato radiactivo). 95% de este tipo de divertículos tienen tejido gástrico ectópico18.
La angiografía tomográfica computarizada ha mostrado una sensibilidad diagnóstica de 70% para la detección de ectasias vasculares. La tomografía axial computarizada (TAC) y la resonancia magnética nuclear (RMN) son útiles en las fístulas arteriales provenientes de aneurismas28-29.
La radiografía de colon no es útil en la investigación de HDBaguda o masiva.
ENTEROSCOPÍA
La fuente sangrante en HDB se encuentra en el intestino delgadoen0,7-9%,además5%delasHDsondeorigenoscuro; estos grupos tiene altos índices de hospitalizaciones, transfusiones, endoscopias, estudios radiológicos, etc11,30.
En cerca del 40% de los sangrados de origen oscuro la lesión está localizada entre el duodeno distal y el yeyuno proximal; y la mayoría corresponden a lesiones vasculares del tipo ectasia. Esto significa que están accesibles a los enteroscopios convencionales2.
La evaluación enteroscópica del intestino delgado solo se inicia después de investigar el TGI alto y el colon. Se pueden utilizar tres tipos de equipos: a) El Enteroscopio pusch tiene 225 cm de largo, permite evaluar yeyuno proximal y tiene una tasa diagnóstica de 41%; también puede ser usado en la enteroscopia intraoperatoria.
La endoscopia intraoperatoria requiere de la presencia simultánea del endoscopista y del cirujano (realiza las maniobras de telescopaje); tiene un buen rendimiento diagnóstico: 90 a 100%.
b) El Colonoscopio (pediátrico) puede ser usado en la evaluación del intestino delgado proximal y también en la enteroscopia intraoperatoria. c) El Enteroscopio de Doble Balón (un balón en el extremo distal y otro en el sobretubo) permite la evaluación diagnóstica y terapéutica del intestino inaccesible por otros métodos.
Si no se logra alcanzar el ileon por la técnica anterógrada, se puede complementar con el ingreso por el ano, transponiendo la válvula ileocecal.
CÁPSULA ENDOSCÓPICA
La cápsula endoscópica es una miniatura (3 x 1 cms) que contiene lentes, batería, transmisor de microondas, etc., y que se activa por aproximadamente ocho horas, tiempo suficiente para alcanzar el colon31-33.
REFERENCIA BIBLIOGRÁFICA
1. Zuckerman GR, Prakash C. Acute lower gastrointestinal bleeding: clinical presentation and diagnosis. Gastrointest Endosc 1998;93(48):606-616. [ Links ]
2. Vargas G. Hemorragia Digestiva. En: Vargas G, Núñez N y Valdivia M, Editores. Temas Escogidos en Gastroenterología, 3ra edición, Lima: Servicio de Gastroenterología (Hospital Nacional Arzobispo Loayza) 2006:66-74. [ Links ]
3. Strate LL. Lower GI bleeding: epidemiology and diagnosis. Gastroenterol Clin N Am 2005;34 (4):643-664. [ Links ]
4. Lin S, Rockey DC. Obscure gastrointestinal bleeding. Gastroenterol Clin N Am 2005; 34(4):679-698. [ Links ]
5. Rockey DC. Occult gastrointestinal bleeding. Gastroenterol Clin N Am 2005;34 (4): 699-718. [ Links ]
6. Velayos FS, Williamson A, Sousa KH, et al. Early predictors of severe lower gastrointestinal bleeding and adverse outcomes: a prospective study. Clin Gastroenterol Hepatol 2004; 2 (6): 485-490 [ Links ]
7. Strate LL, Orav EJ, Syngal S. Early predictors of severity in acute lower intestinal tract bleeding. Arch Intern Med 2003;163(7): 838-843 [ Links ]
8. Das A, Wong RC. Prediction of outcome of acute GI hemorrhage: a review of risk scores and predictive models. Gastrointest Endosc 2004;60(1): 85-93. [ Links ]
9. Green BT, Rockey DC. Lower gastrointestinal bleedingmanagement. Gastroenterol Clin N Am 2005;34(4):665- 678. [ Links ]
10. Longstreth GF. Epidemiology and outcome of patients hospitalized with acute lower gastrointestinal hemorrhage: a population based study. Am J Gastroenterol 1997;92(3):419-424. [ Links ]
11. Al Qahtani AR, Satin R, Stern J, et al. Investigative modalities for massive lower gastrointestinal bleeding.World J Surg 2002;26(5):620-625. [ Links ]
12. No authors listed. American Gastroenterological Association medical position statement: evaluation and management of occult and obscure gastrointestinal bleeding. Gastroenterology 2000;118(1):197-200. [ Links ]
13. Zuckerman GR, Prakash C, Askin MP, Lewis BS. AGA Technical review on the evaluation and management of occult and obscure gastrointestinal bleeding. Gastroenterol 2000;118(1):201-221. [ Links ]
14. No authors listed. American Society Gastroenterology: Obscure gastrointestinal bleeding. Gastrointest Endosc 2003;58(5):650-655 [ Links ]
15. Rodríguez Varón A. Hemorragia digestiva baja. Enf Apa Dig 2004;7(4):733-736. [ Links ]
16. Celestino A. Hemorragia gastrointestinal. En: Castillo T. y Celestino A, Eds. Gastroenterología para médicos no especialistas. Lima: Gráfica Morson 1985:51-71. [ Links ]
17. Frisancho O. Hemorragia digestiva baja. Enf Apar Dig 2000;3(1):13-16. [ Links ]
18. Green BT, Rockey DC. Acute gastrointestinal bleeding. Sem Gastrointestl Dis, 2003;14(1):44-65. [ Links ]
19. Eisen GM, Dominitz JA, Faigel DO, et al. An annotated algorithmic approach to acute lower gastrointestinal bleeding. Gastrointest Endosc 2001;53(7):859-863. [ Links ]
20. Schmulewitz N, Fisher DA, Rockey DC. Early colonoscopy for acute lower GI bleeding predicts shorter hospital stay: a retrospective study of experience in a single center. Gastrointest Endosc 2003;58(6):841-846. [ Links ]
21. Chaudhry V, Hyser MJ, Gracias VH, et al. Colonoscopy: the inicial test for acute lower gastrointestinal bleeding. Am Surg 1998;64(8):723-728. [ Links ]
22. Angtuaco TL, Reddy SK, Drapkin S, et al. The utility of urgent colonoscopy in the evaluation of acute lower gastrointestinal tract bleeding. Am J Gastroenterol 2001; 96(6):1782-1785. [ Links ]
23. Jensen DM, Machicado GA, Jutabha R, et al. Urgent colonoscopy for the diagnosis and treatment of severe diverticular hemorrhage. N Engl J Med 2000;342(2):78-82. [ Links ]
24. Bloomfeld RS, Rockey DC, Shetzline MA. Endoscopy therapy of acute diverticular hemorrhage. Am J Gastroenterol 2001; 96(8):2367-2372. [ Links ]
25. Kovacs TOG, Jensen DM. Endoscopic control of gastroduodenal hemorrhage. Ann Rev Med 1987;38:267- 277. [ Links ]
26. Kuo WT, Lee DE, Saad WE, et al. Super selective microcoil embolization for the treatment of lower gastrointestinal hemorrhage. J Vasc Interv Radiol 2003;14(2):1503-1509. [ Links ]
27. DeBarros J, Rosas L, Cohen J, et al. The changing paradigm for the treatment of colonic hemorrhage: superselective angiographic embolization. Dis Colon Rectum 2002;45(6):802-808. [ Links ]
28. Junquera F, Quiroga S, Saperas E. Et al. Accuracy of helical computed tomographic angiography for the diagnosis of colonic angiodysplasia. Gastroenterology 2000; 119(2):293-299. [ Links ]
29. Bounds BC, Friedman LS. Lower gastrointestinal bleeding. Gastroenterol Clin N Am 2003;32(4):1107-1125. [ Links ]
30. Richter JM. Occult gastrointestinal bleeding. Gastroenterol Clin North Am 1994;23(1):53-66. [ Links ]
31. Triester SL, Leighton JA, Leontiadis GI, et al. A Metaanalysis of the yield of capsule endoscopy compared to other diagnostic modalities in patients with obscure gastrointestinal bleeding. Am J Gastroenterol 2005;100(11):2407-2418. [ Links ]
32. Pennazio M, Santucci R, Rondonotti E, et al. Outcome of patients with obscure gastrointestinal bleeding after capsule endocopy: report of 100 consecutive cases. Gastroenterology 2004;126(3):643-653. [ Links ]
33. Bezet A, Cuillerier E, Landi B, et al. Clinical impact of push enteroscopy in patients with gastrointestinal bleeding of unknown origin. Clin Gastroenterol Hepatol 2004;2(10):921-927 [ Links ]
34. Saurin JC, Delvaux M, Gaudin JL, et al. Diagnostic value of endoscopy capsule in patients with obscure digestive bleeding: blinded comparison with video push-enteroscopy. Endoscopy 2003;35(7):576-584. [ Links ]
35. Carey EJ, Fleischer DE. Investigation of the small bowel in gastrointestinal bleeding. Enteroscopy and capsule endoscopy. Gastroenterol Clin N Am 2006;34(4):719- 734. [ Links ]
36. Pando S. Manejo de la hemorragia digestiva baja masiva. En: Vargas G, Editora. Gastroenterología Basada en Evidencias, Lima:Servicio de Gastroenterología (Hospital Nacional Arzobispo Loayza) 2006:67-70. [ Links ]
37. Baradiaran R, Ramdhaney S, Chapalamadugu R, et al. Early intensive resuscitation of patients with upper gastrointestinal bleeding decreases mortality. Am J Gastroenterol 2004;99(4):619-622. [ Links ]
38. Gostout GJ, Zuccaro G. A practical approach to acute lower gastrointestinal bleed. Patient Care 2000;29:23-31. [ Links ]
39. Peter DJ, Dauggherty JM. Evaluation of the patient with gastrointestinal bleeding: an evidence based approach. Emerg Med Clin North Am. 1999;17(1):239-261. [ Links ]
40. Zuccaro G. Jr. Management of the adult patient with acute lower gastrointestinal bleeding. Am J Gastroenterol 1998;93(8):1202-1208. [ Links ]
41. Chamberlain SA, Soybel DI. Occult and obscure sources of gastrointestinal bleeding. Curr Probl Surg 2000; 37(12) :861-916 [ Links ]
42. Velásquez H. Hemorragia Digestiva en una Unidad de Hemorragia Digestiva en Lima. Conferencia, Hospital Rebagliati, Lima, setiembre 2006. [ Links ]
Correspondencia:
Dr. Oscar Frisancho Velarde
ofrive@hotmail.com
Calle 28 #126, Córpac-Lima 27