Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Acta Médica Peruana
On-line version ISSN 1728-5917
Acta méd. peruana vol.24 no.1 Lima Jan./abr. 2007
REPORTE DE CASOS
Calcificaciones cerebrales y edema perilesional
Brain calcifications and perilesional edema
E. Javier Pretell1,2, Isidro Gonzáles1, Jorge Medina3, Alberto Díaz3*, y Héctor H. García1,3. Por el Grupo de Trabajo en Cisticercosis en el Perú.
1. Departamento de Microbiología, Facultad de Ciencias, Universidad Peruana Cayetano Heredia, Lima, Perú
2. Departamento de Neurología, Hospital Nacional Alberto Sabogal, Callao, Perú.
3. Departamentos de Neurocirugía, Investigación y Enfermedades Transmisibles, Instituto Nacional de Ciencias Neurológicas, Lima, Perú. * Actualmente en el Hospital Nacional Edgardo Rebagliati.
RESUMEN
Las calcificaciones del parénquima cerebral, mayormente atribuidas a neurocisticercosis residual, son comunes en países en vías de desarrollo. Recientemente se ha reportado que aún las lesiones calcificadas residuales pueden presentar captación de contraste y edema, detectables al tiempo de una manifestación neurológica. Presentamos tres casos que demuestran como este fenómeno puede innecesariamente complicar el diagnósltico, incrementando el tiempo de hospitalización y en algunas veces hasta practicar procedimientos invasivos para confirmar el diagnóstico. Las calcificaciones con edema perilesional deben ser consideradas en el diagnóstico diferencial de las lesiones granulomas intracerebrales.
Palabras claves: calcificaciones cerebrales, edema perilesional.mb
ABSTRACT
Brain calcifications, most frequently due to residual cysticercosis, are very common in developing countries. Recent reports have shown that residual brain lesions may be enhanced after contrast and present edema after an episode of neurological symptoms. We report three cases showing this phenomenon and how it can complicate the diagnosis, increasing hospital stay, and sometimes requiring invasive diagnostic procedures. Calcifications with surrounding edema must be considered in the differential diagnosis of enhancing brain lesions.
Key words: cerebral calcifications, perilesional edema
INTRODUCCIÓN
Una lesión intracerebral captadora de contraste o granuloma se encuentra frecuentemente en los estudios de neuroimágenes en los países en vías de desarrollo. Se considera que la etiología más frecuente que causa este tipo de lesiones es la cisticercosis (estado larvario de la Taenia solium) y los tuberculomas; causas menos frecuentes incluyen abscesos, gliomas, y otras lesiones inflamatorias1. Recientemente se ha reconocido que las lesiones calcificadas, antes consideradas totalmente inactivas, pueden cursar con captación de contraste y marcado edema perilesional2. Nosotros mostramos tres pacientes en quienes las lesiones calcificadas cursaron con proceso inflamatorio perilesional simulando ser lesiones granulomatosas, y como este fenómeno complica el diagnóstico y manejo neurológico.
CASO 1
Varón de 43 años, presentó crisis convulsivas en 1996 y fue diagnósticado de cisticercosis cerebral intraparenquimal sobre la base de imágenes quísticas múltiples presentadas en tomografía axial computarizada (TAC) de encéfalo y Western blot para cisticercosis (WB) positivo. Sus síntomas remitieron con antiepilépticos. Además, recibió 15 días de albendazole a 15 mg/k/d .
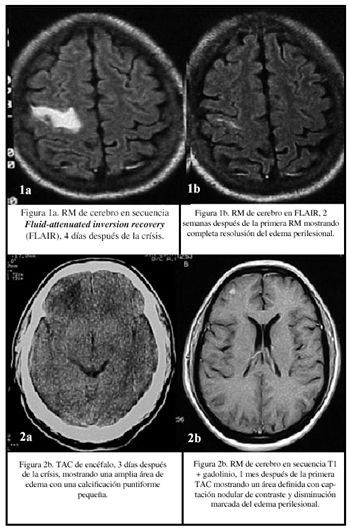
Las lesiones parasitarias evolucionaron a calcificaciones nodulares después de un año. En abril del 2001, el paciente presentó una crisis parcial motora izquierda, con generalización secundaria. El examen físico fue normal. Una TAC y resonancia magnética (RM) realizadas dos y cuatro días después de las crisis respectivamente (Figura1a), mostraron una lesión captadora de contraste en el lóbulo frontal derecho, rodeada de edema, lo cual fue diagnósticado por el neuroradiólogo como un cisticerco en degeneración. El grupo médico a cargo del paciente consideró necesario un nuevo curso de tratamiento antiparasitario, por lo cual el paciente fue referido a nuestra Unidad. El paciente recibió sólo terapia esteroidea y el edema remitió en dos semanas mostrando la RM de control que la calcificación siempre estaba presente (Figura1b).
CASO 2
Varón de 53 años, presentó crisis única en julio del 2001. TAC cerebral tres días después de la crisis mostrándo amplia área de edema en el lóbulo frontal con una calci ficación periférica (Figura 2a). La RM tomada un mes después de la crisis mostró disminución en el área de edema pero persistencia de la captación del contraste (Figura 2b). No otros antecedentes contributorios fueron obtenidos, el exámen físico fue normal. El WB para cisticercosis fue negativo. Un estadio temprano de neoplasia fue considerado dentro del diagnóstico diferencial, por lo que le realizaron una biopsia estereotáxica, cuyo resultado fue proceso inflamatorio no específico.
CASO 3
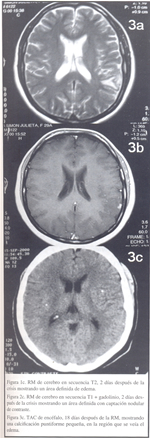
Mujer de 29 años, presentó crisis parciales visuales secundariamente generalizadas en 1988, y fue diagnosticada de neurocisticercosis por TAC de encéfalo que mostraba múltiples imágenes quísticas intraparenquimales y WB positivo. Recibió tratamiento con praziquantel 50 mg/k/d por 15 días, más anticonvulsivantes, remitiendo las crisis y permaneciendo asintomática. En el 2000, presenta nueva crisis convulsiva tónica-clónica generalizada, probablemente debida a irregularidad en el tratamiento anticonvulsivante. Su médico tratante le regula la medicación anticonvulsiva y le indica una RM de encéfalo, que se realiza dos días posconvulsión, en la cual se aprecia área de hiperintensidad en relación a edema en lóbulo parietal izquierda, con captación de contraste (Figura 3a). La RM fue informada como granuloma de probable etiología parasitaria (Figura 3b).
La paciente fue interconsultada a nuestra Unidad para su tratamiento cisticida respectivo,siendo nuestra impresión diagnóstica de calcificación con edema perilesional, sugiriendo una TAC control, que se realiza 18 días después de la RM, donde se aprecia la calcificación que ocasionaba el edema (Figura 3c).
DISCUSIÓN
Los casos presentados ilustran la confusión generada por las calcificaciones con edema perilesional. La imágenes contrastadas y con marcado edema llevan a la sospecha de un infección activa; el examen físico normal (usual en los pacientes con granulomas) y la seronegatividad en algunos casos pueden complicar el diagnóstico. Mientras un nódulo calcificado único es un hallazgo no específico, en muchos de los casos es un cisticerco involucionado. T. solium es la mayor causa de epilepsia en los países en vías de desarrollo3. El estado larvario del parásito evoluciona a granuloma consistiendo en un estado parasitario remanente y células inflamatorias que finalmente calcifican4.
Calcificaciones con edema y captación de contraste son asociadas con crisis y otros síntomas neurológicos. Sin embargo, no se conoce aún si el edema perilesional resulta de la actividad de las crisis o viceversa. La hipótesis más aceptada es que los antígenos parasitarios somáticos atrapados en la matriz de calcio son expuestos al sistema inmune a través del proceso de absorción y reabsorción de calcio en el cuerpo humano2. La mayoria de pacientes con NCC terminan con calcificaciones intraparenquimales cerebrales tanto como un resultado de la evolución natural de los quistes o postratamiento cisticida. Esto puesde ser una importante causa de morbilidad neurológica, debido a que las calcificaciones cerebrales pueden encontrarse en 10 a 15 % de la población general en zonas endémicas a cisticercosis4, y la prevalencia de crisis epilépticas en regiones endémicas es dos a tres veces más que la de los países industrializados5.
En la RM las calcificaciones producen señal negativa por lo que no pueden ser fácilmente detectadas de los vasos sanguíneos. El uso aumentado de MRI en vez de CT comúnmente falla en la detección de lesiones calcificadas, pero identifican fácilmente las regiones de edema contribuyendo a confusión en el diagnóstico.
En resumen, la falta de reconocimiento de las lesiones calcificadas asociadas a edema perilesional como causa de síntomas puede llevar a un diagnóstico errado de las infecciones activas y a tratamientos antihelmínticos o quirúrgicos innecesarios, incrementando así la estancia hospitalaria, los riesgos y lógicamente los costos.
REFERENCIAS BIBLIOGRÁFICAS
1. Rajshekhar V. Etiology and management of single small CT lesions in patiens with seizures: understanding a controversy. Acta Neurol Scand 1991; 84: 465-470. [ Links ]
2. Nash TE, Pretell J, Garcia HH. Calcified cysticerci provoke perilesional edema and seizures. Clin Infect Dis 2001; 33 (10): 1649-53. [ Links ]
3. Garcia HH, Gilman R, Martinez M, et al, Cysticercosis as a amajor cause of epilepsy in Peru. The cysticercosis Working Group in Peru (CWG).Lancet 1993; 341 (8839): 197-200. [ Links ]
4. Garcia-Noval J, Allan JC, Fletes C, et al. Epidemiology of Taenia solium taeniasis and cysticercosis in two rural Guatemalan communities. Am J Tropo Med Hyg 1196; 55 (3): 282-9. [ Links ]
5. Commission on Tropical Diseases on the International League Against Epilepsy. Relationship between epilepsy and tropical diseases. Epilepsia 1994: 35 (1): 89-93. [ Links ]
CORRESPONDENCIA:
Héctor H. García
Recibido: Octubre 2006
Aprobado: Diciembre 2006