Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Acta Médica Peruana
On-line version ISSN 1728-5917
Acta méd. peruana vol.24 no.1 Lima Jan./abr. 2007
ARTÍCULOS DE REVISIÓN
Várices esofagogástricas
Gastro-esophageal varices
Eduardo Zumaeta Villena1
Jefe de Servicio del Aparato Digestivo. Unidad de Hígado Hospital Nacional Edgardo Rebagliati Martins- ESSALUD
RESUMEN
La hipertensión portal en el paciente cirrótico condiciona no solamente una serie de cambios fisiológicos, humorales y hemodinámicos, sino tambien fenómenos mecánicos asociados a la arquitectura hepática rígida y nodular. La formación de circulación colateral particularmente en la submucosa del esófago distal, conocida como várices esofágicas es una complicación común, cuya importancia radica en la altísima mortalidad asociada a su ruptura. El grado de prominencia de la várice y su probabilidad de ruptura correlacionan con el estadío clínico de la cirrosis. Se cuenta en la actualidad con fármacos eficaces en el escenario de una hemorragia aguda por várices, conjuntamente con técnicas de hemostasia endoscópica como la escleroterapia o endoligadura o derivaciones portosistémicas radiológicas (TIPS) como modalidad de rescate. Por otro lado, la probabilidad de prevenir el primer sangrado o el resangrado del paciente que ya tuvo la primera hemorragia (profilaxis primaria y secundaria respectivamente) son de sumo interés para el médico que se enfrenta al paciente cirrótico. Estos temas serán revisados extensamente en este artículo.
Palabras claves: várices esfagogástricas, hipertensión portal, clasifi- cación de Child, escleroterapia, endoligadura de várices, somatostatina, octreótido, propranolol, shunt intrahepático transyugular portosistémico (TIPS)
ABSTRACT
Portal hypertension in the cirrhotic patient is associated not only to physiologic, humoral and hemodynamic changes, but also with mechanical phenomena associated to the rigid and nodular liver architecture. The formation of collateral circulation particularly in the submucosa of the distal esophagus, known as esophageal varices is a common complication, and its importance relies on the very high mortality associated with its rupture. The degree of variceal prominence and the probability of rupture correlates with the clinical stage of cirrhosis. Currently we count with efficacious drugs in the scenario of an acute variceal hemorrhage, along with endoscopic hemostatic techniques like sclerotherapy and variceal ligation or radiologically placed portosystemic shunts (TIPS) as a rescue modality. On the other hand, the probability of preventing the first bleeding or the rebleeding in the patient who already had a first hemorrhage (primary and secondary prophylaxis respectively) are of extreme interest for the physician caring for a cirrhotic patient. This article extensively reviews those important issues.
Key words: gastro-esophageal varices, portal hypertension, Child´s classification, sclerotherapy, endoscopic variceal ligation, somatostatin, octreotide, propranolol, transjugular intrahepatic portosystemic shunt (TIPS)
DEFINICIÓN
Las várices son un conjunto de venas longitudinales y tortuosas situadas preferentemente en el tercio inferior del esófago, que cursan a través de varios niveles desde la lámina propia hasta la submucosa profunda, pueden progresar hacia la parte superior del esófago o hacia el estómago1, estas se comunican por medio de venas perforantes con una circulación colateral paraesofágica extensa y se forman como consecuencia de hipertensión portal.
Sinónimos y términos relacionados
Várices gastro-esofágicas, várices de la unión cardioesofágica, várices esófagogastricas, várices en el fondo y esófago, várices de la unión gastroesofágica.
Conceptos previos
Se desarrolla hipertensión portal en prácticamente todos los pacientes con cirrosis2. La ruptura y sangrado de las várices son una complicación mayor de la hipertensión portal y conlleva una alta mortalidad. El sangrado por várices es aproximadamente el 10 a 30% de las hemorragias digestivas del tracto superior.
CLASIFICACIÓN VÁRICES ESOFÁGICAS
Se han propuesto diversas clasificaciones para las diferentes várices esofágicas, siendo la más utilizada es la clasificación de Paquet3 :
Grado I: mínima protrusión en la pared esofágica, usualmente rectas,en un solo cuadrante o telangiectasias e hipervascularización capilar
Grado II: presencia de nódulos o cordones moderadamente protruidos que ocupan dos cuadrantes, rectos o en rosario, calibre pequeño o mediano.
Grado III: várices ocupan tres cuadrantes, tortuosas, tamaño mediano o grande, protrusión compromete hasta la mitad de la luz esofágica, pueden tener signos de color rojo.
Grado IV: várices ocupan cuatro cuadrantes tortuosos, grandes, gruesos que ocupan más de la mitad de la luz esofágica y usualmente tienen signos de color rojo.
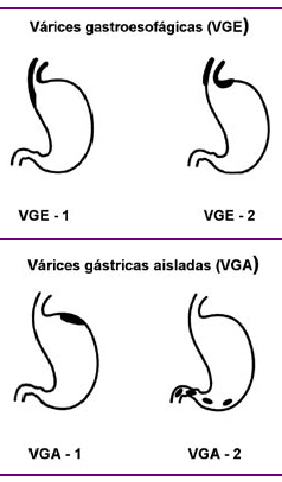
CLASIFICACIÓN VÁRICES GÁSTRICAS
Clasificadas en dos grupos, según Sarin4 y recomendado según consenso de Baveno III, Figuras 1 y 2:
Tipo I: várices esofagogástricas (VEG)
Tipo II: várices gástricas aisladas. (VGA) Las várices gástricas (VG) son menos comunes que várices esofágicas (VE) en 20% de todos los pacientes con hipertensión portal.
Las várices esófagogastricas siempre estan asociadas a várices esofágicas y se subdividen en:
Tipo VEG - 1: aparecen como una continuación .de las várices esofágicas y que se extienden hasta 2 a 5 cm por debajo de la unión gastroesofágica solo en la curvatura menor del estomago.
Tipo VEG - 2: se extienden hacia el fondo del estomago.
Mientras tanto las várices gástricas aisladas o VGA se subdividen:
Tipo VGA - 1: se localizan sólo en el fondo en ausencia de várices esofágicas
Tipo VGA - 2: se localizan en cualquier lugar del estómago.
Las várices gástricas se presentan en hipertensión portal de diversos origenes. Las várices gástricas aisladas se producen en alteración segmentaria del lado izquierdo (trombosis o estenosis de la vena esplénica).
Patofisiología
La obstrucción al flujo venoso portal, independientemente de su etiología, resulta en un incremento en la presión de la vena porta. La presión portal esta directamente relacionada al flujo venoso portal y al grado de resistencia al flujo; esto puede ser expresada en términos de la ley de Ohm como sigue5:
Presión portal = flujo venoso portal (Q) x resistencia al flujo (R) La respuesta a este incremento en la presión (>10 mm Hg) es el desarrollo de una circulación colateral que deriva el flujo a las venas sistémicas. Estas colaterales portosistémicas se forman por la apertura y dilatación de canales vasculares preexistentes que conectan el sistema venoso portal y las venas cavas superior e inferior.
La alta presión portal es la causa principal del desarrollo de los colaterales portosistémicos, sin embargo otros factores pueden estar comprometidos. Las anastomosis portosistémicas más importantes son las colaterales gastroesofágicas que drenan hacia la vena ácigos y esta a la cava superior y que son responsables para la principal complicación de la hipertensión portal: hemorragia masiva del tracto gastrointestinal superior.
Estudios recientes han demostrado roles importantes para la endotelina 1 (ET-1) y el óxido nítrico (NO) en la patogénesis de la hipertensión portal y várices esofágicas. La ET-1 es un poderoso vasoconstrictor y el NO es una sustancia vasodilatadora producidos por las células endoteliales de los sinusoides. En la cirrosis la ET-1 esta incrementada y el NO esta disminuido.
Causas
Las várices gastroesofágicas tienen dos vías de alimentación; la primera es la vena gástrica izquierda o vena coronaria. La otra proveniente del hilio esplénico a través de las venas gástricas cortas. Estudios sobre microcirculación hepática han identificado algunos mecanismos que pueden explicar el incremento de la resistencia vascular intrahepática. Estos mecanismos pueden ser sumarizados como sigue:
Una reducción del calibre sinusoidal debido al aumento de tamaño de los hepatocitos.
Compresión de vénulas hepaticas por nódulos de regeneración.
Lesiones de la vena central causada por fibrosis perivenosa.
Cambios veno-oclusivos.
Bloqueo perisinusoidal por inflamación portal, fibrosis portal y necrosis en sacabocado.
CUADRO CLÍNICO
- Edad: trombosis portal y cirrosis biliar secundaria son comunes en niños; en adultos la cirrosis es la causa mas frecuente. - Sexo: en ambos sexos. - Historia : debilidad, cansancio, malestar general, hiporexia, hemorragia repentina y masiva con shock, náusea y vómito, baja de peso, dolor abdominal generalmente en hipocondrio derecho y epigastrio, ictericia y coluria, edema y distensión abdominal, prurito, sangrado espontáneo en las encías o epixtasis, síntomas de encefalopatía, impotencia y disfunción sexual, calambres musculares. - Síntomas: las várices esofágicas no producen dolor ni molestias, excepto cuando sangran. El sangrado por várices es una complicación grave del daño hepático crónico y puede manifestarse de las siguientes maneras:
Vómitos con sangre ( hematemesis)
Deposiciones de color negro y mal olor ( melena)
Lipotimia o desmayo
Anemia crónica, en casos de pequeños sangrados por gastropatía hipertensiva portal.
-Examen físico
Palidez, presión arterial baja, incremento de pulso y cambios en la presión sanguínea postural sugieren pérdida de sangre.
Disnea y taquipnea.
Puede presentar ictericia por insuficiente función hepática.
Telangiectasias, ginecomastia, eritema palmar, ascitis, edema, atrofia testicular.
Venas dilatadas radiales hacia afuera desde el ombligo (cabeza de medusa). Circulación colateral en abdomen.
Hígado puede ser de pequeño tamaño, esplenomegalia.
Tacto rectal presenta melena.
- Diagnóstico y diagnóstico diferencial: la radiografía contrastada de esófago no siempre muestra las várices esofágicas. En la práctica, solo un 40% de las várices se manifiestan radiológicamente6. El cuadro típico muestra una forma en panal de abejas producida por la capa de bario que rodea las protusiones venosas. El método diagnóstico de elección es la endoscopía alta y todo paciente con cirrosis debería ser sometido a una endoscopía de rutina para la detección de várices. El intervalo óptimo entre los exámenes es desconocido, pero algunos centros establecen un despistaje endoscópico cada 2 a 3 años7.
La endoscopía muestra claramente el tipo de várices.
Estas son fácilmente compresibles y no ofrecen resistencia al paso del endoscopio. La presencia de una erosión en la superficie de la mucosa con un coágulo sanguíneo adherido significa la presencia de una hemorragia reciente (signo rojo). Es muy frecuente que los sujetos que presentan várices esofágicas también muestren várices gástricas, en particular en el fondo del estómago. El diagnóstico diferencial incluye todas las etiologías de sangrado digestivo. Debe de hacerse notar que las úlceras pépticas también se presentan en cirróticos y por lo tanto el diagnóstico requiere del examen endoscópico.
Tratamiento de las várices esofagogástricas8
El tratamiento debe considerar tres importantes aspectos
1. Tratamiento de la hemorragia activa.
2. Prevención de un primer sangrado por várices (profi- laxis primaria)
3. Tratamiento profiláctico en prevención de resangrado (profilaxis secundaria) - Según el momento podríamos utilizar
Terapia farmacológica (ej, octreotide )
Sonda de Senkstaken B. para taponamiento de várices, Escleroterapia endoscópica con esclerosantes y Cianoacrilato en várices gástricas
Ligadura de várices con bandas elásticas
TIPS ( transjugular intrahepatic portacaval shunt)
Shunt quirúrgico portosistémico.
TRATAMIENTO DE LA HEMORRAGIA ACTIVA
Dada la gravedad de la hemorragia esofágica, su tratamiento sólo es posible en unidades de cuidado especializado. Los pacientes con hipertensión portal a menudo desarrollan una alteración significativa del estado mental por una encefalopatía hepática, y debe considerarse la protección de las vías aéreas por medio de la intubación endotraqueal. En medios donde existen dificultades para realizar endoscopia o radiología intervencionista el uso del taponamiento con balón ( sonda de Senkstaken Blakemore) puede utilizarse para disminuir o parar el sangrado y dar tiempo para que el paciente pueda llegar a un centro mas especializado. A menudo es necesaria la transfusión de plaquetas y plasma fresco congelado para la corrección de una coagulopatía, junto con eritrocitos centrifugados para contrarrestar el défi- cit de volumen. Cuando los pacientes tienen buen volumen urinario, presión arterial estable, mejoría de la taquicardia, perfusión periférica adecuada y hematocrito en el espectro del 25% al 30%, la administración de líquidos puede reducirse a los niveles de mantenimiento9-11.
En resumen, se recomienda seguir el siguiente esquema en hemorragia por várices:
1. Medidas de resucitación general
2. Comenzar con farmacoterapia ej. octreotide 50 ug iv bolo seguidos por 50ug /h IV por 3-5 dias.
3. Administrar antibióticos: quinolonas o cefalosporina de 3ra generación.
4. Endoscopía de emergencia para verificar diagnóstico y para realizar ligadura con bandas elásticas o escleroterapia.
5. En caso de resangrado temprano: repetir terapia endoscópica una vez más si es posible.
6. Hemorragia recurrente, no controlada o falla del tratamiento endoscópico colocar balón de Sengstaken y considerer TIPS.
TRATAMIENTO ENDOSCÓPICO
Las finalidades en el manejo de sangrado activo son la resucitación hemodinámica, prevención y tratamiento de otras complicaciones y controlar la hemorragia. La resucitación hemodinámica requiere administrar sangre y cristaloides. Debe de cuidarse mucho el evitar la sobre transfusión, debido a que la hipertensión portal de rebote puede llevar a resangrados tempranos, generalmente es conveniente mantener el hematocrito un 30% del rango normal. Se necesita también determinar como están los factores de coagulación. La transfusión de plaquetas debe de reservarse para una plaquetopenia debajo de 50 000 / ml en un paciente que sangra activamente12. La endoscopía es la base del tratamiento de la hemorragia digestiva13 y es una modalidad tanto diagnóstica como terapéutica. Una vez que se ha identificado que el origen del posible origen de la hemorragia son várices esofágicas, las opciones endoscópicas para el tratamiento son:
1.- La inyectoterapia con substancias esclerosantes14 (oleato de etanolamina al 5%, morruato de sodioal 5%., sulfato de tetradecil sódico al 1 % a 3%, polidocanol al 0,5% a 1 %) que es inyectado dentro de una várice bajo visión directa, las inyecciones pueden ser dirigidas hacia las venas (inyección intravaricosa) o hacia la pared esofágica contigua a los canales varicosos (inyección paravaricosa). El volumen óptimo de esclerosante que debe inyectarse durante una sola sesión de ETE es tema de controversia. Normalmente, se utilizan 2 ml del esclerosante por inyección y los volúmenes totales suelen ser de 10 a 15 ml. Para las várices gástricas se ha utilizado con buen resultado adhesivos como el N-Butil-2 cianoacrilato, esto causa edema y compresión mecánica seguida por inflamación, trombosis por varices, fibrosis y finalmente obliteración15.
La escleroterapia endoscópica lleva asociada una variedad de complicaciones menores, como dolor torácico, disfagia transitoria, fiebre y pequeños derrames pleurales. Si bien se observan úlceras esofágicas en la mayoría de los pacientes, por lo general no son complicadas. Se ven estrecheces esofágicas que llevan a la disfagia en alrededor del 15% de los casos.
2.- La ligadura con bandas elásticas de las várices16-19, estas bandas son colocadas alrededor de las várices usando un dispositivo colocado en la punta del endoscopio. También se produce necrosis isquémica, trombosis y fibrosis que erradica las várices. La profilaxis antibiótica20 por corto tiempo ha mejorado la sobrevida en pacientes cirróticos que sufren hemorragia por várices. La terapia farmacológica puede ser usada como adyuvante a la terapia endoscópica. Cuando la endoscopía no esta disponible o cuando no es posible realizarla, los agentes farmacológicos pueden jugar un importante rol para alterar el curso de un episodio de hemorragia.
TRATAMIENTO FARMACOLÓGICO
Vasopresina: (Pitresin)21 La vasopresina es un potente vasoconstrictor, controla aproximadamente el 70% de los episodios de sangrado por várices. Disminuye significativamente la presión de las várices esofágicas. El efecto vasoconstrictor de la vasopresina no se limita al territorio esplácnico, sino que se manifiesta también en la circulación sistémica, ocasionando un aumento de la presión arterial y un descenso del gasto cardíaco, del flujo sanguíneo coronario y de la frecuencia cardíaca. Estos efectos sistémicos son causa de numerosas complicaciones cardiovasculares, lo que constituye el principal inconveniente de la vasopresina. El tratamiento está contraindicado en pacientes cardíacos o hipertensos. Recientemente se ha demostrado que la administración simultánea de nitroglicerina, permite reducir los efectos adversos de la vasopresina. Este agente no se encuentra disponible en nuestro medio
Somatostatina22: provoca también un notable descenso del flujo sanguíneo de la vena ácigos. La somatostatina se emplea en forma de perfusión intravenosa continua, a razón de 250-500 ug/h, en períodos de 24-48 h. La perfusión debe estar precedida por la inyección de un bolo intravenoso de 250 ug, que es aconsejable repetir hasta conseguir la hemostasia, lo que se logra en alrededor del 80% de los casos. La mayor ventaja de la somatostatina reside en la virtual ausencia de complicaciones, lo cual permite administrarla muy precozmente, incluso antes de la endoscopía de urgencia, y mantener el tratamiento durante períodos más prolongados (5 días), a fin de prevenir la recidiva precoz de la hemorragia por várices. Estudios recientes muestran que la somatostatina es tan eficaz como la escleroterapia de urgencia y entraña menos complicaciones. Este fármaco ha sido recientemente introducido en el mercado peruano.
Octreoctido (Sandostatin)23: es un análogo sintético de la somatostatina de larga acción, inhibe la producción de hormonas vasodilatadoras (glucagón), que indirectamente causa vasoconstricción esplácnica y disminución del flujo portal. Una infusión de octreotide debe de iniciar el tratamiento, en la mayor parte de estudios una carga de 50 microgramos en bolo fue iniciada y seguida por una infusión de 50 microgramos / hora. El tratamiento debe de continuarse hasta el quinto día del inicio del sangrado. Es el fármaco más utilizado en nuestro medio hospitalario.
OTROS TRATAMIENTOS
El shunt transyugular intrahepático portosistémico (TIPS)24-26 : es una terapia de tercera línea y es indicada solo en pacientes en quienes tienen una hemorragia aguda que no puede ser controlada o en quienes la hemorragia recurre a pesar de terapia endoscópica o farmacológica.
El TIPS es un shunt creado angiográficamente entre las venas hepáticas y portales, entre los cuales se coloca una prótesis metálica. Esta efectivamente descomprime el sistema portal, controlando la hemorragia por várices variceal activa por encima del 90% y alcanzando un porcentaje de mortalidad de menos del 10% aun en pacientes críticos. Este tratamiento tiene también riesgos tales como: encefalopatía, insuficiencia hepática, hemólisis, estenosis, edema pulmonar, hematomas, ruptura de cápsula hepática. Si el sangrado persiste, dependiendo de la experiencia local y de la condición del paciente deberia realizarse de emergencia un tratamiento quirúrgico (injerto en H calibrado entre la vena porta o la mesenterica superior y la vena cava inferior, shunt esplenorenal distal, transección esofágica y devascularización del estómago, shunt portocava o transplante hepático)27.
Desvascularización selectiva27: la simple ligadura varicosa quirúrgica con la transección esofágica es una forma eficaz de controlar una hemorragia aguda, pero la hemorragia frecuentemente recurre debido al desarrollo de várices adicionales. Se ha informado un mejor control en el largo plazo de la hemorragia con la operación de Sugiura, un procedimiento más extenso que consiste en la desvascularización paraesofágica transtorácica, la transección esofágica, la esplenectomía, la la desvascularización esófagogastrica, una piloroplastía y una vagotomía.
Transplante de hígado27: el transplante de hígado cura la hipertensión portal y, por lo tanto controla de forma definitiva la hemorragia varicosa. Sin embargo, debido a la disponibilidad limitada de órganos para el transplante, la morbilidad y el costo del mismo, así como la necesidad de un tratamiento inmunosupresor hacen que esta solución se reserve para casos de hepatopatías terminales con o sin complicaciones hemorrágicas.
PROFILAXIS
Profilaxis primaria28-32: la mayoría de pacientes con hipertensión portal tienen cirrosis, en aquellos con cirrosis compensada (sin ascitis, encefalopatía o ictericia severa) el 30% tiene várices esofágicas, comparadas al 60 % de aquellos con cirrosis descompensada. El riesgo de un primer episodio de sangrado por várices esofágicas es mayor entre pacientes con cirrosis que tienen una severa disfunción hepática y grandes várices con signos rojos identificados endoscópicamente. Los pacientes con cirrosis pueden sangrar debido a gastropatía hipertensiva portal que es evidenciada por endoscopía. La mortalidad debida a sangrado entre estos pacientes es alta: entre 30 a 50% alrededor de las seis semanas del primer episodio de sangrado.
La terapia que previene el primer episodio de sangrado por várices es considerada profilaxis primaria, la farmacoterapia tiene la finalidad de reducir la gradiente de presión venosa y asi reducir el flujo de sangre a las colaterales ( si la presion de HVPG es menos de 12 mm las várices tienen menos potencialidad de sangrar) la terapia de elección son los beta bloqueadores adrenérgicos no selectivos33-37 (propranolol –inderal- y nadolol –corgard-) reducen la presión portal, la dosis de beta bloqueadores es ajustada para disminuir el 25% del pulso de la línea de base (pero nunca mas bajo de 55 x minuto), ya no se recomienda descompresión portal quirúrgica ni escleroterapia para esta etapa. En los que por alguna razón no pueden ser tratados con estos bloqueadores, existe la alternativa de ligadura de várices (endoligadura primaria). Profilaxis secundaria: un paciente que ha sobrevivido a un episodio de hemorragia por várices sin terapia adicional, tiene un alto riesgo de resangrado (70% al año). La prevención de la hemorragia recurrente que lleva a descompensación hepática y muerte es clave para la sobrevivencia en un paciente con várices.
El esquema recomendado para profilaxis secundaria para várices esofágicas es:
1.- Seleccionar pacientes cuyo sangrado ha sido estabilizado
2.- Erradicación de las várices por ligadura endoscópica (cada 7 a 14 dias hasta que las várices sean erradicadas, luego un control cada 3 a 6 meses).
3.- Si la ligadura endoscópica no fuera posible o este contraindicada instalar beta bloqueadores (propanolol o nadolol).
4.- Si la escleroterapia o terapia farmacológica fallan considerar TIPS, especialmente en candidatos a transplante hepático, en casos seleccionados (función hepática mejor preservada o una enfermedad hepática estable) puede considerarse un injerto calibrado en H ó un shunt esplenorenal distal (Warren).
5.- Siempre considerar transplante hepático en pacientes con Child Pugh B o C.
REFERENCIAS BIBLIOGRAFÍCAS
1. Angelico M, Carli L, Piat C, et al. Effects of isosorbide- 5-mononitrate compared with propranolol on first bleeding and long-term survival in cirrhosis. Gastroenterology 1997; 113(5):1632-1639 [ Links ]
2. Bernard B, Lebrec D, Mathurin P, Opolon P, Poynard T. Beta-adrenergic antagonists in the prevention of gastrointestinal rebleeding in patients with cirrhosis: a meta-analysis. Hepatology 1997; 25: 63-70,. [ Links ]
3. Banares R, Albillos A, Rincon D, Alonso S, Gonzalez M, Rtuiz-del-Arbol L, Slcedo M, Molinero L-M. Endoscopic treatment versus endoscopic plus pharmacologic treatment for acute variceal bleeding: a metaanalysis. Hepatology 2002; 35: 609-615. [ Links ]
4. Beppu K, Inokuchi K, Koyanagi N, et al. Prediction of variceal hemorrhage by esophageal endoscopy. Gastrointest Endosc 1981; 27: 213-218. [ Links ]
5. Bernard B, Grange JD, Khac EN, Amiot X, Opolon P, Poynard T. Antibiotic prophylaxis for the prevention of bacterial infections in cirrhotic patients with gastrointestinal bleeding: a meta-analysis. Hepatology. 1999 Jun; 29(6):1655-1661. [ Links ]
6. Bernard B, Lebrec D, Mathurin P, Opolon P, Poynard T. Propranolol and sclerotherapy in the prevention of gastrointestinal rebleeding in patients with cirrhosis: a meta-analysis. J Hepatol 1997; 26: 312-324,. [ Links ]
7. Corley AC, Cello JP, Adkinson W, Ko WF, Kerlikowske K. Octreotide for acute esophageal variceal bleeding: a meta-analysis. Gastroenterology 2001; 120: 946-954. [ Links ]
8. DAmico G, Luca A. Natural history: clinical-haemodynamic correlations: prediction of the risk of bleeding. Baillieres Clin Gastroenterology 1997; 11: 243-256. [ Links ]
9. De Franchis R. Developing consensus in portal hypertension. J Hepatol 1996; 25: 390-394, [Editorial]. [ Links ]
10.De Franchis R. Treatment of esophageal varices: a meta-analysis. Scand J Gastroenterol 1994; 29 (suppl 207): 29-33. [ Links ]
11. Imperiale TF, Chalasani N. A meta-analysis of endoscopic variceal ligation for primary prophylaxis of esophageal variceal bleeding. Hepatology 2001; 33: 802-807. [ Links ]
12.Jalan R and Hayes PC.UK guidelines on the management of variceal hemorrhage in cirrhotic patients. Gut 2000; 46: (suppl III) 1-15, [ Links ]
13.Kleber G, Sauerbruch T, Ansari H, Paumgartner G Prediction of variceal hemorrhage in cirrhosis: a prospective folow-up study. Gastroenterology 1991; 100: 1332-1337, [ Links ]
14.Laine L, Cook D. Endoscopic ligation compared with sclerotherapy for treatment of esophageal variceal bleeding: a meta-analysis. Ann Intern Med 1995; 123: 280-287. [ Links ]
15.Levacher S, Letoumelin P, Pateron D, Blaise M, Lapandry C, Pourriat J-L. Early administration of terlipression plus glyceryl trinitrate to control active upper gastrointestinal bleeding in cirrhotic patients. Lancet 1995; 246: 865-868. [ Links ]
16.Luketic VA, Sanyal AJ. Esophageal varices. I. Clinical presentation, medical therapy and endoscopic therapy. GI Clin North Am 2000; 29(2):337-85 [ Links ]
17.Luketic VA, Sanyal AJ. Esophageal varices. II. Transjugular intrahepatic portosystemic shunt and surgical therapy. GI Clin North Am 2000; 29(2):387- 421 [ Links ]
18.Merkel C, Marin R, Enzo E, et al. Randomised trial of nadolol alone or with isosorbide mononitrate for primary prophylaxis of variceal bleeding in cirrhosis. Lancet 1996; 348:1677-1681. [ Links ]
19.Poynard T, Cales P, Pasta L, Ideo G, Pascal J-P, Pagliaro L, Lebrec D and the Franco-Italian Multicenter Study Group. Beta-adrenergic-antagonist drugs in the prevention of gastrointestinal bleeding in patients with cirrhosis and esophageal varices New Engl J Med 1991;324: 1532-1538. [ Links ]
20.Pagliaro L, DAmico G, Thorkild I, Sörensen A, Lebrec D, Burroughs A, Morabito A, Tine F, Politi F, Traina M.. Prevention of first bleeding in cirrhosis - a meta-analysis of randomized trials on nonsurgical treatment. Ann In Med 1991; 117: 59-70. [ Links ]
21.Planas R, Quer JC, Boix J, et al. A prospective randomized trial comparing somatostatin and sclerotherapy in the treatment of acute variceal bleeding. Hepatology 1994; 20(2):370-375 [ Links ]
22.Rigo GP, Merighi A, Chahin NJ, et al. A prospective study of the ability of three endoscopic classifications to predict hemorrhage from esophageal varices. Gastrointest Endosc 1992; 38:425-429. [ Links ]
23.Rössle M, Deibert P, Haag K, Ochs A, Olschewski M, Siegerstetter V, Hauenstein K-H, Geiger R, Stiepak C, Keller W, Blum HE. Randomised trial of transjugularintrahepatic- portosystemic shunt versus endoscopy plus propranolol for prevention of variceal rebleeding. Lancet 1997; 349: 1043-1049. [ Links ]
24. Ryan Barbara M, Stocckbruger Reinhold W, and Ryan J. Mark. A pathophysiologic, gastroenterologic and radiologic approach to the management of gastric varices. Gastroenterol 2004;126(4): 1175-1189 [ Links ]
26.Sarin SK, Kumar A. Gastric varices: profile, classification, and management. Am J Gastroenterol 1989; 84:1244- 1249. [ Links ]
27.Sarin SK, Lamba GS, Kumar M, Misra A, Murthy NS. Comparison of endoscopic ligation and propranolol for the primary prevention of variceal bleeding. N Engl J Med 1999; 340:988-993. [ Links ]
28.Schepis F, Camma C, Niceforo D, Magnano A, Pallio S, Cinquegrani M, Damico G, Pasta L, Craxi A, Saitta A, Raimondo G. Which patients with cirrhosis should undergo endoscopic screening for esophageal varices detection? Hepatology 2001;33: 333-338. [ Links ]
29.Sanyal AJ, Freedman AM, Luketic VA, et al. Transjugular intrahepatic portosystemic shunts for patients with active variceal hemorrhage unresponsive to sclerotherapy. Gastroenterology 1996; 111(1):138-46 [ Links ]
30.Sanyal AJ, Purdum PP III, Luketic VA, et al. Bleeding gastro-esophageal varices. Semin Liver Dis 1993; 13(4):328-342. [ Links ]
31.Sanyal AJ, Shiffman ML. Pharmacologic treatment of portal hypertension. In: Lewis JH, Dubois A, eds. Current clinical topics in gastrointestinal pharmacology. London: Blackwell Scientific, 1997:242-275 [ Links ]
32.Spina GP, Henderson JM, Rikkers LF, Teres J, Buroughs AK, Conn HO, Pagliaro L, Santambrogio R.Distal spleno- renal shunt versus endoscopic sclerotherapy in the prevention of variceal rebleeding - a meta-analysis of 4 randomized clinical trials J Hepatol 1992.; 16: 338-345, [ Links ]
33.Stanley AJ, Forrest EH, Lui HF, et al. Band ligation versus propranolol or isosorbide mononitrate in the primary prophylaxis of variceal haemorrhage: preliminary results of a randomised controlled trial. Gut 1998; 42: Suppl 1:A19. Abstract. [ Links ]
34.The Veteran Affairs Cooperative Variceal Sclerotherapy Group. Prophylactic sclerotherapy for esophageal varices in men with alcoholic liver disease a randomized, single-blind, multicenter clinical trial. N Engl J Med 1991; 324:1779-1784. [ Links ]
35.The North Italian Endoscopic Club for the Study and Treatment of Esophageal Varices. Prediction of the first variceal hemorrhage in patients with cirrhosis of the liver and esophageal varices: a prospective multicenter study. N Engl J Med 1988; 319:983-989. [ Links ]
36.Villanueva C, Ninana J, Ortiz J et al. Endoscopic ligation compared with combined treatment with nadolol and isosorbide mononitrate to prevent recurrent variceal bleeding. N Engl J Med 2001;345: 647-655. [ Links ]
37. Merkel C, Marin R, Enzo E, et al. Randomised trial of nadolol alone or with isosorbide mononitrate for primary prophylaxis of variceal bleeding in cirrhosis. Lancet 1996; 348:1677-1681. [ Links ]
CORRESPONDENCIA
Eduardo Zumaeta