Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta Médica Peruana
versión On-line ISSN 1728-5917
Acta méd. peruana v.24 n.2 Lima mayo/agos. 2007
TEMA DE REVISIÓN
Manejo del dolor agudo pos quirúrgico
Management of acute post surgical pain
Poggi Machuca Luis1 ,Ibarra Chirinos Omar2.
1. Departamento de Cirugía General y Laparoscopía Clínica Anglo Americana. Profesor de la Facultad de Medicina de la UNMSM
2. Cirujano Auxiliar. Clínica Anglo Americana
RESUMEN
La presente revisión del dolor agudo pos quirúrgico aborda el efecto del dolor, tanto positivo como negativo a corto y largo plazo en el paciente quirúrgico, describe los diversos tipos de dolor según su fisiopatología, así como el empleo de los diversos tipos de fármacos analgésicos tales como los opioides, aines y los anestésicos locales. Se describe las indicaciones y contraindicaciones de la analgesia con opioides, analgesia subcutánea, así como sus precauciones, efectos adversos . Se toca el tema de la analgesia paciente controlada (PCA), la analgesia epidural continua. Al comparar estos dos métodos, se ha podido concluir que la última, es decir la analgesia epidural continua es superior que la PCA en las primeras 72 horas del manejo. Finalmente se revisa las diversas terapias de dolor postoperatorio convencionales, la terapia multimodal y la terapia secuencial.
ABSTRACT
The present article on acute postsurgical pain reviews the positive and negative effects of pain, in the short and long terms, in surgical patients; describes the diverse types of pain according to their physiopathology, and the use of the various types of analgesic pharmaceuticals, such as the opioids, non steroidal anti-inflammatory drugs (NSAIDs) and local anesthetics. The indications and contraindications of analgesia with opioids and subcutaneous analgesia, as well as appropriate precautions and adverse effects are described. The subjects of patient controlled analgesia (PCA), and continuous epidural analgesia (CEA) are discussed. On comparing these two methods, it was possible to conclude that the latter one, continuous epidural analgesia, was better than PCA in the first 72 hours of pain management. Finally the diverse conventional postoperative pain therapies are reviewed, multimodal therapy and sequential therapy.
INTRODUCCIÓN
Antes de iniciar el tema del dolor es necesaria una precisión de términos. La Asociación Internacional para el Estudio del Dolor (IASP) define dolor como: La experiencia sensitiva y emocional desagradable asociada a una lesión real o potencial de un tejido; que incluye una serie de conductas visible y/o audibles que pueden ser modificadas por el aprendizaje. En cuanto al término agudo, se refiere a un curso corto, severo y de duración limitada1.
El dolor agudo pos quirúrgico es una entidad a la que los cirujanos nos enfrentamos a diario. Por lo general se recomienda tratar el dolor pos quirúrgico en forma multidisciplinaria. Los especialistas pueden actuar en forma individual y/o grupal. El cirujano, el anestesista, la enfermera, y el psicólogo/psiquiatra, podrán actuar de acuerdo a la complejidad de cada caso para hacer más efectivo el plan establecido para el alivio del dolor. Uno de los componentes a considerar es el umbral del dolor de cada paciente. Podríamos definir el umbral, como el grado de percepción del dolor de cada paciente. Este umbral puede modificarse de acuerdo al tiempo de exposición al dolor como a la intensidad del estímulo.
Mas complejo se hace el manejo de esta entidad ya que al ser una sensación subjetiva, varia de sujeto a sujeto y no es factible de cuantificar con exactitud. No hay un manejo estándar que sirva por igual para toda la población; el umbral o grado de resistencia al dolor va disminuyendo cuando el dolor es crónico produciéndose una situación de hiperalgesia.
Un intento de definición de hiperalgesia sería la de percepción mayor del dolor ante el mismo estímulo. Se puede evaluar al analizar una curva de estímulo respuesta antes y después del estímulo y la aplicación de drogas2.
En cada caso, nos enfrentaremos al uso de medicamentos con los que debemos tener cuidado, por los diversos tipos de analgésicos y sus interacciones. Paracelsus (1493- 1541) advertía que Todas las substancias son venenos, no hay ninguno que no lo sea la dosis adecuada es lo que diferencia un veneno de un remedio.
El adecuado control del dolor pos quirúrgico seguirá siendo un reto, que a pesar de los avances en la investigación de los analgésicos, aun permanece sin resolver y propicia la constante aparición de muchos protocolos de manejo. La evidencia es clara al afirmar que la mayoría de los pacientes que han sido intervenidos quirúrgicamente llegaron a presentar dolor en un grado variable. Cabe citar algunos de los estudios publicados en la literatura norteamericana3. En una encuesta telefónica realizada aleatoriamente a pacientes que fueron sometidos recientemente a un procedimiento quirúrgico, se les hizo preguntas acerca de la severidad del dolor pos quirúrgico, del tratamiento con la medicación para el dolor, de la educación recibida y su opinión respecto al dolor pos quirúrgico y la medicación recibida3.
Aproximadamente 80% de los entrevistados presentaron dolor agudo después de la cirugía. De estos pacientes, el 86% tenía el dolor moderado, severo, o extremo, siendo la mayoría los que presentaron el dolor después del alta. Cerca del 25% de pacientes que recibieron las medicaciones de dolor experimentaron los efectos adversos; sin embargo el 90% de ellos estaban satisfechos con el tratamiento recibido. Aproximadamente dos terceras partes de los pacientes fueron educados por un personal de salud respecto a su dolor Todo esto nos llevaría a casi concluir que generalmente hacemos un manejo inadecuado del dolor pos quirúrgico1,3.
En el Perú, no tenemos datos de estudios similares realizados. Queda abierta la opción a que en un futuro se pueda realizar, buscando correlación de la variable intensidad / duración del dolor.
A pesar de esto debemos tener presente que: La incidencia, intensidad y duración del dolor pos quirúrgico varían significativamente de un paciente a otro y de una intervención quirúrgica a otra.
Los factores a considerar y que condicionan el grado de dolor pos quirúrgico son: el tipo de intervención quirúrgica, duración, el paciente, preparación pre operatoria, las complicaciones después de la cirugía así como el tratamiento analgésico aplicado y la calidad del cuidado en la recuperación.
Últimamente se están utilizando criterios de Fast Track: rápida movilización y un intensivo trabajo de actividades físicas y terapia ventilatoria a las pocas horas de la cirugía, así como gran precocidad en el inicio de la vía oral lo que disminuye morbilidad y necesidad de analgésicos. Muchas veces aplicamos el modo PRN, que resulta de la abreviación de Pro re nata (cuando la situación lo requiera); término de uso poco aconsejable, puesto que la administración de fármacos debe estar dirigida a evitar la aparición del dolor y así su exposición al mismo, evitando crear una situación de hiperalgesia.
EFECTOS DEL DOLOR
Hay que entender que el equilibrio entre: medicación administrada, ausencia de dolor y mínima cantidad de efectos adversos, ello nos obliga a hacer precisiones sobre algunos conceptos de la fisiopatología del dolor. El efecto positivo del dolor agudo que tiene dos grandes beneficios
Como sistema de alarma al daño tisular.
Inhibiendo la movilización (en trauma).
El efecto negativo del dolor agudo debe evaluarse a corto y largo plazo:
A. Efectos negativos del dolor agudo a corto plazo:
Sufrimiento físico y emocional del paciente
Efectos cardiovasculares adversos como hipertensión y taquicardia.
Disturbios del sueño con un impacto negativo en el humor y la movilización.
Incremento del consumo de oxígeno con impacto negativo en pacientes con enfermedad arterial coronaria.
Alteración del tránsito intestinal, aunque los opiáceos producen constipación o náuseas, el dolor pos quirúrgico no tratado puede alterar el tránsito intestinal y favorece las náuseas y vómitos. Incluso propiciando íleo, y potencial traslocación bacteriana
Efecto negativo sobre la función respiratoria favoreciendo atelectasias, retención de secreciones y neumonía.
Retrasa la movilización y promueve el trombo embolismo.
B. Efectos negativos del dolor agudo a largo plazo
El dolor agudo severo prolongado es un factor de riesgo para el desarrollo de dolor crónico y propicia hiperalgesia. Varias investigaciones de dolor crónico llegan a la conclusión de que del 20% al 50% de pacientes con síndrome de dolor crónico debutan con un dolor agudo prolongado. El rol preventivo de un buen tratamiento del dolor agudo no está demostrado.
Hay riesgo de cambios del comportamiento en los niños al permanecer por un período prolongado con dolor después de un tratamiento quirúrgico.
TIPOS DE DOLOR SEGÚN SU FISIOPATOLOGÍA
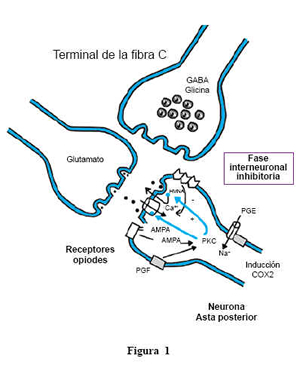
Dolor nociceptivo o sensorial Es un dolor inflamatorio debido al estímulo químico, mecánico o térmico en los nociceptores (nervios que responden a un estímulo doloroso)
Dolor neuropático Es el resultado de una lesión, además de una alteración en la transmisión de la información nociceptiva a nivel del sistema nervioso central o periférico. Lo caracteriza la presencia de alodinia que es la aparición de dolor frente a estímulos que habitualmente no son dolorosos. El dolor nociceptivo y el dolor neuropático son los extremos de una serie de eventos que se integran en el sistema nervioso central. Normalmente existe un equilibrio entre dolor y lesión, pero ante estímulos dolorosos intensos, prolongados o repetitivos, puede llegar a perderse este equilibrio. Esto produce una variación en la intensidad y duración de las respuestas nociceptivas. Aunque estos cambios suelen ser temporales, su persistencia altera la información dolorosa, perdiéndose el equilibrio entre lesión y dolor.
La transmisión nociceptiva es el resultado del balance entre sistemas excitatorios e inhibitorios, confluyendo estos en el asta posterior de la medula espinal.
El desequilibrio de este sistema es lo que trae las diferentes variaciones en tiempo e intensidad del dolor. Debemos tener claro que el dolor no es un fenómeno pasivo de transferencia de información, este se realiza en forma activa, una parte en la periferia y otra parte en el SNC, siendo susceptible a cambios.
Es muy importante tener en cuenta lo siguiente: Normalmente el sistema somato sensorial alerta al individuo frente a un daño real o potencial, pero tras una lesión periférica persistente o repetitiva, el error de procesamiento del estimulo nociceptivo puede desencadenar los siguientes efectos:
1. Una reducción en el umbral del dolor (alodinia).
2. Una respuesta exaltada al estimulo nocivo .(hiperalgesia).
3. Un aumento de la duración de la respuesta frente a una estimulación breve (dolor persistente).
4. Una extensión del dolor y de la hiperalgesia a tejidos no lesionados (dolor referido).
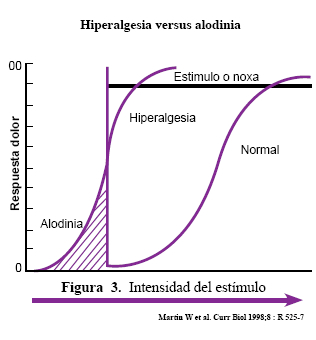
Por tanto, llegamos a la conclusión de que el manejo adecuado del dolor agudo pos quirúrgico debe ser tratado de modo preventivo a fin de evitar las complicaciones arriba mencionadas.
Hay numerosas drogas y tratamientos disponibles para el manejo del dolor, con variadas rutas de administración. La droga o combinación de drogas utilizadas, así como la vía de administración depende de múltiples factores que incluyen: el tipo de operación, la probable eficacia del tratamiento, los efectos adversos, e interacción de las drogas administradas.
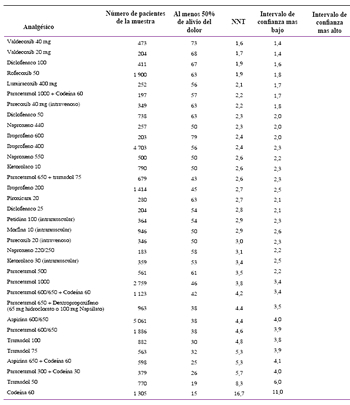
Un amplio número de estudios han sido realizados en los últimos años llegando a recopilar la siguiente tabla conocida como la Tabla de Oxford.
El NNT indica el número de pacientes que necesitan recibir la droga activa para que al menos un paciente presente un alivio del 50% del dolor moderado a severo en comparación al placebo en un periodo comprendido entre 4 a 6 horas, datos recolectados de estudios randomizados, doble ciego y a dosis única. La droga óptima es la que presentaría un NNT= 1.
Como bien aclaramos al inicio no hay una terapia del dolor que sea gold standard, y en cada paciente deberemos establecer una terapia analgésica.
Conceptos para tener en cuenta al elegir una terapia analgésica adecuada:
1. Valoración pre operatoria, es beneficioso el efecto de la visita por el anestesiólogo en el pre operatorio. 2. Selección de modalidades analgésicas, que se realizará según disponibilidad, eficacia del procedimiento, nivel de comprensión y cooperación del paciente 3. Analgesia preventiva, el uso de analgésicos antes de la cirugía puede reducir la demanda de analgesia en el pos quirúrgico. 4. Valoración en la unidad de recuperación, necesaria para la titulación adecuada. 5. Valoración durante su hospitalización y el plan analgésico al alta, por medio de médicos y enfermeras a través de la visita diaria
TIPOS DE FÁRMACOS ANALGÉSICOS:
Los planes, las modalidades de técnicas analgésicas, los fármacos y las dosis, las elegiremos según el caso a tratar y la disponibilidad de la institución prestadora de salud. En todo centro hospitalario se debe de disponer de los tres grandes grupos de fármacos:
LOS OPIOIDES
Siendo los mas utilizados la morfina y el fentanyl (opioides mayores), el tramadol y la petidina o demerol (opioides menores), todos con buenos efectos analgésicos pero con gran número de efectos adversos.
LOS AINE
Analgésicos anti inflamatorios no esteroideos así como los antipiréticos, disminuyen la síntesis de prostaglandinas y la inflamación periférica al inhibir en forma especifica la COX-1 y la COX-2. Son de gran utilidad y sin riesgo de daño renal cuando son usados en dosis adecuadas en pacientes adultos con función renal normal9.
Los selectivos inhibidores de la COX-2, que son menos gastrolesivos y de menor riesgo de sangrado digestivo5, disminuiría el consumo de opioides.
El grupo de estudio del dolor pos operatorio, recomienda el uso de la asociación de opioides y Aine inhibidores de la COX-2 al inicio y luego asociarlos con acetaminfen sólo o asociado a opioides suaves6.
LOS ANESTÉSICOS LOCALES:
Impiden la transmisión de la conducción nerviosa, siendo los mas utilizados la bupivacaina, ropivacaina y últimamente la chirocaina (isomero levógiro de la bupivacaina). Algunas opciones analgésicas para el pos quirúrgico (sobre la base de dolor agudo de intensidad severa o a moderada en las primeras 72 horas pos quirúrgicas), favorecerían el Fast Track que ayudando a la recuperación más precozmente.
LA ANALGESIA CON OPIOIDES SUBCUTÁNEA
La infusión continua a través de catéteres colocados periféricamente a la zona de lesión, es otra modalidad a considerar7. Indicaciones * Dolor agudo, trauma. * Pacientes pos quirúrgicos (de cirugía intermedia o cirugía menor donde la analgesia controlada por el paciente (PCA) no esta indicada). * Pacientes confusos. * Los pacientes con acceso venoso pobre. * Cualquier paciente dónde la vía intramuscular (IM) de la analgesia no es conveniente (fobia a las agujas por ejemplo). * Cualquier paciente que este requiriendo analgesia IM frecuente . * Pacientes con coagulopatias.
Contraindicaciones
Pacientes en shock, hipotensos o deshidratados. Pacientes con circulación periférica pobre. Pacientes con edema o mala condición superficial de la piel. Cualquier paciente alérgico a los opioides. Observaciones y precauciones * Nivel se sedación * Frecuencia respiratoria * La saturación de oxígeno * La valoración del dolor * Náuseas * Presión arterial * Pulso * El sitio de inserción de la cánula Efectos adversos * Aumento de la sedación * Depresión respiratoria * Náuseas * Prurito * Retención de orina * Alucinaciones y confusión * Picadura en el sitio de la inserción si se administran demasiado rápido.
Hay que tener cautela en los siguientes pacientes donde la dosificación de la droga puede necesitar ser reducida: Paciente adulto mayor Pacientes con deterioro de la función renal Pacientes con falla hepática Pacientes con trauma de cráneo
LA ANALGESIA PACIENTE-CONTROLADA (PCA)
Indicaciones
Requisito de analgesia parenteral
Pacientes con un alto requerimiento de opioides
Pacientes con requerimientos de opioides imprevisibles.
Contraindicaciones
Negativa del paciente.
Deterioro cognoscitivo
Incapacidad para operar el dispositivo.
Personal médico y de enfermería inexperto
Edades extremas.
Observaciones y precauciones
Nivel de sedación.
Frecuencia tespiratoria.
La saturación de oxígeno.
La presión arterial invasiva y no invasiva
Frecuencia cardiaca
Valoración del dolor
Náuseas.
Prurito
La inspección del sitio de infusión
La revisión de los dispositivos de infusión.
Efectos adversos
Aumento de la sedación
Depresión respiratoria
Náuseas
Prurito
Retención de orina
Alucinaciones y confusión.
Debe tenerse cautela en la dosis en el mismo grupo de pacientes con uso de analgesia opioide subcutánea.
LA ANALGESIA EPIDURAL CONTINUA
Indicaciones
Pacientes sometidos a cirugía mayor.
Pacientes de alto riesgo.
Contraindicaciones
Negativa paciente Personal inexperto
Pacientes con coagulopatia.
Infección local o sistémica
Hipovolemia / deshidratación
Dificultad en la inserción del mecanismo.
Pacientes con déficit neurológico.
Observaciones y precauciones
(Hay que recordar que siempre debemos usar esto como una guía y debemos individualizar cada paciente)
La presión arterial invasiva y no invasiva
Frecuencia cardiaca Nivel de sedación.
Frecuencia respiratoria.
La saturación de oxígeno.
Valoración del dolor.
Valoración del bloqueo motor.
Náuseas.
Prurito.
La inspección del sitio de inserción epidural.
Revisión de los dispositivos de infusión.
Efectos adversos
Hipotensión.
Bradicardia.
Aumento de la sedación.
Depresión respiratoria.
Bloqueo sensorial extenso.
Bloque motor extenso.
Toxicidad anestésica local.
Náuseas.
Retención de orina.
Prurito
Posible riesgo aumentado de ulceras de presión.
Alucinaciones.
Hematoma o absceso epidural.
Debe tenerse cautela en la dosis, en el mismo grupo de pacientes que los casos anteriores.
Es importante considerar al tratar el dolor post operatorio que un inadecuado control propiciaría, poca movilización precoz, tiempo de recuperación prolongado, incremento de la morbilidad, retardo en el retorno al trabajo1.
Después de comparar la analgesia epidural continua y la analgesia controlada por el paciente, se ha podido concluir que, de los dos métodos, la analgesia epidural continua es superior que la analgesia controlada por el paciente en las primeras 72 horas , sin embargo causa más prurito4.
Terapias de dolor pos operatorio convencionales:
Los opioides, son considerados gold standard para el manejo del dolor post operatorio a pesar de sus efectos adversos. Tienen buen efecto en dolores moderados y severos1.
Los AINE son excelentes para el dolor pos operatorio, pero hay que tener en cuenta su acción erosiva sobre el tracto gastrointestinal, por eso se debe tener presentes a los selectivos inhibidores de la COX2 que minimizan esta complicación. Igualmente a dosis adecuada no producirían daño renal en pacientes con función renal normal conocida. El acetaminofen, es un magnífico analgésico considerado de baja potencia, recomendable para el dolor posterior al alta y su potencia se incrementa cuando se asocia a opioides reduciendo 20% la dosis de éstos.
Terapia multimodal y terapia secuencial
La analgesia multimodal se considera a la modalidad de usar varios analgésicos que actúan en diferentes sitios que usados en conjunto pueden ser efectivos a menor dosis produciendo una mejor potencia y menos efectos adversos1.
La terapia secuencial, además de la multimodalidad agrega un pasaje efectivo de la vía parenteral a la enteral sin minimizar la potencia analgésica.
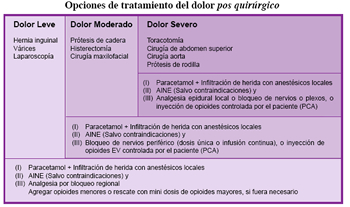
Terapia del dolor pos operatorio, de acuerdo a su magnitud.
El dolor leve: paracetamol e infiltración local; en segunda línea los AINE y en tercera línea bloqueo de analgesia regional8. El dolor moderado: los dos primeros tipos son iguales, la tercera opción: bloqueo de nervio periférico a una dosis o en infusión continua o más opioides El dolor severo: igual los dos primeros, en tercer lugar: epidural en infusión contínua.
REFERENCIAS BIBLIOGRÁFICAS
1. Ritchey M. Optimizing postoperative pain management. Cleveland Clinic Med Vol 73 Supp 3 Marzo 2006 [ Links ]
2. Wilder-Smith O, Arendt-Nielsen L. Postoperative hyperalgesia: Its clinical importance and relevante. Anesthesiology 2006, 104(3) 601-7 [ Links ]
3. Apfelbaum J, Postoperative pain experience: results from a national survey suggest pain continues to be undermanaged. Anesthesia and Analgesia 01 agosto 2003 97(2) 534-40 [ Links ]
4. WerawatganonT, Charuluxanun S. Analgesia controlada por el paciente con opiáceos intravenosos versus analgesia epidural continua para el dolor después de una cirugía intraabdominal. Cochrane Library Plus 2007. Nº1
5. Millen S, Sheik C. Anesthesia and surgical pain relief. Managing post operative pain. Hospital Pharmacist Nov 2003 Vol 10: 442-50. [ Links ]
6. Kehlet H. Procedure-Specific Postoperative Pain management. Anesthesiol Clin N Am 2005 (23) 203-210 [ Links ]
7. Post operative Pain Management. Best Practice Statement- June 2004 NHS Quality Improvement Scotland.
8. Postoperative Pain Management- Good Clinical Practice. Guideliness of European Society of Regional Anestesia and Pain Therapy.
9. Lee A, Cooper M, Craig J, Knigth J, Keneally J. Efecto de los fármacos antiinflamatorios no esteroideos sobre la función renal postoperatoria en adultos con función renal normal. The Cochrane Library Plus 2007 N°1
10.Ferrandiz M. Fisiopatología del dolor. Unidad del dolor, Hospital de la Santa Creu i Sant Pau. Barcelona. www.academia.cat/societats/dolor/arxius/fisiodolor
CORRESPONDENCIA
Luis Poggi Machuca
lupomed@terra.com.pe