Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta Médica Peruana
versión On-line ISSN 1728-5917
Acta méd. peruana v.25 n.3 Lima jul./set. 2008
ARTÍCULO ORIGINAL
Sensibilidad antibiótica de Streptococcus pneumoniae en portadores nasofaríngeos en niños sanos menores de un año en Lima, Perú
Antibiotic susceptibility of Streptococcus pneumoniae in nasopharyngeal carriers in healthy children younger than one year of age in Lima, Perú
Edgar R. Velásquez Orellano1 ; Nancy Torres Luna1 ; Gertrudis Horna Quintana2 ; Jackeline Pando Kelly3 ; María E. Castillo Díaz4 ; Roger Hernández Diaz5 ; Wilda Silva Rojas6 , Francisco Campos Guevara7 ; Theresa J. Ochoa Woodell8
1 Facultad de Medicina, Universidad Peruana Cayetano Heredia, Lima, Perú.
2 Tecnóloga Médica, Docente de Tecnología Médica, Universidad Peruana Cayetano Heredia, Lima, Perú.
3 Médico Pediatra, Royal Collage of Physicians of Ireland, Dublin, Irlanda.
4 Médico Infectólogo Pediatra, Instituto Nacional de Salud del niño, Universidad Peruana Cayetano Heredia, Lima, Perú, y Grupo Peruano de Investigación en Neumococo.
5 Médico Infectólogo Pediatra, Hospital Nacional Cayetano Heredia, Universidad Peruana Cayetano Heredia, Lima, Perú, y Grupo Peruano de Investigación en Neumococo.
6 Médico Infectólogo Pediatra, Hospital Edgardo Rebagliati Martins, Lima, Perú, y Grupo Peruano de Investigación en Neumococo.
7 Médico Infectólogo Pediatra, Hospital Nacional Docente Madre-Niño San Bartolomé, Lima, Perú, y Grupo Peruano de Investigación en Neumococo.
8 Médico Infectólogo Pediatra, Instituto de Medicina Tropical Alexander Von Humboldt, Universidad Peruana Cayetano Heredia, Lima, Perú; University of Texas School of Public Health, Houston, USA, y Grupo Peruano de Investigación en Neumococo.
RESUMEN
Introducción: el neumococo es causa importante de morbi-mortalidad en niños en países en vías de desarrollo. En los últimos años han aparecido a nivel mundial cepas de neumococo resistentes a penicilina y a otros antibióticos utilizados frecuentemente en pediatría. A nivel local hay pocos estudios recientes que describen este problema.
Objetivo: el objetivo principal del estudio fue determinar el porcentaje de resistencia antibiótica del neumococo en portadores nasofaríngeos en niños sanos entre dos meses y un año en los Consultorios de Crecimiento y Desarrollo y/o Vacunación de los hospitales Cayetano Heredia, Edgardo Rebagliati, San Bartolomé e Instituto Nacional de Salud del Niño en Lima, Perú.
Materiales y métodos: se tomaron muestras de hisopado nasofaríngeo en 400 niños (noviembre 2007-junio 2008) para cultivo de neumococo y determinación de su sensibilidad a la penicilina y a otros antibióticos con la prueba de sensibilidad en disco.
Resultados: se encontró 28% (111/400) de portadores nasofaríngeos de neumococo. De las 111 cepas aisladas, 60 (55%) fueron resistentes a cotrimoxazol, 52 (47%) a penicilina y 30 (35%) a azitromicina. No se encontró ninguna asociación entre los factores estudiados y la condición de portador y/o resistencia antibiótica.
Conclusión: la resistencia del neumococo al cotrimoxazol y a la penicilina fue alta. Sin embargo, se necesita completar el estudio con la determinación de la concentración inhibitoria mínima para poder usar los nuevos puntos de corte para penicilina para cepas no-meníngeas. Con estos nuevos criterios es muy probable que la penicilina continúe siendo la droga de elección para infecciones no severas fuera del sistema nervioso central.
Palabras clave: Streptococcus pneumoniae, portadores nasofaríngeos, resistencia, penicilina, cotrimoxazol, niños.
ABSTRACT
Introducction: Pneumococcus is a major cause of morbidity and mortality in children in developing countries. Over the last few years, pneumococcal strains resistant to penicillin and other antibiotics commonly used in pediatrics have emerged. There are few recent local studies that describe this problem.
Objectives: The main purpose of the study was to determine the pneumococcal resistance rates in healthy nasopharyngeal carriers 2 to 12 months of age, who attended the outpatient clinic for a routine well child and/ or vaccination visit at Cayetano Heredia, Edgardo Rebagliati, San Bartolomé Hospitals and Instituto Nacional de Salud del Niño in Lima-Peru.
Methods: Nasopharyngeal samples were obtained from 400 children (November 2007-June 2008) for S. pneumoniae culture and determination of the susceptibility to penicillin and other antibiotics by disk diffusion.
Results: The pneumococcal carriage rate was 28% (111/400). From the 111 strains isolated, 60 (55%) were resistant to cotrimoxazole, 52 (47%) to penicillin and 30 (35%) to azythromycin. We did not find any association between the factors analyzed and the carrier state and / or antibiotic resistance.
Conlusions: We found high resistance rates of pneumococcus to cotrimoxazole and penicillin. However, this study needs to be complemented with minimal inhibitory concentrations in order to use the new penicillin breakpoints for non-meningeal strains. With the new break points, it is likely that penicillin will continue to be the drug of choice for non-severe infections outside the central nervous system.
Key words: Streptococcus pneumoniae, nasopharyngeal carriers, resistance, penicillin, cotrimoxazole, children.
INTRODUCCIÓN
Streptococcus pneumoniae o neumococo es una causa importante de morbilidad y mortalidad a nivel mundial, especialmente en niños pequeños. La OMS estima que 1,2 millones de niños menores de cinco años mueren anualmente como consecuencia de una enfermedad neumocócica, especialmente en países en vías de desarrollo1. En el año 2006 se estimó que el neumococo causó un total de 18 mil niños muertos y pérdidas superiores a los US$340 millones en Latinoamérica, lo que representa dos niños muertos por hora a causa de complicaciones ocasionadas por esta bacteria2.
El neumococo además de provocar graves enfermedades invasivas como neumonía, sepsis, y meningitis, puede encontrarse colonizando la nasofaringe. La prevalencia de portadores de neumococo en la población infantil varía entre el 10 y el 55%, pudiendo llegar a valores tan altos como 72% especialmente si se encuentra asociado a algunos factores de riesgo (hogares con mayor número de niños, acudir a centros de cuidado infantil, uso de antibióticos, etc.)3,4,5.
La resistencia del neumococo a los antibióticos es un problema creciente.
El conocimiento de los patrones de resistencia antibiótica de cepas en portadores, podrá ayudar a estimar la resistencia de cepas invasivas y plantear esquemas terapéuticos adecuados. Debido a que no hay estudios recientes en nuestro medio, se desarrolló este estudio con el objetivo de determinar el porcentaje de resistencia del neumococo a antibióticos en portadores nasofaríngeos en niños sanos entre dos meses y un año, así como determinar los factores asociados a resistencia a penicilina y cotrimoxazol.
MATERIAL Y MÉTODO
Se realizó un estudio multicéntrico para determinar la frecuencia de resistencia antibiótica del neumococo en potadores nasofaríngeos en niños de Lima. Se enrolaron 400 niños sanos de dos meses (mayor de 60 días) a un año (12 meses, 29 días) atendidos en los Consultorios de Control del Niño Sano (Crecimiento y Desarrollo) y Centros de Vacunación en cuatro hospitales de Lima: Instituto Nacional de Salud del Niño, Hospital Edgardo Rebagliati Martins, Hospital Nacional Docente Madre-Niño San Bartolomé, y Hospital Nacional Cayetano Heredia. Se enrolaron 100 niños en cada hospital, incluyendo 50 niños en el grupo etáreo de 2 a 6 meses y 50 en el grupo de 7 a 12 meses.
Para fines de nuestro estudio definimos niño sano como aquel niño que acude a su control de crecimiento y desarrollo o colocación de vacunas, y cuyo familiar refiere que al momento no padece de ninguna enfermedad o infección importante (neumonía probable, sepsis, bacteremia, meningitis/encefalitis). El niño podía ser incluido en el estudio si estaba con patología respiratoria superior leve (resfrío común, tos leve, rinorrea, estornudos, temperatura menor de 38,5°C). Se excluyeron a los niños que recibieron la vacuna conjugada heptavalente contra neumococo.
Los niños fueron enrolados de manera consecutiva, por conveniencia, previa firma del consentimiento informado por parte del padre, madre o tutor. El estudio fue aprobado por el Comité Institucional de Ética de la Universidad Peruana Cayetano Heredia y de los Comités de Ética de cada uno de los hospitales participantes.
Un personal de salud previamente capacitado se encargó de tomar la muestra de hisopado nasofaríngeo. Un hisopo pediátrico de alginato de calcio con vástago de aluminio (Fisher) se introdujo en la fosa nasal hasta la base de la nasofaringe haciendo una rotación de 180°. Las muestras fueron sembradas inmediatamente en agar sangre (con 5% de sangre de carnero) y enviadas al Laboratorio Central del proyecto (Laboratorio de Microbiología del Instituto de Medicina Tropical Alexander von Humboldt). En el laboratorio se aisló S. pneumoniae basado en la morfología de la colonia, presencia de alfa hemólisis, coloración Gram, solubilidad en bilis y sensibilidad a la optoquina. Se determinó la sensibilidad a los siguientes antibióticos: penicilina (PE, usando el disco de oxacilina), eritromicina (E), azitromicina (AZM), cotrimoxazol (STX), cloranfenicol (CAF), rifampicina (R), tetraciclina (TE), clindamicina (CC), vancomicina (VA) y levofloxacino (LVX). Para determinar la sensibilidad a los antibióticos se realizó la prueba del disco (Kirby Bauer).
Se usaron los estándares de interpretación del CLSI (Clinical Laboratory Standard Institute)6 antes conocido como NCCLS (National Committee for Clinical Laboratory Standards). Las cepas en la categoría de resistencia intermedia y resistencia alta fueron consideradas no sensibles para el análisis de resultados.
Se utilizó el programa SPSS (ver15) para construir una base de datos con la información clínica y de laboratorio, y para realizar el análisis estadístico. Para la comparación de los factores conocidos de resistencia entre los aislamientos sensibles y resistentes, determinamos la significancia de las asociaciones usando la prueba de Chi-cuadrado con la corrección de Yates. También se utilizó la Prueba Exacta de Fisher para los casos requeridos.
RESULTADOS
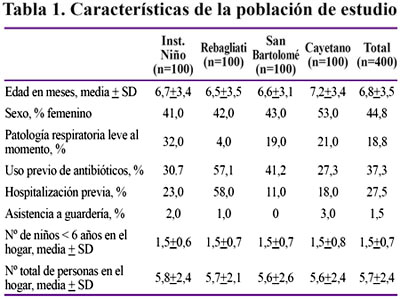
Portadores: De noviembre del 2007 a junio del 2008 se tomaron 400 muestras de hisopado nasofaríngeo, 100 en cada hospital. El rango de edad fue de 2 a 12 meses con una media de 6,8 meses y una desviación estándar de 3,5 meses. En la evaluación clínica, se encontró que el 18,8% de niños presentó patología respiratoria leve (coriza, rinorrea, tos leve) y el 37,3% presentaron el antecedente de haber recibido antibióticos al menos una vez en los últimos tres meses.Tabla 1.
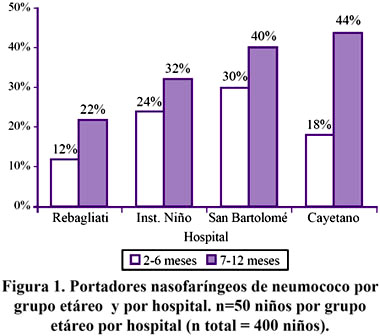
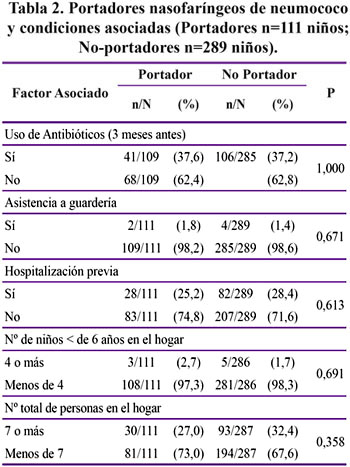
Se aislaron 111 cultivos positivos a neumococo, lo que representa un porcentaje de portadores nasofaríngeo de neumococo de 27,8%. El porcentaje de portadores por sexo fue similar: 25,7% para el sexo femenino y 29,4% para el sexo masculino. El mayor porcentaje de portadores se obtuvo en el Hospital San Bartolomé (35%), seguido del Hospital Cayetano (31%), Instituto de Nacional Salud del Niño (28%) y Hospital Rebagliati (17%). El porcentaje de portadores de neumococo fue mayor en el grupo etáreo de 7 a 12 meses (34,5%) que en el grupo de 2 a 6 meses (21%) (p<0,01, Yates). Esta diferencia se observó en los cuatro hospitales, con porcentajes de portador tan altos como 44% y 40% para el grupo etáreo 7 a 12 meses para los hospitales Cayetano Heredia y San Bartolomé, respectivamente como se ve en la Figura 1. No se encontró asociación significativa entre el ser portador de neumococo y los factores analizados en el estudio. Tabla 2.
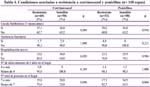
Resistencia antibiótica: La sensibilidad en disco para las 111 cepas de neumococo aisladas se observa en la Tabla 3.
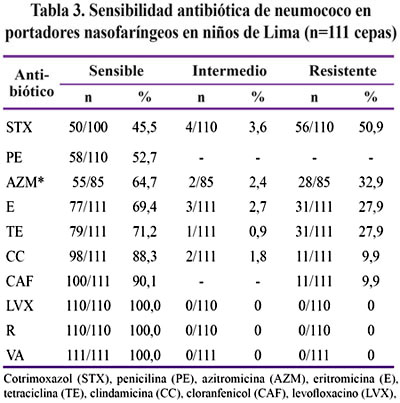
Los antibióticos que presentaron mayor resistencia fueron cotrimoxazol (54,5% de resistencia alta e intermedia), penicilina (47,3%) y azitromicina (35,3%). El 100% de las cepas fueron sensibles a levofloxacino, rifampicina y vancomicina. Veintidós cepas (19,8%) presentaron resistencia a un solo antibiótico, 18 (16,2%) a dos antibióticos, 37 (33,3%) a 3 o más antibióticos (multiresistencia), mientras que el 31% fueron pansensibles.
La resistencia antibiótica fue similar en ambos grupos etéreos. La resistencia (alta e intermedia) a cotrimoxazol fue 57% para el grupo de 2 a 6 meses y 53% para el grupo de 7 a 12 meses; la resistencia a penicilina fue 44% y 49%, respectivamente.
Factores asociados a resistencia antibiótica: En la evaluación de factores asociados a resistencia antibiótica a penicilina y cotrimoxazol se encontró en el Hospital Cayetano 67% y 50%, seguido por el Instituto Nacional de Salud del Niño: 64% y 54%, respectivamente. Figura 2. A cotrimoxazol, sólo se encontró asociación significativa entre ausencia de hospitalización previa y resistencia a cotrimoxazol (36% de los niños que tuvieron cepas sensibles tuvieron historia de hospitalización previa vs. 15% de niños que tuvieron cepas resistentes, p=0,02).Tabla 4.

De los niños que tuvieron cepas resistentes, 5% procedían de familias con más de cuatro niños menores de seis años en el hogar vs. 0% de los niños que tuvieron cepas sensibles, pero esta diferencia no fue significativa.
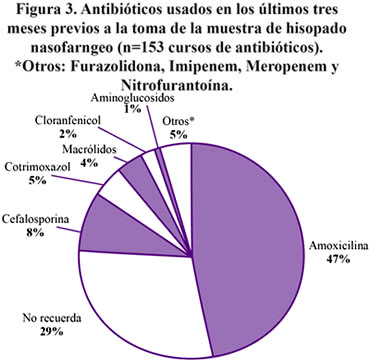
Ciento cuarenta y siete niños del estudio (37,3%) tenían el antecedente de haber usado al menos un antibiótico en los últimos tres meses. Algunos niños usaron antibióticos más de una vez, por lo que los episodios totales de uso de antibióticos fueron 153. En la Figura 3 se observa la distribución de antibióticos usados previamente por los niños del estudio. Resalta el alto porcentaje de uso de amoxicilina (47%) y el porcentaje de niños en los cuales el padre o madre no recordaba el nombre del antibiótico (29%).
DISCUSIÓN
En el presente estudio se encontró 27,8% de portadores nasofaríngeos de neumococo en niños sanos entre 2 y 12 meses de edad, y de 34,5% en niños de 7 a 12 meses. Un estudio previo reportó una prevalencia de 41% en niños de 6 a 24 meses en Lima7. Es posible que estas diferencias en los porcentajes de portador se deban a las diferencias de edad en las poblaciones estudiadas. El mayor porcentaje de portador de neumococo en nuestro estudio se encontró en los Hospitales Cayetano Heredia y San Bartolomé, sin embargo, no encontramos diferencias en las condiciones asociadas a ser portador (por ejemplo: mayor hacinamiento, AINE no es frecuente)
Los porcentajes encontrados de resistencia del neumococo a cotrimoxazol (55%) y a penicilina (47%) son alarmantemente altos. Para el caso especifico de la penicilina, llama la atención el incremento en la resistencia comparado con estudios previos. Un estudio realizado en el Hospital Cayetano Heredia en portadores en menores de dos años mostró resistencia a la penicilina de 5% en 1997, 15% en el 2001 y 37% en el 20037,8. Estudios realizados por otros autores en el Perú muestran también un incremento paulatino en la resistencia a la penicilina en el tiempo:
Fukuda, en 1994 encontró 3% de resistencia en 61 adultos con enfermedad neumococcica invasiva9; Cullota en el 2000 encontró un 15% de resistencia en 146 portadores pediátricos10; Morales en el 2000 reportó 27% de resistencia en 52 pacientes pediátricos con enfermedad neumocócica invasiva11; Guevara en el 2004 reportó 36% de resistencia en 242 niños escolares sanos12. Estos resultados concuerdan con estudios realizados en países vecinos como el Brasil, donde también se encontró un incremento en la resistencia a penicilina en niños portadores de neumococo de 16% a 42% entre los años 1997 a 200113. De la misma manera, se ha observado incrementos significativos en la resistencia a penicilina en cepas de enfermedad neumocócica invasiva en Latinoamérica: en Argentina se encontró un incremento de 21% a 44% entre los años 1994 y 1998, en Chile de 23% a 30% y en Colombia de 10% a 35% en el mismo período14.
La alta resistencia encontrada en nuestro estudio a cotrimoxazol (55%) se compara con niveles de resistencia de 52% en un estudio previo en el Perú8, 40% en otros países de Latinoamérica (15), 39% en Gambia16 y 77% en Bangladesh17.
La alta resistencia a cotrimoxazol en países subdesarrollados generara preocupación, por ser éste uno de los antibióticos más comúnmente usados en el tratamiento ambulatorio de infecciones respiratorias en la atención de primer nivel. Por otro lado, llama la atención que aproximadamente el 30% de las cepas fueron resistente a macrólidos, posiblemente debido a su mayor uso en los últimos años en la población de Lima. Por el contrario, la resistencia encontrada al cloranfenicol fue baja, debido posiblemente a su uso menos frecuente. En nuestro estudio encontramos 33% de cepas multiresistentes, comparado con un 8% encontrado en 1997 en una población similar en Lima8.
Se sabe que el incremento en la resistencia a un determinado antibiótico se relaciona directamente al consumo de dicho antibiótico o a otro de la misma familia. En países desarrollados en donde se ha disminuido el consumo de antibióticos, se ha observado una disminución importante en la resistencia antibiótica18.Por el contrario, en países como el nuestro lamentablemente continúa el mal uso de antibióticos, sobre todo en la población pediátrica (prescripción y automedicación para infecciones virales), con el consiguiente aumento de la resistencia. Necesitamos por lo tanto, hacer campañas educativas para la población en general sobre el uso de antibióticos, sus beneficios y riesgos, uno de los cuales es la resistencia antibiótica.
Una limitante de este estudio fue que la resistencia antibiótica se midió solamente por disco y no por concentración mínima inhibitoria (MIC). Recientemente se han publicado nuevos puntos de corte para penicilina para cepas de neumococo no-meníngeas, en donde se muestra un incremento del punto de corte de resistencia de 2 mcg/mL a 8 mcg/mL6. Lamentablemente no se puede correlacionar estos puntos de corte por MIC con los diámetros de inhibición con la técnica de Kirby Bauer. Por lo tanto, para poder hacer recomendaciones terapéuticas en base a este trabajo, se necesita completar el estudio con MIC. Sin embargo, debemos recordar que para el tratamiento de infecciones por neumococo, no severas, fuera del sistema nervioso centra -como es el caso de la neumonía- el tratamiento de elección sigue siendo la penicilina o sus derivados, incluso para infecciones por cepas resistentes a la penicilina19,20, en cuyo caso se debe usar dosis más altas de penicilina o amoxicilina.
AGRADECIMIENTOS
Este estudio fue financiado parcialmente por el Fondo Concursable 2007 del Instituto Nacional de Salud del Niño, otorgado a la Dra. María Esther Castillo, y financiado parcialmente por un grant irrestricto otorgado por los Laboratorios Wyeth Peru, al Grupo Peruano de Investigación en Neumococo (GPIN).
REFERENCIAS BIBLIOGRÁFICAS
1. Global Programme for Vaccines and Immunization: report of the Meeting of Scientific Group of Experts (SAGE) of the Childrens Vaccine Initiative and the Global Programme for Vaccines and Immunization. Geneva: WHO 1996.
2. Valenzuela, María Teresa et al. En: Segundo Simposio Regional de Enfermedad Neumocócica. Sao Paulo, Brasil – 2006.
3. Gómez-Barreto D, Calderón-Jaimes E, Rodríguez RS, Espinoza LE, Viña-Flores L, Jiménez-Rojas V. Carriage of antibioticresistant pneumococci in a cohort of a daycare center. Salud Publica Mex. 2002; 44(1):26-32.
4. Bogaert D, Engelen MN, Timmers-Reker AJ, Elzenaar KP, Peerbooms PG, Coutinho RA, et al. Pneumococcal carriage in children in The Netherlands: a molecular epidemiological study. J Clin Microbiol. 2001;39(9):3316-20.
5. Castellano M, Perozo A, Ginestre M, Avila Y. Portadores nasofaríngeos de bacterias potencialmente patogénas en pre-escolares de Maracaibo (2000-2001). Kasmera. 2002;30(1):17-32.
6. Clinical and Laboratory and Standars Institute (CLSI). Performance Standards for Antimicrobial Susceptibility Testing; Eighteenth Informational Supplement. 2008. M100 –S18.
7. Ochoa TJ, Rupa R, Guerra H, Hernandez H, Chaparro E, Tamariz J, et al. Penicillin resistance and serotypes/serogroups of Streptococcus pneumoniae in nasopharyngeal carrier children younger than 2 years in Lima, Peru. Diagn Microbiol Infect Dis. 2005; 52(1):59-64.
8. Ochoa TJ. Resistencia de Streptococcus Pneumoniae apenicilina en portadores nasofaringeos menores de 2 años. Rev Med Hered. 1998;9(2):56-62.
9. Fukuda J, Echevarría J, LLanos F, Yi A, Palomino S, Gotuzzo E, et al. Streptococcus pneumoniae resistentes a penicilina en Lima - Perú. Rev Med Hered. 1996; 7(1):11-16.
10. Cullotta AR, Kalter HD, Delgado J, Gilman RH, Facklam RR, Velapatino B, et al. Antimicrobial susceptibilities and serotype distribution of Streptococcus pneumoniae isolates from a Low socioeconomic area in Lima, Peru. Clin Diagn Lab Immunol. 2002; 9(6):1328-31.
11. Morales S, Diaz S, Gonzalez D, Huapaya B. Susceptibilidad antimicrobiana del Streptococcus pneumoniae determinando la concentración inhibitoria mínima, 1999. Rev. Peru. Med. Exp. Salud Publica 2001;18(1-2):35-37.
12. Guevara J, Ocsas J, Valencia E, Rojas J, Flores P. Prevalencia y resistencia de Neumococos en una población escolar aparentemente sana. Rev. Per. Med. Trop. 2004;19(1): 59-63.
13. Berezin EN, Cardenuto MD, Ferreira LL, Otsuka M, Guerra ML, Brandileone MC. Distribution of Streptococcus Pneumoniae Serotypes in Nasopharyngeal Carriage and in Invasive Pneumococcal Disease in Sao Paulo, Brazil. Pediatr Infect Dis J. 2007; 26(7):643-5.
14. Di Fabio JL, Castañeda E, Agudelo CI, De La Hoz F, Hortal M, Camou T, et al. Evolution of Streptococcus pneumoniae serotypes and penicillin susceptibility in Latin America, Sireva-Vigía Group, 1993 to 1999. Pediatr Infect Dis J. 2001; 20(10):959-67.
15. Castanheira M, Gales AC, Mendes RE, Jones RN, Sader HS. Antimicrobial susceptibility of Streptococcus pneumoniae in Latin America: results from five years of the SENTRY Antimicrobial Surveillance Program. Clin Microbiol Infect. 2004;10(7):645-51.
16. Hill PC, Akisanya A, Sankareh K, Cheung YB, Saaka M, Lahai G, et al. Nasopharyngeal carriage of Streptococcus pneumoniae in Gambian villagers. Clin Infect Dis. 2006; 43(6):673-9.
17. Saha SK, Baqui AH, Darmstadt GL, Ruhulamin M, Hanif M, El Arifeen S, et al. Comparison of antibiotic resistance and serotype composition of carriage and invasive pneumococci among Bangladeshi children: implications for treatment policy and vaccine formulation. J Clin Microbiol. 2003; 41(12):5582-7.
18. Van Eldere J, Mera RM, Miller LA, Poupard JA, Amrine- Madsen H. Risk factors for development of multiple-class resistance to Streptococcus pneumoniae Strains in Belgium over a 10-year period: antimicrobial consumption, population density, and geographic location. Antimicrob Agents Chemother. 2007; 51(10):3491-7.
19. Peterson LR. Penicillins for treatment of pneumococcal pneumonia: does in vitro resistance really matter? Clin Infect Dis. 2006; 42(2):224-33.
20. Chiou CC. Does penicillin remain the drug of choice for pneumococcal pneumonia in view of emerging in vitro resistance? Clin Infect Dis. 2006; 42(2):234-7.
CORRESPONDENCIA
Theresa J. Ochoa Woodell
Theresa.J.Ochoa@uth.tmc.edu
Recibido: 01/08/08
Arbitrado: Sistema por pares
Aprobado: 01/09/08