Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Acta Médica Peruana
On-line version ISSN 1728-5917
Acta méd. peruana vol.25 no.4 Lima Oct./dic. 2008
ARTÍCULO ORIGINAL
Somnolencia y calidad de sueño en estudiantes de medicina durante las prácticas hospitalarias y vacaciones
Somnolence and sleep quality in medical students during hospital practices and holidays
Edmundo Rosales Mayor1,4 ; Martha Teresa Egoavil Rojas2,4 ; Claudia Cecilia La Cruz Dávila2 ; Jorge Rey de Castro Mujica3,4
1 Médico – Cirujano. Máster en Sueño: Medicina y Fisiología, Universidad Pablo de Olavide, Sevilla, España.
2 Médico – Cirujano. Universidad Peruana Cayetano Heredia. Lima, Perú.
3 Neumología y Trastornos Respiratorios del Sueño. CENTRES y Clínica Anglo Americana. Profesor Principal Universidad Peruana Cayetano Heredia. Lima, Perú.
4 Grupo de Investigación en Sueño (GIS). Lima, Perú.
RESUMEN
Introducción: se ha descrito alta frecuencia de somnolencia diurna (SD) y mala calidad del sueño (MCS) en estudiantes de medicina durante sus prácticas hospitalarias y desconocemos lo que sucede durante su período de vacaciones.
Objetivo: explorar las diferencias en la SD, MCS y hábitos del sueño en estudiantes durante el periodo de prácticas hospitalarias y vacaciones.
Material y método: serie de casos de un solo grupo comparativo en dos períodos. Muestra no probabilística de estudiantes de medicina del 6to año de la Universidad Cayetano Heredia (UPCH). Se aplicó la Escala de Somnolencia de Epworth (ESE) y el Índice de Calidad de Sueño de Pittsburgh (ICSP) dos semanas antes de finalizar su período de prácticas hospitalarias (prácticas) y dos semanas después de finalizarlas (vacaciones).
Resultados: participaron 76 (72%) externos en el período de prácticas y 82 (78%) durante vacaciones. No hubo diferencias entre ambos grupos en la edad y género. Hubo diferencia estadística entre ambos períodos (prácticas vs vacaciones) en los puntajes de ambas escalas: ESE (9,88 vs 8,27 p=0,015) y ICSP (6,53 vs 5,55 p=0,022). Al comparar prácticas con vacaciones, encontramos disminución en el porcentaje de malos durmientes (59% vs 43%, p=0,040), excesiva SD (39% vs 26%, p=0,086), haber dormido d" 6h (68% vs 46%, p=0,006), tener eficiencia subjetiva del sueño < 85% (59% vs 22%, p<0,001) y aumento del número de horas reportadas de sueño (5,97h vs 6,53h, p=0,005) en el periodo de vacaciones.
Conclusiones: los estudiantes de medicina tuvieron mala CS y mayor SD durante el período de prácticas cuyos puntajes mejoraron en las vacaciones, aunque la diferencia no alcanzó significancia estadística al comparar excesiva SD. Se observó que en ambos períodos los puntajes de ambas escalas (ESE e ICSP) fueron anormales.
Se requiere implementar estudios para evaluar los efectos de dichas alteraciones en su rendimiento académico - asistencial y conocer las razones por las cuales persiste SD y MCS durante sus vacaciones.
Palabras clave: estudiantes, medicina, somnolencia, calidad, sueño, privación del sueño, ESE, ICSP.
ABSTRACT
Introduction: Daytime somnolence and poor sleep quality have been described in medical students during their hospital-based practical sessions, and we do not know the occurrence of these situations during holidays.
Objective: To explore the differences in daytime somnolence, sleep quality, and sleeping habits in medical students during the hospital-based practical sessions period, and during holidays.
Material and method: A case series with a single group that was assessed in two periods. A non-probabilistic sample comprising 6th year medical students was used. Epworth Somnolence Scale (ESS) and Pittsburgh Sleep Quality Index (PSQI) were administered to the study subjects two weeks before finishing their period of hospital based practical sessions, and two weeks after this period had finished (during holidays).
Results: 76 (72%) 6th year medical students participated during the hospital-based practical sessions period and 82 (78%) did during holidays. There were no differences between the two groups with respect to age and gender. There was a statistically significant difference between both periods (practical sessions vs. holidays) in the scores for the two scales used: ESS (9,88 vs. 8,27; p= 0,015) and PSQI (6,53 vs. 5,55; p= 0,022). When comparing the practical sessions period against holidays, we found reductions in the percentage of persons with bad sleep quality (59% vs. 43%; p= 0.040), in persons with excessive daytime somnolence (39% vs. 26%; p= 0,086), in sleeping less than 6 hours (68% vs. 46%; p= 0.006), in a subjective <85% sleep efficiency (59% vs. 22%, p<0.001), and an increase in the number of sleeping hours reported (5,97 h vs. 6,53 h; p= 0,005) during holidays.
Conclusions: Medical students had poor sleep quality and more daytime somnolence during their hospital based practical sessions period. Their scores improved during holidays, but the difference did not reach statistical significance when comparing daytime somnolence. It was observed in both periods that the scores for the two scales administered (ESS and PSQI) were abnormal. It is necessary to implement studies for assessing the effect of such alterations in their academic and working performance, and for knowing the reasons why poor sleep quality and daytime somnolence persist during holidays.
Keywords: Students, medicine, somnolence, quality, sleep, sleep deprivation, Epworth Somnolence Scale, Pittsburgh Sleep Quality Index.
INTRODUCCIÓN
Estudios hechos en el Perú han determinado que existe una alta frecuencia de excesiva somnolencia diurna (ESD) y mala calidad de sueño (CS) en estudiantes de medicina; Rosales y col.1 encontraron frecuencias de 34% y 58% respectivamente en estudiantes de los dos últimos años de la carrera de medicina. Asimismo, Brain y col.2 en un estudio trasversal encuestaron una población de estudiantes de medicina utilizando el Índice de Calidad de Sueño de Pittsburgh (ICSP) y encontraron que 46% tenían mala CS.
Según Howard y col.3, las principales causas de somnolencia son la disminución de la cantidad de horas de sueño, disrupción del ritmo circadiano, uso de algunos medicamentos y pobre CS, éste último se expresa como una fragmentación del sueño que se manifiesta en múltiples despertares o una progresión anormal de los estados y etapas del sueño. Una buena CS está referida no sólo al hecho de dormir bien durante la noche sino también a un buen desempeño durante la vigilia4.
Se sabe que los estudiantes de medicina tienen altos niveles de somnolencia de acuerdo a los resultados obtenidos con la Escala de Somnolencia Epworth (ESE)1; por otro lado, presentan latencia subjetiva del sueño prolongada, corta duración del sueño y eficiencia del sueño disminuida de acuerdo al ICSP1,2. Estos resultados fueron obtenidos durante sus prácticas hospitalarias o actividades académico-asistenciales y desconocemos lo que sucede con dichas variables en los estudiantes durante el periodo de vacaciones.
El objetivo del estudio consiste en explorar los cambios en la somnolencia, CS y hábitos del sueño de estudiantes del 6to año de de de medicina de la Universidad Peruana Cayetano Heredia (UPCH) durante sus prácticas hospitalarias y período de vacaciones.
MATERIAL Y MÉTODO
Serie de casos de un solo grupo comparativo en dos periodos. Se implementó en una misma muestra no probabilística de estudiantes de medicina de la Facultad de Medicina "Alberto Hurtado" de la UPCH, que cursaban el 6to año de estudios -también denominado Externado- durante el año académico 2005. Durante dicho periodo los estudiantes realizan prácticas clínicas en sedes hospitalarias asignadas por la universidad, así como guardias en turnos diurnos según rotación y sede docente; aunque ningún estudiante hizo guardias nocturnas.
Se aplicaron tres cuestionarios. El primero contenía preguntas sobre datos demográficos. El segundo fue el ICSP (versión española)5, que proporciona una puntuación global de la CS y puntuaciones parciales en siete distintos componentes, así como también se puede extraer datos sobre hábitos del sueño (horas, latencia y eficiencia del sueño). La puntuación global tiene un rango de 0 a 21 y un puntaje mayor a 5 indica que el encuestado tiene mala calidad del sueño por lo que es calificado como "mal durmiente"5. Su sensibilidad es 88,63% y especificidad 74,19% en población española 5; y 89,6% y 86,5% en población americana respectivamente6. Este cuestionario ha sido aplicado en el Perú en poblaciones similares encontrándose alta confiabilidad1,2.
El tercer cuestionario fue la ESE7, que pretende cuantificar la tendencia de quedarse dormido en ocho distintas situaciones de la vida diaria; fue validado al español por Chiner y col.8 y empleado en Perú por Rey de Castro y col.9,10. La puntuación global tiene un rango de 0 a 24 y un puntaje mayor a 10 es considerado como positivo para la característica de ESD11.
Los cuestionarios fueron aplicados en dos tiempos distintos en la misma muestra. El primer tiempo fue implementado durante el período de externado, es decir, cuando los estudiantes se encontraban realizando actividades académico-asistenciales o prácticas hospitalarias en la segunda semana del mes de noviembre del 2005; a este periodo denominaremos "prácticas". El segundo tiempo fue un mes después de la primera aplicación y durante la segunda semana del mes de diciembre del año 2005, cuando los externos se encontraban en período de vacaciones; es decir, quince días después de finalizar la actividad académica. Este tiempo lo denominaremos "vacaciones".
La participación fue voluntaria y anónima. Con la participación y llenado de los cuestionarios los estudiantes autorizaron su inclusión en el estudio. Este estudio fue previamente revisado y aprobado por el Comité Institucional de Ética de la UPCH y registrado con código SIDISI 52928. Todos los datos se registraron en una tabla del programa Excel® v.11 y sometidos a análisis estadístico con el programa Epi-Info® v.3.3.2, realizando medidas de (Chi al cuadrado y test exacto de Fisher) y test de normalidad de Kolmogorov-Smirnov. Se consideró significancia estadística p < 0,05.
RESULTADOS
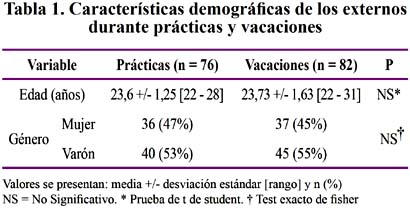
La población total de externos registrada oficialmente en la base de datos de la UPCH el año 2005 fue 105; participando 76 (72%) durante las prácticas y 82 (78%) en vacaciones. En la Tabla
1 se muestra las características de ambas poblaciones.
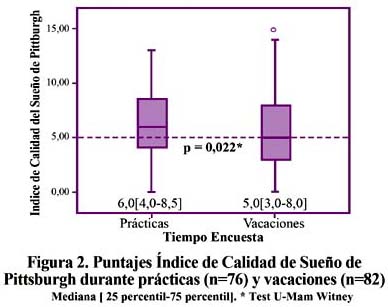
Se encontraron diferencias estadísticamente significativas entre los puntajes de la ESE y el ICSP, ver Figuras 1 y 2 que obtuvieron los externos durante prácticas y vacaciones.
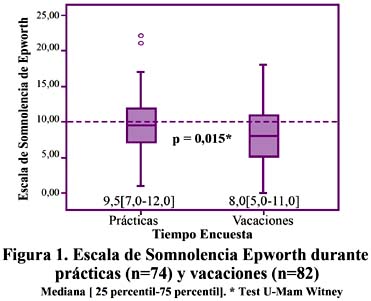
Si consideramos el punto de corte de la ESE mayor a 10, durante el periodo de prácticas, 29 (39,2%) externos tuvieron ESD vs. 21 (25,6%) durante las vacaciones (p = 0,086). En cuanto al ICSP mayor a 5, fueron "malos durmientes" durante el período de prácticas 45 (59,2%) y 35 (42,7%) en las vacaciones (p = 0,040).
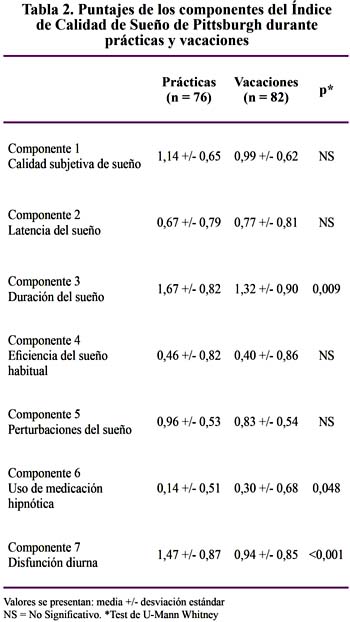
Al evaluarse los hábitos del sueño entre el periodo de prácticas vs. vacaciones obtuvimos los siguientes resultados: horas de sueño 5,97 +/- 1,14 horas vs. 6,53 +/- 1,31 horas (p = 0,005), dormir 6 horas o menos 52 (68%) vs. 38 (46%) (p = 0,006), dormir 5 horas o menos 21 (28%) vs. 16 (20%) (p = 0,262), latencia subjetiva del sueño >= 30 minutos 15 (20%) vs. 22 (27%) (p = 0,349) y eficiencia subjetiva del sueño < 85% (Tiempo dormido/Tiempo en cama) x 100) 45 (59%) vs. 18 (22%) (p < 0,001). La Tabla 2 muestra las diferencias de los siete componentes del ICSP en relación con el tiempo de aplicación de los cuestionarios.
DISCUSIÓN
Estudios previos en el Perú muestran que los estudiantes de medicina están más cansados y somnolientos que la población general. Se ha descrito más de 40%1 de "malos durmientes" comparado con el 15% a 35% informado en la población general6. En el presente estudio observamos la misma realidad en la que prácticamente 3 de cada 5 externos tienen mala CS durante las prácticas hospitalarias. Dicha cifra disminuye cuando los estudiantes entran al período de vacaciones, pero las proporciones de malos durmientes siguen siendo más altas si son comparadas con la población general6.
En el presente estudio observamos la misma realidad en la que prácticamente 3 de cada 5 externos tienen mala CS durante las prácticas hospitalarias. Dicha cifra disminuye cuando los estudiantes entran al período de vacaciones, pero las proporciones y el puntaje del ICSP siguen siendo más altas si son comparadas con la población general6.
Lo mismo sucede con el puntaje de la ESE y la proporción de ESD, aunque en este último no se alcanzó significancia estadística. En Brasil, Souza y col.12 utilizando también la ESE describieron en su estudio 18,9% de ESD en población general. La cifra que nosotros encontramos en externos durante sus prácticas es un poco más del doble de lo encontrado por Souza. En cambio dicha cifra es muy cercana a la descrita por Rosales y col.1 en estudiantes de medicina de los dos últimos años de formación académica de la ciudad de Lima utilizando la ESE. También es muy similar a la encontrada por Rey de Castro y col.13 en un estudio hecho en supuestos sanos que asistieron a un centro de atención primaria de salud en la misma ciudad en donde la población entre 18 a 29 años tuvo 35% de somnolencia. Cabe mencionar que en este último estudio la somnolencia fue evaluada mediante una sola pregunta y no se utilizó la ESE, lo que dificulta una comparación objetiva con nuestros hallazgos y con lo descrito por Souza12 y Rosales1. Al evaluarse ESD durante las vacaciones, la cifra disminuyó un tercio, no obstante sigue siendo más alta a la documentada por Souza12.
En cuanto a las variables relacionadas al hábito de dormir, observamos que los externos duermen 30 minutos más si lo comparamos con el periodo de prácticas. Asimismo se observó que el porcentaje de externos con eficiencia subjetiva del sueño menor de 85% disminuyó. Los cambios en estas dos variables relacionadas con la calidad del sueño5,6, podrían explicar por qué los externos tienen una menor somnolencia diurna en el período de vacaciones, sin embargo es importante recalcar que a pesar de dichos cambios los estudiantes siguen durmiendo mal.
La pérdida de sueño es acumulativa resultando en déficit de sueño14. Lima y col.15 observaron en estudiantes de medicina de la Universidade Federal do Rio Grande do Norte de Brasil, que durante los fines de semana los estudiantes dormían una hora más que los días de semana. Es decir, el déficit de sueño producido los días de semana era "recuperado" el fin de semana. Es probable que en nuestro estudio ocurra algo similar pero entre los dos periodos, y en esa medida los externos intenten "recuperar" en vacaciones el déficit de sueño acumulado durante sus prácticas hospitalarias.
Marín y col16. describieron en una población universitaria, factores de orden académico y personal que podrían precipitar la privación del sueño y por consiguiente aumentar la somnolencia diurna. Además se ha visto que la cantidad y calidad del sueño resultan disminuidas como consecuencia del incremento de las demandas ambientales y psicosociales sobre el estudiante17. Dichos factores no fueron evaluados en nuestro estudio, pero se podría período de vacaciones se pueda explicar la disminución de la ESD y de la mala CS, y el aumento en las horas de sueño.
Cabe resaltar que el promedio de horas de sueño durante el periodo de vacaciones sigue siendo menor que las 7 u 8 horas recomendadas en la literatura14, lo que explicaría los valores altos de mala CS y ESD durante vacaciones comparados con la población general.
De acuerdo al ICSP los puntajes menores significan una mejor calidad del sueño. Los puntajes de los componentes del ICSP que aumentaron en el período de vacaciones fueron latencia del sueño y uso de medicación hipnótica siendo este último estadísticamente significativo, lo que sugiere incremento de su empleo en dicho periodo. Una limitación del estudio fue no indagar por las causas relacionadas con el aumento del consumo en hipnóticos.
Se ha visto que la pérdida de sueño y el incremento de la somnolencia diurna tienen un efecto negativo en la vigilancia, memoria, lenguaje, desempeño cognitivo y académico18-23 en personal médico y no médico. Medeiros y col24 observaron que los estudiantes de medicina con ciclo irregular de sueño-vigilia y corta duración de sueño presentaban peor desempeño académico. Rodrigues y col.20 observaron que estudiantes de medicina con ESD no rendían bien en las evaluaciones finales si se comparaban con estudiantes sin esta característica. Otros estudios han descrito que la privación de sueño afecta negativamente funciones ejecutivas como la capacidad de tomar decisiones25 y de integrar emociones así como cognición para guiar un juicio moral26. Se ha observado que después de 24 horas sin dormir, el rendimiento psicomotor disminuye de manera equivalente o mayor a la producida por la intoxicación alcohólica (concentración del alcohol en sangre > 0,10%)27. Además el deterioro reportado por médicos residentes asociado a una rotación "pesada" (trabajar de 80 a 90 horas semanales) es equivalente al deterioro que presentaban al tener una concentración de alcohol en sangre entre 0,04% y 0,05%21.
Algunos estudios muestran que la privación de sueño y/o la somnolencia aumentan el riesgo de cometer errores médicos28-33 que en algunas oportunidades conducen a desenlaces fatales; se ha descrito, además, que aumenta la probabilidad de que el mismo personal de salud se cause daño a sí mismo34 - 36.
La pérdida de sueño además tiene consecuencias conocidas en la salud mental como cambios en el humor, depresión, incremento del estrés y del abuso de sustancias como el alcohol37-39; también se han descrito repercusiones en la vida familiar y social como efectos negativos en las relaciones personales y disminución del tiempo dedicado a la familia40.
Nuestro estudio tiene algunas limitaciones. Los cuestionarios son autoaplicados, es decir basados en la apreciación subjetiva del encuestado. Dado que la información es recolectada por este medio hay la posibilidad de tener sesgos de memoria. Además, como la calidad de sueño y la somnolencia son variables subjetivas, podrían estar sujetas a la variabilidad individual y estar subestimadas ó sobrestimadas por el encuestado41,42. Otra limitación identificada reside en no haber implementado una indagación más exhaustiva de los hábitos de vigilia-sueño de los externos durante el período vacacional. Finalmente, otra limitación importante es que no podemos asegurar que las poblaciones sean idénticas, debido a que durante la aplicación de los cuestionario en ambos períodos de tiempo estos fueron realizados de manera anónima, sin consignar datos que puedan identificar al participante.
El interés de la medicina del sueño por conocer los efectos de la privación del sueño en los estudiantes de cualquier edad y en diversas profesiones está aumentado día a día. En el Perú este campo se encuentra prácticamente inexplorado.
En conclusión, hemos observado que los estudiantes del 6to año de la carrera de medicina de la UPCH, también llamados externos, presentan altos niveles de mala CS y de ESD durante el período de prácticas hospitalarias los que disminuyen cuando están en período de vacaciones, aunque la diferencia no alcanzó significancia estadística al comparar ESD. Dichos niveles siguen siendo más altos que los observados en la población general. Es importante además, luego de analizar los resultados del estudio, averiguar los posibles factores que mantienen a los estudiantes de medicina somnolientos durante sus vacaciones.
ASPECTOS ÉTICOS
El presente trabajo se llevo a cabo de acuerdo a los postulados éticos contenidos en la Declaración de Helsinski y sucesivas declaraciones que han actualizado los referidos postulados.
REFERENCIAS BIBLIOGRÁFICAS
1. Rosales E, Egoavil M, La Cruz C, Rey de Castro J. Somnolencia y calidad del sueño en estudiantes de medicina de una universidad peruana. An Fac Med Lima. 2007;68:150-158.
2. Brain M, Rey de Castro J. Calidad de sueño en estudiantes de medicina. A propósito de un estudio transversal aplicando la versión colombiana de cuestionario de Pittsburgh. Póster presentado a la XV Reunión Anual de la Asociación Ibérica de Patología del Sueño. Vitoria-Gasteiz, España. Vigilia-Sueño. 2006;18:54-55.
3. Howard SK, Gaba DM, Rosekind MR, Zarcone VP. The risks and implications of excessive daytime sleepiness in resident physicians.
Acad Med. 2002;77:1019-1025.4. Sierra JC, Jiménez-Navarro C, Martín-Ortíz JD. Calidad del sueño en estudiantes universitarios: importancia de la higiene del sueño. Salud Mental. 2002;25:35-43.
5. Royuela A, Macías JA. Propiedades clinimétricas de la versión castellana del Cuestionario de Pittsburgh. Vigilia-Sueño. 1997;9:81-94.
6. Buysse DJ, Reynolds CF, Monk TH, Berman SR, Kupfer DJ. The Pittsburgh Sleep Quality Index: A new instrument for psychiatric practice and research. Psychiatry Res. 1989;28:193-213.
7. Johns MW. A new method for measuring daytime sleepiness: The Epworth Sleepiness Scale. Sleep. 1991;14:540-545.
8. Chiner E, Arriero JM, Signes-Costa J, Marco J, Fuentes I. Validation of the spanish version of the Epworth Sleepiness Scale in patients with a sleep apnea syndrome.
Arch Bronconeumol. 1999;35:422-427.9. Rey de Castro J, Vizcarra D, Alvarez J. Somnolencia diurna y síndrome ápnea hipopnea del sueño – asociación entre parámetros antropométricos y puntaje Epworth en polisomnografía convencional y de noche partida. Rev Soc Peru Med Interna. 2003;16:74-83.
10. Rey de Castro J, Vizcarra D. Limited value of Epworth Modified Scale for hipersomnia assessment in 57 patients submited to polisomnogrphy. 24th International Congress of Internal Medicine. Libro de Resúmenes PS 134. 1998:.80.
11. Johns M, Hocking B. Daytime sleepiness and sleep habits of australian workers. Sleep. 1997;20:844-849.
12. Souza JC, Magna LA, Reimao R. Excessive daytime sleepiness in Campo Grande general population, Brazil. Arq Neuropsiquiatr. 2002;60:558-562.
13. Rey de Castro J, Alvarez J, Gaffo A. Síntomas relacionados a trastornos del sueño en supuestos sanos que asisten a un centro de Atención Primaria de Salud. Rev Med Hered. 2005;16(1):31-38.
14. Howard SK. Sleep Deprivation and Fatigue. En: Miller: Anesthesia. 5ta Edición. Churchill Livingstone, Inc. 2000:2637-2646.
15. Lima PF, Medeiros ALD, Araujo JF. Sleep-wake pattern of medical students: early versus late class starting time. Braz J Med Biol Res. 2002;35:1373-1377.
16. Marín HA, Sosa S, Vivanco D, Aristizábal N, Berrio MC, Vinaccia S. Factores culturales que privan de sueño y causan somnolencia excesiva en estudiantes universitarios: un estudio piloto. Psicol y Salud. 2005;15:57-68.
17. Carskadon MA. Patterns of sleep and sleepiness in adolescents. Pediatrician. 1990;17:5-12.
18. Bonnet MH. Effect of sleep disruption on sleep, performance, and mood. Sleep. 1985;8:11-19.
19. Pilcher JJ, Huffcutt AI. Effects of sleep deprivation on performance: a meta-analysis. Sleep. 1996;19:318-326.
20. Rodrigues RND, Viegas CAA, Abreu e Silva AAA, Tavares P. Daytime sleepiness and academic performance in medical students. Arq Neuropsiquiatr. 2002;60:6-11.
21. Arnedt JT, Owens J, Crouch M, Stahl J, Carskadon MA. Neurobehavioral performance of residents after heavy night call vs after alcohol ingestion. JAMA. 2005;294:1025-1033.
22. Philibert I. Sleep loss and performance in residents and nonphysicians: a meta-analytic examination. Sleep. 2005;28:1392-1402.
23. Curcio G, Ferrara M, De Gennaro L. Sleep loss, learning capacity and academic performance. Sleep Med Rev. 2006;10:323-337.
24. Medeiros ALD, Mendes DBF, Lima PF, Araujo JF. The relationships between sleep-wake cycle and academic performance in medical students. Biol Rhythm Res. 2001;32:263–270.
25. Killgore WDS, Balkin TJ, Wesensten NJ. Impaired decision making following 49 h of sleep deprivation. J Sleep Res. 2006;15:7–13.
26. Killgore WDS, Killgore DB, Day LM, Li C, Kamimori GH, Balkin TJ. The effects of 53 hours of sleep deprivation on moral judgment. Sleep. 2007;30:345-352.
27. Dawson D et al. Fatigue, alcohol and performance impairment. Nature. 1997;388-235.
28. Green MJ. What (if anything) is wrong with residency overwork?. Ann Intern Med. 1995;123:512-517.
29. Gaba DM, Howard SK. Patient safety: fatigue among clinicians and the safety of patients. N Engl J Med. 2002;347:1249-1255.
30. Lockley SW, Cronin JW, Evans EE, Cade BE, Lee CJ, et al. Effect of reducing interns weekly work hours on sleep and attentional failures. N Engl J Med. 2004;351:1829-1837.
31. Landrigan CP, Rothschild JM, Cronin JW, Kaushal R, Burdick E, et al. Effect of reducing interns work hours on serious medical errors in intensive care units. N Engl J Med. 2004;351:1838-1848.
32. Howard SK. Sleep deprivation and physician performance: why should I care?. BUMC Proceedings. 2005;18:108-12.
33. Montgomery VL. Effect of fatigue, workload, and environment on patient safety in the pediatric intensive care unit. Pediatr Crit Care Med. 2007;8 [Suppl.]:S11–S16.
34. Horne J, Reyner L. Vehicle accidents related to sleep: a review. Occup Environ Med. 1999; 56: 289-294.
35. Barger LK et al. Extended work shifts and the risk of motor vehicle crashes among interns. N Eng J Med. 2005;352:125-134.
36. Fisman DN, Harris AD, Rubin M, Sorock GS, Mittleman MA. Fatigue increases the risk of injury from sharp devices in medical trainees: results from a case-crossover study. Infect Control Hosp Epidemiol. 2007;28:10-17.
37. Bellini LM, Baime M, Shea JA. Variation of mood and empathy during internship. JAMA. 2002;287:3143-3146.
38. Bellini LM, Shea JA. Mood change and empathy decline persist during three years of internal medicine training. Acad Med. 2005;80:164-167.
39. Smith-Coggins R, Rosekind MR, Hurd S, Buccino KR. Relationship of day versus night sleep to physician performance and mood. Ann Emerg Med. 1994;24:959-961.
40. Papp KK, Miller CM, Strohl KP. Graduate medical training, learning, relationships, and sleep loss. Sleep Med Rev. 2006;10:339-345.
41. Wiggins CL, Schmidt-Nowara WW, Coultas DB, Samet JM. Comparison of self- and spouse reports of snoring and other symptoms associated with sleep apnea syndrome. Sleep. 1990;13:245-252.
42. García López P, Capote Gil F, Quintana Gallego ME, et al. Valoración mediante escala de Epworth de la somnolencia diurna en pacientes con sospecha de síndrome de apneas obstructivas durante el sueño. Diferencias entre los pacientes y sus parejas. Arch Bronconeumol. 2000;36:608-611.
CORRESPONDENCIA
Edmundo Rosales Mayor
08251@upch.edu.pe
Recibido: 10/08/08
Arbitrado: Sistema por pares
Aprobado: 12/01/08













