Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta Médica Peruana
versión On-line ISSN 1728-5917
Acta méd. peruana v.28 n.1 Lima ene./mar. 2011
Artículo de revisión
Manejo inicial del paciente con trauma craneoencefálico e hipertensión endocraneana aguda
Initial care of patients with head trauma and acute cranial hypertension
Juan Luís Cam Páucar1
1 Médico especialista en Medicina Interna y Medicina Intensiva. Jefe del Servicio de Emergencia y de la Unidad de Cuidados Intensivos Neurológicos y Neuroquirúrgicos del Instituto Nacional de Ciencias Neurológicas (INCN).
RESUMEN
El traumatismo encéfalo-craneano (TEC) es una causa frecuente de morbi-mortalidad en nuestro medio y la alta incidencia de accidentes de transito elevan la frecuencia de presentación de esta enfermedad. Es importante tener en cuenta la terapéutica inicial para estabilizar al paciente la que incluye el manejo de la vía aérea, estabilización hemodinámica, terapéutica inicial de la hipertensión endocraneana (HIC), sedación y analgesia, uso de anticonvulsivantes y profilaxis de eventos tromboembólicos venosos; evitando las complicaciones secundarias y mejorando el pronóstico de la enfermedad.
Palabras clave: Traumatismos Craneocerebrales, presión intracraneanal.
ABSTRACT
Traumatic brain injury (TBI) is a common cause of morbidity and mortality in our cities, and the high incidence of traffic accidents raise the frequency of occurrence of this condition. It is important to take into account the initial treatment for stabilizing patients, including airway management, hemodynamic stabilization, initial treatment of intracranial hypertension (ICH), sedation and analgesia, anticonvulsant use, and prophylaxis of venous thromboembolic events, avoiding secondary complications and improving the prognosis of this condition.
Key words: Craniocerebral trauma, intracranial pressure.
INTRODUCCIÓN
El Traumatismo encefalocraneano (TEC) es una causa frecuente de mortalidad y morbilidad en nuestro medio. Los accidentes de tránsito contribuyen a elevar las cifras de incidencia de esta enfermedad. En el Perú, en la última década han ocurrido 700 000 accidentes de tránsito, que han ocasionado 31 0000 muertes y en los últimos cuatro años 117 000 personas quedaron discapacitadas de por vida. La atención sanitaria de estas víctimas cuesta alrededor de 150 millones de dólares anuales, cifra que representa el 0,17 % del Producto Bruto Interno (PBI), según cálculos oficiales1.
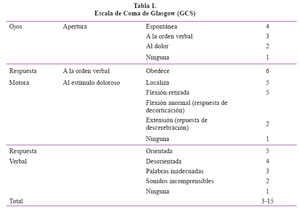
La severidad del TEC se basa en la escala de coma de Glasgow (GCS) (Tabla 1) siendo leves (GCS 14 a15), moderados (GCS 9 a 13) y graves (GCS 3 a 8).
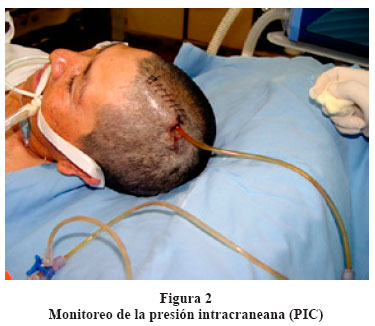
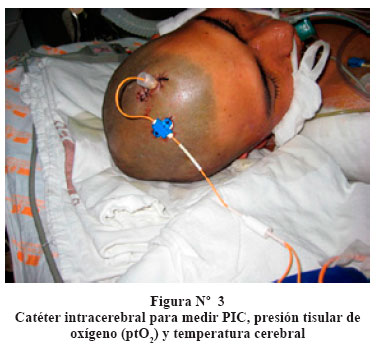
La hipertensión endocraneana que se presenta es una causa importante de daño cerebral y discapacidad permanente. Muchas de las complicaciones que se presentan pueden ser prevenidas con un adecuado tratamiento inicial, tratamiento intensivo (Figura 1), monitoreo multimodal y monitoreo continuo de la presión intracraneana (PIC)2. (Figura 2 y figura 3).
El tratamiento inicial del TEC constituyen los primeros pasos terapéuticos para estabilizar al paciente y es muy importante porque ayudará a disminuir las complicaciones secundarias y las secuelas posteriores, por lo que deberá tenerse en cuenta los siguientes aspectos: manejo de la vía aérea, estabilización hemodinámica, terapéutica inicial de la hipertensión endocraneana (HIC), sedación y analgesia, uso de anticonvulsivantes y profilaxis de eventos tromboembólicos venosos.
MANEJO DE LA VÍA AÉREA
La hipertensión endocraneana que se produce en el TEC, se agrava cuando existe un trastorno ventilatorio que incrementa la presión parcial de CO2 en sangre arterial (PaCO2), influyendo en la vasoreactividad cerebral con vasodilatación y mayor edema cerebral. Por otra parte la hipoxemia está significativamente asociada con un incremento en la morbi-mortalidad y ocurre en un 22,4% de pacientes con TEC severo3,4. Los pacientes hipoxémicos con saturacion de oxígeno arterial (SaO2) menor de 60%, mostraron una mortalidad del 50% en comparación con los pacientes no hipoxémicos con una mortalidad del 14,3%. Igualmente la discapacidad fue mayor en los pacientes hipoxémicos5.
Es importante verificar la permeabilidad de las vías aéreas, aspirar las secreciones que pueden obstruirlas y colocar un tubo de mayo para mantener permeable el conducto aéreo. Asegurar un adecuado aporte de oxígeno para mantener una SaO2 mayor de 95%.
La intubación endotraqueal deberá realizarse con un incremento mínimo de la PIC por lo que la sedación y analgesia serán trascendentales para conseguir este objetivo.
MANEJO HEMODINÁMICO
La hipotensión arterial influye negativamente sobre el pronóstico del TEC, sobre todo en aquellos pacientes que han sufrido un TEC severo, los que pierden la autorregulación cerebral que es el mecanismo compensatorio que mantiene un adecuado flujo sanguíneo cerebral (FSC) a diferentes presiones de perfusión cerebral (PPC), incrementándose el riesgo de isquemia e infarto cuando la hipotensión arterial disminuye la presión de perfusión cerebral (PPC).
Según el estudio de la Traumatic Coma Databank (TCDB) los pacientes con TEC y presión sistólica menor de 90 mm Hg tenían mayor morbilidad y el doble de mortalidad de los pacientes sin hipotensión. Igualmente los episodios repetidos de hipotensión y la duración de éstos tienen un fuerte efecto sobre la mortalidad6,7,8,9. Los cristaloides y coloides son útiles para mantener una adecuada presión arterial. Un estudio randomizado, doble ciego multicéntrico, reportó la eficacia de 25 0 m l de solución salina hipertónica como fluido inicial de resucitación para incrementar la presión arterial en pacientes con TEC e hipotensión10,11.
Es recomendable mantener presiones sistólicas por encima de 90 mm Hg. Aunque no hay estudios que avalen esto, es preferible referirse a presiones arteriales medias que se relacionan directamente con la PPC.
MANEJO INICIAL DE LA HIPERTENSIÓN ENDOCRANEANA (HIC)
La hipertensión endocraneana debe ser tratada tempranamente y los diuréticos osmóticos como el manitol y la solucion salina hipertónica (SSH) han demostrado su eficacia para disminuir la PIC, mejorar la PPC y el FSC12,13,14.
Aunque todavía no es muy claro el mecanismo de los efectos benéficos del manitol, es probable que se deba a su efecto expansor plasmático, reduciendo el hematocrito, aumentando la deformabilidad de los glóbulos rojos y de esta manera reduciendo la viscosidad sanguínea, todo lo cual incrementa el FSC y la entrega de oxígeno al cerebro. Otro posible mecanismo es el establecimiento de una gradiente osmótica entre el plasma y las células15. Sin embargo, debe tenerse precaución en el uso de manitol en pacientes hipotensos o con enfermedad renal preexistente por el riesgo de desarrollar insuficiencia renal16,17. Es recomendable la administración de bolos intermitentes de manitol en vez de infusión continua, aunque no hay suficientes estudios que lo sostengan18.
Un estudio randomizado controlado que comparó el manitol con barbitúricos para el control de la PIC elevada en pacientes con TEC, demostró que el manitol fue más efectivo, mejorando la PPC, PIC y la mortalidad. Aunque la evidencia es de clase III19.
La solución salina hipertónica (SSH) disminuye efectivamente la PIC posiblemente debido al transporte osmótico de agua a través de la barrera hematoencefálica (BHE) intacta, disminuyendo el contenido de agua en el parénquima cerebral20,21. En cuatro series de casos publicados se encontró que la administración de bolos de SSH era efectiva para reducir la PIC aun en pacientes que fueron refractarios al uso de manitol, no observándose efectos de rebote22. En un estudio piloto randomizado controlado se demostró que los bolos de infusión de SSH era equivalente o superior a manitol para disminuir la PIC, aunque debido al tamaño pequeño de la muestra, no se pueden obtener conclusiones definitivas23.
Debe tenerse especial cuidado en pacientes con hiponatremia crónica, puesto que la solución salina hipertónica (SSH) puede inducir el desarrollo de mielinolisis pontina central y también puede agravar el edema pulmonar en pacientes con insuficiencia cardiaca.
SEDACIÓN Y ANALGESIA
El dolor y la agitación en los pacientes que han sufrido un TEC contribuyen a elevar la PIC, la presión arterial y la temperatura corporal, por lo que se usan sedantes y analgésicos para controlarlos. Sin embargo, el uso de estos medicamentos puede tener efectos adversos sobre la PIC, presión arterial, PPC y el metabolismo cerebral, empeorando el pronóstico de la enfermedad.
Los barbitúricos en dosis altas disminuyen la PIC, pero pueden influir negativamente en la PPC. Ward et al,24 en 1985 condujo un estudio randomizado controlado de Pentobarbital en 53 pacientes, sin encontrar una diferencia significativa en la escala de coma de Glasgow (GCS) a un año de seguimiento (Tabla 2) entre el grupo tratado y el grupo control. Sin embargo, la hipotensión (presión sistólica < 80 mm Hg) estuvo presente en 54% de los pacientes tratados con barbitúricos, mientras que solo el 7% hizo hipotensión en el grupo control. Otros autores han reportado notable disminución en la PPC en pacientes tratados con pentobarbital (Schwartz et al, 1984)25. Igualmente, el Cochrane Injuries Group26 en una revisión sistemática de estudios publicados entre 1999 y el 2004 concluyó que la terapia barbitúrica no mejora el pronóstico de los pacientes con TEC y si se produce hipotensión arterial en 1 de 4 pacientes tratados.

Por lo tanto, los barbitúricos deben usarse sólo cuando las otras medidas terapéuticas para disminuir la PIC han fallado, debiendo monitorizarse de manera continua el estado hemodinámico del paciente.
El propofol es un agente anestésico sedante de amplio uso en la actualidad. Kelly et al27 en 1999 encontró que disminuye el metabolismo y el consumo de oxígeno cerebral, pero no tiene mayor influencia sobre la presión arterial media (PAM) ni la PIC. Cuando se comparó propofol y morfina no se encontró diferencias significativas en cuanto a mortalidad o pronóstico neurológico. Aunque cuando se utilizó dosis altas de propofol (>100 mg/Kg por más de 48 horas) el pronóstico mejoró significativamente.
La morfina es un analgésico eficaz pero con poco efecto sedante, no incrementa la PIC y tiene el inconveniente de la taquifilaxia y el retiro de la droga es prolongado.
El fentanyl es un narcótico sintético, ampliamente usado por su corta duración de efecto pero puede elevar moderadamente la PIC (Nadal et al)28 como lo han demostrado múltiples estudios, además disminuye la PAM significativamente lo cual limita su uso en pacientes comprometidos hemodinámicamente y con pobre compliance intracraneal.
En un estudio de Papazian et al,29 midazolam disminuyó la PAM hasta en 50% de los casos e incrementó la PIC en un 33% de pacientes.
La agitación y el dolor deben ser tratados adecuadamente con los sedantes y analgésicos disponibles teniendo en cuenta su efecto sobre la PIC, la PAM y la PPC.
PROFILAXIA ANTICONVULSIVANTE
El uso de medicamentos para controlar las crisis convulsivas de manera profiláctica sigue siendo un tema controversial. De acuerdo a algunos estudios, éstos serían de utilidad solo en la primera semana post TEC y luego no tendrían mayor valor. Temkin et al30, condujeron un estudio randomizado doble ciego controlado con placebo en 404 pacientes y encontró una significativa reducción en la incidencia de crisis convulsivas tempranas (dentro de los primeros siete días) en el grupo tratado con fenitoína (de 14,2% a 3,6%, p<0,001) frente a placebo. Sin embargo, no se encontró lo mismo en las crisis convulsivas tardías. Otro estudio randomizado, doble ciego, para evaluar la efectividad de valproato en la prevención de crisis tempranas y tardías post traumáticas, concluyó que no había diferencia significativa con fenitoína, pero si hubo una mayor mortalidad en el grupo tratado con valproato31.
Es recomendable el uso de fenitoína como profiláctico para prevenir las crisis convulsivas tempranas, sin embargo no hay suficiente evidencia sobre su efecto para prevenir las crisis tardías.
ESTEROIDES
Los corticoesteroides se usaron durante un largo periodo de tiempo y a dosis altas en los pacientes con TEC.
Estudios posteriores randomizados, controlados, usando altas y bajas dosis de corticoides no revelaron efectos benéficos sobre el pronóstico de la enfermedad y por el contrario mostraron un incremento de la mortalidad33. Cooper et al,33 en 1979 condujeron un estudio doble ciego para evaluar la eficacia de dexametasona en pacientes con TEC grave, empleando dosis bajas (60 mg/día), dosis altas (96 mg/día) o placebo, reportando que no hubo diferencias en los grupos en cuanto a pronóstico, PIC o examen neurológico.
Otro estudio utilizando metilprednisolona (5mg/kg/día) frente a placebo, no encontró diferencias en ambos grupos en el pronóstico a 6 meses34. Gianotta et al,35 tampoco encontró efectos benéficos en la administración de altas dosis o bajas dosis de metilprednisolona en comparación con placebo. Otros estudios utilizando dosis muy altas de dexametasona36 frente a placebo, o utilizando esteroides sintéticos como el tirilazad mesilato, fallaron en demostrar algún efecto benéfico en el TEC severo.
El estudio CRASH-1 (Corticosteroid Randomization After Significant Head Injury) realizado el 200437, que enroló 10,408 pacientes de 239 hospitales en 49 países alrededor del mundo, utilizando metilprednisolona, tuvo que ser detenido después de los primeros cinco años por incremento en la mortalidad.
En conclusión, no es recomendable el uso de corticoides en pacientes con TEC.
PROFILAXIA DE LA TROMBOSIS VENOSA PROFUNDA (TVP)
Los pacientes que han sufrido TEC severo están en riesgo de desarrollar TVP. En una revisión de Knudson, et al38 de la National Trauma Databank, se encontró hasta un 20% de riesgo para desarrollar TVP en pacientes con TEC grave sin tratamiento profiláctico.
Por otra parte Page, et al39 del Pennsylvania Trauma Outcomes Study, reportó una incidencia de 0,38% de tromboembolismo pulmonar (TEP) en pacientes con TEC hospitalizados.
Para la profilaxis del TEV/TEP se pueden utilizar medias de compresión graduadas o medias de compresión neumática intermitente o heparina de bajo peso molecular (HBPM) o bajas dosis de heparina no fraccionada (HNF).
Davison, et al.40 no encontró cambios en la PAM, PIC o en la PVC en pacientes con TEC que usaron los equipos de compresión neumática secuencial.
El uso de HBPM y heparina no fraccionada aumenta el riesgo de sangrado intracraneal y sistémico.
Turpie, et al.41 realizaron un estudio randomizado con 239 pacientes neuroquirúrgicos, de los cuales 51 tuvieron TEC, encontrando una incidencia de TVP en 8,8% de pacientes con medias de compresión graduadas, 9% en pacientes con medias de compresión graduadas mas compresión neumática intermitente y 16% en los pacientes no tratados.
Kleindienst, et al.42 en el 2003 reportaron una serie de 940 pacientes neuroquirúrgicos, de los cuales 344 tenían TEC y fueron tratados con medias de compresión un grupo y certoparina 18 mkg/día, otro grupo. Los 280 pacientes con TEC que recibieron certoparina no presentaron TVP, pero 9 pacientes (3,2%) presentaron hematoma intracraneal; 8 de los cuales requirieron reintervención quirúrgica.
La recomendación del uso de medias de compresión, HBPM o heparina no fraccionada es con nivel de evidencia III.
CONCLUSIÓN
Las medidas terapéuticas mencionadas son de aplicabilidad inicial cuando el paciente es admitido a un centro hospitalario y serán de gran ayuda para estabilizar al paciente que ha sufrido un TEC grave, mejorando el pronóstico de la enfermedad.
Puntos críticos
El TEC es una causa frecuente de mortalidad y morbilidad en nuestro país debido a la elevada tasa de accidentes de tránsito. Muchas de las complicaciones y secuelas posteriores pueden ser prevenidos con un adecuado manejo inicial.
La severidad del TEC se valora con la Escala de Coma de Glasgow (GCS) pudiendo ser leve (GCS 14 a15), moderado (GCS 9 a 13) y grave (GCS 3 a 8).
Es importante verificar la permeabilidad de la vía aérea, aspirar las secreciones que pueden obstruirla y colocar un tubo de mayo para mantener permeable el conducto aéreo, asegurando un adecuado aporte de oxígeno y previniendo la hipercapnia.
Hay que prevenir la hipotensión arterial y mantener presiones sistólicas por encima de 90 mm Hg con retos de fluidos a fín de prevenir el riesgo de isquemia cerebral secundaria.
La hipertensión endocraneana debe ser tratada tempranamente y los diuréticos osmóticos como el manitol y la solución salina hipertónica (SSH) han demostrado su eficacia.
La agitación y el dolor deben ser tratados adecuadamente con los sedantes y analgésicos disponibles teniendo en cuenta sus efectos sobre la PIC, la PAM y la PPC.
Es recomendable el uso de fenitoína como profilaxis de las crisis convulsivas tempranas.
No es recomendable el uso de corticoides en pacientes con TEC.
Luego de la estabilización inicial, el paciente debe ser transferido a un hospital que cuente con una Unidad de Cuidados Intensivos para soporte avanzado y prolongado.
Es importante realizar los exámenes auxiliares necesarios que incluyen una tomografía espiral multicorte (TEM) en busca de lesiones con efecto de masa (Tabla 3) que requieran evacuación quirúrgica.

Es conveniente que luego de la estabilización inicial, el paciente sea transferido a una Unidad de Cuidados Intensivos (UCI), donde se iniciará el soporte intensivo del paciente con TEC, el que incluye: soporte ventilatorio, soporte hemodinámico, monitoreo de la presión intracraneal (PIC), saturación de oxígeno de bulbo yugular (SvyO2), monitoreo electroencefalográfico (EEG), potenciales evocados y monitoreo doppler transcraneal (Figura 4), abordando aspectos controversiales como la hiperventilación controlada, hipotermia terapéutica y otros aún experimentales como la microdiálisis cerebral.
La terapéutica del TEC es a largo plazo e incluye un periodo prolongado de rehabilitación física y mental.

REFERENCIAS BIBLIOGRÁFICAS
1. Los Accidentes de Tránsito en el Perú Sociedad Amantes del País, 05 Mayo 2009
2. Guidelines for the Management of Severe Traumatic Brain Injury Brain Trauma Foundation , 2007
3. Chesnut RM, Marshall LF, Klauber MR et al. The role of secondary brain injury in determining outcome from severe head injury. J Trauma 1993; 34: 216 – 222.
4. Marmarou A, Anderson RL, Ward JD, et al. Impact of ICP instability and hypotension on outcome in patients with severe head trauma. J Neurosurg 1991;75: 159-166
5. Stochetti N, Furlan A, Volta F. Hypoxemia and arterial hypotension at the accident scene in head injury. J Trauma. 1996;40: 764-767
6. Fearnside MR, Cook RJ, McDougall P, et al. The Westmead Head Injury Proyect outcome in severe head injury. A comparative analysis of pre-hospital,clinical, and CT variables. Br J Neurosurg 1993;7: 267-279
7. Gentleman D. Causes and effects of systemic complications among severely head-injured patients transferred to a neurosurgical unit. Int Surg 1992;77: 297-302
8. Hill DA, Abraham kJ, West RH. Factors affecting outcome in the resuscitation of severely injured patient. Aust NZ J Surg 1993;63: 604-609
9. Jeffreys RV, Jones JJ. Avoidable factors contributing to the death of head injury patients in general hospitals in Mersey Region. Lancet 1981;2: 459-461
10. Vassar MJ, Perry CA, Holcroft JW. Analysis of potential risks associated with 7.5% sodium chloride resuscitation of traumatic shock. Arch Sur 1990; 125: 1309-1315
11. Vassar MJ, Fischer RP, OBrien PE, et al. A multicenter trial for resuscitation of injured patients with 7.5% Sodium Chloride. The effect of added dextran 70. The Multicenter Group for the Study of Hypertonic Saline in Trauma Patients.
12. Barry KG, Berman AR. Mannitol infusion. Part III. The acute effect of the intravenous infusion of mannitol on blood and plasma volume. N. Engl. J. Med. 1961;264: 1085-1088
13. McGraw CP, Howard G. The effect of mannitol on increased intracranial pressure. Neurosurgery 1983;13: 269-271
14. Mendellow AD, Teasdale GM, Russell T, et al. Effect of mannitol on cerebral blood flow and cerebral perfusion pressure in human head injury. J. Neurosurg. 1985; 63: 43-48
15. Muizelaar JP, Lutz HA, Becker DP. Effect of manitol on ICP and CBF and correlation with pressure autoregulation in severely head injury patients. J. Neurosurg. 1984; 61: 700-706
16. Feig PU, McCurdyDK. The hypertonic State. N. Engl. J. Med. 1977; 297: 1449
17. Loughhead MG. Brain resuscitation and protection. Med. J. Aust. 1988; 148: 458-466
18. Becker DP, Vries JK. The alleviation of increased intracranial pressure by the chronic administration of osmotic agents. In: Intracraneal Pressure M. Brock and H Dietz (eds), Springer: Berlin 1972: 309-315
19. Schwartz ML, Tator CH, Rowed DW, University of Toronto Head Injury Treatment Study. A prospective randomized comparison of pentobarbital and mannitol. Can. J. Neurol. Sci. 1984;11: 434-440
20. Berger S, Schurer L, Hartl R, et al. Reduction of post-traumatic intracranial hypertension by hypertonic/hyperoncotic saline/dextran and hypertonic mannitol. Neurosurgery 1999; 37: 98-107
21. Zornow MH. Hypertonic saline as a safe an efficacius treatment of intracranial hypertension. J Neurosur. Anesthesiol. 1996; 8: 175-177
22. Munar F, Ferrer AM, de Nadal M, et al. Cerebral hemodynamic effects of 7.2% hypertonic saline in patients with head injury and raised intracranial pressure. J. Neurotrauma 2000; 17: 41-51
23. Battison C, Andrews PJ, Graham C, et al. Randomized controlled trial of de effect of a 20% mannitol solution and a 7.5% saline/6% dextran on increased intracranial pressure after brain injury. Crit. Care Med. 2005; 33: 196:202
24. Ward JD, Becker DP, Miller JD, et al. Failure of prophylactic barbiturate coma in the treatment of severe head injury. J Neurosurg. 1985; 62: 383-388.
25. Schwartz M, Tator C, Towed D, et al. The University of Toronto head injury treatment study: a prospective randomized comparison of pentobarbital and mannitol. Can J. Neurol. Sci. 1984; 11: 434-440
26. Roberts I. Barbiturates for acute traumatic brain injury. The Cochrane Library, Volume 4, 2005.
27. Kelly PF, Goodale DB, Williams J, et al. Propofol in the treatment of moderate and severe head injury; a randomized, prospective double-blinded pilot trial. J. Nurosurg. 1999; 90: 1042-1057.
28. DeNadal M, Ausina A, Sahuquillo J. Effects on intracranial pressure of fentanyl in severe head injury patients. Acta Neurochir. 1998; 71: 10-12.
29. Papazian L, Albanese J, Thirium X. Effect of bolus doses of midazolam on intracranial pressure and cerebral perfusion pressure in patients with severe head injury. Br. J. Anesthesiol. 1993; 71: 267-271.
30. Temkin NR, Dikmen SS, Wilenski AJ,et al. A randomized double-blind study of phenytoin for the prevention of post traumatic seizures. N. Engl. J. Med. 1990; 323: 497-502.
31. Temkin NR, Dickmen SS, Anderson GD, et al. Valproate therapy for prevention of posttraumatic seizures: a randomized trial. J Neurosurg. 1999; 91: 593-600.
32. Alderson P, Roberts I. Corticosteroids in acute traumatic brain injury: systematic review of randomized controlled trials. Br. Med. J. 1997; 314: 1855-1859.
33. Cooper PR, Moody S, Clark WK, et al. Dexamethasone and severe head injury. A prospective double-blind study. J Neurosurg. 1979; 51: 307-316.
34. Saul TG, Ducker TB, Salcman M, et al. Steroids in severe head injury. A prospective randomized clinical trial. J, Neurosurg. 1981; 54: 596-600.
35. Giannotta SL, Weiss MH, Apuzzo MLJ, et al. High-dose glucocorticoids in the management of severe head injury. Neurosurgery. 1984; 15: 497-501.
36. Gaab MR, Trost HA, Alcantara A, et al. Ultrahigh dexamethasone in acute brain injury. Results from a prospective randomized double-blind multicenter trial (GUDHIS). German ultrahigh dexamethasone Head Injury Study group. Zentralblatt Neurochirurgie. 1994; 55: 135-143.
37. Roberts I, Yates D, Sandercock P, et al. Effect of intravenous corticosteroids on death within 14 days in 10,008 adults with clinically significant head injury.(MRC CRASH trial) : randomized placebo controlled trial. Lancet 2004;364: 1321- 1328.
38. Knudson MM, Ikossi DG, Khaw L, et al. Thromboembolism after trauma: an analysis of 1602 episodes from the American College of Surgeons National Trauma Data Bank. Ann Surg. 2004; 240: 490-496.
39. Page RB, Spott MA, Krishnamurthy S, et al. Head injury and pulmonary embolism: a retrospective report based on the Pennsylvania Trauma Outcomes Study. Neurosurgery 2004; 54: 143-148.
40. Davison JE, Williams DC, Hoffman. Effect of intermittent pneumatic leg compression on intracranial pressure in brain injured patients. Crit Care Med. 1993; 21: 224-227.
41. Turpie AG, Hirsh J, Gent M, et al. Prevention of deep vein thrombosis in potential neurosurgical patients. A randomized comparing graduated compression stockings alone or graduated compression stockings plus intermittent compression with control. Arch Intern Med. 1989; 149: 679-681.
42. Kleindienst A, Harvey HB, Mater E, et al. Early antithrombotic prophylaxis with low molecular weight heparin in neurosurgery. Acta Neurochir (Wein) 2003; 145: 1085-1090.
CORRESPONDENCIA
Juan Cam Páucar