Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta Médica Peruana
versión On-line ISSN 1728-5917
Acta méd. peruana v.28 n.4 Lima oct./dic. 2011
Artículo original
Aspectos electroencefalográficos y asociación electro-clínica de la migraña infantil: Posible relación con la epilepsia
Electro-encephalographic features and electro-clinic associations in children with migraine: A possible relationship with epilepsy
Proel Pérez Galdós1
1. Servicio de Neurología del Hospital Miguel Grau-EsSalud. Lima, Perú.
RESUMEN
Objetivos: Determinar las características clínicas y asociación EEG en la migraña infantil.
Material y métodos: Estudio observacional y análitico, se seleccionaron 52 pacientes de 4-14 años de edad, con criterios diagnósticos de migraña infantil (ICHD-II) durante el 2010; se realizó a todos EEG de superficie, con foto-estimulación (FE) e hiperventilación (HV), durante el periodo interictal. Para el análisis estadístico se utilizó el χ2.
Resultados: La edad promedio fue de 10,1 años, el 53,8% fueron varones, el 32,7% fueron cefaleas pulsátiles, nauseas-vómitos en 26,9%, foto-sonofobia en 11,5%, y auras visuales en 3,8%. En las alteraciones EEG hubo: lentificación difusa en 13,5%, brotes de ondas theta-delta a la FE/HV en 34,6%, y descargas interictales (DEI) en 19,2%. La asociación electro-clínica fue significativa en la población de 4-9 años reactiva a la FE (p=0,005), los brotes theta-delta reactivos a la HV en el sexo masculino (p=0,03), y las DEI prevalentes en el sexo femenino (p=0,046).
Conclusión: La asociación electro-clínica fue significativa a la FE e HV en la población de 4-9 años y en el sexo masculino respectivamente, siendo las DEI predominantes en el sexo femenino.
Palabras clave: Pediatría, desórdenes migrañosos, epilepsia, electroencefalografía.
ABSTRACT
Objective: To determine the clinical characteristics and EEG-associated features in children with migraine.
Patients and methods: This is an observational and analytical study. Fifty-two patients 4-14 years of age were selected, who fulfilled criteria for diagnosing migraine in children (ICHD-II) during 2010. A surface EEG was performed in every child, including photo-stimulation (PS) and hyperventilation (HV), during the interictal period. We used the chi-square method for the statistical analysis.
Results: The average age was 10.1 years, 53.8% were male, 32.7% had pulsátiles headache, nausea/vomiting were present in 26.9%, photophobia and sonophobia in 11.5%, and visual aura in 3.8%. The altered EEG patterns were as follows: diffuse slow-down waves in 13.5%, theta-delta wave outbreaks during PS and HV in 34.6%, and interictal epileptiform discharges (IED) were present in 19.2%. The electro-clinical association was significant in the 4-9 year-old population reactive to PS (p= 0.005), as well as in those male subjects who developed theta-delta wave outbreaks (p=0.03), and IEDs were more prevalent in female subjects (p=0.046).
Conclusions: The electro-clinic association was significant during PS and HV in these 4-9 year-old children, particularly in males, and IED were predominant in females.
Key words: Pediatric , migraine disorders, epilepsy,electroencephalography.
INTRODUCCIÓN
La migraña en la población pediátrica es relativamente frecuente y no necesariamente después de la pubertad, el costo de la migraña pediátrica está derivado fundamentalmente al impacto familiar. En los niños las cefaleas generalmente son bilaterales (fronto-temporales) y pueden no ser pulsátiles, el aura es infrecuente antes de los 8 años, las náuseas y vómitos son frecuentes, evitan la luz (fotofobia), el ruido (sonofobia), olores fuertes y movimientos; la historia clínica es difícil de obtener en niños menores de 12 años, comparado con los adultos los niños con migraña tienen pocos ataques por mes, son de corta duración, menos severa, fáciles de tratar y mejoran con el sueño. Se estima que el 3,5 – 5% de los niños han experimentado cefaleas recurrentes consistentes con migraña, la gran mayoría son migrañas sin aura y aproximadamente el 18% tienen migraña con aura y un 5% experimentan solo auras1,2.
En el momento actual el modelo fisiopatológico de la migraña de la teoría trigémino-vascular es ampliamente aceptado. Esta teoría propone que la migraña resultaría de la despolarización de las neuronas corticales seguida de una reducción posterior del flujo sanguíneo cerebral. Factores genéticos pueden alterar los canales iónicos neuronales que seguido a una variedad de factores externos e internos desencadenarían episodios de excitación neuronal seguido de de una depresión cortical propagada (DCP)2,3,4, la onda de despolarización de las neuronas corticales y células gliales, se acompaña de una masiva redistribución de iones entre los compartimentos extracelulares e intracelulares además de flujo de agua dentro de las células; el potasio (K+) extracelular se incrementa por encima de 60 nM/l, este y el neurotransmisor glutamato contribuyen a la iniciación y propagación de la DCP. Tanto la despolarización y los cambios en la homeostasis iónica cerebral de pocos minutos de duración, acompañados de un metabolismo energético alterado en la corteza cerebral por una probable disfunción mitocondrial, serían la explicación de la fisiopatología de la migraña. Los astrocitos son los principales encargados de mantener la homeostasis iónica en la corteza (principalmente calcio y potasio), esto podría explicar por qué la DCP ocurre espontáneamente de forma más frecuente en la corteza visual primaria, que es donde existe mayor proporción neurona/glía5,6,7,8,9.
En la corteza cerebral de los sujetos migrañosos existe una hiperexitabilidad durante el periodo interictal especialmente en el córtex occipital, que les confiere cierta susceptibilidad a padecer la enfermedad 10,11,12,13. Se define la hiperexcitabilidad neuronal como una disminución del umbral de respuesta a determinados estímulos, o como un aumento de la amplitud de la respuesta a estímulos que superan un determinado umbral. Cuando se utilizan estímulos visuales de patrón alternante de forma continua, para valorar los potenciales evocados visuales (PEV), se observa de forma consistente la falta de habituación de los PEV (es decir, una ausencia en la normal disminución de la amplitud del potencial evocado mientras el estímulo persiste), e incluso potenciación de éstos. Por el momento, se desconoce el motivo por el que en los sujetos con migraña, existe una falta de habituación de los potenciales evocados durante el período interictal, y la relación que pudiera tener en la patogénesis de la migraña 14,15,16.
La activación del sistema trigénimo-vascular (STV) por la inflamación neurogénica desencadenada en los vasos meníngeos sería la responsable de activar los receptores de las fibras nociceptivas que conducirían la información por la rama oftálmica del trigémino hasta el núcleo espinal del trigémino. A continuación, la señal se transmitiría al núcleo ventral posterior del tálamo contralateral y de aquí a la corteza somatosensorial, implicada en la percepción y localización del dolor. En los sujetos que padecen migrañas sin aura (MSA) podría existir una DCP clínicamente silente (bien por no superar un umbral que alterase la percepción, o bien por ocurrir en una zona cortical no elocuente), pero que también pondría en marcha los mecanismos previamente comentados10,17,18.
A pesar que la electroencefalografía (EEG), no es utilizada rutinariamente en la evaluación de pacientes con migraña, recientemente se han reportado focos epilépticos originados y propagados de áreas corticales no elocuentes o silentes por una DCP, y que a veces causa la activación del STV, teniendo a la migraña como única manifestación ictal epiléptica, en tal sentido el EEG ictal e interictal con fotoestimulación intermitente de acuerdo a los protocolos estandarizados internacionalmente, es altamente recomendado en poblaciones seleccionadas de migraña19.
En la migraña aguda existe una disminución de la amplitud del ritmo normal alfa junto con una actividad theta y delta focal, este fenómeno disminuye días después de la cefalea pero puede durar varios días o semanas después, subsecuentemente brotes de actividad theta y delta intermitente pueden persistir por más de un año, también se han podido encontrar puntas en un 8% de los pacientes con migraña 20. Smith y Winter21 encontraron anormalidades en el EEG en el 45% de los pacientes con migraña, estos consistían en brotes de actividad lenta y sharps transitorias.
Así también se ha observado una sensibilidad a la foto estimulación por encima de 20 Hz que ha sido considerada específica para la migraña en 95% de los pacientes migrañosos en comparación a pacientes con otras condiciones (p<0,0001)22. La hiperventilación puede incrementar la actividad epileptiforme, mientras que los ojos abiertos pueden abolirlos o atenuarlos. Menos frecuentemente se ha observado en la migraña con y sin aura una progresión a la epilepsia del lóbulo temporal, cuando aparecen en ambos casos, puntas temporo – occipitales o temporales anteriores23.
Un estudio comparativo de 27 niños de 5 – 14 años con migraña, utilizando como controles a sus padres, se observó anormalidades EEG en 3 de los padres en comparación a 13 de los niños con migraña, lo que sugiere que las alteraciones EEG son edad dependientes24.
OBJETIVOS
1. Determinar las características clínicas y EEG de los pacientes con migraña infantil.
2. Determinar el valor significativo de la asociación electro-clínica en la migraña infantil.
MATERIAL Y MÉTODOS
Es un estudio observacional y descriptivo. Se seleccionaron 52 pacientes de 4-14 años de edad, que asistieron ambulatoriamente al Servicio de Neurología del Hospital Miguel Grau de EsSalud durante el 2010. De los pacientes incluidos, por medio de un cuestionario estructurado se recogió los datos demográficos, las características de la cefalea, síntomas asociados y antecedentes familiares de migraña. En relación con el tipo de cefalea se recopilaron los diagnósticos de acuerdo con la Clasificación Internacional de las Cefaleas25, pero dada la baja frecuencia de Síndromes Periódicos y Equivalentes Migrañosos y para una mayor facilidad del análisis estadístico, se agrupó la migraña con aura y sin aura en forma conjunta.
Se les realizó un EEG de superficie en reposo bajo el sistema 10-20, con activaciones de foto-estimulación (FE) e hiperventilación (HV), durante el periodo interictal, contando para ello con un equipo computarizado de electroencefalografía marca Nihon Kohden de reciente generación, la prueba de EEG fue realizado por un técnico experimentado en el manejo del equipo y en la toma de trazados en niños; luego se revisó los trazados EEG de la base de datos del ordenador y posterior clasificación con fines del estudio.
Para el análisis estadístico mediante el programa SPSS 19,0, se analizó la media y dispersión de la media, para las variables cuantitativas y las frecuencias relativas y absolutas para las variables cualitativas. Para la comparación entre las características de la cefalea y alteraciones EEG con los distintos grupos etáreos y sexo se utilizó el χ2 de Pearson, con un valor estadísticamente significativo de p<0,05.
RESULTADOS
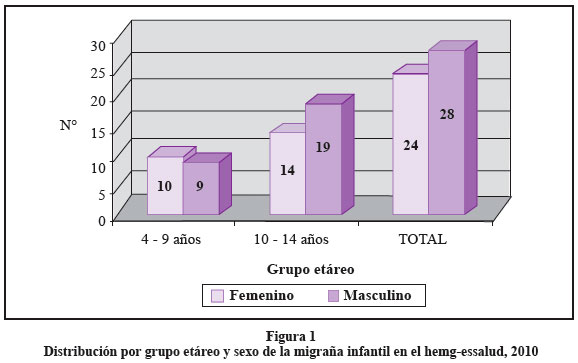
El promedio de edad de la población de estudio fue de 10,1 años (DE:+/- 2,9), el 53,8% de los pacientes fueron del sexo masculino, no hubo diferencias significativas de género en los grupos etáreos de 4 a 9 años y 10 a 14 años (Ver Figura1). Se realizaron estudios de TAC cerebral en 38 pacientes, el 92 % de ellos fueron normales y en solo 3 pacientes se observaron hallazgos no quirúrgicos como: higroma cerebral, megacisterna magna y quiste subaracnoideo.
El promedio de atención anual de los pacientes pediátricos con migraña fue de: 1,50 (DE +/- 1,04), dentro de un rango de 1 a 4 atenciones, el 50% de los pacientes fueron atendidos una sola vez. El 35,2 % de la población tuvo antecedentes familiares de migraña.
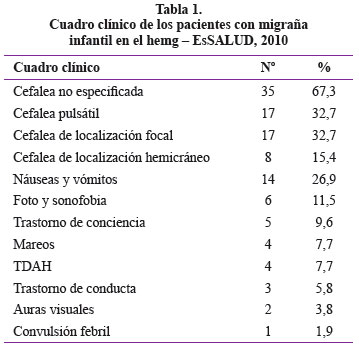
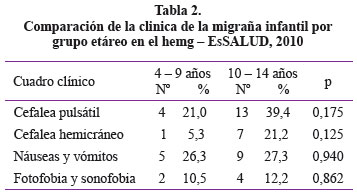
El 67,3% de las cefaleas fueron de características no especificas, el 32,7% fueron de tipo pulsátil, de localización en hemicráneo en el 15,4%, hubo náuseas y vómitos en el 26,9%, fotofobia y sonofobia en el 11,5% y solo auras visuales en el 3,8% de los casos (ver Tabla 1).
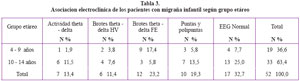
Los síntomas característicos de la migraña como: la cefalea pulsátil, cefalea de localización en hemicranea, nauseas, vómitos, fotofobia y sonofobia fueron predominantes en el grupo etáreo de 10 – 14 años pero no significativamente diferentes al compararlos con el grupo de 4 a 9 años (Ver Tabla 2).
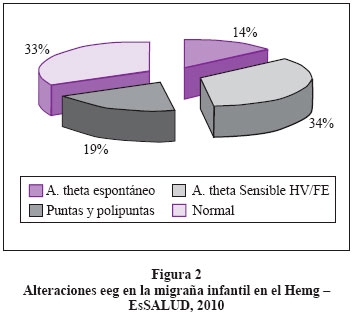
Las alteraciones EEG se caracterizaron por una lentificación focal o difusa en forma episódica y persistente en el 13,5%, brotes de actividad theta o delta de gran amplitud en forma generalizada o focal reactivas a la HV y FE en el 34,6%, Descargas epileptiformes interictales (DEI) caracterizados por puntas y poli puntas interictales en el 19,2%, y el EEG fue normal en el 32,7% (ver Figura 2).
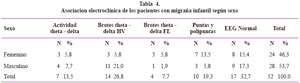
La asociación electro-clínica fue significativa para la población de 4-9 años reactiva a la FE (p=0,005) (Ver tabla 3.), los pacientes que presentaron brotes de actividad theta o delta reactivos a la HV fue significativamente mayor en el sexo masculino (p=0,03), y la presencia de Descargas Epileptiformes Interictales fueron mayores en el sexo femenino (p=0,046) (Ver Tabla 4).
DISCUSIÓN
Los estudios sugieren que aproximadamente el 5% de la población pediátrica ha tenido migraña y que el 20% de los niños con migraña desarrollan los ataques antes de los 5 años, el promedio de inicio de la migraña en los niños es de 7 años y en las niñas de 11años1; en el presente estudio se reportaron el inicio de los ataques de migraña tempranamente antes de los 5 años en el 7,6% y el promedio de inicio de la enfermedad en los niños fue de 10,2 años y en las niñas de 9,8 años, no existiendo una diferencia significativa entre ellos, el sexo masculino fue ligeramente más prevalente, sobre todo en el grupo etáreo de 10 – 14 años en comparación al sexo opuesto, que contrariamente no coinciden con la literatura con una mayor prevalencia de la migraña del sexo femenino a partir de los 11 años2, la menor prevalencia de migraña en menores de 5 años en el presente estudio en comparación a otros estudios, se debe probablemente a la existencia de variantes o equivalentes migrañosos no reconocidos o no reportados como manifestaciones de la migraña infantil en nuestro hospital.
El promedio de atencion ambulatoria anual de los pacientes con migraña infantil fue de 1,5 atenciones/año, bajo en comparación del número de atenciones anuales que pueda recibir un paciente adulto con migraña, debido a que las características de las cefaleas en los niños son de baja intensidad y pasan desapercibidos o no son tomados en cuenta por sus padres en un porcentaje de ellos1, 26. En el estudio el 35,2 % de la población tuvo antecedentes familiares en su mayoría relacionadas a la madre o familiares directos de la madre, una proporción baja en comparación a otros estudios que oscilan entre el 60 – 77,5% 27,28, probablemente debido a un subregistro de este dato en la historia clínica, siendo importante proporcionar cuestionarios clínicos dirigidos a los médicos tratantes o una mejor pesquisa de la sintomatología y antecedentes familiares de esta patología en nuestros hospitales.
Las características de la cefalea en el presente estudio, fueron de tipo inespecíficos en casi el doble en relación al carácter pulsátil de este y la localización focal ya sea frontal, temporal, parietal u occipital en forma bilateral fue igualmente más del doble que la localización en hemicráneo, contrario a las características y localización de la cefalea migrañosa usuales en la población adulta. Los hallazgos clínicos del presente estudio son compatibles a los criterios diagnósticos de la ICHD II, pero sin embargo son pobremente aplicables a los niños menores de 6 años29, en el presente estudio el 90 % de los pacientes menores de 6 años las características de su cefalea eran inespecíficas, por lo que se recomendaría usar otros criterios diagnósticos de utilidad en este grupo etáreo, como la osmofobia que demostró ser más específica que la sonofobia y fotofobia, que junto a los antecedentes familiares incrementarían la sensibilidad diagnóstica de la migraña y diferenciarlos de una cefalea tensional29,30. Las náuseas y los vómitos pueden ser de ayuda diagnóstica en niños con historia familiar de migraña y son más comunes en los niños mayores de 11 años31, situación que no se observó en el presente estudio en el que las náuseas y vómitos no fueron diferentes entre los grupos de 4-9 años y 10-14 años.
La actividad theta o delta reactivos a la FE e HV y un trazado EEG normal fueron los hallazgos predominantes en la población de estudio, siendo la asociación electro clínica significativa en el grupo de 4 – 9 años a la FE, en comparación al grupo etáreo de 10 – 14 años, estos resultados son congruentes a lo reportado en la literatura, pero sin embargo a pesar de los hallazgos en este y otros estudios similares, es discutible la evaluación EEG en los niños con cefalea, y de acuerdo a los Estándares de Calidad del Subcomité de la Academia Americana de Neurología y la Sociedad de Neurología Pediátrica Americana que concluyen: El EEG no es recomendada en la evaluación de rutina, así para definir o determinar una etiología o distinguir la migraña de otros tipos de cefalea. En los niños bajo evaluación por cefalea recurrente se pueden encontrar un EEG paroxismal, sin embargo el riesgo de crisis convulsiva es bajo32, similar conclusión se puede ver en los adultos, en el que la EEG no mostró un valor diagnóstico claro en la migraña y otras cefaleas, pero sin embargo en los niños se observa lo contrario, y considerando lo inespecífico de sus síntomas y la existencia de Síndromes Equivalentes Migrañosos, sería recomendable la utilización de este medio diagnóstico en una determinada población de pacientes con migraña infantil.
Igualmente con relación al uso de imágenes en pacientes con migraña es observada por la Academia Americana de Neurología, concluyendo: Las neuroimágenes no son una garantía para los pacientes con cefalea primaria (Ej. Migraña o crónicas), pero son usualmente indicadas para las secundarias, la diferencia entre ambas está dictaminada por las características de la cefalea, historia médica del paciente y examen neurológico, no indicando las neuroimágenes como rutina en niños con cefalea recurrente y examen neurológico normal33-35, En el presente estudio el 92 % de los estudios de TAC cerebral realizados fueron normales, a diferencia del 33 % de los EEG normales, con un 53 % de hallazgos anormales compuestos por descargas epileptiformes interictales y reactividad a la FE e HV, resultados comparables a otros estudios21, 36, sin considerar los costos directos de la migraña pediátrica derivados de los estudios diagnósticos, en los que la TAC cerebral supera 3 veces más a la EEG, en EsSalud37.
CONCLUSIONES
La clínica no difiere significativamente de estudios similares. Los hallazgos EEG se caracterizaron por la presencia de brotes de ondas theta de gran amplitud reactivos a la HV-FE además de DEI espontáneas. La asociación electro-clínica fue significativa a la FE e HV en la población de 4-9 años y en el sexo masculino respectivamente, siendo las DEI predominantes en el sexo femenino.
Estos fenómenos observados en el EEG podrían explicarse por la Depresión Cortical Propagada y alteraciones en el flujo sanguíneo cerebral, que ocurren principalmente en los pacientes con migraña y no exclusivamente en la migraña con aura y no solo en la fase aguda de la crisis. Así mismo la migraña y la epilepsia tienen varias similitudes sintomáticas, clínica y genética, que es conocido por mucho tiempo, en ocasiones el paciente puede tener un ataque migrañoso o una convulsión o en otras ambas, la comorbilidad puede explicarse a estados de hiperexitabilidad neuronal y las alteraciones electroencefalográficas son comunes en estos estados.
AGRADECIMIENTOS
A la Unidad de Estadística y Archivos del Hospital de Emergencias Miguel Grau de EsSalud, por su valiosa colaboración.
REFERENCIAS BIBLIOGRÁFICAS
1. Bigal ME, Arruda MA. Migraine in pediatric population – evolving concepts. Headache 2010; 50: 1130-1143.
2. Practice parameter: Evaluation of children and adolescents with recurrent headaches: Report of the Quality Standards Subcommittee of the American Academy of Neurology and the Practice Committee of the Child Neurology Society. Neurology 2002;59;490-498.
3. Goadsby PJ. Cortical Spreanding Depression – Better Understanding and more questions. 2007; J.Neurophysiol 97: 3827.
4. Dalkara T, Zervas NT, Moskowitz MA. From spreanding depression to the trigenimovascular system. Neurol. Sci. 2006 May; Suppl 2:S86-90.
5. Richter F, Lehmenkühler A. Cortical spreanding depression (CSD): a neurophysiological correlate of migraine aura. Schmerz. 2008 Oct; 22(5): 544-6, 548-50.
6. Barbiroli B, Montagna P, Cortelli P, Funicello R, Iotti S, Monari L, etal. Abnormal brain and muscle energy metabolism shown by 31P magnetic resonance spectroscopy in patients affected by migraine with aura. Neurology 1992; 42: 1209-14.
7. Montagna P, Cortelli P, Monari L, Pierangeli G, Parchi P, Lodi R, et al. 31P-magnetic resonance spectroscopy in migraine without aura. Neurology 1994; 44: 666-9.
8. Lauritzen M. Pathophysiology of the migraine aura. The spreading depression theory. Brain 1994; 117: 199-210.
9. Lian XY, Stringer JL. Astrocytes contribute to regulation of extracellular calcium and potassium in the rat cerebral cortex during spreading depression. Brain Res 2004; 1012: 177-84.
10. Gonzales de la Aleja J, Porta-Etessam j, et al. Fisiopatología de la migraña. Reflexiones sobre la hipótesis glutaminérgica. Rev. Neurol. 2006; 43 (8): 481-488.
11. Welch KM. Contemporary concepts of migraine pathogenesis. Neurology 2003; 61 (Suppl 4): S2-8.
12. Welch KM, DAndrea G, Tepley N, Barkley G, Ramadan NM. The concept of migraine as a state of central neuronal hyperexcitability. Neurol Clin 1990; 8: 817-28.
13. Silberstein SD. Migraine. Lancet 2004; 31: 381-91.
14. Schoenen J, Ambrosini A, Sandor PS, Maertens de Noordhout A. Evoked potentials and transcranial magnetic stimulation in migraine: published data and viewpoint on their pathophysiologic significance. Clin Neurophysiol 2003; 114: 955-72.
15. Ambrosini A, Schoenen J. The electrophysiology of migraine. Curr Opin Neurol 2003; 16: 327-31.
16. Afra J, Cecchini AP, De Pasqua V, Albert A, Schoenen J. Visual evoked potentials during long periods of pattern-reversal stimulation in migraine. Brain 1998; 121: 233-41.
17. Sánchez-Del Río M, Álvarez-Linera J. Functional neuroimaging of headaches. Lancet Neurol 2004; 3: 645-51.
18. Woods RP, Iacoboni M, Mazziotta JC. Brief report: bilateral spreading cerebral hypoperfusion during spontaneous migraine headache. N Engl J Med 1994; 331: 1689-92.
19. Parisi P. Why is migraine rarely, and not usually, the sole ictal epileptic manifestation?. Seizure. 2009 Jun; 18(5): 309-12.
20. Wessely P, Mayr N, Goldenberg G. EEG findings in complicated migraine. EEG EMG Z Elektroenzephalogr Elektromyogr Verwandte Geb 1985; 16:221– 26. 79.
21. Smyth VOG, Winter AL. The EEG in migraine. Electroenceph Clin Neurophysiol 1964; 16:194– 202. 80.
22. Golla FL, Winter AL. Analysis of cerebral responses to flicker in patients complaining of episodic headache. EEG Clin Neurophysiol 1959; 11:539– 49.
23. Kaplan, Peter W.; Fisher, Robert S. Imitators of Epilepsy (2nd Edition). New York, NY, USA: Demos Medical Publishing, Incorporated, 2004. p 45.
24. Ziegler DK, Wong G. Migraine in children: clinical and EEG studyof families. The possible relation to epilepsy. J. Epilepsia 1967; (8) 3: 171-187.
25. International Headache Society. The international classification of headache disorders: 2 ed. Cephalalgia 2004; 24: 9-160.
26. Sasmaz T, Bugdayci R, Ozge A, Karakelle A, Kurt O, Kaleagasi H (2004). Are parents aware of their schoolchildrens headache? Eur. J. Public Health 14(4):366-368.
27. Ozge A, Bugdayci R, Sasmaz T, , Kaleagasi H, Kurt O, Karakelle A, et al (2004). The sensitivity and specificity of the case definition in diagnosis of headache: a school-based epidemiological study of 5,562 children in Mersin. Cephalalgia 22: 791-798.
28. Hernandez – Latorre MA, Roig M (2000) Natural history of migraine in childhood. Cephalalgia 20: 573-579.
29. Balottin U, Termine C, Nicoli F, Quadrelli M, Ferrari-Ginevra O, Lanzi G (2005) Idiopathic headache in children under six years of age: a follow-up study. Headache 45; 705-715.
30. Corletto E, Dal Zotto L, Resos A, Trípoli E, Zanchin G, Bulfoni C et al (2008) Osmophobia in juvenil primary headaches. Cephalalgia 28: 825-831.
31. Eidlitz-Markus T, Gorali O, Haimi-Cohen Y, Zeharia A (2008). Symptoms of migraine in the paediatric population by age Group. Cephalalgia 28: 1259-1263.
32. Quality Standards Subcommittee of the American Academy of Neurology (1995) Practice parameter: the electroencephalogram in the evaluation of headache (summary statement). Report of the Quality Standards Subcommittee of the American Academy of Neurology. Neurology 1411– 1413.
33. Quality Standards Subcommittee of the American Academy of Neurology (1994) Practice parameter: the utility of neuroimaging in the evaluation of headache in patients with normal neurologic examinations (summary statement). Report of the Quality Standards Subcommittee of the American Academy of Neurology. Neurology, 1353– 1354.
34. Silberstein, S.D. (2000) Practice parameter: evidence-based guidelines for migraine headache (an evidence-based review): report of the Quality Standards Subcommittee of the American Academy of Neurology. Neurology, 754–762.
35. Lewis, D.W., Ashwal, S., Dahl, G. et al. (2002) Practice parameter: evaluation of children and adolescents with recurrent headaches: report of the Quality Standards Subcommittee of the American Academy of Neurology and the Practice Committee of the Child Neurology Society. Neurology, 490–498.
36. Uri Kramer, Yoram Nevo, Miriam. Neufeld, Shaul Harel. (1994) The value of EEG in children with chronic headaches. Brain and Development 16: 304-308.
37. Pérez Galdós P. (2010) Costo médico directo de la epilepsia en la población hospitalaria del Hospital III Miguel Grau de EsSalud. Acta Med. Per. 27(1): 37-42.
CORRESPONDENCIA
Proel Pérez Galdós.
Recibido: 02/06/11
Arbitrado: Sistema por pares
Aprobado: 01/07/11