Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta Médica Peruana
versión On-line ISSN 1728-5917
Acta méd. peruana v.29 n.1 Lima ene./mar. 2012
Reporte de Caso
Parasitosis delirante: Sinergia entre psiquiatría y otras especialidades
Delusional parasitosis: Synergy between psychiatry and other medical specialties
Lizardo Cruzado 1, Renzo Paima Ríos2
1. Médico Psiquiatra. Facultad de Medicina Alberto Hurtado. Universidad Peruana Cayetano Heredia. Instituto Nacional de Salud Mental Honorio Delgado - Hideyo Noguchi. Lima, Perú.
2. Médico Residente de Psiquiatría. Universidad Peruana Cayetano Heredia. Instituto Nacional de Salud Mental Honorio Delgado - Hideyo Noguchi. Lima, Perú.
RESUMEN
La Parasitosis Delirante es un trastorno psiquiátrico infrecuente en el que los pacientes afectados sufren la convicción de hallarse dérmicamente infestados pese a la evidencia médica contraria. Estos pacientes usualmente consultan a médicos especialistas en dermatología o infectología y su adherencia al abordaje y tratamiento psiquiátrico es precaria. Presentamos un caso ilustrativo y revisamos algunos tópicos relacionados con el manejo de esta patología donde se impone la sinergia entre psiquiatría y otras especialidades.
Palabras Clave: Deluciones, alucinaciones, trastornos paranoides, trastornos psicóticos.
SUMMARY
Delusional parasitosis is a rare psychiatric disorder in which patients suffer from a fixed conviction of being infested by parasites despite contrary medical evidence. These patients usually consult with dermatology or infectious diseases medical specialists and their adherence to psychopharmacological treatment is poor. We present an illustrative case here and review some topics related to this pathology's approach, which requires synergy between psychiatry and other medical specialties.
Keywords: Delusions, hallucinations, paranoid disorders, psychotic disorders.
INTRODUCCIÓN
La parasitosis delirante (PD) es una psicosis caracterizada por la idea delirante que el individuo afectado tiene de estar infestado con diminutas criaturas vivientes sin haber evidencia médica alguna para ello. Recientemente se ha propuesto modificar el nombre de parasitosis delirante por el más abarcativo de infestación delirante 4 dado que los pacientes se quejan no sólo de parásitos sino de bacterias o virus y hasta fibras inanimadas como en la supuestamente novísima enfermedad de Morgellons .
Ekbom en 19386 delineó el cuadro clínico usual: más frecuente en mujeres, sobre todo a partir de la quinta y sexta década de vida, donde el delirio se refiere a piel o mucosas (ectoparasitosis) y es acompañado de anomalías de la percepción táctil. En su metaanálisis de 1 223 casos reportados en un siglo, Trabert 7 halló que la PD primaria (es decir, no debida a organicidad u otro trastorno psiquiátrico) conglomera al 40% de los pacientes afectados y es individualmente la causa más prevalente de PD.
Se asume que la PD es un trastorno raro (incidencia de 20 por millón)2 aunque, como la mayoría de casos son reportados por psiquiatras, los especialistas menos consultados por estos pacientes, habría un sesgo: según cálculos de otros profesionales existirían entre 100 000 y 250 000 casos de PD en los Estados Unidos de América actualmente.
Presentamos un caso ilustrativo de PD con el fin de comentar aspectos de su abordaje como una sinergia entre la psiquiatría y otras especialidades.
CASO CLÍNICO
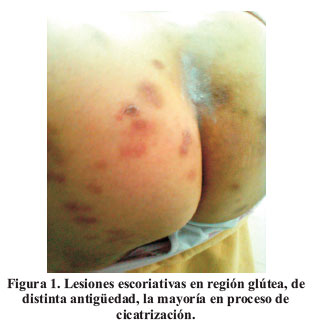
Mujer de 60 años, conviviente, procedente de Lima. Desde hace cuatro años ha sentido picazón en distintas partes de su piel, lo que explica por la presencia de gusanos que un perro le habría contagiado. En el último año su sensación de prurito aumentó y ella se aplicó localmente agua caliente, sal, limón y lejía; intentando además extraer los supuestos parásitos, se hincaba la piel con una pinza y así produjo múltiples excoriaciones, varias inflamadas e infectadas.
La paciente restringió sus visitas a familiares por temor a contagiarlos. Consultó diversos médicos llevando un recipiente con sus gusanos que sólo eran detritus dérmicos. Finalmente acudió a médico dermatólogo quien diagnosticó dermatitis artefacta complicada con piodermitis y prescribió antibiótico tópico y un preparado magistral; luego de dos meses se observó evidente mejoría de las lesiones y fue referida para atención psiquiátrica.
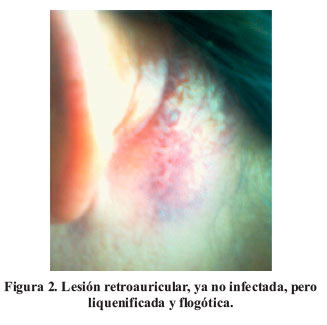
Al examen encontramos a una mujer ansiosa, con afecto congruente, habla atropellada y discurso centrado en sus delirios de parasitación; mencionaba ideas suicidas sin plan si no llegaba a curarse. No presentaba alteraciones formales del lenguaje ni pensamiento esquizofrénico. Describía intenso prurito dérmico a predominio de zonas periauriculares, cervical, abdominal e interglútea, donde verificamos lesiones escoriativas y flogóticas de diversa antigüedad. Ver Figura 1 y Figura 2.
Su examen neurológico no mostró anomalías al igual que los exámenes de laboratorio (citometría, bioquímica sanguínea, perfil hepático, lipídico y tiroideo, VDRL, Elisa VIH) y tampoco la tomografía axial cerebral, electroencefalograma y biopsia de piel. No se encontró deterioro cognitivo. La paciente poseía rasgos de personalidad obsesiva y ansiosa. Al descartarse etiología orgánica se le diagnosticó un trastorno de ideas delirantes e inició tratamiento con risperidona 3 mg. diarios. A lo largo de seis meses la respuesta fue parcialmente favorable con clara disminución de la intensidad delirante, de la pseudopercepción táctil y de las conductas autolesivas.
DISCUSIÓN
La primacía del elemento delirante o alucinatorio táctil en la patogenia de la PD es controversia académica: usualmente se acepta la coexistencia de ambos fenómenos7. Adicionalmente se ha resaltado la imposibilidad de dirimir la naturaleza, alucinatoria o no, de la disestesia táctil pues no existe un objeto externo y público a contrastar (como en la visión o la audición) 8. La gran mayoría de pacientes con PD se inflige lesiones en zonas corporales accesibles -con el propósito delirante de eliminar su infestación- lo que origina un círculo vicioso confirmatorio del delirio pues las lesiones fícticias son exhibidas como pruebas de la parasitosis2,3,7. Otro dato semiológico clásico es el signo de la caja de fósforos en que el paciente muestra sus parásitos capturados aunque en realidad son pelusas o residuos dérmicos: este signo no es patognomónico 9 y se reputa como ilusión óptica10. El desarrollo posterior de síntomas depresivos y hasta ideación suicida es frecuente1-3 (llegando en casos hasta la automutilación 11, así como el aislamiento social. La frecuencia de psicosis inducida entre los pacientes con PD supera el 15% .
Estudios sobre metabolismo cerebral y neurotransmisión dopaminérgica en pacientes con PD han demostrado disturbios del circuito fronto-estriado-tálamo-parietal12. allí donde se procesan cogniciones, se tamizan aferencias sensoriales y se sustenta la percepción corporal. Estos hallazgos brindan asidero a la efectividad de los antipsicóticos en el tratamiento de la PD por su acción antidopaminérgica13. Sin embargo, la carencia de conciencia de enfermedad por parte de los pacientes les hace rechazar la atención psiquiátrica y dificulta la adherencia al tratamiento prescrito.
La preferencia por el neuroléptico de alta potencia pimozide como farmacoterapia de la PD ha quedado relegada pues diversos estudios reportan efectividad de otros antipsicóticos a dosis relativamente bajas, incluyendo los atípicos, en numerosos casos de PD y sin el riesgo del pimozide de alargar el intervalo QT -riesgo más frecuente en personas de edad avanzada como las que padecen PD-13. En nuestro caso prescribimos risperidona, el antipsicótico atípico más accesible en nuestro medio, con efecto terapéutico positivo.
Los pacientes con PD consultan reiteradamente a especialistas en dermatología e infectología de donde, al descartarse una auténtica infección, son derivados a consulta psiquiátrica -que usualmente los pacientes rechazan-1,2,7. Ahora bien, aunque huelga decirlo, la administración de un antipsicótico y su efecto benéfico no requieren a priori un consenso sobre el diagnóstico entre el médico y su paciente 5. De hecho, la obstinación en defender el diagnóstico psiquiátrico de parasitosis delirante suele conspirar contra el desarrollo de la alianza terapéutica donde es prioritario validar la dolencia del paciente y las consecuencias sobre su vida diaria. Ver Tabla 1.
Como nuestro caso ilustra, es imprescindible atender las condiciones comórbidas del paciente (generales y dermatológicas) lo que podría redundar inclusive en una atenuación parcial de la convicción delirante -al cortar el círculo vicioso de picor, rascado y autolesiones- y, por consiguiente, en una mejor aceptación de la atención psiquiátrica15. Recuérdese que el problema raigal en el manejo de la PD no es la respuesta al tratamiento sino la aceptación del mismo, y que el objetivo no es la abolición total del contenido delirante sino restaurar la funcionalidad del paciente.
El metanálisis de Trabert mostró que hasta 50% de casos de PD lograba remisión completa durante el periodo de observación y catamnesis. Ello desvirtúa la concepción acostumbrada de la PD como una patología irreversible y de pobre pronóstico7. Esto, aunado al reporte de experiencias valiosas de colaboración entre psiquiatría y dermatología y otras especialidades2,16, permite delinear una perspectiva distinta en el manejo de pacientes con esta tal vez no tan infrecuente patología.

AGRADECIMIENTO
Al Dr. César Ramos A. por facilitarnos datos clínicos sobre el presente caso.
REFERENCIAS BIBLIOGRÁFICAS
1. Hinkle NC. Ekbom Syndrome: A delusional condition of bugs in the skin. Curr Psychiatr Rep 2011;13:178-186.
2. Freudenmann R, Lepping P. Delusional infestation. Clin Microbiol Rev 2009;22:690-732.
3. Bourgeois ML. Delusional cutaneous parasitosis. Ekbom's síndrome. Ann Med Psychol 2011;169:143-148.
4. Bewley AP, Lepping P, Freundenmann WR, Taylor R. Delusional parasitosis: time to call it delusional infestation. Br J Dermatol 2010; 163: 1-2.
5. Freudenreich O, Kontos N, Tranulis C, Cather C. Morgellons disease, or antipsychotic-responsive delusional parasitosis, in an HIV patient: Beliefs in the age of the internet. Psychosomatics 2010;51: 453-457.
6. Ekbom KA. The pre-senile delusion of infestation. Hist Psychiatry 2003;14:232-255.
7. Trabert W. 100 years of delusional parasitosis. Meta-analysis of 1,223 case reports. Psychopathology 1995;28:238-46.
8. Berrios GE. Tactile hallucinations: conceptual and historical aspects. J Neurol Neurosurg Psychiatry 1982;45:285–93.
9. Freudenmann RW, Kölle M, Schönfeldt-Lecuona C, Dieckmann S, Harth W, Lepping P. Delusional parasitosis and the matchbox sign revisited: The international perspective. Acta Derm Venereol 2010;90:517-519.
10. Vidal-Castro C, Rejón-Altable C, Sierra-Acín AC. Percepción y pensamiento en los delirios de infestación. Actas Esp Psiquiatr 2006;34:140-143.
11. Goi PD, Scharlau CT. Síndrome de Ekbom acompanhada de automutilação. Rev Psiquiatr RS.2007;29:97-99.
12. Freudenmann RW, Kölle M, Huwe A, et al. Delusional infestation: Neural correlates and antipsychotic therapy investigated by multimodal neuroimaging. Prog Neuropsychopharmacol Biol Psychiatry 2010;34:1215-1222.
13. Lepping P, Russell I, Freudenmann RW. Antipsychotic treatment of primary delusional parasitosis: Systematic review. Br J Psychiatry 2007;191:198-205.
14. Mick RL, Rosen DH, Smith RC. Delusions of parasitosis: Healing impact of the physician-patient relationship. Psychosomatics 1987;28:596-598.
15. Berrios GE. Delusional parasitosis and physical disease. Compr Psychiatry 1985; 26: 395-403.
16. Rodríguez-Cerdeira C, Pera JT, Arenas R. El síndrome de Ekbom: un trastorno entre la dermatología y la psiquiatría. Rev Colomb Psiquiat 2010;39:440-447.
CORRESPONDENCIA
Renzo Paima Ríos













