Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta Médica Peruana
versión On-line ISSN 1728-5917
Acta méd. peruana v.29 n.1 Lima ene./mar. 2012
Artículo de opinión
Colegio Médico del Perú: Propuesta de Reforma de la Salud Mental en el Perú
A proposal by the Peruvian College of Physicians for Reforming Mental Health Care in Peru
Enrique Bojórquez Giraldo 1,2, Óscar Chacón Antezana 1,2 , Giovany Rivera Ramírez 1,2, Guery Donadío 1,2, Santiago Stucchi Portocarrero 1,2, Ciro Sihuas Meza 1,2, Marcelina Rosas 1,2, Ana María Llanos 1,2
1. Médico Psiquiatra.
2. Comite de Salud Pública 2010-2011. Sub comité de Salud Mental 2010-2011. Colegio Médico del Perú, Lima, Perú.
RESUMEN
Dado que los trastornos neuropsiquiátricos constituyen la primera causa de carga de enfermedad en nuestro país y que ello se traduce en altas tasas de prevalencia en la población general; y frente a lo cual paradójicamente el Estado no ha asumido su responsabilidad; se plantea la necesidad de impulsar un proceso de reforma de la salud mental que tenga como ejes fundamentales: 1) La asunción por parte del MINSA de su rol rector de la salud mental, priorizándolo como política pública, contando para ello con un Órgano de Dirección de Salud Mental; 2) Reestructuración de la atención psiquiátrica ligándola a la Atención Primaria de Salud en los marcos de los sistemas locales de salud que permita la promoción de modelos alternativos centrados en la comunidad y dentro de sus redes sociales, 3) Salvaguarda de la dignidad personal y los derechos humanos de los usuarios; 4) Modernización de las actuales instituciones psiquiátricas del más alto nivel cambiando su rol hegemónico actual a otro de subespecialización, asesoría, docencia e investigación. Todo esto dentro de un marco de equidad, universalidad, solidaridad, accesibilidad, participación, calidad y eficiencia.
Palabras clave: Salud mental, reforma de la atención de la salud.
SUMMARY
Since neuropsychiatric disorders are now the first component of disease burden in Peru, translating this into high prevalence rates for these conditions; and considering that - paradoxically - the Government has not assumed its responsibility, there is a need for proposing a reform of mental health management considering these fundamental aspects: 1) The Ministry of Health must assume its responsibility prioritizing mental health as a public health policy, creating a General Direction for Mental Health; 2) Psychiatric care must be restructured, joining forces with primary health care within the local health systems so that alternative community-centered models may be promoted within their social scope; 3) Personal dignity and human rights of every subject must be preserved; 4) Modernization of the current psychiatric institutions, changing their current hegemonic role to a superspecialization role, including advisory, teaching, and research. All of these aspects must be carried out within a, equity, universality, solidarity, accessibility, participation, quality, and efficiency framework .
Keywords: Mental health, health care reform
JUSTIFICACIÓN DE LA PROPUESTA
Además, del hecho obvio de la importancia de la salud mental como parte indesligable de la salud integral, que justificaremos luego, el motivo principal de este trabajo tiene que ver con la necesidad de fijar la posición institucional del Colegio Médico en relación a la Reforma de la Salud Mental en el país.
DEFINICIÓN Y ÁMBITO DE SALUD MENTAL
La OMS, ha definido a la salud mental como el estado de bienestar que permite a cada individuo realizar su potencial, enfrentarse a las dificultades usuales de la vida, trabajar productiva y fructíferamente y contribuir con su comunidad .
En ese contexto, la problemática de salud mental incluye no sólo los trastornos mentales sino también, problemas psicosociales graves (como diversos tipos de violencia), y desviaciones conductuales serias. Desde esta perspectiva, el quehacer en salud mental lo constituye no sólo la población que presenta morbilidad psiquiátrica, sino fundamentalmente, la que se denomina población sana.
ATENCIÓN PRIMARIA DE SALUD Y SALUD PARA TODOS
La Atención Primaria de Salud (APS) se define como la estrategia para lograr la meta social de Salud para Todos. El modelo de APS promovido en la Declaración de Alma- Ata en 1978 y renovado 25 años después es un punto de referencia clave para el desarrollo de la atención de salud mental en el país.
Un sistema de salud basado en la atención primaria permite acercar los recursos de salud a los ciudadanos y se ha mostrado como un sistema eficiente para dar una atención de calidad. Tal como se ha demostrado reiteradamente un 90% de los problemas de salud mental pueden llegar a este nivel de atención primaria si el mismo está accesible a los ciudadanos.
Qué es la atención primaria de salud?
Es una forma conceptual y orgánica para encarar los factores causales de los problemas de la salud para alcanzar la meta Salud para Todos. Según la OPS, Es la asistencia esencial, basada en métodos y tecnologías prácticos, científicamente fundados y socialmente aceptables, puesta al alcance de todos los individuos y familias de la comunidad, mediante su plena participación, y a un costo que la comunidad y el país puedan soportar, en todas y cada una de las etapas de su desarrollo, con espíritu de auto responsabilidad y autodeterminación .
Es un proceso social y político; en el cual las decisiones están en manos de la propia población, con el apoyo de la información objetiva que los recursos humanos sectoriales pueden ofrecer sin imposiciones. APS debe ser cuidado integral, orientada a las causas profundas de los problemas y sin exclusiones y, como derecho de los pueblos. APS es parte integrante tanto del sistema nacional de salud, del que constituye la función central y el núcleo principal; como del desarrollo social y económico global de la comunidad. La APS, no es pues un programa especial, independiente, barato y paralelo de los demás programas de salud. No es el nivel más periférico, o el primer nivel de un sistema de salud sectorial o institucional y que depende de otros niveles tradicionales y burocráticos
La OPS/OMS , plantea que hay una agenda inconclusa en el tema de la APS, por lo que se requiere completar su implementación, allí donde este proceso haya fallado o no se haya dado; y para ello plantea las siguientes estrategias:
- Garantizar el derecho de todos los ciudadanos a la salud y al acceso universal.
- Fortalecer la APS para afrontar los nuevos desafíos.
- Incorporar la APS en una agenda más amplia de equidad y desarrollo humano.
No hay salud sin salud mental
En 1997 y 2001, la OPS abordó el tema de la salud mental y emitió resoluciones en las que se instaba a los estados miembros a incluir la salud mental entre sus prioridades y a intensificar las actividades en esta esfera.
En el 2001, la OMS dedicó el Informe sobre la Salud en el Mundo a la salud mental e impulsó las actividades destinadas a colocar este tema en el programa político mundial, y tanto la OPS como la mayoría de los estados miembros participaron en estos esfuerzos.
Posteriormente, los países de la región aprobaron la Agenda de Salud para las Américas 2008-2017 , con la intención de orientar la acción colectiva de los actores nacionales e internacionales interesados en contribuir a mejorar la salud de la población. En la Agenda se definen áreas de acción en las que figura la salud mental.
En el 2008, la OPS aprobó el Plan Estratégico 2008- 2012 , en la cual el Objetivo 3 se centra en la prevención y reducción de la carga de enfermedad, las discapacidades y las defunciones prematuras causadas por las enfermedades crónicas no transmisibles, los trastornos mentales, la violencia y los traumatismos.
Dentro de este marco, la OMS en el 2008 lanzó un programa para fortalecer el componente de Salud Mental en APS con la idea de disminuir la brecha de atención. Este programa se denomina Programa de Acción para Superar las Brechas en Salud Mental: mejora y ampliación de la atención de los trastornos mentales, neurológicos y por uso de sustancias de la OMS (mhGAP por sus siglas en inglés) .
Posteriormente, la OPS en octubre del 2009, lanza la Estrategia y Plan de Acción sobre Salud Mental de la OPS 2010 – 2019 , que constituye un avance cualitativo importante al enmarcar el desarrollo del modelo comunitario en la Región.
LA REFORMA DE LA SALUD
La reforma de la salud mental no puede verse al margen de la reforma de la salud en general. Dentro de esta perspectiva, actualmente un paradigma prevalente es el considerar la salud dentro del contexto de lo que se denomina: Desarrollo humano sostenible. Este se define como un proceso de crecimiento económico, que tiene a la persona humana como eje, sujeto y objeto de sus acciones, lo que exige que prevalezca la equidad social, que se rescaten los derechos de los grupos humanos marginados, que se fomente su autonomía y se amplíen sus oportunidades.
Este giro conceptual dirige las economías a la satisfacción de las necesidades humanas y persigue recombinar las fuerzas del estado, la sociedad civil y el mercado. En este paradigma se consideran cinco elementos: La salud, el crecimiento económico, un medio ambiente sin riesgos, la educación y la libertad y la democracia. A su vez se basa en los principios de equidad y eficiencia.
Es dentro de este contexto en el que hay que entender el proceso de la reforma en el Sector Salud y el papel que juega en el la Salud Mental.
Lamentablemente, en el caso de nuestro país, la reforma de la salud es aun un camino por recorrer. Esto a pesar que normativamente ha habido avances al respecto; así por ejemplo en el 2002 se publica el documento Lineamientos de política sectorial 2002-2012 ; que plantea como ejes de política lo siguiente:
- Promoción de la salud y prevención de la enfermedad.
- Extensión y universalización del aseguramiento en salud
- Suministro y uso racional de medicamentos.
- Gestión y desarrollo de recursos humanos.
- Sistema coordinado y descentralizado de salud.
- Nuevo modelo de Atención Integral de Salud.
- Modernización del MINSA y fortalecimiento de su rol conductor .
- Financiamiento orientado a los sectores más pobres.
- Democratización de la salud.
- Como vemos, ello da un marco interesante para la reforma en salud y en salud mental, pero estos ejes de política no se han implementado o se han implementado parcialmente.
REFORMA DE LA SALUD MENTAL
Antecedentes de la Reforma en la Región.
La preocupación por acercar los servicios de salud mental a la población y mejorar la calidad de sus prestaciones es antigua y siempre ha estado presente en la historia de la psiquiatría; sin embargo, en nuestros tiempos, y a nivel de la región de las Américas, un hito fundamental en esta dirección es la denominada Declaración de Caracas: Reestructuración de la atención psiquiátrica en América Latina , adoptada en Caracas, Venezuela, el 14 de noviembre de 1990 por la Conferencia sobre la Reestructuración de la Atención Psiquiátrica en América Latina dentro de los Sistemas Locales de Salud (SILOS) convocada por la Organización Mundial de la Salud/ Organización Panamericana de la Salud (OPS/OMS).
Este documento se plantea como principios: la transformación del actual modelo de atención, asegurar el respeto a los Derechos Humanos de los pacientes; y una atención en la comunidad de buena calidad.
Este importante documento declara en lo sustancial lo siguiente:
- Que la reestructuración de la Atención Psiquiátrica ligada a la Atención Primaria de Salud en los marcos de los Sistemas Locales de Salud permite la promoción de modelos alternativos centrados en la comunidad y dentro de sus redes sociales.
- Que la reestructuración de la Atención Psiquiátrica en la Región implica la revisión crítica del papel hegemónico y centralizador del hospital psiquiátrico en la prestación de servicios.
- Que los recursos, cuidados y tratamientos provistos deben salvaguardar, invariablemente, la dignidad personal y los derechos humanos y civiles; basarse en criterios racionales y técnicamente adecuados; y propender a la permanencia del enfermo en su medio comunitario.
- Que las legislaciones de los países deben ajustarse de manera que aseguren el respeto de los derechos humanos y civiles de los enfermos mentales; y promuevan la organización de servicios comunitarios de salud mental que garanticen su cumplimiento.
- Que la capacitación del recurso humano en Salud Mental y Psiquiatría debe hacerse apuntando a un modelo cuyo eje pasa por el servicio de salud comunitaria y propicia la internación psiquiátrica en los hospitales generales, de acuerdo con los principios rectores que fundamentan esta reestructuración.
Posteriormente, en Brasil, la OPS y la OMS, convocaron a la Conferencia Regional para la Reforma de los Servicios de Salud Mental: 15 años después de Caracas, en Noviembre del 2005, con el fin de evaluar los desarrollos producidos desde 1990. De dicha conferencia resulta el documento Principios de Brasilia. Principios Rectores para el Desarrollo de la Atención en Salud Mental en las Américas ; que advierte que los servicios de salud mental deben afrontar nuevos desafíos técnicos y culturales que se han hecho más evidentes en estos quince años, tales como: la vulnerabilidad psicosocial, el aumento de la mortalidad y de la problemática psicosocial de la niñez y adolescencia, el aumento de la demanda de servicios por parte de la sociedad que facilite el abordaje precoz de la conducta suicida y del abuso de alcohol; y el aumento creciente de las diferentes modalidades de violencia. Por ello reiteran la validez de los principios rectores señalados en la Declaración de Caracas con relación al papel central que corresponde a la protección de los derechos humanos y las libertades fundamentales de las personas afectadas por trastornos mentales; y la necesidad de establecer redes de servicios comunitarios que reemplacen los hospitales psiquiátricos y aseguren:
- La provisión de adecuada atención integral y multidisciplinaria de las personas con trastornos psiquiátricos y en situaciones de crisis, incluyendo cuando sea necesario la admisión en hospitales generales.
- La formulación de respuestas que prevengan el surgimiento de nuevas generaciones de personas enfermas afectadas por trastornos psiquiátricos de larga evolución y discapacidad psicosocial.
- El establecimiento de vínculos sólidos con los servicios de Atención Primaria de Salud con alta capacidad resolutiva.
- La participación de usuarios y familiares en la planificación y desarrollo de los programas y servicios de Salud Mental.
- La concertación de acciones con los diferentes actores sociales a fin de mejorar el estado de salud mental de la población.
En octubre del 2008, la OMS presentó el Programa de acción para superar las brechas en salud mental. Mejora y ampliación de la atención de los trastornos mentales, neurológicos y por abuso de sustancias (mhGAP, por sus siglas en inglés) . Este programa se basa en las mejores pruebas científicas disponibles y ofrece un conjunto de estrategias y actividades para ampliar y mejorar la atención de las personas con trastornos mentales, neurológicos y por abuso de sustancias.
Posteriormente, en septiembre del 2009 el Consejo Directivo de la OPS/OMS aprobó, por primera vez, una Estrategia y plan de acción sobre salud mental que ofrece guías y pautas claras y viables para enfrentar la problemática de salud mental.
En él se enmarca el desarrollo del modelo comunitario en la región dentro de 5 áreas estratégicas:
- Formulación y ejecución de políticas, planes y leyes.
- Promoción de la salud mental y prevención de trastornos psíquicos, con énfasis en desarrollo psicosocial de la niñez.
- Prestación de servicios de salud mental centrados en la APS.
- Fortalecimiento de los recursos humanos.
Más recientemente, la OPS/OMS, con el co-auspicio del Gobierno de Panamá, convocó la Conferencia Regional de Salud Mental , en la Ciudad de Panamá los días 7 y 8 de octubre del 2010. La conferencia emite el documento Consenso de Panamá, que declara que habiendo transcurrido 20 años desde la celebración de la Conferencia Regional para la Reestructuración de la Atención Psiquiátrica, en Caracas; y que si bien muchos han sido los avances logrados por los países, aún persisten serias limitaciones, en cuanto a la implementación efectiva de políticas y planes nacionales de salud mental, así como de legislaciones que sean consistentes con los instrumentos internacionales de derechos humanos; por lo que llaman a los gobiernos y demás actores nacionales a:
- Impulsar la implementación de la Estrategia y plan de acción sobre salud mental, adaptándolo a las condiciones particulares de cada país.
- Fortalecer el modelo de atención comunitaria en salud.
- Reconocer como un objetivo esencial la protección de los derechos humanos de los usuarios de los servicios de salud mental.
- Identificar en los escenarios nacionales los desafíos actuales y emergentes que demandan una respuesta apropiada por parte de los servicios de salud mental.
- Incrementar la asignación de recursos a los programas y servicios de salud mental y a lograr una equitativa y apropiada distribución de los mismos.
Por último, no debe dejarse de tomar en cuenta al plantear la reforma de la salud mental, los aportes que provienen del avance extraordinario de las neurociencias, la psicofarmacología, las ciencias de la conducta, las ciencias sociales, la farmacoeconomía, la administración y gestión de los servicios de salud; las cuales deben ser incorporadas en la construcción de una moderna visión de la salud mental.
Antecedentes de la reforma en el Perú
La historia de la asistencia psiquiátrica en el Perú tiene sus orígenes en el Hospital de San Andrés fundado a mediados del siglo XVI, el cual desde sus inicios dispuso una enfermería para aquellos perturbados de la mente, que la sociedad limeña quería eliminar ; prontamente aquel servicio recibiría la denominación de loquería. A principios del siglo XIX, toda la atención para enfermos mentales en el país se limitaba a las loquerías del Hospital de San Andrés (para varones) y del Hospital de Santa Ana (para mujeres). Las condiciones lamentables a las que se había llegado en aquellos lugares, elevaron voces de protesta que clamaron por un trato menos degradante. Miguel De los Ríos, por ejemplo, denunció que los pobres enfermos eran considerados como en tiempo de la colonia: encerrados en inmundos calabozos o sujetos con cadenas a los muros, sufrían el maltrato de guardianes convencidos de que la agresión era el mejor procedimiento para dominar a los agitados, a los indisciplinados y para todos aquellos que perturbaran la tranquilidad de la casa o de sus cuidadores .
Fue en ese contexto que hizo su aparición la figura reformadora de José Casimiro Ulloa. Imbuido de los ideales de Philippe Pinel, Ulloa inició una campaña a favor de los alienados, gracias a la cual fue construido en 1859, el Hospital de la Misericordia más conocido a la postre como Hospicio de Insanos o Manicomio del Cercado, a cuyas instalaciones fueron trasladados todos los internos de las loquerías, y en el que debían aplicarse los principios de un tratamiento humanitario.
No pasó mucho tiempo, sin embargo, para que el nuevo establecimiento mostrara sus deficiencias. Sucesivos informes del mismo Ulloa, y luego de Manuel Muñiz , pusieron en evidencia una infraestructura demasiado estrecha para la creciente demanda y un olvido de los principios fundacionales, que llevó a la necesidad de otro cambio. Así, en 1918 fue abierto el Asilo Colonia de la Magdalena, que recibió a todos los asilados del Manicomio del Cercado. La tesonera labor de Baltazar Caravedo Prado, Hermilio Valdizán Medrano y Sebastián Lorente Patrón, los nuevos reformadores de la asistencia psiquiátrica-, aunada al valioso apoyo del filántropo Víctor Larco Herrera, de quien el nuevo hospital adoptaría poco después su epónimo, posibilitaron una asistencia médica renovada y el retorno a un trato humanitario.
Lamentablemente, el centralismo y la visión puramente asilar de las dolencias mentales, llevaron al único hospital psiquiátrico del país, en las siguientes décadas, al colapso. Son numerosos los reportes e informes de la deplorable situación a la que llegaría el Hospital Víctor Larco Herrera en algún momento, sobrepoblado y carente de las condiciones mínimas para la mantención de sus internos . La posterior aparición de servicios de psiquiatría en hospitales generales, así como la fundación del Hospital Hermilio Valdizán (en 1961) y del Instituto Nacional de Salud Mental Honorio Delgado Hideyo Noguchi (en 1982), significaron sin duda una importante contribución a la labor psiquiátrica nacional.
Ya en la década del 90, es de resaltar dos hechos; por un lado, las propuestas que desde la Dirección de Salud Mental del MINSA intenta impulsar Mariano Querol, acorde a la Declaración de Caracas y que lamentablemente se frustra al no ser ratificado en el cargo; y por otro lado, el proceso de reestructuración, humanización y modernización del Hospital Víctor Larco Herrera impulsado por Enrique Bojórquez y Carlos Bromley, y que también, lamentablemente se frustra al no ser seguido y profundizado por las gestiones posteriores .
Ya en esta última década, es de resaltar la aprobación de una serie de documentos normativos, que han significado avances importantes desde el punto de vista doctrinario; pero que han sido escasamente implementados, pues no han logrado ser prioritarios en el accionar del sector y tampoco han logrado financiación. Así, en lo que corresponde a políticas y planes, en el 2004 se aprobaron los Lineamientos para la Acción en Salud Mental y la Estrategia Sanitaria de Salud Mental y Cultura de Paz ; y en el 2006 se aprobó el Plan Nacional de Salud Mental . Posteriormente, de acuerdo a lo planteado en el Plan, el nuevo ROF del MINSA consideró en su estructura orgánica la Dirección Ejecutiva de Salud Mental, pero a pesar de ello no ha sido implementado hasta hoy, según las autoridades por falta de presupuesto, pero en realidad por falta de voluntad política. Los Lineamientos para la Acción en Salud Mental es un documento que contiene una serie de avances, que incluyen los principios, objetivos y lineamientos de acción en salud mental:
a) Principios para la acción en salud mental:
Respeto irrestricto de los derechos de las personas, equidad, integralidad para el desarrollo sostenible, universalidad, responsabilidad compartida, y autonomía y dignidad.
b) Objetivos para la acción en salud mental:
- Institucionalizar el componente de salud mental como inherente y necesario dentro del enfoque integral de salud, contando para ello con un Órgano de Dirección de Salud Mental.
- Garantizar el acceso equitativo y la cobertura de la atención y rehabilitación de los trastornos y problemas de salud mental prevalentes, con especial énfasis en el fortalecimiento de la atención primaria de salud.
- Legitimar socialmente la importancia de la prevención y promoción en salud mental.
- Institucionalizar espacios de concertación multisectorial en el Estado y con otros actores de la sociedad civil.
-Crear un sistema de información en salud mental.
-Mejorar la calidad de la atención en salud mental.
-Impulsar la organización y planificación de la acción corresponsable de pacientes, expacientes y familiares, involucrándolos en los procesos de atención, rehabilitación y reinserción social.
c) Lineamientos para la acción en salud mental:
-Gestión y rectoría en salud mental.
-Integración de la salud mental en la concepción de la salud.
-Prevención y atención en un nuevo modelo de servicios de salud mental.
-Promoción de la salud mental, desarrollo humano y ejercicio de ciudadanía.
-Concertación multisectorial.
-Creación de sistema de información.
-Desarrollo de los recursos humanos.
-Planificación, monitoreo, evaluación y sistematización de las acciones.
-Participación de usuarios y familiares en la prevención y atención.
Por su parte el documento Estrategia Sanitaria de Salud Mental y Cultura de Paz , considerando que la salud mental es un componente fundamental del desarrollo humano, se plantea como objetivos: Posicionar a la salud mental como un derecho humano y un componente indispensable para optimizar el desarrollo nacional sostenible.
-Implementar el Modelo de Atención Integral en Salud Mental.
-Fortalecer y desarrollar el potencial de los recursos humanos en salud mental.
-Monitorizar y evaluar las actividades desarrolladas en salud mental.
En lo que corresponde al Plan Nacional de Salud Mental , este fija como objetivos estratégicos contribuir a la salud mental de los peruanos y las peruanas, sin distinciones de raza, edad, género y condición social, política o cultural; y fortalecer las redes de soporte, sociales y comunitarias para una vida sana, incluyendo la salud mental en los planes a nivel nacional, regional y local. También, fija los objetivos generales:
-Posicionar la salud mental como un derecho fundamental de la persona, componente indispensable de la salud integral y del desarrollo humano en nuestro país.
- Fortalecer el rol rector del MINSA en salud mental de manera concertada en el ámbito nacional, regional y local, con el propósito de garantizar los derechos ciudadanos; y de este modo ser factor de cohesión social.
- Asegurar el acceso universal a la atención integral en salud mental, en base a la reestructuración de servicios que prioricen la atención en la comunidad.
- Promover la equidad en la atención de salud mental en términos de estrato social, género, ciclo de vida y diversidad cultural; dando atención diferenciada a las poblaciones vulnerables, especialmente a las afectadas por la violencia política.
A pesar de estos avances, lejos estamos, no obstante, de siquiera aproximarnos al ideal expresado en Alma Ata para el año 2000, en el campo de la salud mental. Con más del 80% de médicos psiquiatras concentrados en Lima y Callao, y cinco regiones del Perú sin servicio psiquiátrico alguno , la salud mental exige un cambio paradigmático de la asistencia, que vaya más allá de los ajustados límites del hospital psiquiátrico.
NUESTRA PROPUESTA DE REFORMA
Justificación de la reforma
Entre otras, estas son las principales razones que justifican la necesidad de reforma de la salud mental:
- La carga de trastornos mentales y del comportamiento es alta , y la tendencia es a que siga subiendo. En este sentido cuatro de los diez trastornos que causan más años de vida vividos con discapacidad corresponden a trastornos psiquiátricos (depresión unipolar, abuso de alcohol, esquizofrenia y trastorno bipolar).
- La brecha de tratamiento, pues un gran número de personas con trastornos severos no reciben ningún tratamiento. En el caso de los países desarrollados entre el 35,5 y el 50,3 %, y en los países en desarrollo entre el 76,3 y el 85,4 %. En lo que corresponde a patologías específicas no reciben tratamiento en América Latina y El Caribe el 59% de personas con depresión, el 64% de los que sufren trastorno bipolar, el 63% de personas con ansiedad, y el 37% de personas con psicosis .
-El modelo de atención actual de la salud mental centrado en el hospital psiquiátrico representa una respuesta médica social inapropiada a los trastornos mentales que perpetúa el estigma y el aislamiento. Al mismo tiempo no es un modelo eficiente, tal como lo demuestra la enorme brecha de atención .
-El modelo comunitario se acoge al principio de integrar los servicios de salud mental en la atención general de salud y en otros servicios externos al ámbito de la salud.
-El hospital psiquiátrico requiere replantear su rol, de tal manera que se ocupe, no solo de bridar atención a las patologías más severas y complejas de la especialidad, sino que también cumpla funciones de investigación y docencia que garantice el progreso científico de la especialidad.
Por lo tanto el desafío es avanzar desde la reestructuración de la atención psiquiátrica, por un lado, hacia la construcción de un modelo comunitario de atención primaria de salud mental en el país; y por otro hacia la modernización y subespecialización de sus servicios del más alto nivel.
SITUACIÓN DE LA SALUD MENTAL
Los problemas mentales por sí solos constituyen el 12% la carga mundial de enfermedad ; y en el caso de nuestro país llegan al 16% . El Estudio Nacional de Carga de Enfermedad realizado por el MINSA , en el 2006 reportó que las enfermedades neuropsiquiátricas, y dentro de ellas la depresión unipolar, eran la primera causa de enfermedad y que eran las responsables de la pérdida de 993, 029 años de vida saludables perdidos AVISA) en el Perú. Un análisis posterior comparativo de estos resultados con otros estudios de carga de enfermedad encontró que el 87% de los AVISA de las enfermedades neuropsiquiátricas y el 100% de los AVISA de la depresión se debían principalmente a los años perdidos por discapacidad (AVD). Después se realizó el ajuste de los AVISA con datos nacionales de morbilidad de las principales enfermedades psiquiátricas y se estimó que las enfermedades neuropsiquiátricas han producido 800, 889 años saludables perdidos (AVISA) y que la depresión produce mucho más años de vida saludables perdidos (430,403 AVISA) que los reportados en el estudio del MINSA. Según estos resultados, la carga de enfermedad por las enfermedades psiquiátricas es tan alta como la de países desarrollados y según las estimaciones realizadas se espera que estas enfermedades continuarán incrementándose . Sin embargo, la mayoría de los afectados con estas enfermedades aún no tienen acceso a los servicios especializados. Los primeros resultados de las encuestas de salud mental realizadas en varios países de América Latina demuestran que cerca de 80% de las personas con problemas de salud mental no tienen acceso a los servicios de salud . En el Perú los más pobres serían los más afectados porque no tienen acceso a los servicios psiquiátricos y porque aún no se ha integrado la salud mental en la atención primaria de salud.
En Lima, del total de la población que reconoce haber padecido problemas de salud mental, solo el 24,5% accedió a los servicios de salud; y en el caso de la Sierra y la Selva 13,9% y 14,3% respectivamente . Así mismo, se ha identificado que existe inadecuado diagnóstico y manejo integral de estos problemas y limitado acceso a medicamentos, especialmente en los casos que producen discapacidad .
Por otro lado, los estudios epidemiológicos de prevalencia de trastornos mentales y del comportamiento realizados en Lima, la sierra y la selva, por el Instituto de Salud Mental Honorio Delgado – Hideyo Noguchi , tal como se puede apreciar en la Figura 1, indican que por lo menos un tercio de la población peruana ha sufrido a lo largo de su vida de algún trastorno psiquiátrico.
En los mismos estudios, también encuentran que la depresión y la ansiedad, constituyen los dos trastornos psiquiátricos más prevalentes en nuestro país . Figura 2 y Figura 3.
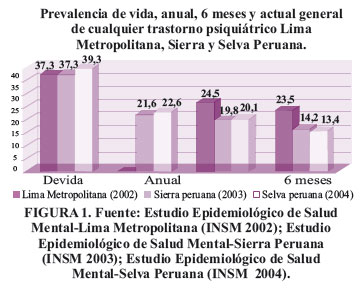
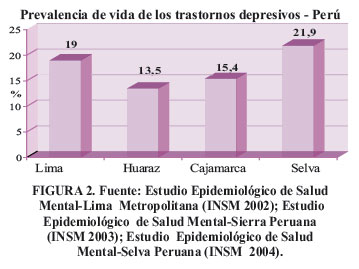
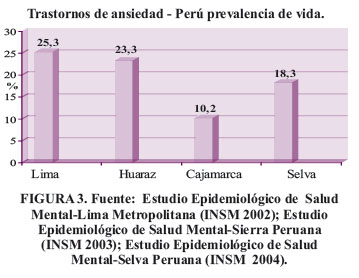
Un indicador importante de salud mental, es la tasa de conducta suicida, que a nivel internacional en el caso de la depresión nos indica que dos tercios de estos pacientes tienen en algún momento de la enfermedad ideas, impulsos o intentos suicidas y que del 10 al 15 % terminan suicidándose. En los mismos estudios conducidos por el ISM HD-HN, se aprecia que por lo menos un tercio de la población del país ha presentado deseos de morir en algún momento de su vida.
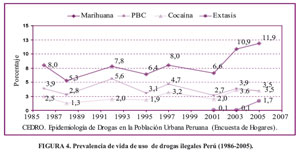
Un problema serio de salud mental en nuestro país es el uso, abuso y dependencia de drogas. Los estudios llevados a cabo por CEDRO, CONTRA-DROGAS y DEVIDA desde 1986 hasta la actualidad dibujan un perfil epidemiológico claro. Ver Figura 4.
-Las drogas más consumidas son las drogas sociales (alcohol y tabaco), luego vienen las drogas médicas y/o industriales (tranquilizantes, hipnóticos, analgésicos, estimulantes y solventes volátiles), y finalmente vienen las drogas ilegales (marihuana, cocaína, alucinógenos, éxtasis y otros).
-La prevalencia de consumo de drogas no ha bajado, se mantiene y en algunas de ellas se ha incrementado.
-La droga ilegal más consumida sigue siendo la marihuana.
Según el National Comorbility Survey, respecto de quienes consumieron alguna vez en la vida, podrían desarrollar dependencia el 9 % de los casos para la marihuana y el 17 % para las drogas cocaínicas; lo que indicaría que tendríamos una importante población de adictos a estas sustancias.
Otro indicador de salud mental en nuestro país tiene que ver con las diversas formas de violencia, que las podemos resumir como sigue:
- Anicama, Jet al, 1999 58 en un estudio epidemiológico en Lima Metropolitana evaluando 3 590 hogares halló que el 35,4 % recibieron violencia psicológica por parte de su pareja y el 17,4 % violencia física. En cuanto al maltrato infantil el 36,2 % de los padres señalaron maltratar psicológicamente a sus hijos.
- El ISM HD-HN , posteriormente también, encuentra elevadas tasas de prevalencia de violencia contra mujeres, niños, niñas y personas adultas mayores y elevadas tasas de abuso o maltrato por parte de la pareja actual.
- De acuerdo al estudio realizado por el PNUD en 1997, del total de denuncias registradas en Lima, el 76,5% fueron por violencia física y un 23,5% por violencia psicológica.
- De acuerdo a datos de los Centros de Emergencia Mujer (CEM) del Ministerio de la Mujer y Desarrollo Social y del Instituto de Medicina Legal del Ministerio Público, algunos estiman que se produce en el país casi 30 violaciones diarias, más de una mujer violada por hora .
- A ello hay que agregar, las graves secuelas psicológicas y económicas en la población que ha sobrevivido a la violencia política.
- Por su parte en ENDES (2004) , reporta que el 11% de las mujeres alguna vez unidas reportó maltrato físico, el 35% episodios de violencia durante la relación de pareja, el 10% informaron haber sido forzadas a tener relaciones sexuales, el 14,8 % de violencia física durante el embarazo en Lima y 27,6% en Cusco, del total de mujeres alguna vez embarazadas.
Finalmente no olvidarse que los trastornos psiquiátricos generan una pesada carga en las áreas educacional, ocupacional, marital, social, económica y de los cuidados de salud. En lo que respecta a esta última área, los pacientes con trastornos psiquiátricos tienden a una sobreutilización de los sistemas de cuidados de salud generando más frecuentes consultas médicas, evaluaciones diagnósticas, exámenes auxiliares y de laboratorio, recetas médicas y hospitalizaciones. Todo ello hace que los costos de los servicios se eleven .
PROBLEMAS
Al evaluar la situación de la salud mental en nuestro país encontramos una variedad de problemas, que podemos resumir como sigue:
-Falta de reconocimiento del Ministerio de Salud MINSA) como ente rector en salud mental.
-Modelo de intervención que tiende a fragmentar el proceso de promoción, prevención, atención y rehabilitación.
-Modelo de atención centralista y de carácter intramural, con poca relación comunitaria.
-Insuficiente cobertura de atención y limitado acceso a servicios de salud y medicamentos, especialmente en los casos que producen discapacidad.
-Falta de prioridad de la salud mental en los planes del sector.
-Escaso presupuesto, centralización del mismo y desconocimiento del gasto real en salud mental.
- Recursos humanos poco motivados y capacitados.
- Falta de una cultura de buen trato y de respeto a los derechos humanos de los usuarios.
- Los planes, programas y servicios de salud mental no están articulados entre los sectores e instituciones del Estado, produciendo una reducida cobertura y duplicación de acciones.
- Falta de reconocimiento en los diversos sectores y en las regiones, de la importancia de la salud mental para el desarrollo del país.
- Discriminación, exclusión y estigmatización de las personas, familias y grupos que sufren problemas de salud mental.
- Falta de información, conocimiento y actitudes que favorezcan las iniciativas de intervención en salud mental por parte de la sociedad civil en forma organizada.
- Desconocimiento de la importancia de la salud mental como determinante del bienestar y desarrollo de la comunidad, dando lugar a que las autoridades regionales y locales no incorporen la salud mental en sus planes.
VALORES Y PRINCIPIOS
La experiencia internacional y nacional acumulada nos indica que entre otros los siguientes deberían ser los valores y principios que guíen y sostengan la reforma de la salud mental:
- La salud como derecho, expresión de ciudadanía en el campo de la salud.
- Su propósito final es el desarrollo humano.
- No hay salud sin salud mental: la salud mental componente indispensable de la salud integral.
- Universalidad de la atención, accesibilidad y equidad de las prestaciones.
- Involucra la participación activa y responsable de las comunidades, especialmente de personas con trastornos mentales y sus familiares.
- Respeto irrestricto de los derechos de los pacientes y en particular de sus derechos humanos.
- Integración de los enfoques de interculturalidad, de género y de respeto y consideración de las minorías.
- Calidad y eficiencia de los servicios.
- Asegurar el financiamiento, su sostenibilidad en el tiempo y mantener los costes dentro de límites viables.
- Asegurar la mejor efectividad.
- Que atraviese todo el sistema de salud nacional.
ENFOQUE TÉCNICO
Desde el punto de vista técnico la reforma debe tener las siguientes características:
- Integrar las dimensiones biológica, psicológica y social del ser humano.
- Privilegiar las acciones comunitarias y la atención ambulatoria, apoyando y promoviendo la organización de grupos y personas.
- Integrar acciones de promoción, prevención, recuperación y rehabilitación en cada actividad.
- Promover acciones deliberadamente participativas y educativas.
- Actualizar sus intervenciones de acuerdo a los avances técnicos y evidencia científica.
- Tomar en cuenta los aspectos de efectividad y costos.
ESTRATEGIAS
Planteamos las siguientes principales estrategias que orientarán el proceso de reforma:
- Garantizar el rol rector del MINSA
- Desarrollo de un nuevo modelo de atención, con base comunitaria y de fomento de la participación social.
- Descentralización y desarrollo de una Red Coordinada de Servicios de Salud Mental con base regional y local.
- Acciones intersectoriales en promoción y prevención.
- Intervenciones que han demostrado mayor costo efectividad en prevención, tratamiento y rehabilitación.
- Desarrollar equipos de Salud Mental comunitaria y Psiquiatría ambulatoria y de enlace.
- Prestaciones en función de las necesidades de la población integrando evaluación de eficacia y satisfacción de usuarios.
- Evaluación sistemática de procesos, calidad y resultados.
COMPONENTES DE LA REFORMA
Estos debieran ser los componentes indispensables del proceso de reforma:
- Políticas y planes de salud mental.
- Legislación.
- Organización de redes de servicios, incorporados al sistema de salud.
- Recursos financieros.
- Capacitación de recursos humanos.
- Participación de usuarios y miembros de la comunidad.
- Disminución del número de hospitales psiquiátricos.
- Disminución significativa de las camas en hospitales psiquiátricos.
- Establecimiento de servicios/camas de psiquiatría en los hospitales generales.
- Establecimiento de centros de salud mental en la comunidad.
- Delimitación de territorios.
- Promoción de casas protegidas.
- Promoción de oportunidades para el trabajo y el empleo.
- Construir competencias en el nivel primario.
- Empoderamiento de las asociaciones de usuarios y de familiares.
-Campañas de diseminación de información a nivel comunitario.
PRINCIPIOS PARA LA INTEGRACIÓN DE LA SALUD MENTAL EN EL SISTEMA SANITARIO
La integración de la salud mental dentro del sistema sanitario general debe ser plena en los aspectos financieros, de planificación, gestión, y evaluación, salvando la especificidad. Al mismo tiempo preservando la especificidad técnica en la estructura de los servicios, en el proceso de cuidados, y en el concepto de resultados.
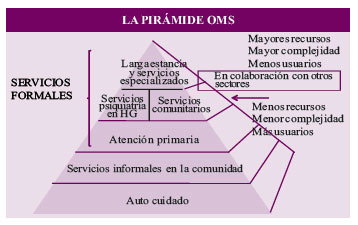
En este sentido es interesante la propuesta de la OPS/OMS de un sistema de salud en los que la salud mental se brinda en tres niveles: servicios basados en la comunidad tanto formales como informales; servicios integrados en la atención general como la que se da en la APS y en los hospitales generales; y servicios especializados como los que se da en los hospitales psiquiátricos y otros servicios de alta complejidad y especialización. A su vez la pirámide de servicios propuesta por la OMS describe los componentes necesarios de estos sistemas de salud; y tiene como premisas fundamentales que:
Los cuidados primarios en salud mental son parte necesaria del cuidado integral de la salud, y se brindan en los servicios de atención primaria, servicios de psiquiatría en los hospitales generales, servicios comunitarios (tales como centros de día, servicios de rehabilitación, programas para evitar hospitalizaciones, equipos para crisis, servicios residenciales supervisados, visitas domiciliarias etc), y servicios especializados y de larga estancia. La atención primaria es indispensable, pero requiere de la existencia de otros niveles de apoyo para satisfacer las necesidades de la población.
RAZONES PARA INTEGRAR LA ATENCIÓN DE SALUD MENTAL EN LA ATENCIÓN PRIMARIA
Siguiendo lo planteado por WHO/ WONCA, 2008 ; estas serían las principales razones:
- La carga de trastornos mentales es grande.
- Los problemas de salud física y mental están interconectados.
- La brecha de tratamiento de las enfermedades mentales es enorme.
- La atención primaria mejora el acceso.
- La atención primaria promueve el respeto de los derechos humano .
- Es costo efectiva.
- Produce buenos resultados.
Para esta integración se debería tener presente los siguientes principios:
- Incorporación de la salud mental en los planes y programas de APS
- Abogacía para el cambio de actitudes.
- Entrenamiento adecuado de los trabajadores de APS.
- Las tareas de APS serán limitadas y posibles.
- Disponibilidad de especialistas y establecimientos especializados para apoyar a la APS.
- Acceso a medicación psicotrópica esencial en el nivel primario.
- La integración no es un evento, es un proceso.
- Colaboración con ONG, otros sectores del estado, voluntarios, etc.
- Recursos humanos y financieros.
DELIMITACIÓN DE LA REESTRUCTURACIÓN
Es preciso establecer los límites a tener en cuenta en este proceso de reforma:
- No limitarse a los hospitales psiquiátricos.
- Incluir a los hospitales generales en la atención.
- Favorecer Unidades de salud mental en centros de salud.
- Favorecer la creación de centros de salud mental comunitaria.
- Conformación de redes locales de servicios y construcción de alternativas al hospital psiquiátrico.
- Estos centros y dispositivos de salud mental deben integrarse al sistema general de salud y estrechar vínculos con la comunidad.
- Desarrollo de fomento, prevención primaria y rehabilitación, para cuyo fin se deberá emprender iniciativas conjuntas con otras dependencias del sector salud, tales como los servicios materno-infantiles, salas de emergencia y servicios de geriatría, así como con otros sectores sociales y con grupos claves de la comunidad.
- Capacitación de personal en cantidad suficiente para llevar a cabo la reestructuración.
- Redefinición de funciones del equipo de salud mental, encaminadas a convertirse en agentes de cambio en la comunidad.
- Promover la toma de conciencia por parte de la comunidad.
- Programas de educación para la salud mental, alianzas con medios de comunicación.
PRIORIDADES EN LA REFORMA DE LA SALUD MENTAL
Planteamos el siguiente orden de prioridades:
- Mejorar la calidad de los servicios de salud mental.
- Mejorar la capacitación en salud mental de los trabajadores de salud.
- Apoyo a la investigación en salud mental.
- Promoción y Prevención en Salud Mental.
- Impulsar iniciativas amplias para contrarrestar las causas y consecuencias de la violencia; con atención especial al maltrato infantil, violencia intrafamiliar y violencia política.
- Depresión y ansiedad.
- Mejorar las políticas de estado en relación con el género para poner fin a la violencia contra las mujeres y fortalecerlas en las áreas educativas y económicas.
- Proveer mejores servicios de salud mental para niños y adolescentes, incluyendo el desarrollo de programas educativos y de prevención y detección temprana.
- Mejores servicios de salud mental para la prevención, tratamiento y rehabilitación del abuso de sustancias.
- Trastornos psiquiátricos severos: Esquizofrenia.
- Alzheimer y otras demencias
EL HOSPITAL PSIQUIÁTRICO
Uno de los obstáculos en el avance de la reforma de la salud mental es el sesgo anti psiquiátrico detrás de muchos planteamientos, que ha llevado muchas veces a posiciones defensivas a las instituciones psiquiátricas en vez de incorporarlas al proceso. Se ha pretendido presentar la reforma como incompatible con el hospital psiquiátrico. Más aun no aclarando que la lucha es contra el manicomio y no contra el hospital psiquiátrico. Con ello se desconoce, incluso, la historia moderna de la psiquiatría, desde los planteamientos pioneros de Pinel de humanizar y hacer cada vez más científico el tratamiento de los pacientes psiquiátricos.
Contra lo que muchas veces se calla para consolidar la reforma es necesario seguir avanzando en la modernización de las instituciones psiquiátricas, cuyas bases principales serian las siguientes:
- Garantizar el respeto irrestricto de los derechos humanos de los pacientes.
- Fomento de la subespecializacion, en la medida que a nivel asistencial se ocuparán de aquellos pacientes con patologías graves, complejas y /o refractarias a los tratamientos estándar.
- Apoyo y asesoría a los otros niveles de atención.
- Apoyo a la formación de recursos humanos necesarios para la reforma.
- Fomento de la investigación, de tal manera que se garantice el avance de la ciencia y la innovación tecnológica en el campo de su competencia.
DESAFÍOS
Las tareas son enormes y estos serían los principales desafíos:
- Posicionamiento político: Implementación del Plan Nacional.
- Reorientación del modelo de atención, que permita mejorar la cobertura y la calidad de la atención en salud mental.
- Mejorar la formación y capacitación de RRHH.
- Avanzar en el respeto de los derechos de las personas con enfermedad mental.
- Avanzar en el empoderamiento de las organizaciones de usuarios y familiares.
- Descentralización de la atención en salud mental.
- Priorización de acciones en poblaciones más afectadas: Plan de reparaciones en salud.
- Implementar un sistema de evaluación que permita monitorear el Plan, medir su impacto y mejorar la gestión.
- Incorporar la atención de salud mental en el sistema de seguros privado.
- Desarrollo de normas y protocolos para patologías prevalentes.
- Reorientación del papel de los hospitales psiquiátricos.
LECCIONES CLAVE APRENDIDAS
Lo observado de otras experiencias, y también de la nuestra, hace necesario que tomemos en cuenta algunas lecciones clave aprendidas:
- El apoyo político y administrativo es indispensable.
- El proceso toma tiempo, requiere incorporar actores y el cambio de actitudes.
- El centro de salud mental comunitario es crucial para apoyar a los equipos de atención primaria.
- Se requieren rutas de tratamiento claras, con líneas de responsabilidad y referencia que ayuden a todos.
- Los servicios requieren intervenciones médicas y no médicas.
- Es esencial la guía y el apoyo desde el nivel nacional.
- Hay que escuchar a los usuarios y familiares, es decir tienen que haber cambios en los proveedores y en los usuarios.
- El manejo del presupuesto debe ser cuidadoso, pues el cambio no significa menos costo.
REFERENCIAS BIBLIOGRÁFICAS
1. Invertir en salud mental, OMS, 2004: 7.
2. Declaración de Alma-Ata. Conferencia Internacional de Atención Primaria de Salud, Alma-Ata, URSS, 6-12 septiembre 1978.
3. Resolución CD 44.R6. Atención primaria de salud en las Américas: las enseñanzas extraídas a lo largo de 25 años y los retos futuros. OPS/OMS. 44.o Consejo Directivo. 55.a Sesión del Comité Regional. Washington, D.C., EUA, 22 al 26 de septiembre de 2003.
4. Declaración Regional sobre las Nuevas Orientaciones de la APS, en: OPS/OMS: La Renovación de la Atención Primaria de Salud en las Américas. Documento de posición de la OPS/OMS. Washington DC, 2007.
5. Informe sobre la salud en el mundo 2001 - Salud mental: nuevos conocimientos, nuevas esperanzas. OMS, 2001
6. Agenda de Salud para las Américas 2008-2017 . Presentada por los Ministros de Salud de las Américas en la Ciudad de Panamá, junio de 2007. OMS/OPS, 2007.
7. Plan Estratégico 2008-2012 de la OPS Modificado. Documento oficial No. 328. OMS/OPS, 2008.
8. mhGAP: Programa de Acción para Superar las Brechas en Salud Mental: mejora y ampliación de la atención de los trastornos mentales, neurológicos y por uso de sustancias. OMS/ OPS, 2008.
9. Estrategia y Plan de Acción sobre Salud Mental de la OPS 2010 – 2019. OMS/OPS, 2009.
10. Lineamientos de Política Sectorial para el Período 2002 - 2012 y Principios Fundamentales para el Plan Estratégico Sectorial del Quinquenio Agosto 2001 - Julio 2006. MINISTERIO DE SALUD, Julio, 2002.
11. Declaración de Caracas. Conferencia Reestructuración de la Atención Psiquiátrica en América Latina. Caracas, Venezuela 11-14 de Noviembre de 1990, OMS/OPS, 1990.
12. Principios de Brasilia. Principios Rectores para el Desarrollo de la Atención en Salud Mental en las Américas. OMS/OPS, 2005.
13. Consenso de Panamá. Conferencia Regional de Salud Mental en la Ciudad de Panamá los días 7 y 8 de octubre del 2010, OMS/ OPS, 2010.
14. Lastres JB. Historia de la medicina en el Perú. Tomo II: La Medicina en el Virreinato. Lima, Universidad Nacional Mayor de San Marcos, 1951.
15. Caravedo Prado B. La reforma psiquiátrica en el Perú. Lima: Clínica Baltazar Caravedo, 1985.
16. Valdivia Ponce O. Historia de la psiquiatría peruana. Lima, 1964.
17. Valega JF. Cuestión urgente relacionada con la asistencia de los enfermos mentales. Archivos Peruanos de Higiene Mental 1940; IV: 32-37.
18. Tarazona B. El Larco Herrera: ¿hospital o asilo? En: Portocarrero F, Sanborn C. De la caridad a la solidaridad: filantropía y voluntariado en el Perú. Lima: Universidad del Pacífico, 2003: 47-72.
19. Estado Actual del Proceso de Reestructuración del Hospital Víctor Larco Herrera (1994-1997); Archivos Peruanos de Psiquiatría y Salud Mental (1997)- Vol 1 Pag. 13-59, Lima – Perú.
20. Líneas Estratégicas de Desarrollo Institucional.- Sistema de Información y Capacitación de Recursos Humanos del Hospital Víctor Larco Herrera.- Archivos Peruanos de Psiquiatría y Salud Mental (1998)-Vol.2 Nº 1 Pag. 1-12, Lima Perú.
21. Líneas estratégicas de Desarrollo Institucional. - Reestructuración Económico - Financiera del Hospital Víctor Larco Herrera .- Archivos Peruanos de Psiquiatría y Salud Mental (1998)- Vol. 2 Nº 2 Pag. 149-159.
22. La Nueva Demanda y la Consolidación del Proceso de Cambios en el Hospital Víctor Larco Herrera.- Archivos Peruanos de Psiquiatría y Salud Mental (1999)- Vol-3 Nº 1. Pag. 1-10.
23. Plan Operativo 2000. Archivos Peruanos de Psiquiatría y Salud Mental (1999)- Vol-3 Nº . Pag. 107-114.
24. Hospital Víctor Larco Herrera. Plan Estratégico 2001-2005. Archivos Peruanos de Psiquiatría y Salud Mental (2000)- Vol-4 Nº 1. Pag. 1-29.
25. Lineamientos para la Acción en Salud Mental. Dirección General de Promoción de la Salud. Ministerio de Salud, Perú, 2004.
26. Estrategia Sanitaria Nacional de Salud Mental y Cultura de Paz. Resolución Ministerial 771-2004/MINSA.
27. Plan General de la Estrategia Sanitaria Nacional de Salud Mental y Cultura de Paz 2005-2010. Resolución Ministerial Nº 012-2006/Minsa.
28. Plan Nacional de Salud Mental. Resolución Ministerial N° 943-2006/MINSA.
29. Defensoría del Pueblo. Salud Mental y Derechos Humanos. Supervisión de la política pública, la calidad de los servicios y la atención a poblaciones vulnerables. Informe Defensorial Nº 140. Lima, 2009.
30. Christopher J L Murray; Alan D Lopez; Harvard School of Public Health.; World Health Organization.; World Bank. The global burden of disease: a comprehensive assessment of mortality and disability from diseases, injuries, and risk factors in 1990 and projected to 2020. Ed. Cambridge, MA : Published by the Harvard School of Public Health on behalf of the World Health Organization and the World Bank ; Distributed by Harvard University Press, 1996.
31. WHO World Mental Health Consortium. JAMA, June 2nd 2004
32. Velásquez A, Seclén Y, Poquioma E, Cachay C, Espinoza, R. Munayco C. La carga de enfermedad y lesiones en el Perú: Ajustado con datos nacionales de morbilidad y mortalidad. Lima: MINSA/USAID; 2009.
33. MINSA (2006). Estudio de Carga de Enfermedad en el Perú 2004. Lima: Ministerio de Salud, 41 p.
34. Velásquez A. Análisis del Estudio de Carga de Enfermedad en el Perú – MINSA 2004 y propuesta metodológica para el ajuste con datos nacionales de morbilidad, Proyecto PRAESUSAID, Lima 2006, 64 p.
35. Cachay C (2007). Estimaciones de parámetros epidemiológicos y cálculo de AVISA del grupo de enfermedades psiquiátricas en el Perú. Lima: PRAES-USAID.
CORRESPONDENCIA
Enrique Bojórquez Giraldo