Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta Médica Peruana
versión On-line ISSN 1728-5917
Acta méd. peruana vol.31 no.3 Lima jul./set. 2014
ARTÍCULO ORIGINAL
Factores relacionados a la metaplasia intestinal en un hospital público en Huánuco
Factors related to intestinal metaplasia in a public hospital in Huanuco
Jarvis Raraz-Vidal,1 Omar Raraz-Vidal,1 Bernardo Damaso-Mata,2 Elías Cáceres-Collque,2 Henry Lowell Allpas-Gómez2
1 Estudiante de Medicina Humana, Universidad Nacional Hermilio Valdizán, Huánuco.
2 Médico internista, asistente del servicio de Medicina, EsSalud Huánuco.
RESUMEN
Introducción. La metaplasia intestinal es considerada una lesión premaligna. Objetivo. Determinar los factores relacionadas a la metaplasia intestinal en los estudios anatomopatológicos de exámenes endoscópicos, durante 2010 a 2011. Material y Método. Estudio de caso-control, retrospectivo, en un hospital público de Huánuco, de 2010 a 2011. Se utilizó resultados de biopsias gastroduodenales, seleccionados aleatoriamente, según los criterios de inclusión y exclusión se obtuvo, 284 biopsias (142 casos y 142 controles). Se empleó una ficha de recolección validada. Se recolectó durante cuatro meses. Se realizó el análisis descriptivo; para el análisis inferencial se usó la prueba ji cuadrado con una significancia del 95%. Se empleó el paquete estadístico SPSS y Microsoft Excel. Resultados. Las metaplasias predominaron en el género masculino con 50,5% y con una edad promedio de 56,39 (+12,28) años. En el análisis bivariado, se encontró asociación significativa con gastritis crónica atrófica (OR = 4,04; IC95%: 1,35-12,50), gastritis crónica superficial (OR = 6,50; IC95%: 3,04-13,87), presencia de gastritis multifocal de antro y cuerpo (OR = 2,61; IC95%: 1,29-5,32), hiperplasia folicular (OR = 6,01; IC95%: 1,10-33,95), la densidad de H. pylori mayor a 3 cruces (OR = 2,05; IC95%: 1,13-3,77) y la edad mayor a 58 años (OR = 1,67; IC95%: 1,03-2,65). Conclusión. En el estudio, las personas con gastritis crónica atrófica, gastritis crónica superficial, gastritis multifocal de antro y cuerpo, hiperplasia folicular, H. pylori mayor de tres cruces y edad mayor a 58 años tuvieron mayor riesgo de presentar o desarrollar metaplasia intestinal.
Palabras clave. Neoplasias gástricas, Helicobacter pylori, metaplasia.
ABSTRACT
Introduction. Intestinal metaplasia is considered a premalignant lesion. Object. Determine the factors related to intestinal metaplasia in the pathological diagnosis of endoscopic exams during 2010-2011. Material and Method: An study retrospective case-control in a public hospital in Huanuco during 2010-2011 Results of gastric biopsies, randomly selected, was used, according to the inclusion and exclusion criteria was obtained, 284 biopsies (142 cases and 142 controls). One validated instrument was used for collection. We were obtained for four months. Descriptive analysis was conducted, for the inferential analysis Chi-square test was used with a significance of 95%. SPSS and Microsoft Excel were used. Results. The metaplasia predominated in males with 50,5% with and average age of 56,39 (+12,28) years. In the bivariate analysis found significant association with: chronic atrophic gastritis (OR = 4,04, 95%CI 1,35-12,50), chronic superficial gastritis (OR = 6,50, 95%CI 3,04-13,87), presence of multifocal gastritis in antrum and body (OR = 2,61, 95%CI 1,29-5,32), follicular hyperplasia (OR = 6,01, 95%CI 1,10-33,95), H. pylori density above 3 crossovers (OR = 2,05, 95%CI 1,133,77) and greater than 58 years old (OR = 1,67 years, 95%CI 1,03-2,65). Conclusion. In the study, people who had: chronic atrophic gastritis, chronic superficial gastritis, multifocal gastritis antrum and body, follicular hyperplasia, more than three crossings H. pylori and greater than 58 years old; they had higher risk or developing of intestinal metaplasia.
Key words. Stomach neoplasms, Helicobacter pylori, metaplasia.
INTRODUCCIÓN
Las tasas de mortalidad en el mundo, estandarizadas según la edad, para el cáncer gástrico son 14,3 por 100 000 en los hombres y 6,9 por 100 000 en las mujeres.1 La incidencia muestra variaciones tasas regionales y sexo son claros más alto en el este de Asia, Europa oriental y América del Sur y más bajas de África septentrional y meridional.1,2 En Perú, el cáncer gástrico es la primera causa de muerte asociada al género, sobre todo al varón.3 Esta alta mortalidad es explicada por diagnosticados en estadios avanzados, que llegan hasta el 94%.4
La patogénesis del cáncer gástrico es una proceso multifactorial, en el que el medio ambiente y los factores relacionados juegan un papel vital.5 Implica un proceso de múltiples pasos que incluye el desarrollo secuencial de la gastritis crónica, seguida de la atrofia de la mucosa con hiperclorhidria y metaplasia intestinal (MI), displasia y, finalmente, el adenocarcinoma,6 secuencia en la que además estaría implicada la infección por Helicobacter pylori (HP).7 Ademas, el hallazgo endoscópico de MI es bajo, a pesar de la mejora de las técnicas endoscópicas y de otras herramientas diagnósticas,8 lo que a menudo crea incertidumbre para el gastroenterólogo sobre el manejo apropiado. La MI de la mucosa gástrica es una lesión precancerosa,5 ya que es considerada un predictor independiente de desarrollo de malignidad gástrica, en especial, en sujetos infectados por HP.7,9,10
Durante los últimos 20 años, en ciertos países, se ha observado una disminución sostenida, de 80 % a 58,7 %, en la prevalencia de la infección por HP,7 acompañada de una reducción significativa de las enfermedades asociadas como la úlcera gastroduodenal y el adenocarcinoma gástrico.11,7 Ante esto, se espera una disminución en la presentación de las lesiones preneoplásicas, entre ellas la MI. Sin embargo, se observa que la MI sigue presentándose, de modo que se considera que otros factores también pudieran estar implicados.12
Por esto, se planteó estudiar los factores relacionados a la metaplasia gástrica.
MATERIALES Y MÉTODOS
Estudio observacional de casos y controles y retrospectivo realizado en en el departamento de Gastroenterología, Essalud de Huánuco, durante los años 2010 y 2011.
La población se definió como casos a los pacientes con diagnóstico histológico de MI y como controles a aquellos sin diagnóstico histológico de MI. El estudio histológico se realizó por el departamento Patología de Essalud en Lima.
El tamaño de la muestra fue determinado mediante el programa Epidat, con un nivel de confianza del 95% y potencia del 80%, con una proporción casos/controles de 1/1. El tamaño estimado fue 142 casos y 142 controles. Se realizó un muestreo probabilístico consecutivo. La muestra fue pareada por género y edad (+ 5 años), con cumplimiento de los criterios de selección. Los criterios de inclusión fueron pacientes de 18 o más años de edad, con sospecha de HP, estudio histopatológico de endoscopias gástrico-duodenales, que pertenezcan a los años 2010 y 2011. Los criterios de exclusión fueron pacientes con datos incompletos, con lesiones gastroduodenales significativas (pólipos, neoplasias, esofagitis por reflujo).
Los factores de riesgo asociados a la MI estudiados fueron la infección por HP y las covariables edad, sexo, gastritis crónica atrófica, gastritis crónica superficial, presencia de gastritis multifocal de antro y cuerpo, hiperplasia folicular y densidad de HP.
Se realizó una revisión de los resultados de biopsias endoscópicas de pacientes ambulatorios que acudieron al consultorio externo de Gastroenterología de Essalud Huánuco, durante los años 2010 y 2011, tanto de los casos como de los controles identificados. Se utilizó fichas de recolección de datos validada por tres médicos especialistas, que tenían relación con el manejo del daño en estudio y un estudio piloto.
Para el análisis estadístico, se realizó una base de datos en Excel MS, luego la estadística descriptiva Se hizo un análisis bivariado con el paquete estadístico Epi Info 6.0, para calcular Odds ratio (OR) y así evaluar la fuerza de la asociación de las variables; el ji cuadrado (p < 0,05), y los intervalos de confianza para evaluar la significancia estadística de la asociación. Se usó el test exacto de Fisher si había un valor esperado menor de cinco. El análisis estadístico se realizó con el paquete estadístico SPSS.
RESULTADOS
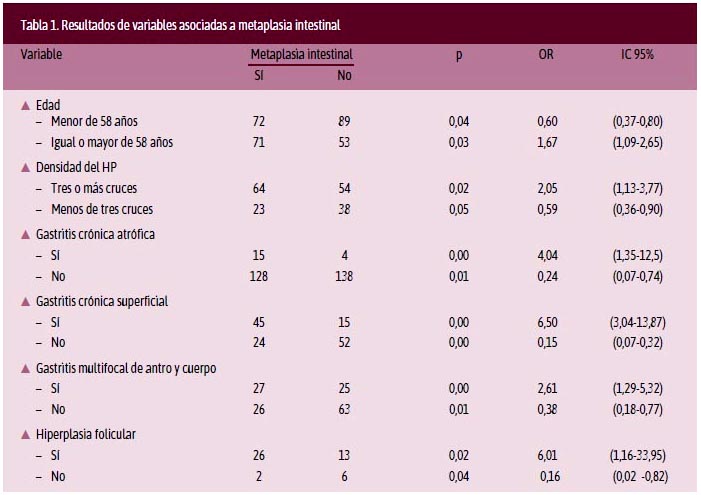
Un total de 284 pacientes (142 casos y 142 controles) fue reclutado. La edad media de los pacientes incluidos fue 56,39 (± 12,8) años (rango 26-91), con una mediana de 55 años; 50,5 % fueron hombres y 49,5 %, mujeres. La frecuencia de la infección por HP fue 63,2 % (227/440) en la población estudiada y 48,9 % (88/141) entre los pacientes con MI. Los pacientes mayores de 58 años representaron 43,5 % de la población. Las biopsias con menos de tres cruces fueron 39,2 %; la presencia de hiperplasia foveolar, 10,5%; de hiperplasia folicular, 13,7 %; de gastritis erosiva, 29 %. En el grado de actividad de la úlcera, el moderado fue el más frecuente (54 %). En cuanto a la localización de la gastritis, predominó la del antro (32 %), seguida de la gastritis mixta –en el antro y el cuerpo– (18 %); la gastritis superficial representó 21,1 % y con una gastritis atrófica de 6,7 %. En el análisis bivariado se encontró asociación significativa con gastritis crónica atrófica (OR = 4,04; IC95%: 1,35-12,50), gastritis crónica superficial (OR = 6,50; IC95%: 3,04-13,87), presencia de gastritis multifocal de antro y cuerpo (OR = 2,61; IC 95%: 1,29-5,32), hiperplasia folicular (OR = 6,01; IC95%: 1,10-33,95), densidad de HP menor a tres cruces (OR = 2,05; IC95%: 1,13-3,77) y edad mayor de 58 años (OR = 1,67; IC95%: 1,03-2,65).
Las limitaciones fueron considerar a pacientes sintomáticos que acudieron a un hospital, esto es relevante, ya que muchos de los pacientes con MI son usualmente asintomáticos. Por lo tanto, puede haber una subrepresentación de la población estudiada. A pesar de las limitaciones, los resultados del estudio pueden servir como punto de partida para otros.
DISCUSIÓN
El cáncer gástrico es el cuarto cáncer más frecuente a nivel mundial,1 y el mayor porcentaje ocurre en países en desarrollo. En Perú, el cáncer gástrico representa la mayor causa de morbilidad y mortalidad.3 La MI en Perú tiene una frecuencia de presentación de 11,2 % a 35 %.12,13
En el estudio, el género con mayor frecuencia de MI fue el masculino (50,5%). Esto coincide con otros reportes, en los que los varones con MI tuvieron una frecuencia de 42,5 % a 70 %.14, 15 Por tanto, el género masculino podría tener un rol predisponente en la cascada carcinogénica, sin embargo, la posterior progresión de lesiones premalignas estaría relacionada a factores ambientales y genéticos del huésped.16
En el presente estudio, los pacientes mayores de 58 años tuvieron mayor riesgo de presentar (OR = 1,67) MI, al igual que otros estudios que describen una edad de 55 a 60 años al momento del diagnóstico, con diferentes grados de riesgo para desarrollar lesiones preneoplásicas (OR = 2,38 a 11,5).10,14,17 Sin embargo, otros estudios mencionan un inicio temprano de presentación de la MI, a la edad de 45 a 50 años, y con un menor riesgo (OR = 2,1 a 8,8).12,18 Por tanto, la edad estaría influida por otros factores.
En el análisis, se halló que la presencia de una gastritis crónica atrófica incrementaba el riesgo de presencia de MI en cuatro veces (OR = 4,04) frente a los que no tenían gastritis crónica atrófica. Diversos estudios mencionan la sustitución de una atrofia crónica extensa de la mucosa gástrica por una MI,17,18,21 lo que es más frecuente en la población rural que en la urbana.14
Al realizar el análisis, se encontró que la MI estaba asociada con la presencia de hiperplasia folicular, con un riesgo elevado de presencia (OR = 6,01). Así mismo, Sokmen et al. mencionan que en caso de gastritis, los folículos linfoides y las lesiones satélite (MI, atrofia y displasia) son lesiones precursoras de linfomas de tejido linfoide asociado a mucosa.19 Pero, Martínez y Henao no encontraron relación con la MI en pacientes con gastritis crónica folicular.20 Por esto, se necesitan más estudios que puedan dilucidar la relación de la hiperplasia folicular y la MI.
En el presente estudio, una densidad de H. pylori con tres o más cruces estaba relacionada dos veces más con la presencia de MI (OR = ,05), frente a los que tenían menos de tres cruces. También otros estudios correlacionaron la densidad de HP con la MI, la gravedad de la gastritis atrófica,9,21-23 la displasia21 y el adenocarcinoma gástrico.9 Por tanto, se considera que el HP tiene un rol como iniciador y promotor de la cascada carcinogénica, pero la densidad de colonización de la bacteria disminuye en las subsecuentes lesiones.9,24 Por esto, otros autores no consideran al HP como un factor de riesgo para la presencia de MI, en los diversos contextos.12,16,25 Esto explicaría que existen otros factores medioambientales y genéticos del huésped16,26 que expliquen la variación geográfica.
Se hallaron pocos estudios acerca de gastritis crónica superficial y gastritis multifocal de antro-cuerpo relacionados con la MI. En el presente estudio, se encontró que la gastritis crónica superficial incrementaba seis veces más (OR = 6,50) la presencia de MI frente a los que no presentaban MI, lo que coincide con Al-Awadhi et al., que presumen que la MI se desarrolla en un contexto de gastritis crónica.27
La presencia de gastritis multifocal de antro y cuerpo incrementa la aparición de MI dos veces más (OR = 2,61) que en ausencia de MI. Así mismo, Francis et al. describen que la MI en antro y en cardias en 22 pacientes estuvo asociada significativamente (p = 0,04).28
CONCLUSIONES
En el presente estudio, las personas que presentaron gastritis crónica atrófica, gastritis crónica superficial, gastritis multifocal de antro y cuerpo, hiperplasia folicular, densidad de colonización mayor de tres cruces de Helicobacter pylori y una edad mayor de 58 años tuvieron mayor riesgo de presentar o desarrollar metaplasia intestinal.
AGRADECIMIENTOS
Se agradece a las personas que apoyaron para que esta investigación se pueda desarrollar.
REFERENCIAS BIBLIOGRÁFICAS
1. Ferlay J, Shin HR, Bray F, Forman D, Mathers C, Parkin DM. Estimates of worldwide burden of cancer in 2008: Globocan 2008. Int J Cancer. 2010;127:2893-917.
2. Thrumurthy S, Chaudry MA, Hochhauser D, Ferrier K, Mughal M. The diagnosis and management of gastric cancer. BMJ 2013;347:63-70.
3. Sistema Nacional de Vigilancia Epidemiológica. [Sede Web]. Perú: Análisis Situacional de Salud del Perú 2010. Dirección General de Epidemiología-Minsa. [fecha de acceso 04/04/14]. Disponible en: http://www.dge.gob.pe/publicaciones/pub_asis/asis25.pdf.
4. Payet E. Cáncer gástrico precoz. Tesis para optar el grado de Maestría en Medicina. Lima: Universidad Peruana Cayetano Heredia; 2004.
5. Correa P. Human gastric carcinogenesis: a multistep and multifactorial process. First American cancer Society Award Lecture on Cáncer Epidemiology and Prevention. Cáncer Res. 1992;52:6735-40.
6. De la Riva S, Muñoz M, Sola J. Carcinogénesis gástrica. Rev Esp Enf Dig. 2004;96(4):265-276.
7. Cavaleiro M, Peleteiro B, Lunet N, Barros H. Helicobacter pylori infection and gastric cardia cancer: systematic review and metaanalysis. Cancer Causes Control. 2011;22:375-87.
8. Costamagna G, Marchese M. Progress in endoscopic imaging of gastrointestinal tumors. Eur Rev Med Pharmacol Sci. 2010;14: 272-276.
9. Hsu P-I, Lai K-H, Hsu P-N, Lo G-H, Yu H-C, Chen W-C, et al. Helicobacter pylori Infection and the risk of gastric malignancy. Am J Gastroenterol. 2007;102:725-730.
10. Kim N, Park YS, Cho SI, Lee HS, Choe G, Kim IW, et al. Prevalence and risk factors of atrophic gastritis and intestinal metaplasia in a Korean population without significant gastroduodenal disease. Helicobacter. 2008;13:245-255.
11. Ramírez A, Watanabe J, et al. Decrease in prevalence of peptic ulcer and gastric adenocarcinoma at the Policlínico Peruano Japonés, Lima, Peru, between the years 1985 and 2002. Analysis of 31,446 patients. Acta Gastroenterol Latinoam. 2006;36: 66-73.
12. Chacaltana A, Soriano C Y Frisancho O. Factores de riesgo asociados a metaplasia intestinal gástrica en pacientes sin enfermedad gastroduodenal significativa. ¿Está siempre asociada la infección por Helicobacter pylori? Rev. Gastroenterol Perú. 2012;32-1:50-57.
13. Salas W, Benites M, Salinas C. Asociación de Helicobacter pylori y patología gástrica no neoplásica en una clínica privada de Lima Norte. Rev Med Hered. 2005;16(2):89-96.
14. Kim H. The prevalence of atrophic gastritis and intestinal metaplasia according to gender, age and Helicobacter pylori infection in a rural population. J Prev Med Public Health. 2008;41(6):373-379.
15. Abdo J. Prevalencia de metaplasia intestinal en el cardias gástrico y su relación con cepas virulentas de Helicobacter pylori cagA y vacA. Cir. 2010;78:315-321.
16. De Vries A, Kuipers E. Epidemiology of premalignant gastic lesions: Implications for the development of screening and surveillance strategies. Helicobacter. 2007;12(2):22-31.
17. De Vries AC1, van Grieken NC, Looman CW, Casparie MK, de Vries E, Meijer GA, Kuipers EJ. Gastric cancer risk in patients with premalignant gastric lesions: a nationwide cohort study in the Netherlands. Gastroenterology. 2008;134: 945-952.
18. Vannella L, Lahner E, Osborn J, Bordi C, Miglione M, Delle Fave G, Annibale B. Risk factors for progression to gastric neoplastic lesions in patients with atrophic gastritis. Aliment Pharmacol Ther. 2010;31:1042-50.
19. Sokmen M, Sakiz D, Akbayir N, Karaca C, Ersoy O, Alkim C, Demirsoy H. Distribution of gastric lymphoid follicles in Helicobacter pylori-associated gastritis. Hepatogastroenterology. 2007;54(73):285-9.
20. Martínez J, Henao S. Hiperplasia linfoide folicular gástrica e infección por Helicobacter pylori en adultos colombianos. Rev Col Gastroenterol. 2009;24 (2):148-156.
21. Yeh L, Raj M, Hassan S. Chronic atrophic antral gastritis and risk of metaplasia and dysplasia in an area with low prevalence of Helicobacter pylori. Ind J Gastroenterol. 2009;28(2):49-52.
22. Al-Enezi SA, Alsurayei SA, Aly NY, Ismail AE, Ismail WA, Al-Brahim N, El-Dousari A. Endoscopic nodular gastritis in dyspeptic adults: prevalence and association with Helicobacter pylori infection. Med Princ Pract. 2010;19(1):40-5.
23. Nguyen S, et al. Helicobacter pylori infection and gastroduodenal diseases in Vietnam: a cross-sectional, hospital based study BMC Gastroenterology 2010; 10 (114): 2-7.
24. Zhang C, Yamada N, Wu YL, Wen M, Matsuhisa T, Matsukura N. Helicobacter pylori infection, glandular atrophy and intestinal metaplasia in superficial gastritis, gastric erosion, erosive gastritis, gastric ulcer and early gastric cáncer. World J Gastroenterol. 2005;11(6):791-796.
25. Goh KL, Cheah PL, Md N, Quek KF, Parasakthi N. Ethnicity and H. pylori as risk factors for gastric cancer in Malaysia: A prospective case control study. Am J Gastroenterol.2007;102:40-45.
26. Lee Y, Jeon YC, Koo TY, Cho HS, Byun TJ, Kim TY, et al. Histological changes of gastric atrophy and intestinal metaplasia after Helicobacter pylori eradication. Korean J Gastroenterol. 2007;50:299-305.
27. Al-Awadhi H1, John R, Al-Marzooqi F, Vincze A, Branicki F, Karam SM. Alteraciones secuenciales en las biopsias gástricas y los tejidos tumorales apoyar el proceso de varias etapas de la carcinogénesis. Histol Histopathol. 2011;26(9):1153-64.
28. Abdo J. Prevalencia de metaplasia intestinal en el cardias gástrico y su relación con cepas virulentas de Helicobacter pylori cagA y vacA. Cir. 2010;78:315-21.
Conflictos de interés
El autor declara no tener conflictos de interés durante el planteamiento, ejecución de la investigación y la elaboración del artículo para su publicación.
Correspondencia
Dr. Henry Lowell Allpas-Gómez
Jarviervidal@yahoo.es
Fecha de recepción: 16 de mayo de 2014.
Fecha de aceptación: 23 de junio de 2014.













