Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta Médica Peruana
versión On-line ISSN 1728-5917
Acta méd. peruana vol.32 no.3 Lima jul./set. 2015
ARTÍCULO ORIGINAL
Demanda insatisfecha de nutrición clínica en pacientes críticos del Hospital Nacional Dos de Mayo
Unsatisfied request of clinical nutrition in critical patients admitted to Dos de Mayo National Hospital
Humberto Lira-Véliz,1 Carlos Walter Contreras-Camarena,2 Carlos Alberto Galarza-Manyari,3†
1 Médico intensivista, servicio de Cuidados Intensivos, Hospital Nacional Dos de Mayo. Docente, Universidad de San Martín de Porres, Lima, Perú.
2 Médico internista, servicio de Emergencia y Shock Trauma, Hospital Nacional Dos de Mayo, Lima, Perú. Docente, Universidad Nacional de San Marcos( UNMSM). Fellow of the American College of Physicians.
3 Doctor en Medicina. Docente, UNMSM.
† Fallecido.
RESUMEN
La desnutrición en pacientes críticos es un factor de riesgo independiente asociado con el aumento de la morbimortalidad. La terapia nutricional instaurada precozmente en el paciente crítico mejora el pronóstico, la evolución y la respuesta terapéutica. Objetivos. Determinar la magnitud de la demanda insatisfecha respecto a terapia nutricional en pacientes críticos admitidos en el Hospital Nacional Dos de Mayo (HNDM). Pacientes y método. Estudio de tipo cuantitativo, descriptivo, exploratorio, de corte transversal y retrospectivo. Fue realizado en los servicios de emergencia, cuidados intensivos, medicina y cirugía del HNDM, durante el periodo enero de 2010 a diciembre de 2012. La población de estudio la conformaron pacientes que necesitaban terapia nutricional en cualquiera de las tres formas: nutrición parenteral total, nutrición parenteral periférica o nutrición enteral. Resultados. El 54,31% de los pacientes fueron de sexo masculino. La relación masculino/femenino fue 1,18; no se encontró diferencia significativa respecto al estado nutricional según la variable sexo. En ambos sexos, la proporción de desnutrición grave fue aproximadamente un tercio del total de los pacientes estudiados. La proporción de desnutrición como consecuencia de la enfermedad del paciente crítico por cada año fue 68,3%, 62,81% y 68,65% en 2010, 2011 y 2012, respectivamente. La demanda insatisfecha fue 43,93%; 57,96% y 48,51% durante 2010, 2011 y 2012, respectivamente. Conclusiones. El 27,97% de los pacientes estudiados presentaron desnutrición grave. La demanda insatisfecha de nutrición en pacientes críticos fue alrededor de 50%. Uno de cada dos pacientes críticos que requiere soporte nutricional no la recibe.
Palabras clave: desnutrición; terapia nutricional; estado nutricional; nutrición en salud pública
ABSTRACT
The malnutrition in critical patients is an independent risk factor associated with increased morbidity and mortality. Nutritional therapy introduced early in the critical patient improves prognosis, evolution and therapeutic response. Around two-thirds of critical patients admitted to the Dos de Mayo National Hospital have acute malnutrition. Only a small proportion of them receive nutritional support by altering their efficient recovery. Objectives. Determine the magnitude of the unsatisfied demand for nutritional therapy in critical patients admitted into the Dos de Mayo National Hospital. Patients and method. A quantitative, descriptive, exploratory, cross-sectional and retrospective study. It was performed in emergency rooms, intensive care, medicine and surgery wards of the Dos de Mayo National Hospital, during the period January 2010 to December 2012. The population were patients requiring nutrition therapy in any of three forms: total parenteral nutrition, peripheral parenteral nutrition, or peripheral enteral nutrition. Results. 54,31% of the patients were male. The male/female ratio was 1,18. It was found no significant difference regarding the nutritional status according to the variable sex. In both sexes the proportion of severe malnutrition was similar around a third of the total studied patients. The proportions of acute malnutrition in the critical patient for each year were: 68,3%, 62,81% and 68,65% in 2010, 2011 and 2012, respectively. Unsatisfied demand was 43,93%, 57,96% and 48,51% during 2010, 2011 and 2012, respectively. Conclusions. 27,97% of the patients had severe malnutrition. The unsatisfied demand of nutrition in critical patient was around 50%. One of every two critical patients requiring nutritional support does not receive it.
Key words: malnutrition; nutritional therapy; nutritional status; nutrition, public health
INTRODUCCIÓN
La desnutrición es uno de los principales problemas de salud pública que afecta a todo el mundo, no solo a las sociedades más desfavorecidas económicamente, sino también dentro de las esferas más altas. La desnutrición se relaciona de una forma muy especial con la enfermedad y en numerosas ocasiones es consecuencia de esta, pero con el agravante de que puede actuar perpetuando los trastornos iniciales, empeorando claramente el pronóstico evolutivo del paciente crítico.1
Se establece una relación compleja entre la agresión causada por la enfermedad y el ayuno, ambos con consecuencias metabólicas mensurables. La prevalencia de la desnutrición intrahospitalaria oscila entre 30% y 72% y, en muchos casos, su prevalencia esta subestimada en ese sentido. Numerosas sociedades científicas en el mundo están realizando enormes esfuerzos para conseguir que la desnutrición en los pacientes hospitalizados, especialmente la del paciente crítico, sea reconocida, diagnosticada y tratada.2,3
En nuestro hospital se realizan loables esfuerzos para satisfacer la demanda de pacientes críticos que requieren terapia nutricional. Debido al costo elevado y la carencia de los mismos, para muchos de estos pacientes el tratamiento se limita a soluciones glucosadas o soluciones salinas, lo que contribuye a la desnutrición y cierra el círculo del paciente grave: efecto catabólico de la enfermedad-agravamiento de la desnutrición por falta o insuficiente tratamiento nutricional.
En los últimos años, el reconocimiento del papel de la nutrición en el manejo integral del paciente crítico ha dado lugar a un importante desarrollo en el campo de la nutrición artificial. Esta concepción se ve reflejada en un incremento en el número de pacientes hospitalizados que se benefician de su empleo. La aparición de nuevos productos farmacéuticos, tanto para nutrición parenteral como enteral, el desarrollo de nuevas técnicas en vías de administración y el descubrimiento de nuevos fármacos inmunomoduladores han permitido mejorar notablemente el pronóstico de los pacientes.3
Por las razones expuestas, y para tratar de racionalizar y garantizar una terapia nutricional correcta, se han creado las "unidades de soporte nutricional del paciente crítico", integradas por equipos multidisciplinarios (nutricionistas, internistas, intensivistas, farmacéuticos, enfermeras, etc.). El paciente agudamente enfermo complicado por una enfermedad médica o quirúrgica se encuentra en estado hipercatabólico y tiene un alto riesgo de desnutrición. El deterioro del estado nutricional compromete la respuesta al estrés metabólico e incrementa las complicaciones infecciosas, por lo cual la terapia fármaco-nutricional es imprescindible en la terapia intensiva.4
El monitoreo en la administración de la nutrición enteral y parenteral garantiza mejor control de las complicaciones, disminuye las interrupciones y mejora el aporte calórico. La unificación de criterios para la toma de decisiones en cuanto al inicio, interrupción, suspensión o reinicio de la nutrición debe ser causa de interrelación en el equipo multidisciplinario. La participación de personal capacitado en nutrición artificial contribuye a favorecer las buenas prácticas de soporte nutricional, dejando atrás los mitos que existen en torno a la nutrición, mediante la aplicación de protocolos basados en evidencias para garantizar el éxito de la terapia nutricional en cualquier unidad de terapia intensiva.
Por esto, es imprescindible proveer fármaco-nutrientes de forma enteral o parenteral con fines terapéuticos, ya sea para mantener o restaurar el estado nutricional comprometido en todo paciente enfermo y obtener una recuperación óptima de la salud.5
El consenso actual y las guías de nutrición del paciente crítico va encaminada a individualizar la terapia bajo diversas circunstancias: paciente crítico, quemado, politraumatizado, obeso, posoperado, etc.6-8 La meta es disminuir la prevalencia e incidencia de la desnutrición intrahospitalaria para disminuir así las complicaciones asociadas con la desnutrición: mayor frecuencia de infecciones nosocomiales, retraso en la cicatrización de las heridas, disminución de las complicaciones posquirúrgicas, retardo en el retiro de la ventilación mecánica, entre otros, las cuales prolongan la estancia hospitalaria, generan mayores costos para la institución y encarecen el sistema de cuidados críticos.
El objetivo del presente trabajo fue la determinación de la demanda insatisfecha respecto a la terapia nutricional en pacientes hospitalizados en áreas críticas del Hospital Nacional Dos de Mayo (HNDM). Asimismo, determinar la proporción de desnutrición grave y las patologías de mayor demanda en los pacientes críticos que requieren terapia nutricional.
PACIENTES Y MÉTODO
Se realizó un estudio de tipo observacional, descriptivo, cuantitativo, exploratorio de corte transversal y retrospectivo, realizado en los servicios de emergencia, cuidados intensivos, medicina y cirugía del HNDM. Se revisaron los registros clínicos de los pacientes hospitalizados en los diferentes servicios descritos, que tenían necesidad de recibir alguna forma de terapia nutricional: enteral, parenteral total y parenteral periférica. El periodo de estudio fue de enero de 2010 a diciembre de 2012 y la unidad de análisis fue la historia clínica. Fueron incluidos todos los registros clínicos completos (anamnesis, examen físico, diagnóstico y exámenes auxiliares). La población total la conformaron los pacientes que necesitaban terapia nutricional en cualquiera de las formas, durante los tres años de estudio.
La necesidad de terapia nutricional se determinó con base en las interconsultas realizadas a la unidad de cuidados intensivos (UCI), tomando en cuenta el diagnóstico, condición clínica, nivel sérico de albumina (< 3,5 g/dL) y linfocitos (< 1500/mm3). Se consideró desnutrición grave cuando el paciente presentaba uno o más de estos criterios: albúmina (< 2,5 g/dL) o linfocitos (< 800/mm3). No se consideró el estado nutricional con valoración global subjetiva y parámetros antropométricos (IMC < 18,4), debido a la condición del paciente crítico, que con frecuencia no permite determinar los datos de peso y talla con exactitud, lo que se asocia frecuentemente a sesgos de medición. Las historias clínicas que no contenían información sobre las variables de interés para el estudio fueron excluidas. Los resultados se expresaron en distribución de medias y frecuencias absolutas y relativas.
RESULTADOS
La edad media de la población fue 50,63 años (DE ± 20,53); mediana, 51 años; la edad mínima, 15 y la máxima, 89 años. El 28% de la población tenía más de 65 años (696/2485).
El 54,29% (1349/2485) de los pacientes fueron de sexo masculino. La relación masculino/femenino fue 1,18. No se encontró diferencia significativa entre ambos seos con respecto al estado nutricional, según la variable «sexo» (p = 0,97).
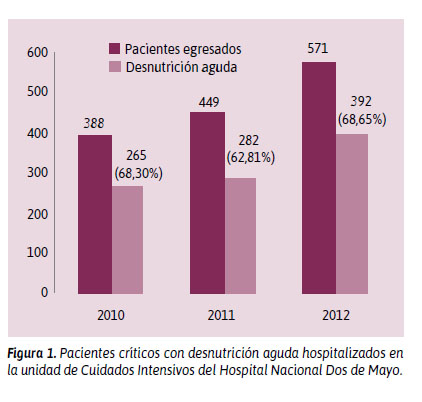
También se calculó la proporción de desnutrición como consecuencia de la enfermedad, en pacientes que fueron exclusivamente hospitalizados en la unidad de cuidados intensivos. Se escogió solo a este grupo de pacientes porque debido a su situación crítica y grave habían sido seleccionados para ser admitidos en UCI, inclusive cuando la demanda de pacientes para UCI era mayor. Se encontró que la proporción de pacientes desnutridos en cada año fueron: 68,30%, 62,81% y 68,65% en 2010, 2011 y 2012, respectivamente (Figura 1). En 2010, noventa pacientes fueron admitidos en otros servicios, diferentes de UCI (cirugía, neurocirugía, medicina interna, gastroenterología, etc.), debido al insuficiente número de camas disponibles en la unidad de cuidados intensivos. De igual forma, en los siguientes dos años, 550 y 437 pacientes, respectivamente, fueron admitidos en servicios hospitalarios diferentes de UCI.
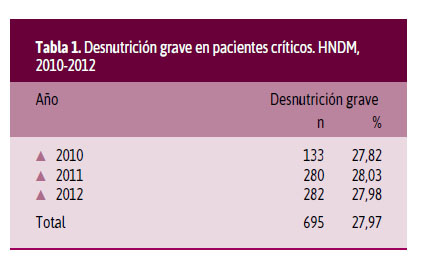
La proporción de desnutrición grave en ambos sexos fue similar en cada año de estudio, aproximadamente la tercera parte. Del total de la población estudiada durante los tres años, 695 (27,97%) pacientes cumplieron los dos criterios seleccionados para el diagnóstico de desnutrición grave (Tabla 1).
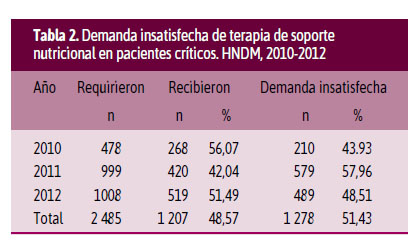
En el año 2010, los pacientes críticos que requirieron terapia nutricional fueron 478, de los cuales solo la recibieron 268 pacientes. En 2011 el total de pacientes con necesidad de terapia nutricional se elevó a 999 y en 2012 a 1008 pacientes; solo a recibieron 420 y 519 pacientes, respectivamente. En consecuencia, la demanda insatisfecha con respecto a la necesidad de terapia de soporte nutricional fue 43,93%, 57,96% y 48,51% durante cada año de estudio (Tabla 2). La mayoría de estos pacientes no fueron atendidos por carencia de insumos.
Las principales enfermedades que requirieron soporte nutricional enteral fueron sepsis grave, insuficiencia respiratoria aguda, pacientes neuroquirúrgicos y posoperados de cirugía abdominal digestiva. Y los diagnósticos que más requirieron soporte nutricional parenteral fueron peritonitis complicada, fístulas digestivas e íleo prolongado.
DISCUSIÓN
La desnutrición en el paciente crítico tiene enorme trascendencia debido a la gran morbimortalidad asociada, que ensombrece el pronóstico de estos pacientes. La desnutrición está relacionada con un aumento sustancial de riesgos de complicaciones y comorbilidades, que incrementan los días de ventilación mecánica, las tasas de infección nosocomial (hasta 15%), el promedio de permanencia en UCI (hasta 20%) y la tasa de mortalidad neta (alrededor de 16%). La presencia de estas complicaciones, a su vez, incrementa las necesidades de recursos asistenciales, congestiona las unidades de emergencia y cuidados críticos y encarece los procesos de atención.
La tasa de prevalencia de desnutrición aguda en los pacientes críticos hospitalizados en el HNDM estuvo entre 62% y 68%. Esta situación encontrada solo en los pacientes hospitalizados en UCI refleja claramente la proporción de desnutridos críticos y refuerza la necesidad de iniciar precozmente el tratamiento nutricional en cualquiera de sus formas. Si bien es cierto que la magnitud de la desnutrición hospitalaria depende del país y del grupo de pacientes estudiados, las cifras encontradas en el HNDM superan ampliamente la magnitud de la desnutrición hospitalaria documentada en otros países, como Suecia, Estados Unidos de América, Brasil, entre otros, en donde la proporción de desnutrición en el paciente crítico está en el rango de 25% a 48%.911 Asimismo, la prevalencia de desnutrición grave en países europeos y latinoamericanos fluctúa entre 12% y 20%.9-11 Otros estudios realizados por Gassull y Tanphaichitr, en España y Tailandia, respectivamente, reportaron prevalencias elevadas de desnutrición aguda en el paciente crítico, alrededor de 80%; probablemente, esto se debe al tipo de pacientes: en el primero, fueron mayormente hospitalizados posquirúrgicos del sistema digestivo y en el segundo, pacientes con enfermedad inflamatoria intestinal.12,13
El gasto asociado con el soporte nutricional enteral y parenteral es menos de 3% del gasto total generado por la desnutrición. El ahorro neto generado por la intervención nutricional es considerable, sobre todo debido a la disminución de la estancia hospitalaria y de las infecciones.
En los últimos años, el servicio de cuidados críticos del HNDM ha mejorado tanto en infraestructura y complejidad como en calidad de atención; sin embargo, solo el 56,65% de los pacientes que requieren cuidados críticos acceden a este servicio, debido a la gran demanda; los demás tienen que ser manejados en salas comunes de hospitalización. Obviamente, el soporte nutricional está más accesible para los pacientes hospitalizados en las unidades de cuidados intensivos o intermedios que en aquellos que se encuentran en salas comunes. A pesar de ello, creemos que el tratamiento nutricional en este grupo de pacientes aún es deficiente para contrarrestar el estado hipercatabólico que acompaña a todo paciente agudamente enfermo.
CONCLUSIONES
Un tercio de la población de pacientes hospitalizados en el Hospital Dos de Mayo presenta desnutrición grave. Solo 50% de los pacientes que necesitan terapia nutricional la recibe, debido a múltiples causas, que pueden ser motivo de otro estudio exploratorio. Las principales patologías que requirieron soporte nutricional enteral fueron sepsis grave, insuficiencia respiratoria aguda y pacientes posoperados de cirugía abdominal digestiva y neuroquirúrgicos. Por otro lado, los diagnósticos que más requirieron soporte nutricional parenteral fueron: peritonitis complicada, fístulas digestivas e íleo prolongado.
Finalmente, los hallazgos encontrados en el presente estudio obligan imperiosamente a mejorar el soporte nutricional en las áreas críticas, involucrando a profesionales de múltiples disciplinas (intensivistas, internistas, enfermeras y nutricionistas, entre otros), para garantizar el tratamiento óptimo, mejoría del pronóstico y disminución de la mortalidad en los pacientes críticos.
REFERENCIAS BIBLIOGRÁFICAS
1. Mesejo A,Vaquerizo Alonso C,Acosta Escribano J,Ortiz Leyba C, Montejo González JC. Recomendaciones para el soporte nutricional y metabólico especializado del paciente crítico. Actualización. Consenso Semicyuc-Senpe: Introducción y metodología. Med Intensiva. 2011;35 (Supl 1):1-6.
2. Ruiz-Santana S,Arboleda-Sánchez JA,Abilés J.Recomendaciones para el soporte nutricional y metabólico especializado del paciente crítico. Actualización. Consenso Semicyuc-Senpe: Valoración del estado nutricional. Med Intensiva. 2011;35 (Supl 1):12-6.
3. Waitzberg DL, Ravacci GR, Raslan M. Desnutrición hospitalaria. Nutr Hosp. 2011; 26(2):254-64.
4. Hurtado-Torres GF. Incidencia, impacto clínico-económico y clasificación de la desnutrición hospitalaria. Med Int Mex. 2013;29(3):290-8.
5. Mirtallo J, Canada T, Johnson D, Kumpf V, Petersen C, Sacks G, Seres D, Guenter P;Task Force for the Revision of Safe Practices for Parenteral Nutrition. Safe practices for parenteral nutrition. JPEN J Parenter Enteral Nutr. 2004;28(6):S39-70. Erratum in: JPEN J Parenter Enteral Nutr. 2006;30(2):177.
6. Mesejo A, Sánchez-Álvarez C,Arboleda-Sánchez JA; Metabolism and Nutrition Working Group of the Spanish Society of Intensive Care Medicine and Coronary units. Guidelines for specialized nutritional and metabolic support in the critically-ill patient: update. Consensus Semicyuc-Senpe: obese patient. Nutr Hosp. 2011;26 Suppl 2:54-8.
7. García de Lorenzo y Mateos A, Ortiz Leyba C, Sánchez SM; Metabolism and Nutrition Working Group of the Spanish Society of Intensive Care Medicine and Coronary units. Guidelines for specialized nutritional and metabolic support in the critically-ill patient: update. Consensus Semicyuc-Senpe: critically-ill burnt patient. Nutr Hosp. 2011;26 Suppl 2:59-62.
8. Blesa Malpica AL, García de Lorenzo y Mateos A, Robles González A; Metabolism and Nutrition Working Group of the Spanish Society of Intensive Care Medicine and Coronary units. Guidelines for specialized nutritional and metabolic support in the critically-ill patient: update. Consensus Semicyuc-Senpe: multiple trauma patient. Nutr Hosp. 2011;26 Suppl 2:63-6.
9. Asplund K, Normark M, Pettersson V. Nutritional assessment of psychogeriatric patients. Age Ageing.1981;10(2):87-94.
10. Meguid MM, Meguid V. Preoperative identification of the surgical cancer patient in need of postoperative supportive total parenteral nutrition. Cancer. 1985;55(1 Suppl):258-62.
11. Waitzberg DL, Caiaffa WT, Correia MI. Hospital malnutrition: the Brazilian national survey (Ibranutri): a study of 4000 patients. Nutrition. 2001;17(7-8):573-80.
12.Gassull MA,Abad A, Cabré E, González-Huix F, Giné JJ, Dolz C.Enteral nutrition in inflammatory bowel disease. Gut. 1986;27 Suppl 1:76-80.
13. Tanphaichitr V, Kulapongse S, Komindr S. Assessment of nutritional status in adult hospitalized patients. Nutr Metab. 1980;24(1):23-31.
Correspondencia
Dr. Humberto Lira Véliz hulive30@yahoo.es
Conflictos de interés
Los autores declaran no tener conflictos de interés durante el planteamiento, ejecución de la investigación y la elaboración del artículo para su publicación.
Fecha de recepción: 12 de marzo de 2015.
Fecha de aceptación: 22 de octubre de 2015.