Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Acta Médica Peruana
versión On-line ISSN 1728-5917
Acta méd. Peru vol.34 no.1 Lima ene. 2017
ARTÍCULO ORIGINAL
Morbimortalidad del recién nacido a término precoz en el hospital Hipólito Unanue de Tacna durante los años 2000 a 2014
Morbimortality of early term newborns at Tacna’s Hipólito Unanue hospital during the years 2000 to 2014
Manuel Ticona Rendón1,a,c, Diana Huanco Apaza2,b,d
1 Universidad Nacional Jorge Basadre de Tacna.
2 Hospital Hipólito Unanue de Tacna. Tacna, Perú.
a Médico pediatra y neonatólogo, b obstetriz, c doctor en Medicina y Salud Publica, d doctora en Salud Pública.
RESUMEN
Objetivo: Determinar la frecuencia, tasa de cesárea y riesgos de morbimortalidad del recién nacido a término precoz (RNTP). Material y métodos: Estudio observacional, retrospectivo, analítico. Se incluyó a neonatos únicos vivos a término, nacidos en el hospital Hipólito Unanue de Tacna durante los años 2000 a 2014 (n=45332). Se comparó a los nacidos a termino precoz de 37 a 38 6/7 semanas (n=11276), y los nacidos a termino completo de 39 a 41 6/7 semanas (n=34056). Se utilizó frecuencia y tasa por 100 nacidos vivos, odds ratio (OR) con intervalos de confianza al 95% (IC 95%), regresión logarítmica y prueba "t" para muestras independientes. Se utilizó la base de datos del Sistema Informático Perinatal. Resultados: La frecuencia de nacidos a término precoz fue 22,5 por 100 nacidos vivos, con un crecimiento logarítmico significativo (p=0,03). Representó 24,9% de todos los recién nacidos a término. La tasa de cesárea se incrementó de 31,2% a 51,1% y su crecimiento fue similar al de los término completo. Se asoció al RNTP con mayor probabilidad de tener bajo peso al nacer (OR:5,33; IC 95%: 4,50-6,30), ser pequeño para la edad gestacional (OR:3,14; IC 95%: 2,69- 3,66), nacer por cesárea (OR: 3,15; IC 95%: 3,01-3,29), tener estancia hospitalaria de 3 días a más (OR: 1,46; IC 95%: 1,39-1,54), morbilidad respiratoria (OR: 1,81; IC 95%: 1,38-2,37) como neumonía (OR:3,02; IC 95%: 1,70-5,38), membrana hialina (OR: 4,17; IC 95%: 1,56-11,33) y taquipnea transitoria (OR: 2,95; IC 95%: 1,79-4,85); y malformaciones congénitas (OR: 1,46; IC 95%: 1,17-1,82), hiperbilirrubinemia (OR: 1,23; IC 95%: 1,02-1,49) y mortalidad neonatal (OR: 2,17; IC 95%: 1,45-3,23). Conclusión: La frecuencia de recién nacidos a término precoz en el hospital Hipólito Unanue de Tacna se incrementó en los últimos 15 años y se asoció a mayor riesgo de problemas respiratorios y mortalidad neonatal.
Palabras clave: Recién nacido a término precoz, recién nacido a término temprano, recién nacido a término, morbimortalidad neonatal (Fuente: DeCS BIREME).
ABSTRACT
Objective: To determine the frequency, cesarean section rate and morbidity and mortality risks for early term newborns. Material and methods: Non-experimental, cross-sectional study. We included single term live neonates born in Hipolito Unanue Hospital in Tacna from 2000 to 2014 (n= 45332). Early term newborns from 37 to 38 6/7 weeks (n= 11276), were compared with full term newborns from 39 to 41 6/7 weeks (n= 34056). We used frequencies and rates per 100 live births, odds ratios (OR) with 95% confidence intervals (95% CI), logarithmic regression and "t" test for independent samples. The Perinatal Computer System database was used. Results: The frequency of preterm infants was 22.5 per 100 live newborns, with a significant logarithmic growth (p= 0.03). This accounted for 24.9% of all full term newborns. The cesarean section rate increased from 31.2% to 51.1% and its growth was similar to that of full term newborns. It was associated with a higher risk of low birth weight (OR: 5.3; 95% CI:4.5-6.3), small for gestational age babies (OR: 3.14; 95% CI: 2.69-3.66), being born by cesarean section (OR: 3.15; 95% CI: 3.01-3.29), hospital stay of 3 days or more (OR: 1.46; 95% CI: 1.39-1,54), respiratory morbidities (OR: 1.81; 95% CI: 1.38-2.37), such as pneumonia (OR: 3.02; 95% CI: 1.70-5.38), hyaline membrane (OR: 4.17; IC 95% CI: 1.56-11.33), and transient tachypnea (OR: 2.95; 95% CI: 1.79-4.85); and congenital malformations (OR: 1.46; IC 95% CI: 1.17-1.82), hyperbilirubinemia (OR: 1.23; 95% CI: 1.02-1.49), and neonatal mortality (OR: 2.17; 95% CI: 1.45-3.23). Conclusion: The frequency of early term newborns in Hipolito Unanue Hospital in Tacna increased in the last 15 years, and it was associated with an increased risk of respiratory problems and neonatal mortality.
Keywords: Early term newborn, term newborn, full term newborn, neonatal morbidity and mortality. (Source: MeSH NLM).
INTRODUCCIÓN
A pesar de los riesgos potenciales del parto prematuro y embarazo postérmino, se ha dado poca atención al parto a término; recién se ha reconocido que hay diferencia de morbilidad y mortalidad en los recién nacidos en diferentes momentos dentro del intervalo de 5 semanas de gestación considerada clásicamente parto a término (1). Hay una creciente evidencia que demuestra la existencia de diferencias significativas, tanto en los riesgos prenatales que afrontan este tipo de fetos como en los resultados de los lactantes. Se necesita una reevaluación del concepto de embarazo a término (2).
El parto de los recién nacidos que son fisiológicamente maduros y capaces de una transición exitosa al ambiente extrauterino es una prioridad importante para los profesionales de la salud (3). En general se acepta que los nacimientos deben ocurrir en un mínimo de 39 semanas de gestación a menos que el parto ocurra de forma espontánea o por indicación médica materna o fetal. Durante los años 1992 a 2002 en los Estados Unidos, el porcentaje de niños nacidos antes de las 40 semanas se incrementó dramáticamente y el porcentaje de niños nacidos después de 40 semanas de gestación se ha reducido (4). El cambio en la edad gestacional al nacer aumenta el riesgo para el nacimiento de los recién nacidos fisiológicamente inmaduros y complicaciones asociadas (5).
Los recién nacidos a término precoz (RNTP) son aquellos nacidos a partir de las 37 semanas exactas (37 0/7) hasta las 38 semanas y 6 días (38 6/7) de gestación. La definición de término precoz o temprano, fue acuñada recientemente, para centrar la atención sobre los riesgos de morbilidad y mortalidad en estos niños en comparación con los de término nacidos después de esta categoría (39 0/7 a 41 6/7 semanas) denominados a término completo o tardío (6).
A pesar de que existen numerosos trabajos sobre este tema, no hemos encontrado referencias en el Perú sobre esta población de riesgo, por lo que es necesario analizar si en nuestro medio estos neonatos son un grupo de riesgo a quienes debemos brindar especial atención; por este motivo ha concitado nuestro interés realizar este estudio en el Hospital Hipólito de Tacna donde se atienden el 70% de los nacimientos de la Región, con la finalidad de conocer la frecuencia, tasa de cesáreas y los riesgos de morbilidad y mortalidad del recién nacido a término precoz en comparación con los recién nacidos a término completo.
MATERIAL Y MÉTODOS
Investigación observacional, retrospectiva y analítica. Se estudió a todos los nacidos vivos de embarazo único de 37 a 41 semanas y seis días de gestación según fecha de última menstruación, que nacieron en el Hospital Hipólito Unanue de Tacna durante los años 2000 a 2014; comparando a los nacidos con edad gestacional de 37 a 38 6/7 semanas, llamados recién nacidos a término precoz (RNTP) y con los nacidos con edad gestacional de 39 a 41 6/7 semanas, llamados a término completo (RNTC). Se excluyeron recién nacidos que tuvieron ausencia de edad gestacional por FUM o fueron hospitalizados por parto extra hospitalario.
Para la determinación de la frecuencia de recién nacidos a término precoz, se consideró el número de aquellos que tuvieron 37 a 38 6/7 semanas de gestación por 100 nacidos vivos y para demostrar su crecimiento, se aplicó el modelo de regresión logarítmica. Para la determinación de tasa de cesáreas se consideró el número de cesáreas por 100 nacidos vivos de cada grupo (RNTP y RNTC) y se comparó utilizando la prueba "t" de muestras independientes.
La información se recogió de la base de datos del Sistema Informático Perinatal del Departamento de Gineco Obstetricia del Hospital Hipólito Unanue de Tacna, provenientes de las historias clínicas perinatales (HCP) oficial del Ministerio de Salud y contenidas en la historia clínica de la madre como del recién nacido.
Los resultados se presentaron en tablas y figuras, mostrando la frecuencia y la tasa de cesáreas por año. Se evaluó los riesgos del recién nacido a término precoz comparada con recién nacidos a término completo, utilizando frecuencias absolutas y relativas, además se calculó el odds ratio (OR) con su intervalo de confianza al 95% (IC 95%), considerando significancia estadística cuando el OR y el IC 95% fueran diferentes de 1.
Consideraciones éticas: Los datos recolectados durante el estudio se utilizaron solo para fines de esta investigación y se manejaron como confidenciales.
RESULTADOS
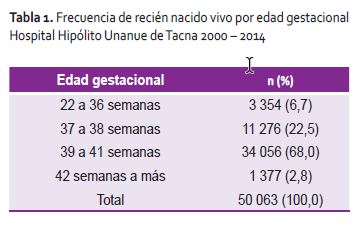
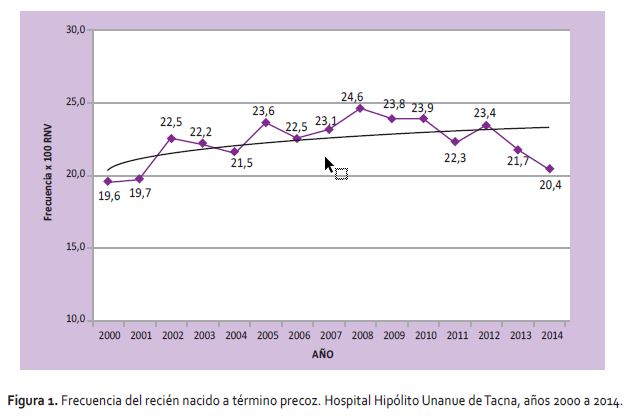
Durante los años 2000 a 2014 en el hospital Hipólito Unanue de Tacna, nacieron 50 063 recién nacidos vivos, de los cuales 11 276 fueron de 37 a 38 6/7 semanas de gestación, siendo la frecuencia de RNTP de 22,5 por 100 nacidos vivos (Tabla 1), teniendo un crecimiento significativo que se ajusta a un modelo de regresión logarítmica (p=0,031) como se muestra en la Figura 1.
Del total de recién nacidos a término (37 a 41 6/7 semanas de gestación), 24,9% fueron RNTP y 75,1% RNAC.
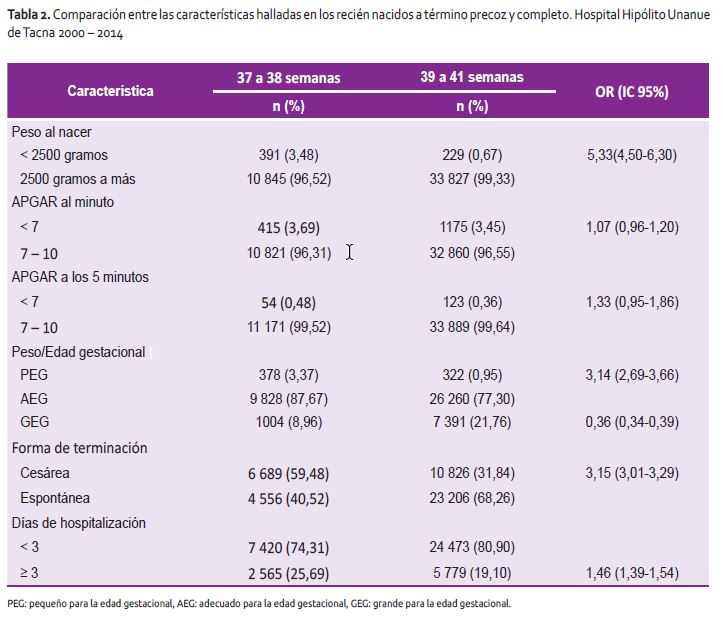
En cuanto al RNTP, se encontró una mayor probabilidad de tener bajo peso al nacer (OR: 5,3; IC 95%:4,5-6,3), ser pequeño para la edad gestacional (OR: 3,14; IC 95%: 2,69-3,66), haber nacido por cesárea (OR: 3,15; IC 95%: 3,01-3,29) y hospitalizarse de 3 días a más, en comparación con los RNTC (OR: 1,46; IC95%: 1,39-1,54) (Tabla 2).
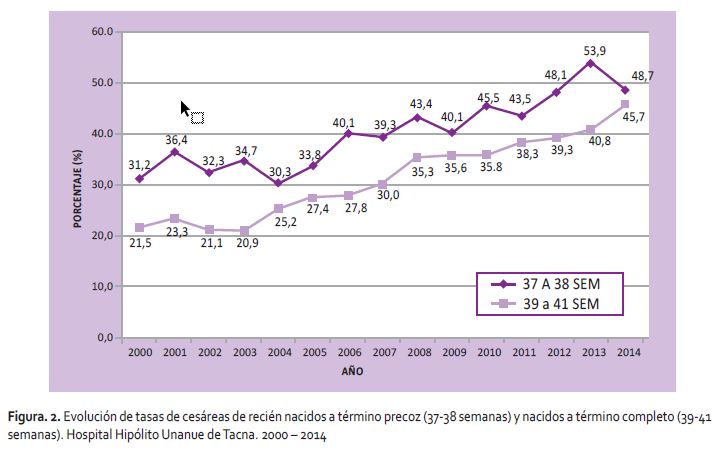
La tasa de cesáreas en los RNTP fue significativamente mayor que el de término completo en los 15 años de estudio (p<0,01), mientras que el crecimiento fue similar en ambos grupos (Figura 3).
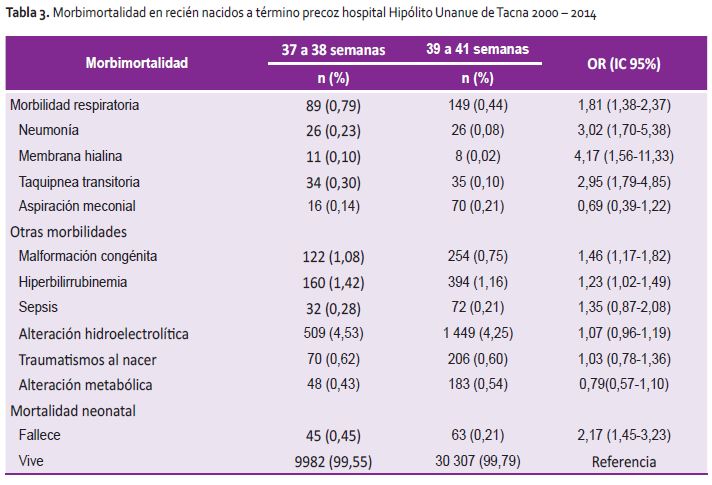
Los RNTP presentaron una mayor probabilidad de presentar alguna morbilidad respiratoria (OR: 1,81; IC 95%: 1,38-2,37) en comparación con los RNTC, dentro de estas patologías la neumonía (OR: 3,02; IC 95%: 1,70-5,38), la membrana hialina (OR: 4,17; IC 95%: 1,56-11,33) y taquipnea transitoria del recién nacido (OR: 2,95; IC 95%: 1,79-4,85). En relación a otras morbilidades neonatales, RNTP comparados con RNTC, se encontró una mayor probabilidad de malformaciones congénitas (OR: 1,46; IC 95%: 1,17-1,82) e hiperbilirrubinemia (OR: 1,23; IC 95%: 1,02-1,49); no se asociación significativa con sepsis, alteraciones hidroelectrolíticas, traumatismos al nacer, ni alteraciones metabólicas (Tabla 3).
El RNTP presentó 2,17 veces la probabilidad de fallecer que el RNTC (IC 95%: 1,45-3,23) (Tabla 3).
DISCUSIÓN
Para el año 2006, el RNTP ha representado entre el 23% y 20% de todos los nacimientos vivos en EE.UU. y Francia, respectivamente (7,8). Furzán (10) en el hospital Universitario Dr. Alfredo Van Grieken de Caracas Venezuela encontró, para el año 2012, una incidencia de 24% de RTNP. En el hospital Hipólito Unanue de Tacna encontramos semejante frecuencia de RNTP que representaron 22,5% del total de recién nacidos vivos en el periodo 2000 a 2014, con un crecimiento significativo (p=0,031) que se ajusta a un modelo de regresión logarítmica.
La tasa de cesáreas en RNTP en el hospital Hipólito Unanue de Tacna fue mayor que el RNTC, pero su crecimiento fue similar en ambos grupos. Semejante hallazgo encontró Martínez (11) en España, donde los RNTP presentaron una tasa de cesárea superior que los RNTC, 38,3% VS 31,3%; con una p<0,0001.
El número de cesáreas ha venido aumentando dramáticamente durante los últimos 10 años: ya representan aproximadamente un tercio de los partos; aunque las estimaciones varían por problemas con el registro y la falta de investigaciones (12,13), Menacker et al (12) estimó que entre el 3% y el 7% de las cesáreas practicadas no tenía una clara indicación médica. Otros investigadores indican que cesáreas electivas representan hasta un 18% de las cesáreas en los EE. UU. (14).
Los RNTP son fisiológica y metabólicamente menos maduros que los RNTC. Los riesgos de insuficiencia respiratoria y muerte y/o trastorno neurológico severo se asocian inversamente con la edad gestacional (7,15,16). Este hallazgo también fue encontrado en nuestro estudio al obtener una mayor posibilidad de presentar problemas respiratorios y mortalidad neonatal en RNTP que en RNTC.
Resultados similares para 7 434 recién nacidos a término fueron reportados por Melamed y cols. (18) en un análisis retrospectivo de los partos de una institución; encontró que las enfermedades respiratorias (ventilación mecánica, síndrome de dificultad respiratoria, taquipnea transitoria del recién nacido, hipertensión pulmonar persistente), infecciosa (sepsis con cultivo comprobado, meningitis o neumonía), del sistema nervioso central (convulsiones, hemorragia intraventricular), y un resultado de morbilidad compuesta (respiratorias, infecciosas del sistema nervioso central o admisión a cuidados intensivos del neonatal, muerte, enterocolitis necrotizante, tratamiento con fototerapia, hipoglucemia, o hipotermia) fueron inversamente proporcional a la edad gestacional.
Gouyon y cols. (7) encontraron en un estudio basado en una población de 150 426 recién nacidos vivos, que la insuficiencia respiratoria grave (es decir, tratamiento con ventilación mecánica y/o presión positiva continua nasal) disminuyó de 20% a las 34 semanas de gestación hasta el 0,3% a las 39 a 41 semanas, con una reducción en el riesgo relativo de insuficiencia respiratoria grave entre 34 y 38 semanas por un factor de 2 a 3 por cada semana de gestación adicional.
En un análisis retrospectivo de 377 638 recién nacidos a término, en esta gran base poblacional de estudio, la morbilidad se definió como una estancia hospitalaria superior a 5 días con una condición que amenaza la vida, una estancia hospitalaria menor o igual a 5 días y la transferencia a un nivel más alto de servicio de atención médica, o muerte antes del alta inicial de hospitalización. La edad gestacional estuvo significativamente correlacionado con el riesgo de la morbilidad, siendo el riesgo más bajo en la gestación de 39 y 40 semanas (17).
Los bebés nacidos en gestaciones de menos de 39 semanas a menudo requieren hospitalización prolongada y especial cuidado neonatal (19,20). Los cuidados intensivos neonatales se han reportado para el 12% a las 37 a 6% a las 40 semanas de gestación (20). Otros investigadores tienen reportadas tasas y admisión a cuidados intensivos neonatales de hasta 18% a las 37 semanas de gestación, el 9% a las 38, y 6% a las 39 a 41 semanas de gestación (7). La estancia hospitalaria también es proporcional a la edad gestacional, la mediana de la duración de hospitalización fue de 5 días a la semana 37 de gestación, y de 3 a 4 días a las 38 a 40 semanas de gestación (21,22).
Tita et al (23) realizó un análisis secundario a los datos de la "Red de Unidades de Medicina Materno-Fetal" para evaluar los resultados neonatales después de los partos por cesárea electiva en RNTP. Se evaluaron la morbilidad neonatal sólo en partos electivos en ausencia de indicación materna u obstétrica, encontraron que el 35,8% de los partos electivos se realiza antes de 39 semanas de gestación. El riesgo atribuible de morbilidad para el nacimiento a las 37 semanas fue del 48%, mientras que este mismo riesgo a las 38 semanas fue del 27%.
Clark et al (24) evaluó una cohorte de partos en RNTP planificadas durante un período de 3 meses en más de 27 hospitales de todo el país, los investigadores compararon las tasas de ingreso a la unidad de cuidados intensivos neonatales (UCIN) para los bebés nacidos a las 37 ó 38 semanas, con los de 39 semanas; encontraron que el 31% de los 17794 partos fueron electivos, requiriendo el ingreso a una UCIN 17,8% de los niños de parto electivo a las 37-38 semanas y 8% a las 38-39 semanas, en comparación con 4,6% de los bebés nacidos a las 39 semanas a más (p <0.001). La tasa de cesárea en las mujeres sometidas a la inducción del trabajo de parto no fue influenciado por la edad gestacional.
Bates et al (25) encontraron que los resultados neonatales adversos fueron peores en los niños nacidos entre 36 y 38 semanas después de los índices de madurez pulmonar fetal en comparación con los bebés nacidos a las 39 y 40 semanas (6,1% vs 2,5%, RR: 2,4 IC 95%: 1,7-3,5); por lo tanto, el papel de las pruebas de madurez pulmonar fetal es cuestionable.
Los RNTP tienen un mayor riesgo de morbilidad, especialmente trastornos respiratorios, muerte y/o trastornos neurológicos graves, e ingresos a la unidad de cuidados intensivos neonatales, que los recién nacidos a término tardío (7,16,18,19). En un análisis de 2 527 766 de mujeres con embarazos únicos, vivos, cefálicos, durante el 2003, el 8,3% nacieron a las 37 semanas de gestación, el 19,4% a las 38, el 30,2% a las 39, el 32,1% a las 40 y el 10% a las 41 semanas de gestación (26). Los nacimientos a las 37 semanas de gestación (0,45% vs 0,14%, OR: 3,12; IC 95%: 2,90-3,38) y a las 38 semanas de gestación (0,19% vs 0,14%, OR: 1,30; IC 95%: 1,19-1,43) tenían mayor probabilidad de de presentar enfermedad de membrana hialina que los recién nacidos de 39 semanas. La necesidad de ventilación mecánica en los neonatos nacidos a las 37 semanas de gestación (0,57% vs 0,28%, OR: 2,20, IC 95%: 1,88-2,18) y 38 semanas gestación (0,32% vs 0,28%, OR: 1,15, IC 95%: 1,08-1,23) se encontraron también significativamente mayor en la frecuencia, que en los recién nacidos a las 39 semanas de gestación (7,19,27,28).
De acuerdo con un análisis retrospectivo de base geográfica de 179 701 nacimientos, la incidencia del síndrome de dificultad respiratoria severa en RN de 34 a 41 semanas de gestación disminuye con la edad gestacional (29). Los RN a las 37 semanas de gestación tienen una tasa de 3 veces mayor de síndrome de dificultad respiratoria que los nacidos a las 38 semanas, que, a su vez, tienen una tasa de 7,5 veces mayor que los nacidos a las 39 a 41 semanas. Los RN a las 37 a 38 semanas también tienen un significativo mayor riesgo para la taquipnea transitoria del recién nacido, hipertensión pulmonar persistente, estancias hospitalarias de más de 5 días y los diagnósticos asociados con morbilidades graves o muerte, que los RN a las 39 semanas de gestación (29-31).
El parto por cesárea es un factor de riesgo independiente para la morbilidad respiratoria en los recién nacidos a término. Estudios de RN por cesárea electiva han demostrado que el riesgo de síndrome de dificultad respiratoria y taquipnea transitoria del recién nacido es inversamente proporcional a la edad gestacional (29,30-33). El síndrome de dificultad respiratoria y la taquipnea transitoria del recién nacido es 1,7 veces más frecuente en las 37 semanas de gestación en comparación con 38 semanas y 2,4 veces más frecuente a las 38 semanas de gestación en comparación con 39 semanas en los RN por cesárea electiva (34). Nuestro estudio evidenció morbilidad respiratoria, también identificamos en los RNTP malformaciones congénitas e hiperbilirrubinemia.
Se sabe que la mortalidad neonatal se asocia con la edad gestacional, existiendo menor mortalidad en los bebés nacidos a las 39 a 40 semanas (35). En un informe de referencia, Kramer y cols. (36) realizaron un estudio de una cohorte poblacional de nacimientos en Estados Unidos y Canadá entre 1985 y 1995. Aunque la mortalidad neonatal e infantil ha disminuido, los riesgos de muerte en los bebés a términos precoces en comparación con los bebés a términos completos, sigue siendo significativamente mayor.
Ready et al (35), evaluaron la tasa de mortalidad neonatal en un grupo de niños nacidos de 34 a 40 semanas de parto espontaneo, encontraron que las tasas de mortalidad neonatal e infantil disminuyen conforme aumenta la edad gestacional, llama la atención que aún a la semana 37 y 38, la mortalidad neonatal e infantil sigue siendo mayor que las semanas 39 y 40.
Para enfatizar aún más los peligros asociados con el parto a término precoz, las tasas de mortalidad neonatal e infantil son mayores, en comparación con todos los recién nacidos a término. Las tasas de mortalidad neonatal a las 37 y 38 semanas fueron 1,7 y 1,0 por 1.000 y las tasas de mortalidad infantil 4,1 y 2,7 por 1.000, respectivamente. Además, no se ha demostrado que las pruebas de madurez pulmonar del feto hayan disminuido las tasas de morbilidad respiratoria (36).
Además, un análisis de recién nacidos vivos, únicos, a término, en EEUU entre 1995 y 2001 encontró que la tasa de mortalidad disminuyó con la edad gestacional de 0,66 por 1.000 nacidos vivos a las 37 semanas, de 0,33 por 1.000 nacidos vivos a 39 semanas y se mantuvo estable entre 39 y 40 semanas (37). Las tasas de infección neonatal y síndrome de muerte súbita infantil, también disminuyeron con la edad gestacional. Un análisis del Centro Nacional para Estadísticas de Salud en EEUU en una cohorte de nacimiento de feto único en el 2001, encontró mayores tasas de mortalidad neonatal e infantil para los nacimientos a las 37 y 38 semanas de gestación en comparación con 39 semanas (38). Por lo tanto, los datos actuales son inequívocos en el aumento de la morbilidad y la mortalidad entre los lactantes nacidos a término entre las 37 y 38 semanas de gestación en comparación con los nacidos en o después de 39 semanas completas (2).
Smith (39) realizó un estudio en Escocia en 1985-1996, de bases de datos nacionales (n=700.878) entre 37 y 43 semanas, con exclusión de los embarazos múltiples y muertes causadas por anomalías congénitas, encontró que la tasa de mortalidad perinatal fue mayor en el RNTP que en el recién nacido a termino completo.
Las limitaciones de este estudio provienen de las consecuencias que conllevan una fuente secundaria; es decir, la falta de datos completos y detallados descritos en las historias clínicas. Otra limitación fue la falta de estudios nacionales que permita comparar nuestros resultados, por eso se comparó con estudios extranjeros que no se ajustan a nuestra realidad.
Concluimos que la frecuencia de RNTP en el hospital Hipólito Unanue de Tacna durante los años 2000 a 2014 se ha incrementado y se asocia a mayor probabilidad de presentar morbilidad respiratoria y mortalidad neonatal, constituyendo un grupo de alto riesgo neonatal.
Con este hallazgo podemos recomendar la realización de estudios en otras regiones del país, ya que probablemente encuentren semejantes resultados. Al considerar este nuevo grupo de alto riesgo neonatal que representa la cuarta parte de recién nacidos, tenemos una gran proporción de recién nacidos con mayor riesgo para enfermar y morir, a quienes se les debe brindar la atención que merece, para contribuir a reducir la morbimortalidad neonatal en el país.
REFERENCIAS BIBLIOGRÁFICAS
1. Fleishman AR, Oinuma M, Clark SL. Rethinking the definition of term pregnancy. Obstet Gynecol. 2010; 116(1) :136–9. [ Links ]
2. Clark S, Fleischman AR Term pregnancy: time for a redefinition. Clin Perinatol. 2011;38(3):557-64. [ Links ]
3. ACOG educational bulletin. Assessment of fetal lung maturity. Number 230, November 1996. Committee on Educational Bulletins of the American College of Obstetricians and Gynecologists. Int J Gynaecol Obstet. 1997 Feb;56(2):191-8 [ Links ]
4. Davidoff MJ, Dias T, Damus K, Russell R, Bettegowda VR, Dolan S, et al. Changes in the gestational age distribution among U.S. singleton births; impact on rates of late preterm birth, 1992 to 2002. Semin Perinatol. 2006;30(1): 8–15. [ Links ]
5. Engle W, Kominiarek M. Late Preterm infants, early term infants, and timing of elective deliveries. Clin Perinatol. 2008;35(2):325-41. [ Links ]
6. Engle WA. Morbidity and mortality in late preterm and early term newborns: a continuum. Clin Perinatol. 2011;38(3): 493-516. [ Links ]
7. Gouyon JB, Vintejoux A, Sagot P, Burguet A, Quantin C, Fredynus C, et al. Neonatal outcome associated with singleton birth at 34–41 weeks of gestation. Int J Epidemiol 2010;39(3):769–76. [ Links ]
8. Davidoff MJ, Dias T, Damus K, Russell R, Bettegowda VR, Dolan S, et al. Changes in the gestational age distribution among U.S. singleton births: impact on rates of late preterm birth, 1992 to 2002. Semin Perinatol 2006;30(1):8–15. [ Links ]
9. Martin JA, Hamilton BE, Sutton PD, Ventura SJ, Menacker F, Kimeyer S, et al. Births: final data for 2006. Natl Vital Stat Rep 2009;57(7):1–104. [ Links ]
10. Furzán JA, Arteaga N, Luchón C. Recién nacido a término precoz: incidencia y morbilidad perinatal. Archivos Venez Pueric Pediatr. 2012; 75(4):108-12. [ Links ]
11. Martínez-Nadal S, Demestre X, Raspall F, Alvarez JA, Ellizari M, Vila C, et al. Morbilidad neonatal en los recién nacidos a termino precoz. An Pediatr (Barc). 2014; 81(1):39-44. [ Links ]
12. Menacker F, Declercq E, Macdorman MF. Cesarean delivery: background, trends, and epidemiology. Semin Perinatol. 2006;30(5):235–41. [ Links ]
13. NIH State-of-the-Science Conference Statement on cesarean delivery on maternal request. NIH Consens State Sci Statements. 2006; 23(1):1–29. [ Links ]
14. Fuchs K, Wapner R. Elective cesarean section and induction and their impact on late preterm births. Clin Perinatol. 2006;33(4):793– 801. [ Links ]
15. Kirby RS, Wingate MS. Late preterm birth and neonatal outcome: is 37 weeks’ gestation a threshold level or a road marker on the highway of perinatal risk? Birth 2010;37(2):169-71.
16. Bastek JA, Sammel MD, Paré E, Srinivas SK, Posencheg MA, Elovitz MA. Adverse neonatal outcomes: examining the risk between preterm, late preterm and term infants. Am J Obstet Gynecol. 2008;199(4):367.e1-8. [ Links ]
Fuente de financiamiento: Autofinanciado.
Conflicto de interés: Los autores declaran no tener conflictos de interés en la publicación de este artículo.
Correspondencia
Manuel Ticona Rendón manuelticonar@yahoo.es
Recibido: 22/11/2016
Arbitrado por pares
Aprobado: 08/09/2017
Citar como: Ticona M, Huanco D. Morbimortalidad del recién nacido a término precoz en el hospital Hipólito Unanue de Tacna durante los años 2000 a 2014. Acta Med Peru. 2017;34(1):41-8