Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Acta Médica Peruana
On-line version ISSN 1728-5917
Acta méd. Peru vol.34 no.1 Lima Jan. 2017
ARTÍCULO ESPECIAL
Abordaje de patologías mentales en la consulta ambulatoria mediante el modelo TOPIC psicos
An approach for the management of mental disorders in the outpatient setting using the TOPIC psychosocial model
Pavel Jaime Contreras Carmona1, María Sofía Cuba Fuentes1
1 Universidad Peruana Cayetano Heredia. Lima, Perú.
RESUMEN
La atención médica en el primer nivel de atención demanda de entrenamiento para atender problemas psicosociales que son frecuentes en la consulta ambulatoria. Los casos de ansiedad o depresión pueden ser abordados mediante modelos de atención en la práctica ambulatoria; uno de ellos es el modelo TOPIC (en inglés: Task-Oriented Processes in Care) el cual permite ordenar la consulta en una secuencia estructurada de cuatro tareas mayores: procesamiento de la información, desarrollo de una adecuada relación médico-paciente-familia, integración de la información, aprendizaje de por vida. El procesamiento de la información contempla cuatro subactividades, una de las cuales evalúa las necesidades emocionales del paciente utilizando una secuencia de pasos conocida con el acrónimo ESEMES (Evaluación de las necesidades emocionales del paciente/familia). La aplicación de este modelo puede ayudar a los médicos y sus pacientes a ser más eficientes en el manejo de problemas psicosociales, teniendo en cuenta el poco tiempo del que se dispone en una consulta ambulatoria.
Palabras clave: Salud mental; Atención primaria de salud; Atención ambulatoria (fuente: DeCS/BIREME).
ABSTRACT
Medical care in the first level of care requires specialized training in order to manage psychosocial problems that are frequent in the outpatient setting. Disorders such as anxiety and depression may be approached using models for care in the ambulatory practice; one of these is the TOPIC (Task-Oriented Processes in Care) model, which allows performing the consultation in an orderly fashion with a structured sequence of four major tasks: information processing, development of an adequate physician-patient-family relationship, integrating the information, and lifelong learning. The information processing involves four sub-activities, one of which evaluates the patient’s emotional needs using a sequence of steps known with the ESEMES initials in its Spanish version. The use of this model may help physicians and their patients to be more efficient in the management of psychosocial problems, taking into account the short time available in an outpatient clinic.
Keywords: Mental health; Primary health care; Ambulatory care (source: MeSH/NLM).
INTRODUCCIÓN
En la medida que los sistemas sanitarios buscan mejorar la salud de la población y disminuir las diferencias de acceso en los subgrupos poblacionales, estos deben orientarse hacia la aplicación de la atención primaria tanto en los servicios de salud como en la formación del profesional sanitario, utilizando para ello los conocimientos actualizados sobre las enfermedades, sus causas y manejo (1).
Los servicios de atención primaria de salud (APS) son el espacio donde se resuelve, o se debería resolver, el 80% de los problemas sanitarios de la población. Incluye a los puestos de salud, centros de salud (Ministerio de Salud); Centros de atención primaria, Unidades básicas de atención primaria (EsSalud); policlínicos y hospitales de nivel dos de atención en salud.
Muchas veces existen síntomas y signos mal definidos que en realidad están relacionados a problemas psicosociales. Serrano et al. en el 2010 demostraron que un 45,1% de los entrevistados había presentado al menos una vez en su vida problemas psicosociales (2). En algunos casos estos problemas psicosociales están relacionados a la situación funcional familiar (3). El tiempo para realizar una consulta ambulatoria en el primer nivel atención suele ser corto, variando en el sistema público peruano entre 12 a 15 minutos por paciente (4).
Los problemas de salud mental son prevalentes y a menudo no reciben tratamiento. Según Stern (2005) sólo el 40% de los pacientes con trastornos psiquiátricos reciben tratamiento. Los problemas mentales más frecuentes a encontrar en la APS son los episodios depresivos y trastornos de ansiedad. La prevalencia de depresión en APS oscila entre el 6% y 17% (5), proporción elevada si la comparamos con otras patologías frecuentes como la hipertensión arterial, que se encuentra en el 6%. Sólo el 50% de las personas con depresión que acuden a un centro de atención primaria son diagnosticadas y de estas, se trata adecuadamente sólo a un 17%. En cuanto a los trastornos de ansiedad, la prevalencia oscila entre 11% a 25% y sólo el 33% de los diagnosticados llega a recibir tratamiento en APS. Además, los trastornos de ansiedad suelen coexistir hasta en un 25% a 50% en los pacientes con diabetes, colon irritable, enfermedad cerebrovascular, enfermedades pulmonares, dolor torácico, entre otros (6). Según el informe 140 de la Defensoría del Pueblo en el Perú, que cita al Estudio Epidemiológico Metropolitano en Salud Mental 2000, el 37,3% de personas entrevistadas provenientes de Lima Metropolitana y el Callao habría tenido por lo menos una vez en su vida un problema de salud mental (7).
La necesidad de contar con un modelo que organice la consulta médica en APS y permita una mejor efectividad en el manejo de los problemas de salud con un enfoque integral del ser humano ha sido estudiada por los médicos familiares inicialmente con fines docentes (8-11). Se hace evidente la necesidad de contar con estrategias para atender eficientemente problemas psicosociales en una consulta médica breve.
MODELO TOPIC
Uno de los modelos propuestos para afrontar los diferentes tipos de problemas de los pacientes que acuden a la consulta en APS es el de procesos orientados por tareas, conocido como TOPIC (del inglés Task-Oriented Processes In Care) (12). Rogers y Corboy, describieron una consulta prototípica que engloba aspectos comunes en los motivos de consulta de una persona, así los clasificaron en: problema nuevo, chequeo, enfermedad crónica, problema psicosocial y cambio de conducta (13-16). El abordaje de estos cinco motivos de consulta se desarrollan cumpliendo 4 tareas mayores: el procesamiento de la información, desarrollo de una adecuada relación médicopaciente, la integración de la información y el aprendizaje de por vida.
Tareas mayores
Procesamiento de la información por el médico Organiza el recojo de información del paciente y/o familiares necesaria para plasmar el enfoque en cada tipo de consulta. Este proceso mayor, se correlaciona con la anamnesis, los antecedentes, el examen físico y la solicitud de pruebas auxiliares convencionales.
Desarrollo de una adecuada relación médico-paciente-familia. Incorpora aspectos como dedicar el tiempo necesario para ayudar al paciente, transmitirle respeto, demostrar un real interés en su problema, poseer una buena disposición para apoyarlo hasta la solución de sus problemas y ofrecer una efectiva orientación y educación.
Integración de la información. El médico procesa información recibida tanto del paciente y familiares como de la evaluación física, exámenes auxiliares o logros de atenciones anteriores, buscando alcanzar las mejores probabilidades diagnósticas y plantear el mejor enfoque terapéutico.
Aprendizaje de por vida. Implica un perfeccionamiento continuo, por medio de la revisión de guías diagnósticas, estudios, entre otros, con el fin de esclarecer dudas de problemas vagos e inespecíficos, dar recomendaciones preventivas específicas o para elegir entre los tipos de manejo semejantes. Ello permitirá un manejo cada vez mejor de problemas que ya hayan sido evaluados en otros pacientes con anterioridad. En cuanto a las tareas menores, implica el desarrollo de una entrevista clínica con un marco de horizontalidad, respeto y centrado en el paciente.
El modelo TOPIC ha sido ampliamente utilizado por los tutores de atención primaria en la formación de los estudiantes y residentes de medicina en Baylor, aunque no se cuenta con datos exactos del grado de uso en las diferentes realidades internacionales (17-19). En esta revisión nos ocuparemos del modelo TOPIC psicosocial. En este caso, el modelo TOPIC aplica la psicoterapia breve en 15 minutos (20,21). Veamos un caso clínico en el que iremos desarrollando el modelo que nos ocupa.
CASO CLÍNICO
Elsa fue evaluada por el Dr. Pinto en dos ocasiones. La tercera vez, acudió por cefalea. A sus 41 años, madre soltera, con dos hijos varones (de 14 y 11 años), y una madre en silla de ruedas, dependiente, era la primera vez que tenía una cefalea que le preocupara. Llevaba dos semanas sufriendo una cefalea occipital, de leve a moderada intensidad no asociada a otros síntomas, paroxística, que desaparecía al dormir. La preocupación de Elsa era descartar un tumor cerebral pues ella era el soporte económico de la familia y "no podía morir ahora". Luego del examen físico, el Dr. Pinto quedó tranquilo en cuanto al dolor. En el interrogatorio Elsa comentó que se encontraba irritable y triste, tenía dificultad para conciliar el sueño, estaba descuidando su cuidado personal y había dejado de hacer las cosas que le gustaban. Tomando como base el caso descrito presentaremos la dinámica de la consulta médica en un escenario usual (tabla 1).
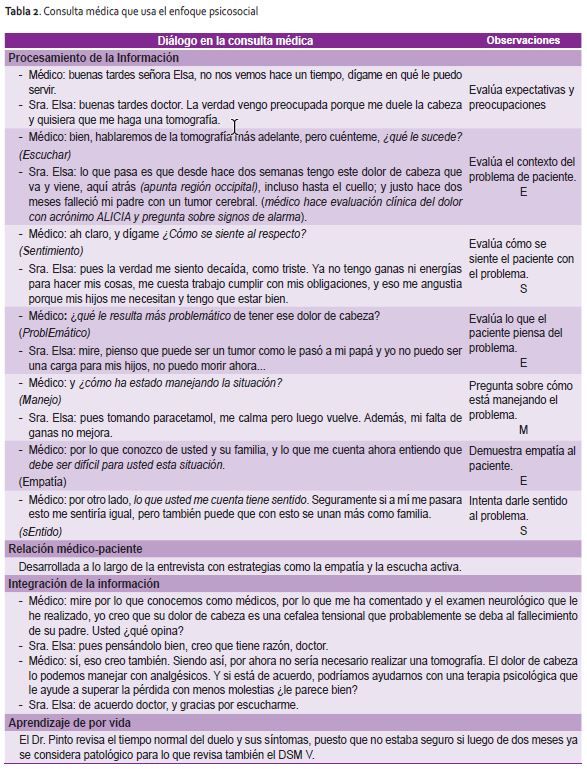
En el primer escenario se muestra una atención al dolor físico, entendido clínicamente por el Dr. Pinto como una cefalea tensional, que amerita un analgésico y la derivación a psicología. La secuencia a seguir en la consulta médica que toma el enfoque psicosocial se muestra en la tabla 2.
Las tareas mayores son comunes a los cinco motivos de consulta. Lo que las diferencia son las tareas menores que se desarrollan para cada motivo de consulta. En este caso, en donde la Sra. Elsa presenta una queja psicosocial, las tareas menores que se siguen son las siguientes:
Tareas menores
Procesamiento de la información
Evaluación de las expectativas y preocupaciones del paciente. Éstas son las que nos transmite el paciente espontáneamente y las que obtenemos a través de preguntas abiertas. Elsa tenía la expectativa de una tomografía cerebral y su preocupación era tener un tumor cerebral.
Evaluación de las necesidades emocionales del paciente/familia (ESEMES). El uso del acrónimo permite recordar fácilmente los pasos del proceso, pero además está basado en sólidos principios psicológicos reconocidos como efectivos en el manejo de pacientes con trastornos emocionales. Escuchar: evaluar el contexto del problema del paciente, ya sean estresores laborales o del hogar; se preguntó a Elsa ¿qué le sucede? Sentimiento: evaluar el estado emocional actual del paciente; se preguntó ¿cómo se siente al respecto? Evalúa el problema: analizar la preocupación principal del paciente respecto a su dolencia, tener en cuenta que lo que nosotros consideremos como problema no necesariamente será lo mismo que el paciente; se interrogó ¿qué le resulta más problemático del dolor de cabeza? Manejo: averiguar la forma en que se afronta del problema, cuál es el manejo que le ha dado hasta el momento, ya que los pacientes con este tipo de problemas suelen no tener recursos de manejo suficientes; se consultó a Elsa ¿cómo ha estado manejando la situación? Empatía: ponerse en el lugar del paciente para comprender su situación y que el paciente sienta que lo hacemos; se le dijo: "debe ser difícil para usted ésta situación". Sentido, intenta normalizar lo hecho por el paciente hasta el momento, incluso que lo que está sucediendo puede ser una oportunidad para cambiar o mejorar algo; se enfatizó a Elsa "lo que usted me cuenta tiene sentido y puede ser una oportunidad para acercar a su familia".
Evaluación para diagnosticar enfermedad mental. Se realizan preguntas abiertas y cerradas, direccionadas para evaluar síntomas específicos que nos conduzcan al diagnóstico de desórdenes emocionales comunes en atención primaria, tales como depresión mayor, ansiedad generalizada, de adaptación, pánico, etc. Éstos deberán ser manejados en atención primaria u otros niveles según complejidad.
Evaluación del riesgo de suicidio. Debemos investigar de forma directa y clara sobre impulsos, intentos y pensamientos suicidas, así como cualquier información que nos permita identificar un suicidio potencial.
Desarrollando la relación médico-paciente
Desarrollo de la relación terapéutica. El lograr una adecuada relación terapéutica es de vital importancia en el enfoque psicosocial; por ello debemos desarrollar asertividad, empatía logrando así que los pacientes se sientan seguros de confiarnos sus emociones y de la evaluación y plan de manejo.
Integración de la información y la relación
Negociación de un plan factible. Paso importante cuando el paciente se muestra reticente a aceptar un diagnóstico psiquiátrico o a la posibilidad de terapia por dicho motivo. Muchas veces tendremos que negociar un punto intermedio, así como solicitar algunos exámenes de laboratorio como para hacer un diagnóstico diferencial de patologías que simulen un trastorno psiquiátrico como hipertiroidismo, etc. Para el tratamiento ofreceremos medicación y asesoramiento, pero podría también negociarse la referencia para psicoterapia o uso complejo de drogas psicotrópicas. En el caso presentado fue fácil negociar el plan con la Sra. Elsa.
Soporte para el autocuidado del paciente: asegurar recursos provenientes del entorno del paciente para soliviantar los sentimientos de pérdida de motivación o inutilidad que puedan interferir con su tratamiento. También brindado por nosotros en cada consulta de seguimiento.
Aprendizaje permanente
Aprender del encuentro clínico revisando criterios del Diagnostic and Statistical Manual of Mental Disorders V (DSM V). Seremos más eficientes si nos guiamos de criterios clínicos establecidos en el DSM V. Éstos orientarán nuestras preguntas y permitirán una mejor negociación con los pacientes
DISCUSIÓN
Tal como se ha revisado, los problemas mentales son una consulta frecuente en el primer nivel de atención. El médico de APS debe contar con las habilidades para detectar la asociación de somatizaciones y trastornos psicosociales, así como tener las herramientas para manejar eficazmente este tipo de quejas. De hecho, una dificultad que encontramos al investigar sobre el tema fue que en nuestro país no contamos con estudios suficientes para conocer el impacto que uso del modelo TOPIC psicosocial tiene en nuestros pacientes. Este artículo debería ser una motivación para realizar estudios que evalúen la efectividad del modelo en mención.
Otro aspecto a considerar es que según Rogers y Corboy (12) el modelo TOPIC psicosocial puede ser utilizado para entrenar en el pregrado y posgrado a los estudiantes para mejorar sus habilidades en el diagnóstico y manejo de los problemas de salud mental en el primer nivel de atención. También necesitamos estudios que evalúen este aspecto.
CONCLUSIONES
El modelo TOPIC psicosocial es una herramienta útil para atender patologías mentales frecuentes en la consulta ambulatoria, permite establecer una secuencia coherente para la evaluación, diagnóstico y tratamiento ajustándose al corto tiempo del que se disponga. Además, con un enfoque centrado en la persona, facilita una buena relación médico paciente que favorece la amplia comprensión de lo que se le sucede al paciente y en relación con la familia, lo que deriva en lograr adherencia terapéutica y resultados eficaces.
Como vemos en el caso de Elsa la aplicación del modelo permitió entender no sólo el dolor sino lo que eso generaba en su vida, con qué recursos contaba para manejarlo y cómo lo estaba manejando; también permitió lograr empatía y hacerle consciente del lado positivo que podría tener el problema de salud para ella y su familia. Con esta entrevista clínica se aseguró una estrecha relación médico paciente, sin perder de vista la toma de decisiones conjunta diagnóstica y terapéutica. Por último, el médico tratante debe aprovechar el caso de Elsa para revisar literatura médica que le permita absolver las dudas que pudo tener durante la consulta y mejorar la orientación y el manejo en casos similares.
REFERENCIAS BIBLIOGRÁFICAS
1. Starfield B. Primary care: balancing health needs, services, and technology. Oxford: Oxford University Press; 1998. [ Links ]
2. Zurro AM, Pérez JC, Badia JG. Atención primaria. Principios, organización y métodos en medicina de familia. Madrid: Elsevier; 2014. [ Links ]
3. Cuba M, Jurado A, Romero Z, Cuba M. Características familiares asociadas a la percepción de la calidad de vida en pobladores de un área urbanomarginal en el distrito de Los Olivos, Lima. Rev Med Hered. 2013;24(1):12-6. [ Links ]
4. Cuba Fuentes MS, Aguilera García L. Ser médico de familia en Perú. Actualización en Medicina de Familia. 2015;11(11):647-9. [ Links ]
5. McWhinney IR, Freeman T. Textbook of family medicine. Oxford: Oxford University Press; 2009. [ Links ]
6. Stern TA, Herman JB, Slavin PL, Baleriola IA, Villaseca CB. Massachusetts General Hospital: Psiquiatría en la consulta de atención primaria: guía práctica. Madrid: McGraw-Hill Interamericana; 2005. [ Links ]
7. Defensoría del Pueblo. Salud mental y Derechos Humanos. Supervisión de la política pública, la calidad de los servicios y la atención a poblaciones vulnerables. Informe Defensorial Nº 140. Lima: Defensoría del Pueblo; 2009. [ Links ]
8. Cabrales RA. Towards a concept of Communicative Competence in Health: a qualitative study in medical residents. Tuning J High Educ. 2015;2(2):309-37. [ Links ]
9. Carney PA, Green LA. An emerging epidemic of innovation in family medicine residencies. Fam Med. 2010;43(7):461-3. [ Links ]
10. Carney PA, Waller E, Eiff MP, Saultz JW, Jones S, Fogarty CT, et al. Measuring family physician identity. Fam Med. 2013;45(10):708-18. [ Links ]
11. Silverman J, Kurtz S, Draper J. Skills for communicating with patients. Boca Raton: CRC Press; 2016. [ Links ]
12. Rogers JC, Corboy JE. Task-oriented processes in care: a blueprint for ambulatory visits. Clin Fam Pract. 2001;3(1):35-58. [ Links ]
13. Masgo-Coronado KM, Cuba-Fuentes MS, Miranda-Mesías R. Modelo TOPIC: tareas orientadas a los procesos ambulatorios en el primer nivel de atención. Acta Med Peru. 2016;33(3):223-7. [ Links ]
14. Rogers JC, Corboy JE, Huang WY, Monteiro FM. Task-oriented processes in care (TOPIC) model in ambulatory care. New York: Springer Publishing Company, Inc.; 2004. [ Links ]
15. Suárez-Bustamante MA. Construyendo competencias clínicas para la atención integral de pacientes con enfermedades crónicas y estilos de vida no saludables: el enfoque de los procesos-cuidados orientados a las tareas (TOPIC). MPA e-Journal de Medicina Familiar y Atención Primaria Internacional. 2011;2(5):95-106 [ Links ]
16. Suárez-Bustamante MA. El Modelo de los Procesos-Cuidados Orientados a la Tareas en la Atención Ambulatoria (TOPIC): Tareas Generales y Consulta de Chequeo. MPA e-Journal de Medicina Familiar y Atención Primaria Internacional. 2012;1(6):3-14. [ Links ]
17. Huang WY, Dains JE, Monteiro FM, Rogers JC. Observations on the teaching and learning occurring in offices of community-based family and community medicine clerkship preceptors. Fam Med. 2004;36(2):131-6. [ Links ]
18. Rojas Ardila V, Roa Delgado E. El aprendizaje de la entrevista clínica en atención primaria. Medico de Familia. 2005;13(2):13-9. [ Links ]
19. Shah K, Elliott T. Teaching preventive medicine in an office-based visit. Fam Med. 2006;38(10):693-5. [ Links ]
20. Stuart MR, Lieberman III JA. The fifteen minute hour: Applied psychotherapy for the primary care physician. Westport: Praeger Publishers/Greenwood Publishing Group; 1993. [ Links ]
21. Shellenberger FS, Dupuy L, Bernstein J. Intervención psicoterapéutica breve: una herramienta para los profesionales de atención primaria. Arch Med Fam Gen. 2008;5(1):44-8. [ Links ]
Correspondencia
Pavel Jaime Contreras Carmona pavel.contreras.c@upch.pe
Recibido: 24/01/2017
Arbitrado por pares
Aprobado: 22/02/2017
Citar como: Contreras P, Cuba M. Abordaje de patologías mentales en la consulta ambulatoria mediante el modelo TOPIC psicosocial. Acta Med Peru. 2017;34(1):61-5