Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Acta Médica Peruana
On-line version ISSN 1728-5917
Acta méd. Peru vol.34 no.4 Lima Oct./Dec. 2017
ARTÍCULO ORIGINAL
Asociación entre trastorno depresivo y deterioro cognitivo en ancianos de tres ciudades del Perú
An association between the depressive disorder and cognitive deterioration in elderly subjects in three Peruvian cities
Jennifer Vilchez-Cornejo1,a, Anderson Soriano-Moreno2,a, David Saldaña-Cabanillas2,a, Tania H. Acevedo-Villar3,a, Paola Bendezú-Saravia3,a, Benggi Ocampo-Portocarrero1,a, Luis Enrique Ciudad-Fernández4,b
1 Facultad de Medicina Humana, Universidad Nacional de Ucayali. Ucayali, Perú.
2 Escuela de Medicina Humana, Universidad Peruana Unión. Lima, Perú
3 Facultad de Medicina Humana, Universidad Nacional San Luis Gonzaga. Ica, Perú
4 Instituto de Gerontología, Universidad Peruana Cayetano Heredia. Lima, Perú
a Estudiante de medicina, b Médico geriatra
RESUMEN
Objetivos: Determinar la asociación entre la presencia de trastorno depresivo y trastornos neurocognitivos en adultos mayores de tres ciudades del Perú. Materiales y métodos: Estudio transversal analítico, se realizó un muestreo no aleatorizado. Se consideró a aquellos adultos mayores de 60 años, provenientes de las ciudades de Ucayali, Ica y Lima. Durante los meses de marzo a mayo del 2016 se evaluó la presencia de trastorno depresivo y deterioro cognitivo mediante el uso de las escalas de Yesevage (GDS) y de Pfeiffer, respectivamente. Resultados: Se encuestaron a 267 adultos mayores, el 58,4% fueron varones; la edad media fue de 75,4 ± 7,6 años. El 36,3% presentó deterioro cognitivo y el 64% tenía depresión moderada o severa. Además, se encontró una relación entre la edad y depresión (p<0,05), y una asociación entre el deterioro cognitivo y tener depresión severa (RP (razón de prevalencias): 2,1; intervalo de confianza al 95% (IC95%): 1,4-3,2), tener entre 80 a 89 años (RP: 1,9; IC95%: 1,2-3,1) y proceder de Ucayali (RP=1,67; IC=1,21-2,31). Conclusión: En los pacientes evaluados, los índices de depresión aumentaron conforme aumentaba la edad y hubo una mayor probabilidad de tener trastorno neurocognitivo en aquellos con depresión severa.
Palabras clave: Disfunción cognitiva; Demencia; Depresión; Anciano (fuente: DeCS BIREME).
ABSTRACT
Objectives: To determine if there is an association between the occurrence of the depressive disorder and neurocognitive disorders in elderly subjects from three Peruvian cities. Materials and methods: This is an analytical cross-sectional study, and a non-randomized sample was taken. Elderly subjects more than 60 years of age from Ucayali, Ica, and Lima were included. Between March and May 2016 the presence of a depressive disorder and cognitive deterioration was assessed using the Yesevage (GDS) and the Pfeiffer scales, respectively. Results: Two hundred and sixty seven elderly subjects were interviewed; 58.4% were male; and the mean age of the whole group was 75 ± 7.6 years old. Approximately one third (36.3%) of all subjects had cognitive deterioration, and 64% had moderate or severe depression. Also, a relationship was found between age and depression (p<0.05), and there was an association between cognitive deterioration and severe depression (prevalence ratio (PR): 2.1; 95% confidence interval: 1.4-3.2); having between 80 to 89 years of age (PR: 1.9; 95% CI: 1.2-3.1), and coming from Ucayali (PR: 1.67; 95% CI: 1.21-2.31). Conclusion: In the assessed patients, depression scores increased with age, and there was a greater likelihood for developing a neurocognitive disorder in those who had severe depression.
Keywords: Cognitive dysfunction; Dementia; Depression; Aged (source: MeSH NLM).
INTRODUCCIÓN
La Organización Mundial de la Salud (OMS) estima que para el año 2050 la población geriátrica se habrá casi duplicado respecto al año 2015, pasando de un 12 a 22% de la población general, con un aumento aproximado a 2 000 millones de personas mayores de 60 años. Alrededor del 20% de este grupo etario sufre trastornos mentales y neurológicos, porcentaje que representa, en esta población, el 17,5% del total de años vividos con discapacidad (1).
Los cambios que caracterizan al envejecimiento incrementan los problemas de salud y el deterioro de algunas capacidades físicas, que a su vez generan cambios biológicos y psicosociales que contribuyen al desarrollo de la depresión (2,3). Así, la depresión junto a la demencia son trastornos neuropsiquiátricos deletéreos frecuentes que disminuyen la calidad de vida, generan deterioro funcional, social y familiar, además de un mayor uso de los servicios sociosanitarios y altos índices de mortalidad (1,4).
La depresión es un trastorno que se caracteriza por apatía y pensamiento lento, que puede acompañarse de síntomas de retraso psicomotor, y que incluyen la pérdida de interés por realizar actividades habituales. Junto con el envejecimiento, las funciones fisiológicas y psicológicas de los adultos mayores tienden a debilitarse; en particular, los órganos sensoriales y el sistema nervioso involucrados en actividades psicológicas las cuales experimentan cambios degenerativos (5). Se estima que un 7% de la población de ancianos en general padece de depresión unipolar, y la falta de un tratamiento acelera su deterioro funcional, cognitivo y social; prolongando negativamente la fase de recuperación de las enfermedades y cirugías, produciendo un aumento de los recursos de la atención médica (fármacos, estancia hospitalaria) (1,6).
La depresión ocurre con más frecuencia en las mujeres, en personas con un nivel socioeconómico medio o bajo y en individuos con discapacidad y comorbilidades (7,8). Debido a las diferentes herramientas que existen para detectar el síndrome depresivo, su prevalencia puede diferir en distintas partes del mundo; en países asiáticos como Japón se tiene una prevalencia del 33,5% (9), en el Reino Unido (10) un 17,6% y en Estados Unidos la prevalencia oscila entre el 14,6 y 17,2% (10).
En el Perú, según el Instituto Nacional de Estadística e Informática (INEI), se ha observado un incremento demográfico de la población adulta mayor; ante la Comisión Económica para América Latina y el Caribe durante el 2010 nuestro país experimentó un crecimiento del 8,8% en esta población. Se estima que los adultos mayores pasarán de 1,5 millones en el 2010 a casi 6,5 millones en el 2050; siendo en su mayoría mujeres. Según datos del INEI, al 2015, el 16% de hogares con adultos mayores son unipersonales, y esta vulnerabilidad social también puede predisponer al desarrollo de la depresión (11).
El deterioro cognitivo (DC) es un síndrome geriátrico muy prevalente que afecta a aproximadamente 24 millones de personas (12). Es considerado uno de los motivos más frecuentes en la consulta en atención primaria, con una prevalencia estimada de entre el 12 y el 18% en personas mayores a 60 años (13). Además, diversos estudios han estimado una tasa global de DC leve de 7,6%, asociado con la edad, quejas subjetivas de memoria, deterioro en actividades instrumentales de la vida diaria y antecedentes de un menor rendimiento cognitivo; en España, para el periodo febrero 2014-marzo 2015, se tuvo una prevalencia ajustada del 18,5% (14).
Estudios peruanos (15,16) indican una frecuencia de DC del 16,2% en adultos mayores y de casi el 70% con algún grado de DC en ancianos con situación de calle considerados pobres extremos; sin embargo, un considerable número de ancianos presenta algún grado de deterioro cognitivo leve sin llegar a demencia que no son reconocidos; en los cuales identificamos cambios cognitivos, conductuales y biológicos que ocurren durante la llamada fase prodrómicas de las patologías que degeneran en demencia (17).
Por lo anteriormente expuesto recalcamos la importancia de estudiar el deterioro cognitivo y la depresión en los ancianos, con sus repercusiones socioeconómicas negativas, pues representan un problema principal dentro de la salud pública. Nuestra investigación busca determinar la posible asociación entre la depresión y el deterioro cognitivo en ancianos.
MATERIALES Y MÉTODOS
Diseño y población de estudio
Estudio analítico y de tipo transversal, realizado entre los meses de enero a mayo del 2016 en tres ciudades peruanas (Lima, Ica y Ucayali). Se incluyó a los adultos de 60 años a más, quienes brindaron su consentimiento informado, pudieron expresarse con fluidez y no contaban con algún tipo de trastorno mental severo que pudiera imposibilitar la respuesta de preguntas del cuestionario. Se descartaron aquellas pruebas incompletas o rellenadas inadecuadamente que imposibilitaban el adecuado análisis.
El reclutamiento de los participantes se realizó mediante un muestreo no probabilístico por conveniencia. Para determinar la muestra final del estudio en cada región, se realizó una prueba piloto en la región de Ucayali a una población conformada por 60 adultos mayores.
El tamaño de la muestra se realizó a través del programa Epidat 4.1, para comparar proporciones de muestras independientes, y se estimó una muestra inicial de 249 adultos mayores, se realizó un aumento del 20% ante eventuales rechazos, y se obtuvo un total de 300 participantes, correspondiéndole a cada departamento un total de 100 adultos mayores.
Instrumento
Se aplicó una encuesta para la recolección de los datos, la cual buscaba medir los trastornos depresivos en el anciano y su deterioro cognitivo. La primera sección contenía preguntas sobre datos generales género (femenino/masculino), raza (mestiza/ blanca/negra), lugar de nacimiento (costa/sierra/selva), edad, estado civil (soltero/casado/viudo/conviviente), comorbilidades (hipertensión arterial/fumador/diabetes mellitus).
La segunda sección dirigida a detectar trastornos depresivos en el adulto mayor a través de la escala de Depresión Geriátrica de Yesavage (GDS) (18), en su versión al castellano (19) cuya sensibilidad y especificidad fueron del 84% y 95%, respectivamente (20,21). La prueba se constituye de 30 ítems con respuestas dicotómicas (si/ no), diseñada para población geriátrica con respecto a cómo se sentían en la última semana. Se consideran tres categorías: sin depresión (0-10 puntos), depresión moderada (11-14 puntos) y depresión severa (mayor de 14 puntos) (19-21).
La última sección indica la detección del deterioro cognitivo a través del Short Portable Mental Status Questionnaire (SPMSQ) de Pfeiffer (22), el cual considera a un estado intermedio entre la cognición normal y la demencia (16) en su versión al español en dónde se evalúa la memoria a corto y largo plazo, la orientación, la información sobre hechos cotidianos y su capacidad para realizar un trabajo matemático seriado. Consta de una consistencia interna de 0,82, sensibilidad del 85,7% y especificidad del 79,3% (23). Estos 10 ítems le dan valor de un punto si es que realizara algún error, al sumarse los valores se califica los niveles de deterioro cognitivo en normal, leve, moderado y severo.
Procedimientos y análisis estadístico
Se procedió a la recolección de los datos en las tres regiones del Perú. En los centros de los adultos mayores y consultorios externos de hospitales. Cada encuestador fue capacitado sobre las preguntas que debían realizarse a los participantes dentro del cuestionario. En primera instancia se les explico la importancia del estudio, sus objetivos principales, sus potenciales beneficios y el riesgo mínimo de la investigación durante su participación anónima.
Una vez recolectados los datos, se registraron en una base elaborada por el programa Microsoft Excel 2010, luego procesados y analizados en STATA 11.0. En los resultados presentados describen las variables cualitativas en frecuencias y porcentajes. Para las variables cuantitativas se evalúo primero la normalidad a través de la prueba estadística de Shapiro – Wilk (p <0,05) y luego se presentaron en media y desviación estándar. Con respecto a la estadística inferencial, la edad y la depresión se evaluaron a través de la prueba de chi-cuadrado, se estimó la asociación entre la edad, procedencia y deterioro cognitivo con los niveles de depresión entre los participantes a través de la familia binomial de Poisson con razones de prevalencias (RP) e intervalos de confianza del 95%. Considerando significativos valores de p <0,05.
Aspectos éticos
El protocolo del estudio fue revisado y aprobado por el Comité de Ética de la Universidad Nacional de Ucayali. A cada encuestado se le informó sobre la finalidad del estudio, así mismo cada instrumento contó con una copia del consentimiento informado que fue entregada al encuestado una vez que aceptaba participar del estudio y otra que la conservaba el encuestador. El llenado de la encuesta fue anónima, asegurando en todo momento la confidencialidad de los datos.
RESULTADOS
Se encuestaron en total a de 267 adultos mayores, con un 11% de taza de rechazo, que incluyó a 23 que no brindaron su consentimiento informado y 10 en los que los test fueron eliminados por presentar datos incompletos que impedían su análisis.
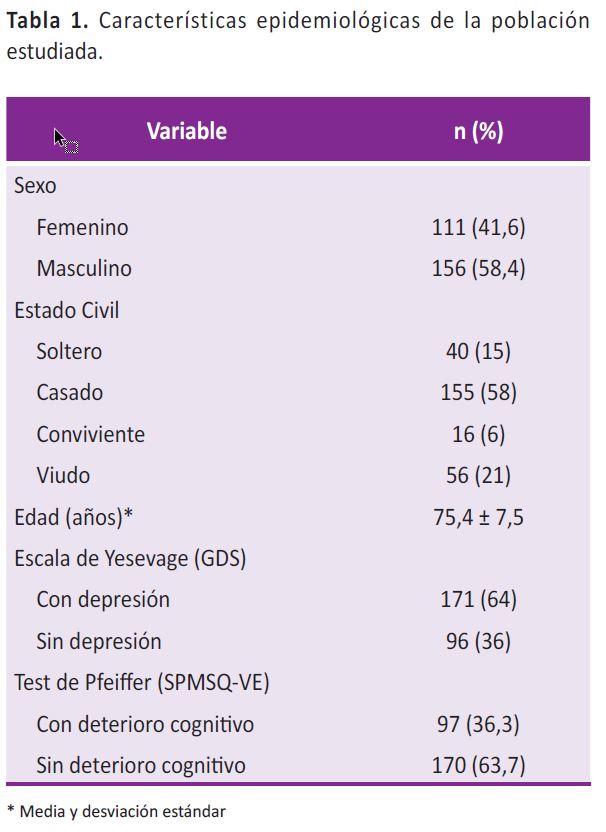
La edad media fue de 75,4 ± 7,6 años, el 58,4% de ellos eran varones. El 58% (155/267) de los participantes estaban casados y 21% (56/267) de ellos eran viudos. Los puntajes de la escala de GDS indicó que el 64% (171/267) de los participantes estaban deprimidos y los puntajes del SPMSQ indicaron que el 36,3% (97/267) contaban con deterioro cognitivo (Tabla 1).
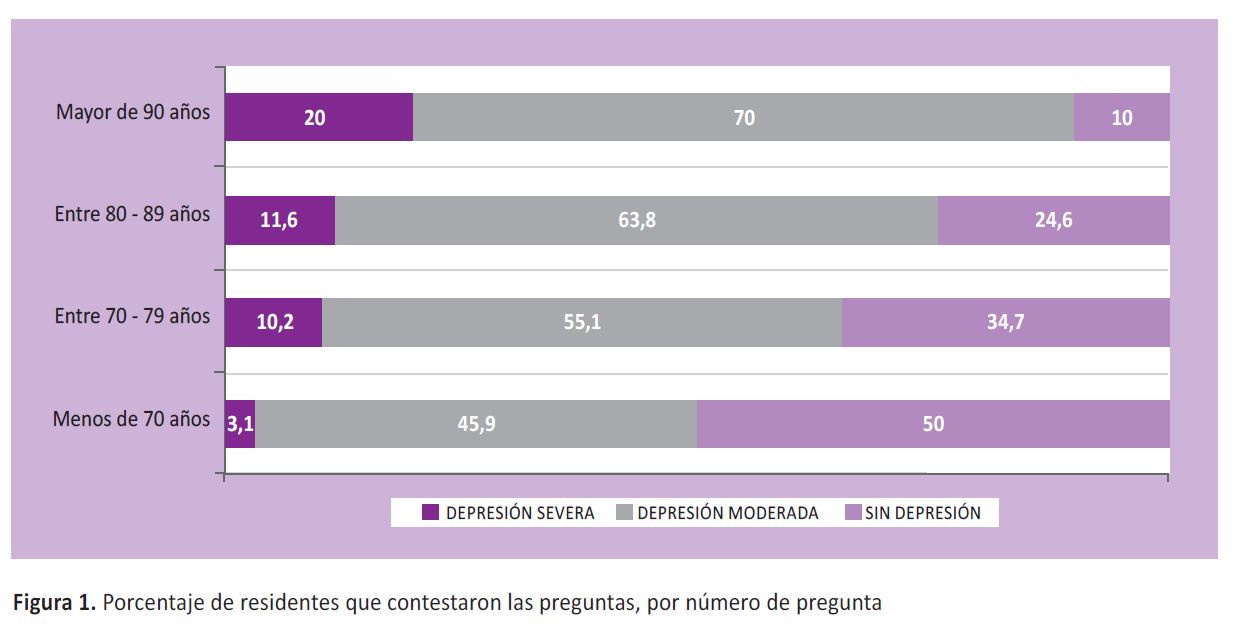
En el Figura 1 se aplicó la prueba de Chi cuadrado que nos indica una mayor asociación entre la edad y la depresión en ancianos, existiendo una mayor incidencia de depresión en aquellos entre los 80 a 84 años, seguido de quienes tenían entre 85 a 89 años presentando ocho de cada diez de los participantes sintomatología depresiva.
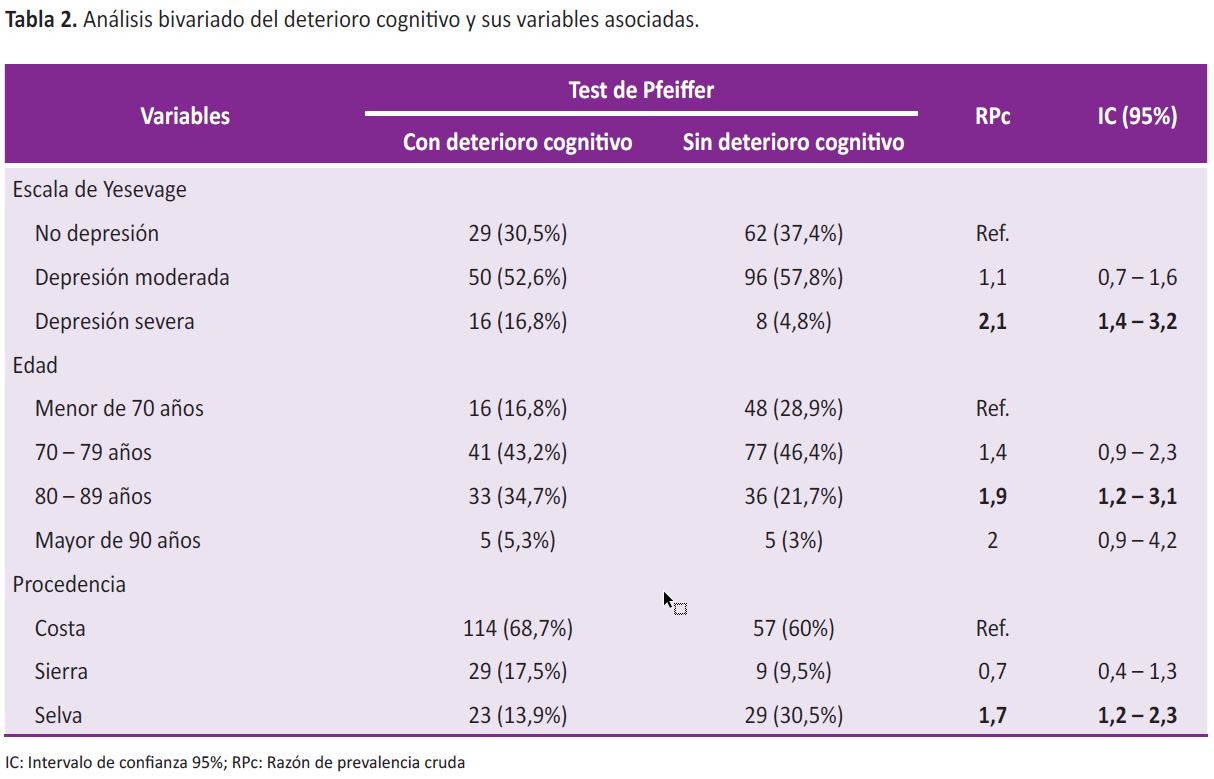
Con respecto al análisis bivariado, se encontró que aquellos tenían depresión severa se asociaba 2,10 veces a padecer deterioro cognitivo (intervalo de confianza al 95% (IC 95%): 1,38-3,16); el tener entre 80 a 89 años aumentó en un 91% (IC 95%: 1,17-3,13) a diferencia de quienes eran menores de 70 años y el proceder de la selva se asoció en un 67% (IC 95%: 1,21-2,31) con respecto a la costa en presentar deterioro cognitivo (ver Tabla 2).
DISCUSIÓN
Diversos estudios han reportado la asociación que existe entre los trastornos depresivos y el deterioro cognitivo en los ancianos (24,25); se estima una prevalencia de depresión entre el 13 al 23% en aquellos adultos mayores a los 65 años (7). Además, se ha podido determinar que, aproximadamente 1 de cada 5 ancianos son afectados por el deterioro cognitivo (26) teniendo como consecuencia una carga en la vida diaria, mayor riesgo de caídas (27), fracturas de cadera, mayor estancia hospitalaria disminuyendo la calidad de vida del anciano.
Dentro de nuestro estudio se pudo encontrar que los niveles de depresión moderada y severa aumentaban conforme se tenía más edad. Esta observación coincide con estudio realizado en Colombia el cual afirma este aumento progresivo con la edad (28). Esto puede suceder debido a que no se aborda de forma integral al valorar a los ancianos cuando se atiende en diferentes ámbitos sanitarios dejando de lado su situación cognitiva y emocional (29), la falta de una adecuada de una valoración geriátrica integral (VGI) impide identificar los problemas asociados a su estado mental, entre ellos los aspectos funcionales (dependencia basal), sociales (fragilidad social), mental (cognitivos y afectivos) y clínicos (comorbilidades, síndromes geriátricos).
Quienes presentaron depresión severa se predisponían 2,1 más veces a padecer un deterioro cognitivo, algunos reportes realizados demuestran que el padecer depresión es responsable de algunos procesos neurobiológicos como el deterioro del locus cereleus y la sustancia negra (30,31) por lo que se puede tomar en cuenta como un síntoma inicial del deterioro neurocognitivo y principal malestar psicológico (32). Una depresión severa repercute a nivel cognitivo, este déficit cognitivo asociado principalmente por perdida de la atención es también conocida como pseudodemencia depresiva y se puede confundir como el inicio de un cuadro del deterioro cognitivo si no es correctamente valorado, ya que la depresión puede ser el inicio de un cuadro de demencia como parte de la enfermedad o reactivo a que el paciente es consciente de sus limitaciones cognitivas progresivas (33).
Estudios en España (34) y Cuba (35) respaldan la asociación conforme al aumento de la edad para desarrollar DCL. Durante nuestro estudio se encontró que el tener entre 80 a 89 años predisponía a un 91% más de probabilidades en desarrollar depresión. Se plantea que, la corteza cerebral en sujetos sanos pierde con el envejecimiento entre un 5 a 6% en sus tasas de consumo de oxígeno y de utilización de glucosa a partir de los 30 años, así mismo su peso disminuye (el peso promedio a los 90 años es 15-20% menor que el existente a los 25-30 años) en donde un grupo de neuronas se reducen por apoptosis (36) Como consecuencia de ello, las enzimas que sintetizan neurotransmisores (dopamina, noradrenalina, acetilcolina) disminuyen con la edad y estos presentan anomalías (36). La procedencia de la selva también fue otro factor asociado estadísticamente significativo. La baja escolaridad que presenta esta región del país, se presume que sea la principal causa de esta asociación al igual que se ha reportado anteriormente (37).
La presente investigación presentó limitaciones como sesgos de selección, ya que no se escogió una muestra aleatorizada, a pesar de ello se tomaron medidas para una posible taza de rechazo al momento de determinar la población de estudio con la prueba piloto. La falta del análisis de las características sociodemográficas, los hábitos de los encuestados y de las posibles variables confusoras. Además del hecho de que los test de Yesavage y de Pfeiffer son test de tamizaje y no diagnósticos. Sin embargo, ambos test destacan por su gran validez y sencillez para el cribado de estos trastornos neuropsiquiátricos en adultos mayores comparadas con otras escalas similares (38,39). Respecto a la elección del tipo de GDS se eligió la escala de 30 preguntas, a pesar de que existen versiones más cortas (5 y 10 preguntas), ya que está demostrado que la capacidad diagnóstica se reduce conforme disminuye la longitud de la escala (40).
Del mismo modo, se recomienda valorar programas sociales que identifiquen la salud, el bienestar y el envejecimiento del adulto mayor que se desarrollan en diferentes países de Latinoamérica y el Caribe (15) para así detectar de forma más objetiva el deterioro cognitivo y su relación entre patologías a fondo asociadas a los adultos mayores, además de un seguimiento de los participantes para evaluar sus co-morbilidades como principales factores desencadenantes para cualquier tipo de depresión. Se concluye que con este estudio se pudo determinar una asociación entre la depresión y el deterioro cognitivo en una parte de la población peruana. Además, se encontró una mayor prevalencia de depresión y deterioro cognitivo en los individuos de mayor edad o que provenían de la selva.
AGRADECIMIENTOS
Los autores desean realizar un agradecimiento en especial a Carolina Maribel Pulache Siu y Paola Bendezú Saravia quienes estuvieron participando y contribuyendo durante los inicios de la presente investigación.
Fuente de financiamiento: El autor declara no haber recibido ninguna financiación para la realización de este trabajo.
Declaración de conflicto de intereses: Los autores declaran no tener conflicto de intereses con la publicación de este artículo.
REFERENCIAS BIBLIOGRÁFICAS
1. Organización Mundial de la Salud. La salud mental y los adultos mayores (Internet). Ginebra: WHO; 2016. (citado el 15 de noviembre de 2017). Disponible en: http://www.who.int/mediacentre/factsheets/fs381/es/ [ Links ]
2. Torres-Moreno I. Depresión y funcionalidad familiar en adultos mayores (Internet). Trujillo: Universidad Nacional de Trujillo; 2013 (citado 15 de noviembre de 2017). Disponible en: http://dspace.unitru.edu.pe/xmlui/handle/123456789/695 [ Links ]
3. Valera-Pinedo LF. Principios de geriatría y gerontología. 2da ed. Lima: Centro Editorial UPCH; 2011. [ Links ]
4. Gao Y, Huang C, Zhao K, Ma L, Qiu X, Zhang L, et al. Depression as a risk factor for dementia and mild cognitive impairment: a meta-analysis of longitudinal studies. Int J Geriatr Psychiatry. 2013;28(5):441-9. [ Links ]
5. Zhang Y, Chen Y, Ma L. Depression and cardiovascular disease in elderly: current understanding. J Clin Neurosci. 2017 Oct 21. pii: S0967-5868(16)30628-2 (Epub ahead of print) [ Links ]
6. Jonis M, Llacta D. Depresión en el adulto mayor, cual es la verdadera situación en nuestro país. Rev Med Hered. 2013;24(1):78-9. [ Links ]
7. Pellicer-García B, Antón-Solanas I, Moreno-González S, Castro-Sánchez E, Juárez-Vela R. Prevalence of depression and associated factors in non-institutionalized older adults with a previous history of falling. Arch Psych Nursing. 2017;31(5):493-8. [ Links ]
8. Berntson J, Patel JS, Stewart JC. Number of recent stressful life events and incident cardiovascular disease: moderation by lifetime depressive disorder. J Psychosom Res. 2017;99:149-54. [ Links ]
9. Wada T, Ishine M, Sakagami T, Okumiya K, Fujisawa M, Murakami S, et al. Depression in Japanese community-dwelling elderlyprevalence and association with ADL and QOL. Arch Gerontol Geriatr. 2004;39(1):15-23. [ Links ]
10. Zivin K, Llewellyn DJ, Lang IA, Vijan S, Kabeto MU, Miller EM, et al. Depression among older adults in the United States and England. Am J Geriatr Psychiatry. 2010;18(11):1036-44. [ Links ]
11. Ministerio de la Mujer y Población Vulnerable del Perú. Cuaderno Sobre Población Vulnerable. Boletín 05. Lima: MIMP; 2013. [ Links ]
12. Wagner JT, Müri RM, Nef T, Mosimann UP. Cognition and driving in older persons. Swiss Med Wkly. 2011;140:1-8 [ Links ]
13. Petersen RC. Mild cognitive impairment. Continuum (Minneap Minn). 2016;22(2):404-18. [ Links ]
14. Vega-Alonso T, Miralles-Espí M, Mangas-Reina JM, Castrillejo-Pérez D, Rivas-Pérez AI, Gil-Costa M, et al. Prevalencia de deterioro cognitivo en España. Estudio Gómez de Caso en redes centinelas sanitarias. Neurol (Internet). 2016 (citado el 15 de noviembre de 2017); In Press. Disponible en: http://dx.doi.org/10.1016/j.nrl.2016.10.002 [ Links ]
15. Moquillaza-Risco M, León E, Dongo M, Munayco CV. Características sociodemográficas y de salud de los adultos mayores en situación de calle en Lima, Perú. Rev Peru Med Exp Salud Publica. 2015;32(4):693-9. [ Links ]
16. Varela-Pinedo L, Chávez-Jimeno H, Tello-Rodríguez T, Ortiz-Saavedra P, Gálvez-Cano M, Casas-Vasquez P, et al. Perfil clínico, funcional y sociofamiliar del adulto mayor de la comunidad en un distrito de Lima, Perú. Rev Peru Med Exp Salud Publica. 2015;32(4):709-16. [ Links ]
17. Custodio N, Herrera E, Lira D, Montesinos R, Linares J, Bendezú L, et al. Deterioro cognitivo leve: ¿dónde termina el envejecimiento normal y empieza la demencia? An Fac Med. 2012;73(4):321-30. [ Links ]
18. Yesavage JA, BrinK TL, Rose TL, Lum O. Development and validation of a geriatric depression scale: a preliminary report. J Psychiat Res. 1983;17(1):37-49. [ Links ]
19. Izal M, Montorio I. Adaptación en nuestro medio de la Escala de Depresión Geriátrica (GDS) en distintos subgrupos: residentes en la comunidad y asistentes a hospitales de día. Rev Gerontol. 1996;6:329-37. [ Links ]
20. McGivney SA, Mulvihil M, Taylor B. Validating the GDS depression screen in the nursing home. J Am Geriatr Soc. 1994;42:490-2. [ Links ]
21. Martínez-De la Iglesia J, Onís-Vilches C, Dueñas-Herrero R, Albert- Colomer C, Aguado-Taberné C, Luque-Luque R. Versión española del cuestionario de Yesavage abreviado (GDS) para el despistaje de depresión en mayores de 65 años: adaptación y validación. Medifam. 2002;12(10):620-30. [ Links ]
22. Pfeiffer E. A short portable mental status questionnaire for the assessment of organic brain deficit in elderly patients. J Am Geriatr Soc. 1975;23(10):433-41. [ Links ]
23. Martínez-De la Iglesia J, Dueñas-Herrero R, Onís-Vilches C, Aguado- Taberné C, Albert-Colomer C, Luque-Luque R. Adaptación y validación al castellano del cuestionario de Pfeiffer (SPMSQ) para detectar la existencia de deterioro cognitivo en personas mayores de 65 años. Med Clin. 2001;117(4):129-34. [ Links ]
24. Verdelho A, Madureira S, Moleiro C, Ferro JM, O'Brien JT, Poggesi A, et al. Depressive symptoms predict cognitive decline and dementia in older people independently of cerebral white matter changes: the LADIS study. J Neurol Neurosurg Psychiatry. 2013;84(11):1250-4. [ Links ]
25. Shimada H, Park H, Makizako H, Doi T, Lee S, Suzuki T. Depressive symptoms and cognitive performance in older adults. J Psychiatr Res. 2014;57:149-56. [ Links ]
26. Lopes MA, Xavier AJ, D’Orsic E. Cognitive and functional impairment in an older community population from Brazil: The intriguing association with frequent pain. Arch Gerontol Geriatr. 2016;66:134-9
27. Muir SW, Gopaul K, Odasso MM. The role of cognitive impairment in fall risk among older adults: a systematic review and meta-analysis. Age Ageing. 2012;41(3):299-308. [ Links ]
28. Segura-Cardona A, Cardona-Arango D, Segura-Cardona Á, Garzón-Duque M. Riesgo de depresión y factores asociados en adultos mayores. Antioquia, Colombia. 2012. Rev Salud Publica. 2015;17(2):184-94. [ Links ]
29. Patten SB, Sedwack B, Russel ML. Major depression: Prevalence, treatment utilization and age in Canada. Can J Clin Pharmacol. 2001;8(3):133-8. [ Links ]
30. Heun R, Kockler M, Ptok U. Depression in Alzheimer’s disease: is there a temporal relationship between the onset of depression and the onset of dementia? Eur Psychiatry. 2002;17(5):254-8.
31. Heun R, Kockler M, Ptok, U. Lifetime symptoms of depression in Alzheimer’s disease. Eur Psychiatry. 2003;18(2):63-9.
32. Bastidas-Bilbao H. Enfermedades médicas y depresión en el adulto mayor: características comunes y relación etiológica. Rev Psicol. 2014;32(2):192-218. [ Links ]
33. Taylor WD, Aizenstein HJ, Alexopoulos GS. The vascular depression hypothesis: mechanisms linking vascular disease with depression. Mol Psychiatry. 2013;18(9):963-74. [ Links ]
34. Leiva-Saldaña A, Sánchez-Ramos JL, León-Jariego JC, Palacios- Gómez L. Factores predictores de deterioro cognitivo en población mayor de 64 años institucionalizada y no institucionalizada. Enferm Clin. 2016;26(2):129-36. [ Links ]
35. Peréz-Díaz R, Mato-Díaz R, Méndez-Amador T, Sánchez-Sánchez E. Ansiedad y depresión en ancianos cubanos con deterioro cognitivo leve: un acercamiento desde sus vivencias. Rev Hosp Psiquiatr Habana. 2013;10(3):1-22. [ Links ]
36. Samper-Noa JA, Llibre-Rodríguez JJ, Sánchez-Catasús C, Pérez- Ramos C, Morales-Jiménez E, Sosa-Pérez S, et al. Edad y escolaridad en sujetos con deterioro cognitivo leve. Rev Cub Med Mil. 2011;40(3-4):203-10. [ Links ]
37. Zahodne LB, Stern Y, Manly JJ. Differing effects of education on cognitive decline in diverse elders with low versus high educational attainment. Neuropsychology. 2015;29(4):649-57. [ Links ]
38. Conradsson M, Rosendahl E, Littbrand H, Gustafson Y, Olofsson B, Lövheim H. Usefulness of the Geriatric Depression Scale 15- item version among very old people with and without cognitive impairment. Aging Ment Health. 2013;17(5):638-45. [ Links ]
39. Costa MV, Diniz MF, Nascimento KK, Pereira KS, Dias NS, Malloy-Diniz LF, et al. Accuracy of three depression screening scales to diagnose major depressive episodes in older adults without neurocognitive disorders. Rev Bras Psiquiatr. 2016;38(2):154-6. [ Links ]
40. Izal M, Montorio I, Nuevo R, Pérez-Rojo G. Comparación de la sensibilidad y la especificidad entre diferentes versiones de la Escala de Depresión Geriátrica. Rev Esp Geriatr Gerontol.2007;42(4):227-32. [ Links ]
Correspondencia
Jennifer Steffany Vilchez Cornejo j.vilchezcornejo@gmail.com
Recibido: 17/08/2017
Arbitrado por pares
Aprobado: 22/11/2017
Citar como: Vilchez-Cornejo J, Soriano-Moreno A, Saldaña- Cabanillas D, Acevedo-Villar TH, Bendezú-Saravia P, Ocampo- Portocarrero B, et al. Trastorno depresivo y deterioro cognitivo en ancianos peruanos de tres regiones. Acta Med Peru. 2017;34(4):266-72