INTRODUCCIÓN
La pandemia por el SARS-CoV-2 está cambiando paradigmas en el control y el manejo de las enfermedades infecciosas. Su alta contagiosidad ha hecho posible su expansión a más de 200 países en menos de tres meses 1. Además de los mecanismos de transmisión por gotitas y contacto de los virus respiratorios, el SARS-CoV-2, probablemente, se transmite por partículas aero- transportadas (similar al sarampión y la tuberculosis) 2. Los infectados asintomáticos o pre-sintomáticos transmiten el virus 3 y las personas enfermas continúan eliminando el virus 4, estos hechos hacen difícil su control y prevención. Una proporción mayor al 30% de infectados son asintomáticos, pero actúan como diseminadores 5; el otro 70%, según la clasificación clínica de Wuhan, desarrolla formas leves, moderadas, severas o críticas 6. La edad avanzada, la diabetes, la obesidad, la hipertensión arterial, otras enfermedades cardiovasculares y pulmonares crónicas son factores asociados a formas severas o letales 7.
El 6 de marzo de 2020 se reportó el paciente cero de COVID-19 en Perú y para la quincena de abril, se habían notificado más de 12 mil casos. Ante el limitado acceso a la prueba molecular y los resultados falsos negativos de la prueba rápida, el personal asistencial muchas veces debe adoptar el diagnóstico clínico- radiológico 6. Se empezó a atender casos leves, moderados y luego severos y críticos; entendiendo, progresivamente, que enfrentamos a algo descomunal, contagioso y letal.
Se presentan cinco casos confirmados de COVID-19, entre los primeros atendidos en el Hospital de Emergencias Villa El Salvador de Lima Perú (HEVES). Se busca compartir las lecciones aprendidas, que esperamos sean de utilidad a los equipos de salud en el territorio nacional. Finalmente, se propone algunas pautas de manejo, que seguramente se revisarán y modificarán cuando haya más evidencia.
REPORTE DE CASOS
Caso 1: varón de 33 años procedente de Piura con historia de TB pulmonar a los 13 años sin otra comorbilidad. Consulta en área COVID-19 el 16 de marzo de 2020 por un día con tos, dolor de garganta y cefalea, no fiebre. Refiere contacto la semana previa con persona asintomática que había llegado de España. Se le toma la muestra para prueba molecular y se da de alta con indicación de aislamiento. Es informado de su resultado positivo, por lo que retorna el 20 de marzo refiriendo disnea. Paciente se mostraba ansioso en todo momento por su resultado positivo. A pesar de saturar 98% con aire ambiental, se decide internarlo para monitoreo (Tabla 1). Inicia hidroxicloroquina y azitromicina saliendo de alta en condición mejorada el 27 de marzo. No requirió oxígeno suplementario. En la tomografía de tórax se observan algunos nódulos de aspecto inflamatorio (Figura 1).
Tabla 1 Características clínicas y exámenes auxiliares de pacientes tratados por COVID-19
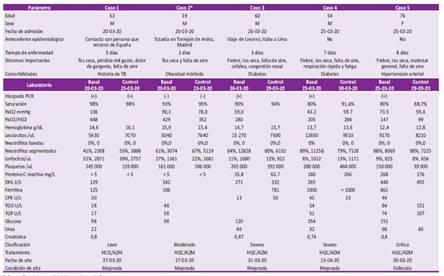
* Caso confirmado con prueba rápida reactiva para Ig G.
M: masculino; F: femenino; PCR: polymerase chain reaction; PaO2: presión arterial del O2; FiO2: fracción inspiirada de O2; DHL: deshidrogenasa láctica; CPK: creatina-fosfocinasa; TGO: transaminasa glutámico oxalacético; TGP: transaminasa glutámico pirúvica; HCQ: hidroxicloroquina; AZM: azitromicina.
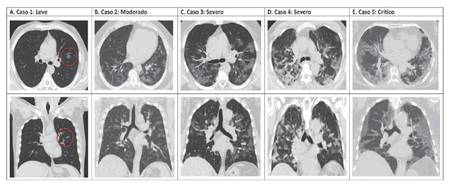
Figura 1 Tomografía de ingreso de casos COVID-19 confirmados o altamente probables de acuerdo al estadio clínico. A: Caso leve, mínima lesión intersticial izquierda que no progresó en una segunda tomografía control. B: Caso moderado, neumonitis intersticial en vidrio deslucido bilateral, por extensión no causan insuficiencia respiratoria aguda, puede causar hipoxemia leve a moderada, pero no ocasiona respuesta inflamatoria. C y D: Casos severos, mayor lesión en vidrio deslucido a predominio periférico con imágenes de consolidación en caso D, causa insuficiencia respiratoria y puede causar respuesta inflamatoria compatible con tormenta de citoquinas. E: Caso crítico, tomografía de inicio con lesión en vidrio bilateral extensa subpleural, que en pocas horas desencadeno ARDS que le causó la muerte a pesar de ventilación invasiva.
Caso 2: varón de 39 años, con obesidad mórbida, procedente de Ica. Diez días antes había arribado de Torrejón de Ardoz en Madrid, donde empezó el brote en España. No refiere contacto directo con enfermos, pero en los diez días de su estancia visitó el hospital de Torrejón de Ardoz. Al llegar a Perú, permanece en aislamiento voluntario en Ica. Dos días antes de ingreso, desarrolla tos seca y falta de aire, no fiebre. Acude al Hospital Regional de Ica, siendo referido a HEVES el 20 de marzo. Ingresa saturando 93% a aire ambiental (Tabla 1), observándose lesiones tipo vidrio deslustrado bilateral en la tomografía de tórax (Figura 1). Inicia hidroxicloroquina y azitromicina por cinco días. Solo recibe oxígeno suplementario a bajo flujo por cánula binasal los dos primeros días de internamiento. Tiene una evolución favorable y es dado de alta el 27 de marzo con condición mejorada. Tres pruebas de PCR de hisopado nasal fueron negativas. Sin embargo, su prueba rápida a las dos semanas de alta fue reactiva para inmunoglobulina G.
Caso 3: varón de 60 años, diabético, procedente de Villa María del Triunfo (VMT), Lima. Llegó el 09 de marzo de Livorno, Italia. Admitido al hospital el 26 de marzo con cuatro días de enfermedad con fiebre, tos seca, falta de aire, cefalea, congestión nasal, y taquipnea. Saturaba 90% al aire ambiental (Tabla 1) y se observa lesión tipo vidrio deslustrado y consolidado bilateral a predominio periférico en tomografía de tórax (Figura 1). Inicia hidroxicloroquina y azitromicina. Requirió oxígeno suplementario a bajo flujo por cánula binasal por tres días, no se evidencia fiebre en el internamiento. Evolución favorable, es dado de alta el 31 de marzo como mejorado. Su prueba molecular en hisopado nasal inicial fue positivo para COVID-19.
Caso 4: varón de 54 años, diabético, procedente de VMT, Lima. Niega antecedente epidemiológico, sólo que vendía desayunos en la vía pública. Admitido el 25 de marzo con un tiempo de enfermedad de siete días refiriendo tos seca, dolor de garganta, fiebre y fatiga. Dos días antes se añade falta de aire y respiración rápida. Ingresó saturando 85% a aire ambiental y con parámetros de laboratorio muy alterados (Tabla 1), se observa lesión tipo vidrio deslustrado y consolidado predominantemente bilateral en tomografía de tórax (Figura 1). Inicia tratamiento con hidroxicloroquina y azitromicina por cinco días. Tiene resultado de hisopado positivo para COVID-19. Paciente permanece internado hasta el 13 de abril, y es dado de alta en condición mejorada.
Caso 5: mujer de 76 años, hipertensa y con fibrilación auricular, usuaria de losartán. Admitida al hospital el 25 de marzo sin antecedente de contacto con persona enferma. Inició síntomas siete días antes de ingreso con tos seca, fiebre, malestar general, disnea progresiva, taquipnea y dolor de cabeza. Ingresa con una saturación de 82% a aire ambiental que sube a 86% con máscara de reservorio a 15 litros por minuto y PaO2/FiO2 menor de 200 (Tabla 1). Se observa lesión tipo vidrio deslustrado bilateral extenso a predominio subpleural en la tomografía de tórax (Figura 1). Paciente deteriora de patrón respiratorio y requiere soporte ventilatorio invasivo en UCI. Desarrolla ARDS y fallece el 30 de marzo. Se corroboró su prueba molecular positiva para COVID-19.
DISCUSIÓN
Los casos presentados resaltan la importancia de una adecuada clasificación inicial del estadio clínico de la COVID-19 y del potencial efecto del tratamiento antiviral temprano en el curso de la enfermedad. La cloroquina (CQ) y la hidroxicloroquina (HCQ) y su combinación con azitromicina (AZM), son los medicamentos más prometedores según evidencia preclínica 8) y los estudios clínicos reportados en China 9,10, Francia 11,12 y Brasil 13. Sin embargo, la calidad de estos estudios ha sido cuestionada por el reducido número de casos, no haber incluido en su diseño la aleatorización, no tener un grupo control o ser publicaciones sin revisión por pares. Reportes posteriores no han replicado los mismos resultados de eficacia, sobretodo en pacientes hospitalizados 14,15. Es indispensable esperar los resultados de los ensayos clínicos iniciados para adoptar o rechazar estos tratamientos. Por otro lado, el desarrollo de toxicidad cardiaca ha sido alertado, ya que tanto cloroquina o hidroxicloroquina como la azitromicina prolongan el intervalo QT. Por ello, se recomienda un electrocardiograma basal y repetir en poblaciones de riesgo de prolongación del QT 16. Todos los casos tuvieron electrocardiograma basal sin anormalidades en el intervalo QT y no se reportaron eventos de arritmias ventriculares.
El tratamiento antiviral se inició precozmente en los primeros tres casos por su riesgo epidemiologico. En cambio, los dos últimos casos tuvieron una transmisión comunitaria sin sospechar de COVID-19, por lo que demoraron siete y ocho días en buscar atención, siendo admitidos en estadios severo y crítico. El primero tuvo un desenlace favorable luego de una estadía prolongada, pero el segundo falleció. Destacamos la fiebre como marcador de enfermedad severa o crítica que debemos tener en cuenta en la evaluación inicial. Los cuatro casos dados de alta mejorados fueron seguidos por teléfono y se corroboró que continúan con buena condición clínica. Los pacientes convalecientes pueden eliminar el virus por tres o más semanas 4, por lo que es correcto mantener el aislamiento hasta completar dos a tres semanas desde el inicio de síntomas. Además de las medidas de uso obligatorio de mascarilla, etiqueta de tos, higiene respiratoria, higiene de manos, desinfección de superficies y distanciamiento social, se debe instruir cómo tratar las excretas y orina con lejía antes de eliminarlas 6.
Nuestra serie de casos no puede concluir a favor del tratamiento antiviral. Sin embargo, ante la escasa evidencia científica, los pocos estudios clínicos, en su mayoría favorables en fases iniciales de la enfermedad, la alta letalidad de la COVID-19 en grupos específicos 17 y la reducida toxicidad si se usa correctamente; consideramos que se debe mantener la prescripción de regímenes basados en hidroxicloroquina y cloroquina, con o sin azitromicina, previo consentimiento informado. Sobre todo, en la primera semana de la enfermedad (fase virémica), en los casos leves con riesgo de progresión a formas severas, y en los casos moderados o severos, como se contempla en el documento técnico vigente del Ministerio de Salud del Perú 18.
La clasificación clínica de cuatro estadios de casos probables de COVID-19: leve (síntomas respiratorios altos sin neumonía), moderado (neumonía leve sin insuficiencia respiratoria aguda ni respuesta inflamatoria), severo (neumonía con insuficiencia respiratoria aguda, inflamación o hipercoagulabilidad) y crítico (con criterio de intubación y ventilación invasiva, choque o falla multiorgánica) propuesta en Wuhan se ajusta a las formas clínicas que hemos visto y, sobre todo, organiza el tratamiento sin necesidad de requerir pruebas de diagnóstico 6.
Para definir los estadios clínicos de la COVID-19 necesitamos médicos capacitados en la primera línea de atención. Con una correcta evaluación clínica epidemiológica, una placa de tórax (idealmente tomografía), hemograma, proteína C reactiva cuantitativa, dímero-D, ferritina, deshidrogenasa láctica y gases arteriales, se debe definir el estadio y el manejo de los pacientes. Los casos leves con factores de riesgo deben tratarse con terapia antiviral cuando se diagnostiquen en los primeros días de la enfermedad para reducir la progresión a formas severas. Deben tratarse en el primer nivel de atención con hidroxicloroquina, con o sin azitromicina y, en casos con cardiopatía, con lopinavir/ritonavir por su mejor perfil de toxicidad 19. Los casos moderados deben internarse en sala de hospitalización para recibir tratamiento antiviral doble, monitoreo y manejo con oxígeno suplementario; mientras que el paciente severo debe hospitalizarse en área de cuidados intermedios para manejo con terapia antiviral doble o triple, oxígeno suplementario, anticoagulación profiláctica o plena 20 y terapia inmunomoduladora con corticoides y bloqueadores del receptor de la IL-6 21. Los pacientes críticos se deben manejar en unidades de cuidados intensivos para tratar la insuficiencia respiratoria, el choque séptico o la falla orgánica múltiple.
Se debe tener basales para un potencial uso de inmunomoduladores: VIH, VHB, VHC, RPR, descartar TB activa, glucosa. La indicación de corticoides a dosis altas de metilprednisolona se debe hacer apenas sospechamos de tormenta de citoquinas, linfohistiocitosis hemofagocítica secundaria. De no haber respuesta en 24 a 48 horas, se debe usar tocilizumab para bloquear la IL-6 21. En ausencia de dosaje de IL-6, nos respaldamos en la evolución clínica-radiológica: persistencia de fiebre, incremento de la demanda de oxígeno, de la ferritina, del dímero-D y de la proteína C reactiva; mayor linfopenia o plaquetopenia. El tiempo de enfermedad es crucial ya que se ha visto que la tormenta de citoquinas suele presentarse alrededor del séptimo día desde el inicio de síntomas 22. Muchos pacientes son diabéticos o debutan con diabetes, por lo que se debe usar adecuadamente la insulinoterapia. El uso de β2 agonistas produce taquicardia e hipokalemia, lo que puede empeorar la potencial toxicidad cardiaca, por lo se debe obviar su uso.
Finalmente, como experiencia de nuestro hospital, reconocemos que la preparación para enfrentarnos al SARS-CoV-2 fue un proceso dinámico que debió adaptarse constantemente. Las carpas que se armaron previamente para atender a casos de COVID-19 no permitían el manejo de pacientes severos por la necesidad de varios recursos que no eran fácilmente accesibles, sobre todo altas demandas de oxígeno. Se optó por desocupar los pisos de hospitalización, las unidades de cuidados intensivos y la emergencia, para convertir al HEVES en hospital exclusivo para pacientes COVID-19.
En conclusión, se presentan cinco casos en diversos estadios clínico de COVID-19, destacando la evolución favorable y la seguridad en cuatro pacientes que recibieron terapia antiviral con hidroxicloroquina y azitromicina. Se destaca el uso precoz de los antivirales, la adecuada oxigenoterapia, la terapia inmunomoduladora y la profilaxis anti-trombótica como intervenciones para evitar la progresión al estadio crítico. Esperamos que este primer reporte contribuya para prepararnos mejor ante esta real amenaza. El personal de salud debe mantenerse con la moral alta, haciendo honor a nuestra vocación de servicio y defender la vida, con el conocimiento y toda la bioseguridad que demanda la COVID-19.















