INTRODUCCIÓN
En diciembre del año 2019, un tipo nuevo de neumonía por Coronavirus (SARS-CoV-2) surgió en Wuhan-China, que en adelante se denominó COVID-19 1. La enfermedad se extendió en los siguientes meses por todo el mundo y el 11 de marzo del 2020 fue reconocida como una pandemia por la Organización Mundial de la Salud (OMS). El COVID-19 llegó al Perú el 6 de marzo del 2020, y 10 días después, se decretó el estado de emergencia y cuarentena nacional debido a las consecuencias de esta enfermedad 2.
Como sucedió en otras epidemias, la mayoría de países asumió la posición de restringir las intervenciones quirúrgicas y sólo atender casos de emergencia 3. Adicional a ello, surge el problema del contagio al personal de salud; por ejemplo, en España las estadísticas indican que el 24,1% de contagiados pertenece al personal sanitario 4, lo que tiene un especial impacto en esta situación, debido a que se pierden profesionales valiosos en la lucha contra la pandemia.
Otro problema que limita el desarrollo de intervenciones quirúrgicas en el medio de la pandemia por COVID-19 es las características de esta infección. Por ejemplo, el periodo de incubación de la enfermedad oscila entre 2 a 14 días; mientras que la mediana de tiempo desde los primeros síntomas hasta que presentan disnea e ingreso hospitalario es de 5 a 7 días; lo que abre la posibilidad de un buen grupo de pacientes que se encuentren asintomáticos, pero en periodo infeccioso 5,6.
Además, se ha detectado la presencia de este virus en heces (29%) y una escasa proporción en sangre (1%) 7 lo que constituye un problema para el cirujano en el acto quirúrgico por el riesgo de contagio. En otras situaciones similares, se han encontrado trabajos que identifican otros agentes como el virus de la hepatitis B y virus del papiloma humano en el humo quirúrgico aerosolizado, tanto en cirugía abierta como en cirugía laparoscópica 8,9; motivo por el cual, se recomienda que el equipo quirúrgico debe estar protegido de la aerosolización usando un Equipo de Protección Personal (EPP) con la mascarilla adecuada 10-12 y un equipo de aspiración y filtros de humo quirúrgico en un sistema cerrado para evitar la fuga del mismo al quirófano 11 y evitar un probable contagio por ésta vía. Aunque en estos casos, esta vía de transmisión aún no está demostrada, estas recomendaciones si son aplicables ante la prevención del contagio de COVID-19 en sala de operaciones.
Sin embargo, en este contexto si bien las medidas de precaución actuales disminuyen la probabilidad de contagio, no son suficientes para detener la aparición de COVID-19 en cirujanos. En el Hospital Universitario La Paz en Madrid-España, el 24,4% de cirujanos generales dieron resultado positivo a COVID-19, de los cuales sólo el 2% contrajo la enfermedad luego de tomar las medidas de precaución para prevenir el contagio 6. Por ello, es importante que los establecimientos de salud de mediana y alta complejidad, con servicios quirúrgicos, establezcan sugerencias dentro de sus especialidades. Es importante resaltar que tanto la Organización Mundial de la Salud (OMS) y el Ministerio de Salud del Perú (MINSA), no han dado sugerencias para prevenir el contagio del personal de salud durante una cirugía.
Las medidas de prevención que se tomen ante situaciones de contacto con pacientes sospechosos y/o confirmados de infección por SARS-CoV-2, son fundamentales para disminuir la tasa de infección nosocomial. En algunos centros hospitalarios, la tasa de infección se encuentra alrededor del 43%, sobre todo en el área quirúrgica 13.
Por lo señalado anteriormente, es necesario establecer sugerencias perioperatorias, tomadas de las experiencias internacionales. Países como Estados Unidos, España, Italia y China, se vieron afectados con una gran cantidad de casos por COVID-19 antes que el Perú; por ello, la experiencia de estos países resulta importante 14. En esta revisión, dividiremos el tipo de manejo según el momento en que se encuentre el paciente en la etapa quirúrgica, es decir, en el preoperatorio, intraoperatorio y postoperatorio.
I. SUGERENCIAS EN EL PREOPERATORIO
Todo paciente requiere exámenes de laboratorio de rutina 15; sin embargo, frente a esta pandemia, son necesarios otros exámenes para complementar el estudio de pacientes sospechosos de COVID-19, como son la radiografía de tórax y una tomografía torácica, donde se puede visualizar infiltraciones y opacidades unilaterales o bilaterales, engrosamiento septal inter e intralobular intersticial, entre otros hallazgos 16.
Las siguientes sugerencias permiten disminuir la tasa de infección intrahospitalaria y proporcionar atención quirúrgica oportuna al paciente 17,18:
1. Todo paciente potencialmente quirúrgico y que se encuentre hemodinámicamente estable, sea un caso descartado, sospechoso o positivo, debe ser intervenido de emergencia por el equipo de cirugía, teniendo la mayor certeza en el diagnóstico establecido, valorando el manejo conservador/ médico en algunas patologías.
2. Realizar la cirugía si es que ésta, al no llevarla a cabo o falla en el manejo conservador, va a prolongar la estadía hospitalaria, probabilidad de reingreso al nosocomio o genera complicaciones posteriores.
3 Todo paciente sospechoso que vaya a ser intervenido de cirugía de emergencia se debe realizar una historia clínica adecuada, prueba serológica rápida para COVID-19, toma de radiografía de tórax y en caso que se someta a una tomografía abdominal, agregar una tomografía torácica (19).
4. Considerar a todos los pacientes como sospechosos o confirmados.
5. El equipo quirúrgico requiere de EPP y el material quirúrgico necesario, como se detalla más adelante.
6. Solo el personal que vaya a realizar la intubación, en caso sea necesario anestesia de tipo general, debe mantenerse en la sala, los demás deben esperar afuera de ésta hasta que se concluya dicho procedimiento.
7. Las recomendaciones internacionales indican que debe existir un espacio intermedio o antesala (Tabla 1) que cumpla las siguientes funciones:
a. Intercambio de materiales o implementos necesarios para la cirugía.
b. Zona de retiro de ropa quirúrgica complementaria.
Bioseguridad del personal de salud
En primer lugar, se tiene el uso del EPP estéril en casos de pacientes confirmados y sospechosos, que incluye 12,20:
a. Doble set de ropa quirúrgica.
b. Overol con capucha impermeable.
c. Bata o mandilón quirúrgico impermeable.
d. Mascarilla: Las mascarillas necesarias son las N95, FFP2 o FFP3 y sobre éstas se puede colocar una mascarilla quirúrgica, si se tiene intención de reutilizar las primeras; ya que existe alta penetración de partículas en las mascarillas simples.
e. Lentes: Se requiere un cobertor facial completo, lentes con pantalla parcial o gafas de montura integral para evitar salpicaduras, pero sobre todo la producción de aerosoles.
f. Pantalla de cobertura facial: Así como los lentes o gafas protectoras, las pantallas protegen solo a las salpicaduras, pero no de aerosolización, aun así, se pueden usar sobre las gafas.
g. Guantes: En el caso de cirugías éstos deben ser estériles y se recomienda el uso de doble guante.
h. Gorras: De preferencia descartables, uso de doble gorra. En mujeres es esencial que cubra el cabello, sujeto por un moño.
i. Botas: De preferencia descartables, uso de doble bota. De uso único para el procedimiento quirúrgico, verificar el sellado y uso de calzado impermeable que luego pase por procedimiento de desinfección.
j. Equipo estéril para la intervención quirúrgica.
Otro aspecto a considerar es el uso de espacios alternos y separados para el manejo de pacientes sospechosos/ confirmados, lo que requiere una sala de operaciones exclusiva para estos casos, que mantenga una presión negativa por debajo de -5 Pascal (Pa) o con filtros tipo "High Efficiency Particulate Air" (HEPA), donde exista intercambio frecuente del aire 20,21. Este tipo de quirófanos a presión negativa o con filtros tipo HEPA, deben utilizarse si están disponibles, de no contar con esta tecnología se pueden utilizar quirófanos a presión neutra (quirófano convencional), recordando no apagar el sistema de ventilación durante el tiempo que dure la epidemia, el cual debe estar alejado de los otros quirófanos. En el caso de quirófanos a presión negativa o con filtros tipo HEPA, si se cuenta con 10 recambios de aire por hora, se debe esperar entre cada cirugía 30 minutos, si se cuenta con dos recambios, se debe de esperar 138 minutos, y si el quirófano es a presión neutra (sin recambios) se debe esperar tres horas 22,23.
Finalmente, la OMS y el MINSA, describen una secuencia para colocarse y retirarse el EPP que está enfocada a la atención de un paciente sospechoso de COVID-19, pero no se orientan al acto quirúrgico donde también se debe garantizar la correcta asepsia y antisepsia para prevenir infecciones intrahospitalarias, por ello la secuencia de colocación y retiro del EPP ha sido adaptado al contexto de una cirugía 24,25. El método de colocación paso a paso del EPP se describe en la Tabla 2.
II. SUGERENCIAS INTRAOPERATORIAS
En el contexto de la pandemia por COVID-19, la mayoría de servicios opto por suspender todas las cirugías electivas, por lo que sólo se conservó la realización de cirugías de emergencia. En ese contexto, los servicios se enfrentan a tres posibles escenarios:
-Pacientes COVID-19 descartado.
-Pacientes con prueba rápida negativa, que no se puede descartar COVID-19.
-Pacientes COVID-19 sospechosos o confirmados.
Un paciente con prueba rápida negativa puede tener la enfermedad, si se encuentra en el periodo de incubación o si el resultado es falso negativo; por lo tanto, el manejo intraoperatorio en todos los casos será como si el paciente fuera confirmado a COVID-19. Sólo cabe el manejo intraoperatorio convencional, si al paciente se le ha descartado COVID-19 en el momento de la evaluación en emergencia, con una prueba molecular.
Técnica quirúrgica
La técnica empleada y protección del personal de salud se describen de acuerdo al escenario al que nos enfrentemos:
Paciente COVID-19 descartado:
-Técnica empleada según preferencia del cirujano
-Requiere uso de mascarilla N95 y lentes de montura integral o pantalla facial completa
Pacientes con prueba rápida negativa, que no se puede descartar COVID-19:
- Técnica empleada según preferencia del cirujano:
Si se realiza cirugía laparoscópica, usar sistema de filtro de humo para eliminación de bacterias y virus (que filtren partículas a partir de 60 nm), evitar fuga de CO2 durante la cirugía (se recomienda fijar los trócares a la pared abdominal o utilizar trócares con balón) y al eliminar el CO2, hacerlo con un sistema de aspiración cerrado.
Si se realiza cirugía abierta se debe garantizar aspirar completamente el humo quirúrgico durante toda la cirugía.
En todos los casos usar el EPP.
La cantidad de personas dentro del quirófano debe ser lo menor posible.
Debe operar el cirujano de mayor experiencia para minimizar el tiempo operatorio.
Paciente COVID-19 sospechoso o confirmado:
En un estudio de cohorte internacional publicado por COVIDSurg Collaborative26, se encontró que la mortalidad de pacientes operados con COVID-19 es del 23,8%, las complicaciones pulmonares alcanzan el 51,2%, y dentro de los pacientes con complicaciones pulmonares, la mortalidad es del 82,6%.
Los predictores de mortalidad a los 30 días más importantes fueron: Edad mayor a 70 años, clasificación ASA III-V y presencia de comorbilidades. Destaca dentro de los resultados que la mortalidad en menores de 29 años fue del 0%, pacientes sin comorbilidades y con ASA I-II, tuvieron un OR=1 (IC95%), como predictores de mortalidad.
Por lo tanto, el manejo quirúrgico de los pacientes COVID-19, depende de la clasificación clínica (caso leve, moderado y severo) 16,27 y de las comorbilidades asociadas:
Caso leve de COVID-19, sin comorbilidades: Manejo quirúrgico, abordaje según preferencia del cirujano. Caso leve de COVID-19, con comorbilidades: Manejo médico de ser posible, sólo manejo quirúrgico si se justifica, a pesar del riesgo que implica la cirugía.
Caso moderado y severo de COVID-19, con o sin comorbilidades: Manejo médico de ser posible, sólo manejo quirúrgico si se justifica, a pesar del riesgo que implica la cirugía.
- Si se realiza cirugía laparoscópica utilizar filtros de humo quirúrgico.
-Si se realiza cirugía abierta, evitar usar electrocauterio, y de utilizarse se debe garantizar. aspirar completamente el humo durante toda la cirugía.
-En todos los casos usar el EPP.
-La cantidad de personas dentro del quirófano debe ser lo menor posible.
-Debe operar el cirujano de mayor experiencia para minimizar el tiempo operatorio.
La mejor forma de evitar dispersión del humo quirúrgico con aerosoles, es usando filtros de humo para bacterias/virus, con un sistema de aspiración cerrado para eliminar el CO2 al final de la cirugía, el cual puede hacerse con dispositivos comerciales o elaborarse un sistema de aspiración cerrado siguiendo recomendaciones internacionales, eso no sucede en cirugía abierta donde es difícil controlar la dispersión del humo quirúrgico 17,28,29.
No hay consenso ni evidencia suficiente para recomendar hacer una ostomía o anastomosis primaria, la ostomía puede ser un foco de contaminación por la presencia del virus en heces 25. Por otro lado, la anastomosis primaria laparoscópica puede recomendarse porque se evita el contacto del cirujano con la secreción del tubo digestivo. Sin embargo, la anastomosis abierta significa una exposición mayor y si se produce una fístula o una dehiscencia la contaminación será mayor, poniendo en riesgo de contagio a mayor cantidad de personal de salud. Al no haber consenso al respecto se deja a criterio del cirujano la decisión de una u otra técnica individualizando cada caso.
III. SUGERENCIAS POSOPERATORIAS
Recuperación después de la cirugía
El periodo de recuperación debe ser dado en la misma sala de operaciones, hasta que pase a una sala de aislamiento o UCI específica 30.
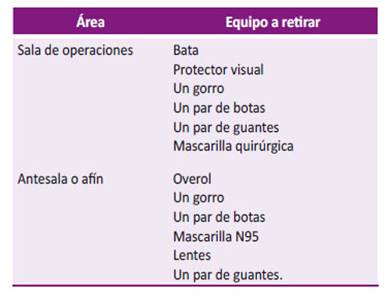
Retiro del EPP ()
Los médicos pueden ser más propensos a infectarse al retirarse que al colocarse el EPP, todos en sala de operaciones deben saber colocarse y retirárselo correctamente. La colocación y retiro del EPP debe ser revisado por el cirujano principal, residentes, anestesiólogos y enfermería antes de cada caso 17,31.
Tabla 3 Secuencia de retiro del EPP, adaptado de las recomendaciones de la Asociación Española de Cirujanos y del documento técnico del Ministerio de Salud del Perú.

La antesala, que estaría inmediatamente al alcance de la sala de operaciones, sirve también como zona para el descarte del EPP contaminado del personal de salud culminada la cirugía, así mismo debe estar libre de materiales no esenciales, alejadas de áreas de alto tráfico y debidamente señalada 31. Si no es posible establecer una antesala, otro ambiente disponible exclusivamente para el manejo de material potencialmente contaminado puede ser suficiente 21.
Sistema de traslado del paciente y personal de salud
-El traslado está cargo de dos personas, un médico/enfermero y un personal de apoyo, teniendo consideración en la protección personal, colocar el transportador plano de cama y colocar sábanas desechables. Después de la transferencia la sala y los equipos deben ser desinfectados con hipoclorito de sodio al 0,1% 21.
-La ruta de salida debe estar establecida según protocolos institucionales -La enfermera circulante y el personal de apoyo externo trasladaran al paciente de regreso a sala de aislamiento.
-El personal de apoyo y el anestesiólogo trasladaran al paciente de regreso a UCI si es necesario. 30 minutos antes de salir se debe activar el sistema de seguridad de aviso de salida 20.
-La seguridad del hospital es responsable de despejar la ruta desde la sala o quirófano hacia la unidad de aislamiento, incluidos los ascensores 32.
Condiciones e indicaciones de alta de un paciente quirúrgico
El alta debe estar cargo de un equipo multidisciplinario ante un paciente con sospecha o confirmación de infección por COVID-19. Serán las mismas que establece según normas institucionales, nacionales e internacionales:
-Cumplir los criterios quirúrgicos de alta según patológica especifica.
-La fiebre posoperatoria en cualquier paciente, es una causal para aplicar protocolos de descarte de infección por COVID-19 21.
-Por lo general, no son necesarios medicamentos antivirales después del alta.
-Los pacientes deberán aislarse en sus domicilios por un periodo de dos semanas tras el alta. Se recomienda lo siguiente para el aislamiento:
Aislarse en un ambiente totalmente independiente con ventilación adecuada y desinfección correspondiente.
Evitar el contacto estricto con personas vulnerables como ancianos, niños o inmunodeprimidos.
Uso frecuente de mascarillas y lavado de manos continuo, del paciente, así como los miembros de la familia.
Medición de temperatura corporal mínimo dos veces al día y tener en cuenta los signos de alarma, así como el estado general del paciente.
Un médico especialista debe asignar seguimientos individualizados para cada paciente. El primer control se debe llevar a cabo idealmente dentro de las 48 horas. Se continuará con el seguimiento después de una semana, dos semanas y un mes posterior al alta. El seguimiento será de manera virtual y se realizará a todos los pacientes, no solo a los confirmados o sospechosos de COVID-19, porque si el paciente tuvo prueba rápida negativa en el preoperatorio, es probable que haya estado en el período de incubación de la enfermedad, que sea un falso negativo o que se haya contagiado en el hospital. Ante cualquier eventualidad y/o complicación médica o quirúrgica debe acudir necesariamente al servicio de emergencia 16,24.
CONSIDERACIONES FINALES
El escenario ideal sería contar con pruebas moleculares para el diagnóstico preoperatorio de COVID-19, sin embargo, en nuestro medio el resultado de una prueba molecular se obtiene en tres días; por lo tanto, no es aplicable en el contexto de una cirugía de emergencia donde se requiere el resultado de inmediato, esto contrasta con otras realidades donde el resultado de una prueba molecular se obtiene en cuatro horas 25, es por este motivo que resulta más práctico utilizar pruebas rápidas en el preoperatorio.
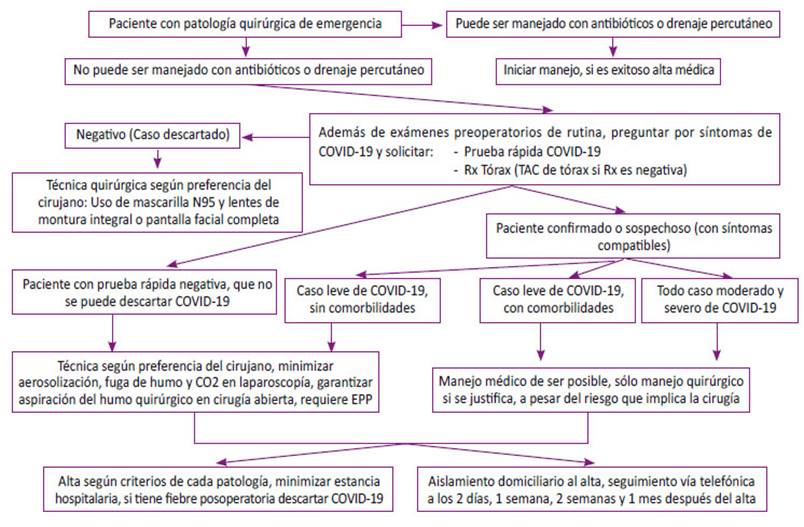
La secuencia para colocarse y retirarse el EPP que recomiendan la OMS y el MINSA 24, está enfocada a la atención de un paciente sospechoso de COVID-19, pero no se orientan al acto quirúrgico donde también se debe garantizar la correcta asepsia y antisepsia para prevenir infecciones intrahospitalarias. Por ejemplo, la OMS y el MINSA indican que luego del lavado de manos y el calzado de guantes se debe proceder a la colocación de la mascarilla y el gorro, lo que no es adecuado porque esos implementos no son estériles; por ello, la secuencia de colocación y retiro del EPP debe ser adaptada al contexto de una cirugía, lo que se sugiere en este artículo. Las recomendaciones vertidas se encuentran resumidas en una propuesta de flujograma de manejo (Figura 1).
Se concluye que, para el manejo quirúrgico de estos pacientes, es de suma importancia el uso adecuado de los equipos de protección personal, para evitar el contagio al personal de salud por la aerosolización del virus producida durante la cirugía; por ello, es necesario que el hospital provea de este material a los cirujanos. Además, se concluye que es factible realizar un abordaje abierto o laparoscópico en cirugías de emergencia con los cuidados adecuados tanto para el paciente como para el personal de salud; sin embargo, debemos considerar que las recomendaciones pueden cambiar con el tiempo al generarse nuevos conocimientos.