Sr. Editor,
En el mundo, el estándar diagnóstico para la infección por el SARS-CoV-2 son las pruebas de detección de ácido nucleico viral 1. Sin embargo, el Perú ha basado su estrategia diagnóstica en adquirir pruebas serológicas (PS) de anticuerpos 2, a pesar de su utilidad solo para evaluar la respuesta inmunológica a la infección 3. Así, según el flujograma de manejo del Ministerio de Salud (MINSA) el diagnóstico de infección por SARS-CoV-2 se confirma según el resultado de la IgM e IgG en la PS 4,5.
Durante la primera semana de inicio de síntomas, la sensibilidad de las pruebas basadas en anticuerpos es baja (30,1%; IC 95%: 21,4-40,7), aumentando en la segunda semana (72,2%; IC 95%: 63,5-79,5), y en la tercera semana (91,4%; IC 95%: 87,4-94,4) 6. Considerando la sensibilidad de estas pruebas se pueden presentar problemas de diagnóstico y manejo en pacientes convalecientes o curados con PS positiva, como en el caso que se presenta a continuación.
Paciente de sexo femenino y 74 años de edad que ingresó por triaje del Hospital Nacional Alberto Sabogal Sologuren con hipertensión arterial, diabetes mellitus e insuficiencia renal crónica en hemodiálisis, hospitalizada dos meses antes con neumonía por COVID-19 y que evolucionó favorablemente en esa oportunidad. Presentó tos seca, disnea de esfuerzo durante diez días y cursó afebril. Se tomó al ingreso PS con resultado negativo a la IgM e IgG positiva. Los signos vitales al ingreso fueron: presión arterial de 190/100 mmHg, 22 respiraciones por minuto, 80 latidos cardiacos por minuto, 36,7 °C, saturación de O2 (SpO2) de 95%, edema con fóvea en extremidades (2+/4+). Se hallaron subcrépitos bilaterales bibasales. Los hallazgos en la radiografía de tórax se presentan en la Figura 1.
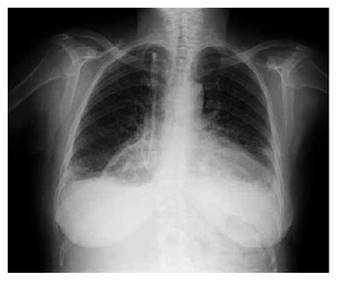
Figura 1 Radiografía de tórax de la paciente: incremento de patrón intersticial de tipo reticular, cefalización de flujo, cardiomegalia y obturación de senos costodiafragmáticos.
Se solicitó los siguientes exámenes auxiliares: hemoglobina 6,8 g/dL, leucocitos 9 890/μL, abastonados 0%, segmentados 88,5%, linfocitos 6,2%, plaquetas 248 000/μL, pO2 86,7 mmHg, pCO2 32,7 mmHg, pH 7,278, SpO2 94,9%, Na+ 132 mol/L, K+ 6,3 mmol/L, Cl- 93,2 mmol/L, anion gap 18,4 mmol/L, lactato 0,6 mmol/L, PaO2/FiO2 217, proteína C reactiva 0,29 mg/dL, ferritina 35 ng/mL, LDH 598 U/L, CPK-MB 10,47 ng/mL, troponina T 0,077 ng/mL, glucosa 193 mg/dL, urea 197 mg/dL, creatinina 7,44, TGO 44 U/L, TGP 28 U/L, dímero D 1,9 mg/L, tiempo de protrombina 10,95 s (INR = 0,9), tiempo de tromboplastina 25,7 s, y procalcitonina: 0,232 ng/mL. Figura 1.
En el ambiente de tópico diferenciado se le diagnosticó de COVID-19 (presuntivo), insuficiencia respiratoria aguda (presuntivo), enfermedad renal crónica (presuntivo). Se indicó internamiento con oxígeno a 3 L/min, ceftriaxona 2 g vía endovenosa (EV), dexametasona 6 mg EV, enoxaparina 40 mg diariamente, sesión de hemodiálisis y transfusión sanguínea. Al día siguiente, en el ambiente de observación, la paciente refirió mejoría clínica, presentando SpO2 de 98%, temperatura 37,0°C, respiraciones 19/min, pulsaciones 78/min, y presión arterial 110/70 mmHg. Pese a ello, se mantuvo el mismo tratamiento por tres días. La paciente pidió alta voluntaria. No presentó síntomas respiratorios a los 7 ni a los 14 días posteriores.
Resaltan al ingreso del paciente el síndrome urémico y anemia que presentó, con síntomas sugestivos de insuficiencia cardíaca en clase funcional III. En el ambiente de tópico diferenciado se comprende que debía manejarse la descompensación, aunque los signos clínicos y valores diagnósticos no apoyaban tratamiento antibiótico (procalcitonina normal) ni el uso de corticoides sistémicos (SpO2 adecuada). Sí es cuestionable la persistencia del diagnóstico de neumonía por SARS-CoV-2 en el ambiente de observación a pesar de la mejoría posdiálisis, así como los valores de proteína C reactiva o ferritina normales, no sugestivos de COVID-19 moderada o grave.
Las actuales directivas del MINSA consideran como «caso moderado» a un paciente con PS IgM/IgG con más de 22 respiraciones/minuto y disnea 5. Pese a que pueden existir casos de reinfección por el SARS- CoV-2 7 es más razonable aplicar la navaja de Ockham (principio de simplicidad, buscando la explicación más simple posible para los hallazgos en el paciente) 8 en personas con diagnóstico previo y plantear la posibilidad de exacerbaciones de enfermedades crónicas en ausencia de otros signos sugestivos de COVID-19.
En el caso presentado, la persistencia de la IgG positiva, sumada a una inadecuada interpretación de las pruebas diagnósticas en un contexto de incertidumbre, probablemente originó en los médicos el temor de dar de alta la paciente. Esta situación genera sobrediagnóstico, sobretratamiento, ocupación de camas, consumo de pruebas y aumento del riesgo de efectos adversos.
Por esta razón, en ausencia de pruebas moleculares, sugerimos basar la decisión clínica diagnóstica en síntomas, signos y marcadores sugestivos de infección, dejando las PS fundamentalmente para valoración de seroprevalencia. Considerando las seroprevalencias regionales entre 21,6 % 9 y 71 % 10, los antecedentes epidemiológicos y exámenes auxiliares, se deberían utilizar racionalmente y en su real contexto, con el fin de evitar el abuso de pruebas con resultados escasamente confiables, que en un escenario global de pandemia pueden llevar a una toma inadecuada de decisiones clínicas.















