INTRODUCCIÓN
La criptococosis meníngea es la causa más frecuente de meningitis subaguda en adultos inmunocomprometidos, producida por las levaduras encapsuladas del complejo Cryptococcus neoformans/ gattii 1,2. La estimación global es de 223100 nuevos casos y 181100 muertes anualmente en pacientes con el virus de inmunodeficiencia humana (VIH) 3. El diagnóstico se basa en la sospecha clínica y radiológica, con confirmación laboratorial1,2,4.
Aunque la infección por el VIH es el factor de riesgo principal para desarrollar criptococosis meníngea, existen otros factores como los receptores de trasplantes de órganos sólidos, cáncer en quimioterapia, enfermedades inmunosupresoras o autoinmunes, inmunodeficiencias primarias, o uso de tratamiento inmunosupresor. Una causa poco frecuente pero importante de resaltar, debido a que puede confundirse como una infección por VIH, es la linfopenia T-CD4+ idiopática 1,2. Definida como una disminución sostenida de los linfocitos T-CD4+, sin evidencia laboratorial de infección por VIH, y ausencia de cualquier inmunosupresión establecida o tratamiento inmunosupresor 5.
A continuación, presentamos el caso de un paciente con criptococosis meníngea secundaria a una linfopenia T-CD4+ idiopática, que a nuestro conocimiento es el primer caso reportado en el Perú.
REPORTE DE CASO
Varón de 23 años, natural de Venezuela, residente desde hace 2 años en Perú. Sin antecedentes patológicos de importancia, con conductas sexuales de riesgo (múltiples parejas del mismo sexo).
Acudió por emergencia con tiempo de enfermedad de 3 semanas caracterizado por cefalea global opresiva, de moderada intensidad que incrementa progresivamente, sin mejoría significativa tras automedicarse con analgésicos, asociada a visión borrosa y vómitos postprandiales. Una semana antes del ingreso se añadió inestabilidad para la marcha, vértigo posicional, diplopía binocular horizontal, y dolor cervical a la movilización activa.
Ingresó con funciones vitales estables, sin alteraciones en el examen físico general. En el examen neurológico preferencial destacó una oftalmoparesia bilateral del VI nervio craneal, sin evidencia de otras alteraciones significativas.
La analítica de ingreso mostró una leucocitosis con neutrofilia y linfopenia relativa y absoluta, resto de los exámenes dentro de parámetros normales (Tabla 1). En la resonancia magnética (RM) cerebral que trajo consigo mostró una lesión en núcleos basales izquierdos sugerente de un infarto cerebral debido a una probable vasculitis infecciosa (Figura 1). Se realizó una punción lumbar obteniéndose líquido cefalorraquídeo (LCR) con características inflamatoria crónica, consumo de glucosa, tinta china positiva, y un cultivo que posteriormente resultó positivo para Cryptococcus spp (Tabla 1). La tomografía de tórax mostró lesiones sugerentes de criptococosis pulmonar (Figura 2). Se diagnosticó criptococosis meníngea confirmada y pulmonar probable, iniciándose tratamiento con anfotericina B desoxicolato (AmBd) y fluconazol vía endovenoso.
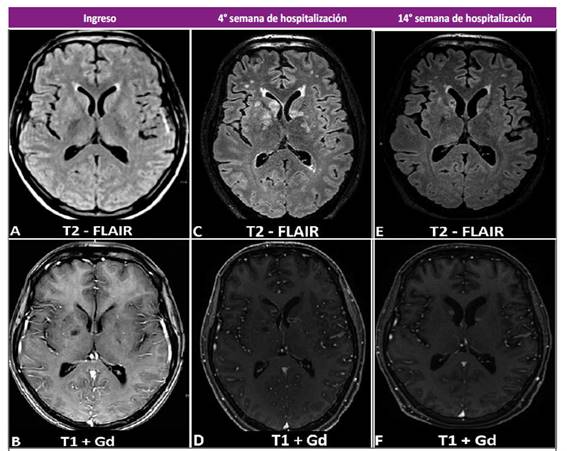
Figura 1 Resonancia magnética cerebral en secuencia FLAIR y T1+Gd. (A-B) Se observa discreta dilatación de los espacios perivasculares, e hipointensidades irregulares en el territorio profundo de ambas arterias cerebrales medias. (C-D) A nivel de ganglios basales se aprecia múltiples imágenes nodulares hiperintensas captadoras de contraste con edema perilesional. (E-F) Disminución del número de lesiones anteriormente descritas, así como de la captación de contraste y edema perilesional.
Tabla 1 Evolución de resultados laboratoriales durante las 14° semanas de hospitalización.
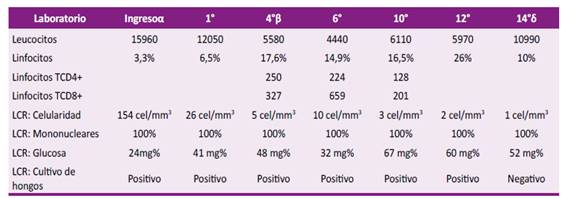
α: Fase de inducción con anfotericina B desoxicolato (AmBd) más fluconazol. AmBd se suspendió a la 3° semana y continuó solo con fluconazol. β: Reinicio de AmBd, extendiéndose la fase de inducción hasta la 12° semana. δ: Suspensión de AmBd y pase a fase de consolidación con fluconazol únicamente. LCR: líquido cefalorraquídeo; cel: células.
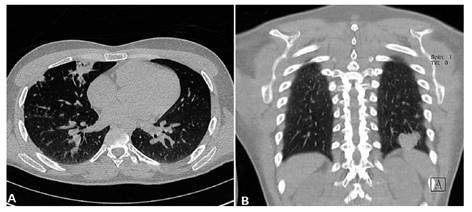
Figura 2 Tomografía de tórax sin contraste. Se observan múltiples micronódulos con engrosamiento intersticial en ambos pulmones, y focos de consolidación en lóbulo medio derecho (A) y lóbulo inferior izquierdo (B).
Debido a que la criptococosis meníngea es una complicación frecuente en pacientes inmunosuprimidos por el VIH, y dado el antecedente de conductas de riesgo, se realizaron estudios para descartar la presencia de este virus, resultando negativos en múltiples oportunidades. Entre estos se solicitó un recuento de linfocitos T-CD3 (CD4+/CD8+), evidenciándose una disminución de los linfocitos T-CD4+, con valores normales de los linfocitos T-CD8+, y una relación CD4/CD8 <1. Se repitió este examen semanas posteriores hasta en 2 oportunidades más, con resultados similares (Tabla 1).
Descartado el VIH como causa de la linfopenia T-CD4+, se realizaron otros exámenes como dosaje de anticuerpos antinucleares y anticitoplasma de neutrófilos y contra antígenos nucleares extraíbles, y serología para el virus linfotrópico de células T humanas, resultando negativos, igualmente los niveles séricos de inmunoglobulinas fueron normales. Por lo tanto, ante la ausencia previa de alguna enfermedad inmunosupresora adquirida, o uso de inmunosupresores, y descartado la linfopenia T-CD4+ por enfermedad crónica, se diagnosticó una linfopenia T-CD4+ idiopática.
Tras una evolución clínica y laboratorial favorable (cultivo control de hongos en LCR negativo), y por dificultades económicas para conseguir la AmBd, se suspendió dicho fármaco en la tercera semana de tratamiento, continuándose únicamente con fluconazol. Días posteriores el paciente empeoró clínicamente, se realizó un nuevo cultivo de hongos en LCR, observándose nuevamente crecimiento de levaduras (Tabla 1). Igualmente, se indicó una RM cerebral mostrando nuevas lesiones en núcleos basales, cerebelo e ínsula sugerentes de criptococosis parenquimal (Figura 1).
Se decidió reiniciar tratamiento con AmBd asociado a fluconazol, y corticoides para el manejo del edema cerebral. Recibiendo una dosis total de AmBd de 2,3 gramos, administrados en un esquema individualizado (infusión interdiaria durante 8 semanas) para minimizar efectos adversos de la medicación. Con evolución clínica, laboratorial (Tabla 1) e imagenológica (Figura 1) favorable, continuando solo con fluconazol vía oral, sin recaídas hasta la publicación del presente reporte.
DISCUSIÓN
La linfopenia T-CD4+ idiopática (LCI) es una inmunodeficiencia primaria poco frecuente y de comportamiento heterogéneo 6,8. Aunque descrita desde 1983, recién en 1992 se reconoció a esta enfermedad como una causa de linfopenia T-CD4+ distinta al VIH, planteándose los criterios diagnósticos por el Centro para el Control y la Prevención de Enfermedades de Estados Unidos (Tabla 2).
Tabla 2 Criterios diagnósticos de la linfopenia T-CD4+ idiopática.

*Se recomienda una separación de 4 a 6 semanas entre cada toma. CDC: Centers for Disease Control
Su incidencia global es desconocida, sin predilección aparente por un área geográfica. Se presenta con mayor frecuencia en la cuarta década de la vida, afectando ambos sexos por igual 8,10. La aparición de infecciones oportunistas en sujetos aparentemente inmunocompetentes es su principal forma de presentación 8,10,11, entre éstas la más frecuente es la criptococosis meníngea 7,8.
Sin claros factores de riesgo ni un componente familiar hereditario identificable, la etiología de esta enfermedad es desconocida hasta el momento. No obstante, se han planteado diferentes mecanismos fisiopatológicos, entre los principales destacan: un aumento de la activación de los linfocitos T-CD4+ producto de la estimulación constante por un patógeno no identificado (presuntamente de etiología viral), que resulta en la disminución permanente de estos linfocitos, o un incremento de su apoptosis debido a una mayor expresión de los ligandos Fas. Otros mecanismos referidos son la desregulación de las citoquinas y la quimiotaxis, autoanticuerpos contra estos linfocitos, alteraciones de la actividad de la médula ósea, defectos genéticos o la inmunosenescencia 8,10,12.
La criptococosis meníngea (CM) es una micosis oportunista con una significativa morbimortalidad, que se presenta mayormente en pacientes con defectos de la inmunidad celular, y raramente en inmunocompetentes. Causada por la levadura encapsulada Cryptococcus spp., principalmente por 2 especies patogénicas: C. neoformans (variante grubii o neoformans, serotipos A y D respectivamente) y C. gattii (serotipos B y C) 1,2,13,14.
Las manifestaciones clínicas, laboratoriales e imagenológicas de la CM pueden variar según los factores predisponentes o la especie patogénica 1. Evidenciándose un efecto parábola según la función inmune, de manera que aquellos con una respuesta T-CD4+ deficiente no logran controlar el crecimiento del hongo, terminando con una alta carga fúngica, pero con una enfermedad pauciinflamatoria, como en los pacientes VIH positivos. Por otro lado aquellos con una respuesta T-CD4+ incrementada, y a veces descontrolada, eliminan el hongo de manera más efectiva, pero con una alta carga inflamatoria, conllevando a un mayor daño tisular, tal como se observa en los aparentemente inmunocompetentes 2,16. Resulta paradójico en nuestro caso, que, a pesar de tener una depleción de linfocitos, presentó lesiones que habitualmente se hallan en pacientes inmunocompetentes, no obstante, sus cultivos de hongos demoraron en negativizarse como suele verse en inmunocomprometidos.
Existen algunas características clínicas comunes como un inicio subagudo (2 a 6 semanas), caracterizado principalmente por cefalea, náuseas y vómitos, alteración del estado de conciencia, fiebre, y en menor medida la presencia de signos meníngeos o déficits neurológicos focales (como compromiso de nervios craneales o crisis epilépticas) 1,2,13. El diagnóstico puede retrasarse en los pacientes VIH negativos por baja sospecha clínica, debido a un inicio más insidioso (hasta 12 semanas), o predominio de características atípicas tal como se observó en nuestro caso, aumentando el riesgo de sufrir complicaciones significativas como hipertensión intracraneal asociada o no a hidrocefalia, criptococomas o infartos cerebrales secundarios a vasculitis 2,15,17.
Así mismo puede existir criptococosis en otros órganos simultáneamente, siendo el pulmón uno de los más frecuentemente afectados 1,14,18,19. Las manifestaciones pueden ir desde lo asintomático, hasta molestias inespecíficas como tos, dolor toráxico, fiebre o disnea, que usualmente se observan más en inmunocompetentes 14,19. Y hallazgos tomográficos como nódulos simples o múltiples, cavitaciones, lesiones tipo masa, o bronconeumonía, siendo estos 3 últimos hallazgos más típicos en pacientes VIH positivos, en contraposición a los nódulos simples que se ven más en inmunocompetentes 14,17,18,20. Nuestro paciente durante la hospitalización cursó con fiebre, dolor torácico y crepitantes basales que se correspondían con los hallazgos tomográficos. Los estudios de bacilo de Koch en esputo fueron negativos al igual que el cultivo de hongos en secreción bronquial, dado la baja sensibilidad de este último se concluyó como criptococosis pulmonar probable.
El tratamiento de la CM debida a la infección por VIH está bien establecido desde hace más de una década, consistiendo en 3 fases consecutivas: inducción, consolidación y mantenimiento 4,21. En el caso de la LCI el tratamiento es ampliamente heterogéneo debido a la falta de ensayos clínicos aleatorizados, basándose la mayoría de recomendaciones en reportes de casos, o de la experiencia obtenida manejando pacientes con VIH u otras causas de inmunosupresión 21,24. Nuestro paciente inicialmente fue tratado como un paciente VIH positivo, recibiendo 3 semanas de anfotericina B deoxicolato asociado a fluconazol. Sin embargo tras evolución desfavorable se reinició tratamiento prolongándose la fase de inducción, hasta completar 45 dosis de AmBd, como suele usarse en los inmunocompetentes. Planteando la duda si este tipo de pacientes se deben manejar como inmunosuprimidos o inmunocompetentes.
Por limitaciones económicas no se pudo administrar tratamiento para la linfopenia. No obstante, se decidió iniciar profilaxis para toxoplasmosis cerebral asociado al tratamiento de criptococosis con fluconazol, con controles hematológicos periódicos. La evolución del paciente fue favorable hasta la fecha de la presente publicación.
En conclusión, en pacientes con infecciones oportunistas que sean VIH negativos como en este caso, se debe descartar otras causas de inmunosupresión, entre ellas LCI. Debido a que la asociación entre LIC y CM puede tener una evolución, manejo y pronóstico distinto en un pacientes VIH positivos o inmunocompetentes.















