INTRODUCCIÓN
De acuerdo al Comité de Expertos de la American Diabetes Association (ADA), la diabetes mellitus ha sido clasificada en diabetes mellitus tipo 1, diabetes mellitus tipo 2, diabetes de etiologías identificables (defectos genéticos de la función de la célula beta, defectos genéticos de la acción de la insulina, diabetes pancreática, por endocrinopatías, inducida por drogas o químicos, por infecciones y formas inmunológicas poco frecuentes, síndromes genéticos asociados a diabetes) y la diabetes gestacional 1.
En el último Atlas de la Federación Internacional de Diabetes (IDF) del año 2019, el número de personas entre 20 a 79 años con DM2 en el Perú alcanzaría a 1 385 000 con una ligera mayor prevalencia en las mujeres, mayor predominio en las zonas urbanas que en las rurales y una cifra muy significativa de casos no diagnosticados. Ver tabla 1.
Tabla N° 1. Diabetes Mellitus tipo 2 en el Perú, 2019.
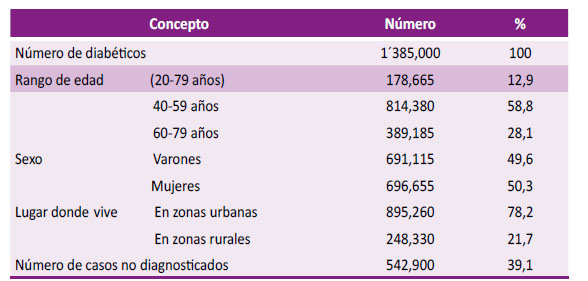
Adaptado de IDF Diabetes Atlas 9Th Edition, 20192
La prevalencia de DM2 en el Perú varía de acuerdo con el tipo de estudio y a la extensión nacional o seminacional de los mismos 3; así en la Encuesta Nacional de Indicadores Nutricionales, Bioquímicos, Socioeconómicos y Culturales (ENINBSC) se señala para los años 2004-2005 que la prevalencia en Perú era de 5,1 % 4; en cambio para la Encuesta seminacional PERUDIAB para los años 2010-2012 la prevalencia habría aumentado a 7,0 % 5
Se efectuó una investigación bibliográfica de la literatura científica peruana e internacional vinculada a todos los aspectos de prevención en la diabetes mellitus tipo 2 (DM2), revisando los repositorios bibliográficos SciELO, MedLine, Scopus y la página de resúmenes basados en evidencias de MedScape.
Se ha seleccionado la literatura para abordar los aspectos señalados anteriormente
DESARROLLO DEL TEMA
La prevención es tanto primaria como secundaria y terciaria (ver tabla 2). Los aspectos en los que se puede realizar una prevención efectiva son:
El desarrollo de la enfermedad
La aparición de las manifestaciones crónicas, mal llamadas complicaciones crónicas en la literatura anglosajona
Las complicaciones agudas
Las morbilidades conexas
Tienen riesgo de desarrollar la enfermedad aquellas personas asintomáticas que poseen las siguientes alteraciones 6:
Tolerancia disminuida a la glucosa 7
Obesidad central 8
Hipertensión arterial 9
Vida sedentaria 10
Tener parientes diabéticos en primer grado 11
Población étnica en riesgo por cambio de estilo de vida (violencia, nativa, migrante) 12
Antecedente de macrosomía fetal 10 Antecedente de bajo peso al nacer 10 Historia de enfermedad vascular (9) Síndrome de ovarios poliquísticos 13
Tener hipertrigliceridemia y/o colesterol HDL < 35 mg/dl 14,15
Tabla N° 2. Tipos de prevención en Diabetes Mellitus tipo 2
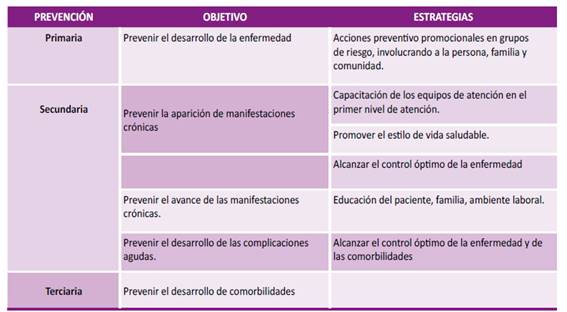
Prevención del desarrollo de la DM2 en grupos en riesgo
El Diabetes Prevention Program Reseach Group (DPP) estudió a 3 234 personas con tolerancia disminuida a la glucosa, asignadas al azar a 3 grupos: Placebo (n 1082), metformina 850 mg/ 2 veces por día (n 1073), cambio de estilo de vida: dieta y ejercicio (n 1079), durante un seguimiento de 2.8 años. Las personas del grupo placebo desarrollaron DM2 en 11 %/año, las que tomaron metformina 7.8 %/año (31 % menos que el grupo placebo) y aquellas sometidas a un estricto cambio a una vida saludable 4.8 %/año (58 % menos que el grupo placebo) 7.
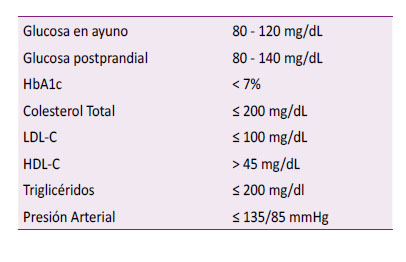
Para conseguir una vida saludable en los diabéticos, se debe obtener un control óptimo de la enfermedad que se ha consensuado debe alcanzar las siguientes metas 16
Perfil que se debe conseguir desde el mismo momento en el que se efectúa el diagnóstico para evitar el fenómeno de la denominada “memoria metabólica” y así evitar posteriores trastornos vasculares 17.
Para alcanzar estos objetivos, se debe prescribir un régimen alimenticio balanceado con una cantidad de calorías suficiente para cubrir las necesidades nutricionales con macro y micronutrientes orientado a conseguir un peso ideal; efectuar actividad física aeróbica (ej. caminata 30 cuadras diarias), realizar educación sobre diabetes al paciente, la familia y el ambiente laboral, control estricto de la presión arterial y de otras comobilidades como la obesidad/sobrepeso, la hiperlipoproteinemia e instruir a efectuarse controles periódicos 16.
La actividad física es muy importante para la prevención del desarrollo de la enfermedad, para el control metabólico óptimo de los diabéticos, evitar la aparición de las manifestaciones crónicas y las complicaciones agudas 18, la actividad física incrementa el transporte y utilización de la glucosa por una vía metabólica independiente al de la insulina 19
En nuestro país con diferentes ambientes, se han efectuado investigaciones que sustentan la validez de adoptar un estilo de vida saludable para mejorar el estado metabólico, en personas con diabetes clínica tanto de nivel del mar 20 como de altura 21.
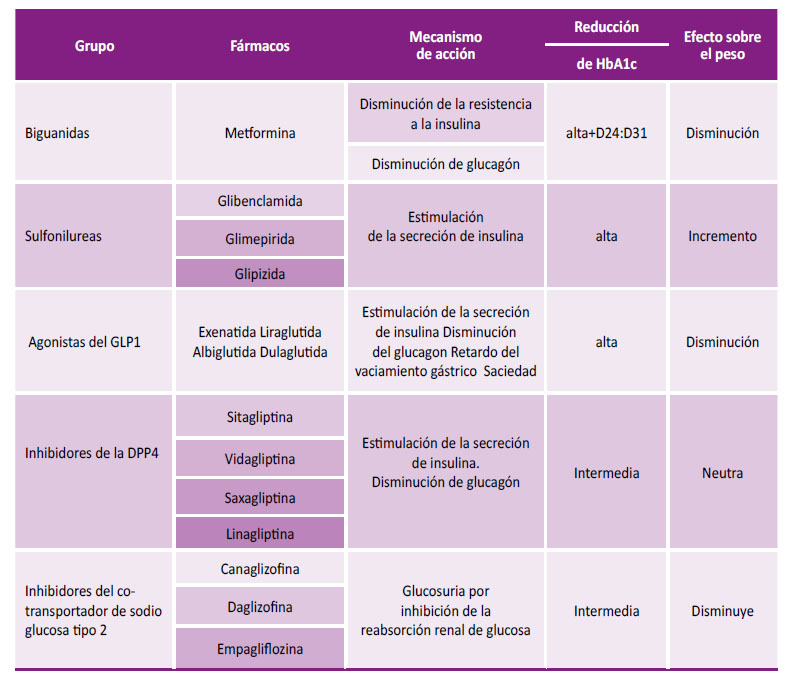
En caso que estas medidas no fueran suficientes para alcanzar el control metabólico óptimo, se agregará un hipoglicemiante oral, de los cuales se cuenta con varios grupos 22,23. Ver tabla 3.
El consenso de la American Diabetes Association (ADA) y la Sociedad Europea de Diabetes (ESDA) recomienda a la Metformina como el hipoglicemiante oral de primera línea para el tratamiento de la DM2 24. Su mecanismo de acción reside en la activación de la kinasa del AMP cíclico de las células, que determina una disminución de la neoglucogénesis hepática, disminución de la resistencia a la insulina en los tejidos periféricos muscular, graso, hepático y pancreático 25,26, reducción de la activación hepática paradojal del glucagón, disminución del apetito y del peso mediante la producción hepática del "growth diferenciating factor" 27.
Un segundo grupo de hipoglicemiantes lo constituyen las sulfonilureas; en la actualidad se utilizan las sulfonilureas de segunda y tercera generación (Glibenclamida, Glimepirida, Glipizida, Gliclazida). Constituyen una segunda opción junto a la Metformina, se las puede combinar con otros hipoglicemiantes orales. Su mecanismo de acción reside en la liberación de insulina preformada y almacenada como reserva en las células beta del páncreas a la circulación sanguínea (28,29). Esta capacidad se pierde en un tiempo variable por la apoptosis de las células beta del páncreas, facilitada por la glucotoxicidad 30,31.
En tercer lugar, se cuenta con el Glucagon-like peptide type 1(GLP- 1) que es una hormona producida por las células L del intestino, incrementa la secreción de insulina dependiente de la glucosa, disminuye el glucagón, inhiben la secreción de ácido y retarda el vaciamiento gástricos, incrementa la masa de las células beta y la expresión del gen de la insulina, produce una sensación de saciedad y disminuye el peso; su vida media es muy corta debido a la degradación producida por la enzima dipeptidil-peptidasa- 4(DPP-4); sin embargo la industria ha desarrollado agonistas sintéticos del GLP-1 con un tiempo de vida medio prolongado que son utilizados en el tratamiento del DM2 32-34.
La dipeptidil peptidasa-4 (DPP-4) es la enzima que degrada a las incretinas GLP-1 y la GIP. La industria ha desarrollado sustancias sintéticas que inhiben a la DPP-4 y prolongan el tiempo medio de vida de las incretinas. Se han desarrollado varios medicamentos de este grupo como la Sitagliptina, Saxagliptina, Linagliptina y Vildagliptina (35.36)
Los co-transportadores de sodio-glucosa-2 (SGLT2) reducen la reabsorción de glucosa en el túbulo contorneado proximal y aumentan la excreción urinaria de glucosa y a través de este mecanismo reducen la hiperglicemia. Este grupo de medicamentos ha demostrado tener un efecto favorable sobre los trastornos cardiovasculares que son causa de muerte 37,38.
Finalmente, en este armamentario terapéutico, se cuenta con la insulina. Esta hormona sintética puede ser empleada en cualquier forma de diabetes y en cualquier situación, no ha podido ser superada por los hipoglicemiantes orales; es insustituible en la diabetes tipo 1, el coma diabético, intervenciones quirúrgicas, infecciones intercurrentes, pérdida de conocimiento, en los fracasos secundarios a los hipoglicemiantes, en los pacientes diabéticos con infecciones intercurrentes.
En los últimos años existe una preocupación por disminuir la causa más frecuente de muerte de los diabéticos que son los eventos cardiovasculares, desde que el control de la glicemia no es suficiente, el conocimiento actual señala que la reducción del riesgo cardiovascular es complejo y multifactorial, se requiere de la evaluación de nuevos hipoglicemiantes con efecto cardiovascular beneficioso. La Metformina permanece segura en las poblaciones con alto riesgo. Los inhibidores de la DPP-4 también parecen seguros en esas poblaciones. La información sobre los agonistas de los receptores GLP-1 y los inhibidores SLGT2 está en progreso, particularmente la terapia con los inhibidores SLGT2 es muy alentadora 39,40.
Prevención de las manifestaciones crónicas
Las manifestaciones crónicas de la diabetes mellitus comprenden a la oftalmopatía diabética, neuropatía diabética, nefropatía diabética y las alteraciones cardiovasculares; son la consecuencia de la hiperglicemia sostenida, tiempo de enfermedad y susceptibilidad genética, cuya base fisiopatológica son la micro y macroangiopatía diabéticas. Estas alteraciones se producen por la glicosilación no enzimática y oxidación de las proteínas, lípidos y ácidos nucleicos que generan la acumulación de un grupo heterogéneo de moléculas, que iniciándose como base de Schiff, se transforman en los cuerpos de Amadori y en un paso metabólico irreversible se convierten en los productos finales de la glicosilación no enzimática (AGES) 41-42.
Para evitar la formación de tos AGES es indispensable conseguir un control metabólico óptimo mediante la terapia intensiva. Así en el estudio Diabetes Control and Complications Trial (DCCT) se incluyó a 1441 pacientes con DM tipo 1, 6.5 años de seguimiento, control periódico de la glicemia y HbA1, se comparó terapia convencional vs. intensiva con insulina; la terapia convencional consistió en la aplicación de 1-2 inyecciones de insulina/día; en la terapia intensiva 3 o más inyecciones diarias o bomba de infusión para alcanzar las metas de una glicemia basal de 70-120 mg/dl, postpradial <180 y HbA1 <6.05. Los resultados demostraron que en prevención primaria hubo una reducción de la retinopatía diabética en 76 %, microalbuminuria en 34 %, de neuropatía en 69 %; en prevención secundaria reducción de la retinopatía en 56%, microalbuminuria 43 %, albuminuria 56 %, neuropatía 57 % en la terapia intensiva en comparación con la terapia convencional 43.
Del mismo modo, en el estudio United Kingdom Prospective Diabetes Study (UKPDS)-13, se enroló 5100 pacientes diabéticos tipo 2 recién diagnosticados, de ambos géneros H/M 59:41 %; de 25 a 65 años, promedio 53 años, IMC 28 kg/m2, glucosa promedio en ayunas 207 mg/dl, HbA1c 9.1 %, HTA 39 %. En comparación a la terapia convencional, la terapia intensiva produjo una reducción neta promedio de 0.9 % en la HbA1c, se acompañó de disminución de cualquier evento final relacionado a diabetes en %, muertes relacionadas a diabetes 10 %, todas las causas de mortalidad 6 %, infarto agudo de miocardio 16 %, complicaciones microvasculares 25 %, microalbuminuria en 12 años 33 % 44. todo lo cual demuestra que el control óptimo de la glicemia y de las morbilidades conexas como la hipertensión arterial previene el desarrollo de las manifestaciones crónicas de la diabetes mellitus; una respuesta similar se observó en una población japonesa (45). Se debe tener en cuenta que, a más de la formación de los productos de la glicosilación no enzimática, la hiperglicemia incrementa el flujo de los polioles, incremento de la de la actividad de la vía de la hexosamina, activación de la PCK, incremento del superóxido de las mitocondrias 46
Prevención de las complicaciones agudas
Las complicaciones agudas de la DM2 comprenden a un grupo heterogéneo de condiciones como los comas diabéticos (cetoacidótico, hiperosmolar, acidosis láctica), hipoglicemia, traumatismos graves, quemaduras extensas, cirugía), eventos cardiovasculares, alimentación parenteral total, parto, infecciones 47-51.
Las infecciones relevantes relacionadas con la DM2 son la neumonía contraída en la comunidad, infección urinaria aguda y crónica, pielonefritis enfisematosa, absceso perirrenal, cistitis micótica, infecciones de partes blandas, paradentosis, fasceitis necrotizante, otitis externa invasiva, mucormicosis rinocerebral, colecistitis enfisematosa, infecciones del pie diabético, micosis genitales, tuberculosis y en la coyuntura actual el Covid-19 52-56; siendo los principales desencadenantes de las complicaciones agudas arriba mencionadas, y evitar su aparición será el principal medio de prevención de estas ; siendo los principales desencadenantes de las complicaciones agudas arriba mencionadas, y evitar su aparición será el principal medio de prevención de estas complicaciones.
Prevención de las comorbilidades
Las comorbilidades más importantes de la diabetes son la hipertensión arterial, el sobrepeso y obesidad y las dislipoproteinemias. Se calcula que el 75 % de los diabéticos transcurren con hipertensión arterial que contribuye a las alteraciones vasculares. En estas condiciones, se debe alcanzar el control metabólico óptimo, es indispensable la normalización estricta de la presión arterial 57, de otro modo se pueden presentar alteraciones macrovasculares (enfermedad arterial coronaria, infarto del miocardio, accidentes cerebrovasculares, insuficiencia cardíaca congestiva, enfermedad vascular periférica, pero también alteraciones microvasculares retinopatía, neuropatía y en especial la nefropatía 58. La prevención se efectúa mediante un cambio del estilo de vida, actividad física y el empleo de los inhibidores de la enzima convertidora de angiotensina (IECA) y los bloqueadores del receptor de angiotensina (ARA) que han demostrado la mayor eficacia en la prevención de las alteraciones cardiovasculares 59.
La obesidad y el sobrepeso son las condiciones que contribuyen no solo al inicio de la DM2, sino también al desarrollo de las alteraciones cardiovasculares que llevan a la muerte, razón por la cual es indispensable tomar medidas para conseguir una pérdida de peso mayor del 10 %, tales como cambio a un estilo de vida saludable, actividad física, medicamentos, cirugía bariátrica 60,61
Las alteraciones del metabolismo lipídico tienen gran importancia en el incremento de las alteraciones cardiovasculares en los pacientes con DM2. Las alteraciones más frecuentes son la hipertrigliceridemia, disminución del colesterol HDL, incremento led colesterol LDL y el incremento de la lipemia postprandial, para cuyo tratamiento se indican las estatinas y los fibratos 62
Para finalizar es necesario puntualizar que el costo de la atención de los pacientes diabéticos es muy alto, para América del Sur y Central se calcula entre 75 a 120 millones de dólares 2 y desafortunadamente el grado de seguimiento de las pautas de un buen tratamiento son deficientes en el Perú 63
DISCUSIÓN Y CONCLUSIONES
La diabetes mellitus tipo 2 es una enfermedad muy difundida a nivel global y también en nuestro medio. Es una enfermedad deteriorante, que es la causa más frecuente de ceguera, insuficiencia renal y de trastornos neurológicos y cardiovasculares, relacionada al cambio del estilo de vida impuesta por la sociedad actual, cuyo desarrollo, complicaciones crónicas, agudas y comorbilidades son prevenibles. La prevención de la diabetes, es algo que se esta estudiando en forma intensa; y por lo descrito en esta revisión; el uso en grupos de riesgo de medidas dietéticas y de actividad física que evite el sedentarismo como se describió en el grupo Diabetes Prevention Program Research Group 7 . Mas recientemente 2 estudios que han realizado una revisión sistemática y metaanalisis del seguimiento de dietas que limitan la grasa; en especial las saturas; es rica en fibra granos enteros frutas y vegetales es recomendable en la prevención de la DM2 en los prediabéticos; con una reducción del riesgo de desarrollo de diabetes en un 53%, respecto a los controles 64. La otra revisión sistemática respalda el poder de la educación en la prevención de la DM; que se evaluó en grupos de mala tolerancia al test de tolerancia a la glucosa; reduciendo en 54% el desarrollo de DM, teniendo como referencias importantes de control los controles de glucosa en ayunas, el indice de masa corporal (IMC) y el perimetro abdominal 65.
La prevención de la diabetes, es algo que se esta estudiando en forma intensa; y por lo descrito en esta revisión; el uso en grupos de riesgo de medidas dietéticas y de actividad física que evite el sedentarismo como se describió en el grupo Diabetes Prevention Program Research Group 7 . Mas recientemente 2 estudios que han realizado una revisión sistemática y metaanalisis del seguimiento de dietas que limitan la grasa; en especial las saturas; es rica en fibra granos enteros frutas y vegetales es recomendable en la prevención de la DM2 en los prediabéticos; con una reducción del riesgo de desarrollo de diabetes en un 53 %, respecto a los controles 64. La otra revisión sistemática respalda el poder de la educación en la prevención de la DM; que se evaluó en grupos de mala tolerancia al test de tolerancia a la glucosa; reduciendo en 54 % el desarrollo de DM, teniendo como referencias importantes de control los controles de glucosa en ayunas, el indice de masa corporal (IMC) y el perimetro abdominal 65. Se cuenta actualmente con un grupo variado de hipoglicemiantes orales, administrados en medicación única o en combinación e insulina que facilitan el control metabólico de la DM2, algunos de los cuales poseen efectos beneficiosos para disminuir los eventos cardiovasculares. El control metabólico óptimo mediante un adecuado régimen alimenticio, actividad física y de medicamentos hipoglicemiantes previene el desarrollo de las manifestaciones crónicas de la enfermedad.
Se tiene conocimiento de cuales son las complicaciones agudas más frecuentes y la forma como deben ser afrontadas. Se ha demostrado que las comorbilidades (hipertensión arterial, obesidad/sobrepeso, dislipoproteinemias), juegan un gran papel importante en el desarrollo de las alteraciones cardiovasculares, que requieren de tratamiento específico.
Se concluye, que la prevención en la diabetes mellitus tipo 2, en todos los aspectos señalados anteriormente, permite una mayor sobrevivencia y mejores condiciones de vida.