INTRODUCCIÓN
La llegada de la pandemia de COVID-19 a Perú ha requerido una respuesta inmediata y múltiples cambios tanto en la atención sanitaria como en la formación de los profesionales de la salud 1. Por otro lado, aunque tradicionalmente la formación médica en el Perú se ha realizado en el ámbito hospitalario, recientemente se ha puesto énfasis en la necesidad de enseñar en el ámbito ambulatorio y con el enfoque de la atención primaria de salud 2. En medio de estos cambios, el proceso de adaptación a un tercer entorno, el de la teleconsulta, ha cobrado importancia.
La telemedicina como escenario diferenciado para el desarrollo de un encuentro clínico ha ganado mayor protagonismo y aceptación 3-5. Las llamadas telefónicas son conocidas por todos, pueden ser una tecnología fiable y adecuada para algunos de estos encuentros, y se utilizan en muchos países. El uso de las videoconsultas es más reciente, pero en el último año han tenido un gran auge en muchos países, creando la posibilidad de un nuevo escenario para la enseñanza clínica.
En Perú, durante la pandemia de COVID-19, se establecieron normas relacionadas con la implementación de servicios de telemedicina con disposiciones destinadas a fortalecer el alcance de la telesalud. La legislación peruana definió y legisló sobre la telemedicina, la orientación a distancia, la telemonitorización y otros servicios 6 garantizando las condiciones legales, deontológicas y económicas de la telemedicina. Por ello, en muchas facultades de medicina se incluyeron estos nuevos escenarios de la telemedicina en el currículo docente, para asegurar la competencia clínica de sus estudiantes.
El Ministerio de Salud de Perú elaboró en el año 2020 el perfil profesional del egresado de medicina, estableciendo trece competencias para los médicos peruanos 7. Pensamos que muchas de las competencias establecidas para los futuros médicos en Perú, como la atención centrada en el paciente, la atención integral, la promoción de la salud y otras, podrían ser adquiridas en escenarios de atención a distancia.
Las autoridades educativas necesitan información evaluativa de los nuevos programas implementados, más aún en el entorno virtual y dado que la telemedicina puede mejorar la accesibilidad y es útil para resolver las necesidades de salud en diferentes grupos de edad de la población, en este estudio exploramos cómo perciben los profesores y los estudiantes esta experiencia y su uso como recurso didáctico.
MÉTODOS
Programa de teleconsulta docente
La facultad de medicina de la Universidad Peruana Cayetano Heredia (UPCH) es una de las más antiguas del Perú. En el año 2020, cuando los escenarios clínicos para el desarrollo de la docencia y la investigación se vieron limitados, un grupo de profesores desarrolló un proyecto denominado Programa de Teleconsulta Docente con el fin de crear un nuevo escenario para la enseñanza. Se utilizaron plataformas como la consulta telefónica y la videollamada para los encuentros clínicos y el aprendizaje de los estudiantes. La UPCH creó un centro de llamadas para el PTD, para recibir solicitudes de consulta para adultos, niños y personas con problemas mentales; el servicio se ofreció a la comunidad a través de la página web de la universidad y las redes sociales. No se requería ningún pago para acceder, por lo que cualquier persona podía utilizar los servicios de teleconsulta docente, independientemente de su situación económica o del tipo de seguro médico. Sin embargo, como la consulta era a través de una plataforma digital, se pedía a los solicitantes que tuvieran un equipo adecuado para acceder a la videoconsulta. También se informó a los pacientes que un profesor de la universidad los atendería por videollamada y que en esta participarían estudiantes del último año de estudios.
Para el PTD se utilizó el sistema de historia clínica electrónica de la universidad. Los cuarenta profesores que participaron en el proyecto recibieron 8 horas de formación (sincrónica y asincrónica) sobre conceptos generales de telesalud y el uso de la historia clínica electrónica. El profesorado implicado había realizado previamente actividades clínicas con los alumnos de último año, y entre ellos había médicos generales, de familia, pediatras y psiquiatras.
El PTD duró 21 semanas y se realizaron 1.100 teleconsultas; cada encuentro de telemedicina duró entre 30 y 60 minutos.
Procedimientos
Elaboramos un cuestionario para explorar las percepciones de profesores y alumnos sobre el uso de la telemedicina como escenario de enseñanza, aprovechando nuestra experiencia en docencia médica. Entre octubre y diciembre del 2020, enviamos invitaciones por correo electrónico y WhatsApp para participar en el estudio a 160 estudiantes de último curso y 40 profesores que participaron en el PTD. Contestaron al cuestionario 105 alumnos (65,6 % de respuesta) y 30 profesores (75 % de respuesta).
El cuestionario utilizado en la investigación consta de 12 preguntas cerradas para estudiantes y profesores y una pregunta adicional para los profesores. Este cuestionario fue validado por tres profesores de la Facultad de Medicina en cuanto a aspectos de sintaxis, claridad de las preguntas y uso de un lenguaje sencillo, los tres profesores fueron médicos asistenciales y docentes de por lo menos 10 años de experiencia en docencia médica. Posteriormente, el cuestionario fue validado en su contenido por cinco médicos expertos en telesalud en cuanto a aspectos de relevancia, representatividad y claridad de cada pregunta. Los expertos son médicos investigadores de la Unidad de Telesalud de la Universidad Nacional Mayor de San Marcos. Las preguntas que fueron observadas se editaron acorde a lo indicado por los expertos, siempre y cuando la concordancia fuera menor a 0.6. Tras la validación de cara y de contenido, aplicamos el cuestionario en la encuesta en línea.
Análisis estadístico
Se realizó un análisis descriptivo, obteniendo medidas de frecuencia absoluta y porcentual para las variables categóricas. Para las variables numéricas se calcularon medidas de tendencia central y de dispersión, que fueron las medianas y el rango intercuartil debido a la distribución no normal de los datos.
Se evaluaron los cuestionarios con el cálculo de la V de Aiken, la consistencia interna se determinó con Alfa de Cronbach. Se realizó un análisis factorial exploratorio (AFE) con la intención de aproximarse a un cuestionario eficiente para evaluar la percepción de profesores y alumnos sobre la PTD. Se realizó un análisis exploratorio con la prueba Chi cuadrado buscando asociación entre la experiencia previa en telemedicina y la percepción de su capacidad resolutiva, tomando como resultado estadísticamente significativo aquellos con un valor de p menor a 0.05. Los análisis se realizaron con el paquete estadístico STATA 17.0 (StataCorp. 2021. Stata Statistical Software: Release 17. College Station, TX: StataCorp LLC).
RESULTADOS
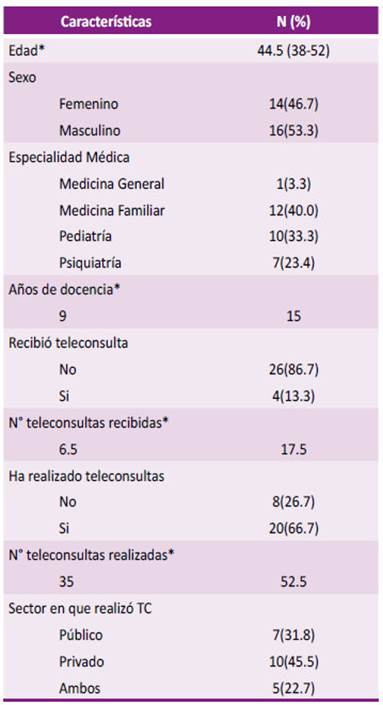
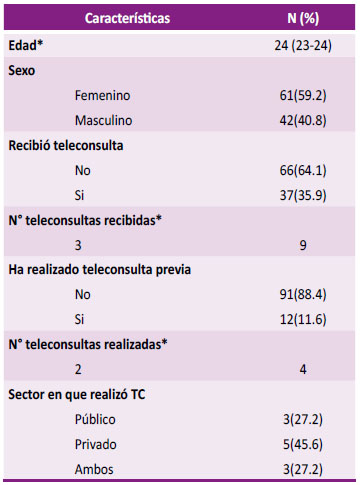
La edad media de los estudiantes fue de 24 años, mientras que la de los profesores fue de 44,5 años. El sexo femenino predominó en el grupo de estudiantes (59,2 %), mientras que el sexo masculino predominó en los profesores (53,3 %).
La mayoría de los estudiantes no había participado en sesiones de telemedicina antes de participar en el PTD (88,4 %), pero el 35,9 % había recibido sesiones de telemedicina como pacientes (Tabla 1). Por otro lado, la mayoría de los profesores eran médicos de familia y comunitarios y pediatras (73,3 %) con una mediana de 9 años de experiencia docente. La mayoría de los profesores no había tenido la experiencia de recibir atención por telemedicina (86,7 %), pero el 66,7 % había practicado previamente la telemedicina con sus pacientes (Tabla 2).
Percepciones
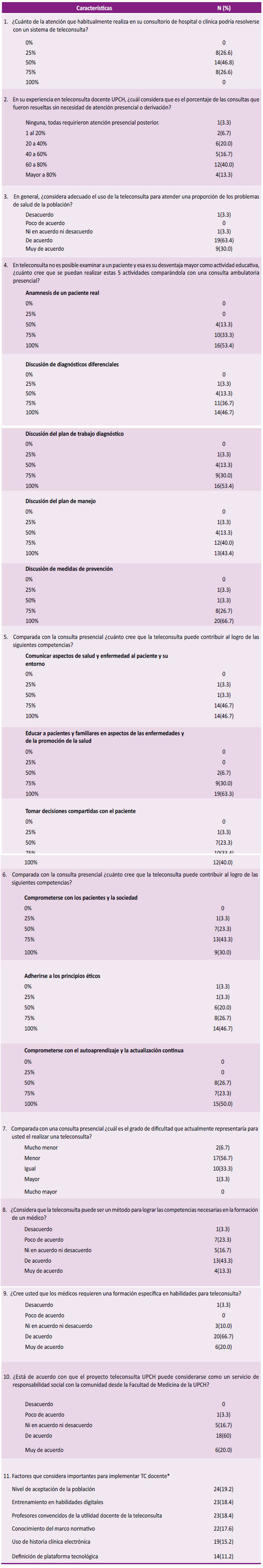
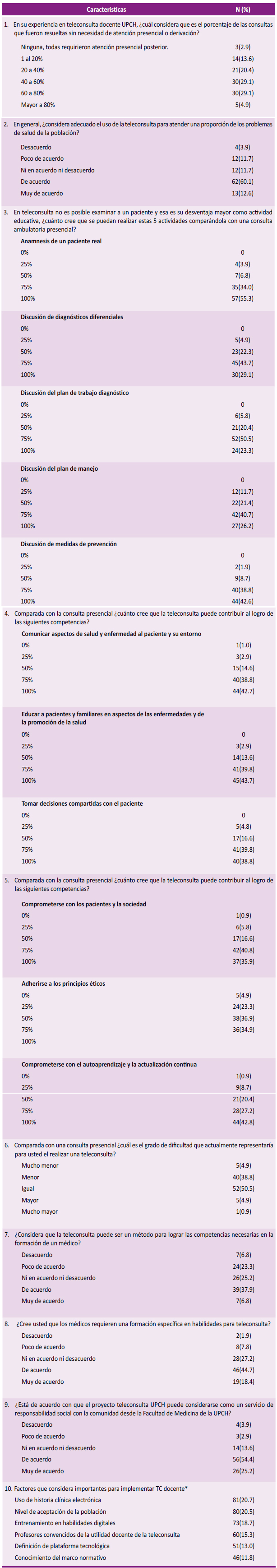
Más de la mitad de los profesores y de los alumnos consideran que al menos el 50 % de los problemas de salud de la población podrían evaluarse mediante el PTD sin necesidad de una atención presencial.
Más del 80 % de los profesores y el 60 % de los alumnos consideran el PTD como un escenario docente útil para realizar la anamnesis, la discusión del diagnóstico, el diagnóstico diferencial, el plan terapéutico y las medidas de prevención.
Más del 70 % de los profesores y estudiantes consideran el PTD como un escenario para enseñar al paciente sobre sus enfermedades y su entorno, educar a los pacientes y familiares en la prevención de la enfermedad y la promoción de la salud, tomar decisiones compartidas con el paciente, comprometerse con los pacientes y la sociedad, adherirse a los principios éticos y comprometerse con el autoaprendizaje y la actualización continua.
Más del 90 % de los profesores y estudiantes consideran que realizar la teleconsulta no es más difícil que hacer una consulta presencial. El 60 % de los estudiantes y el 80 % de los profesores perciben que los estudiantes deben desarrollar habilidades en telemedicina. Aproximadamente el 80 % de los profesores y estudiantes consideran que el PTD constituye un acto de responsabilidad social con la comunidad.
Los profesores y estudiantes consideran que el éxito de la implementación de un programa de telemedicina depende del nivel de aceptación de la población usuaria (20,2 %), del uso de la historia clínica (19,4 %) y de la formación en habilidades digitales (18,6 %) (Anexos 1 y 2).
El análisis exploratorio de asociación con la prueba exacta de Fisher, entre las consultas previas recibidas o realizadas en telemedicina y la percepción de dificultad para realizar las teleconsultas, la percepción de utilidad para la formación de competencias del médico y la percepción de que el médico requiere formación de habilidades en telemedicina no mostró resultados significativos para el grupo de profesores (p> 0,05).
En el caso de los estudiantes, la prueba exacta de Fisher fue significativa sólo entre haber recibido sesiones de telemedicina como pacientes y la percepción de utilidad del programa en la formación de competencias del médico (p = 0,014).
Propiedades psicométricas de los instrumentos
La valoración de contenido del cuestionario de 13 preguntas identificó un valor global de 0,81 en la V de Aiken, sin embargo, las preguntas 1 y 4 tuvieron 0,60 y 0,64, respectivamente, todas las demás tuvieron una puntuación de 0,70 o más. En este estudio no se modificaron las preguntas 1 y 4 debido a que no se realizó un piloto del cuestionario y no fue un objetivo principal la validación del cuestionario.
La consistencia interna del cuestionario de los alumnos obtuvo un alfa de Cronbach de 0,904, mientras que la de los profesores fue de 0,856. En el cuestionario de los profesores, el valor de KMO fue de 0,626 y la prueba de esfericidad de Bartlett fue de 346,415 con p <0,001; para el cuestionario de los alumnos, el valor de KMO fue de 0,865 y la prueba de esfericidad de Bartlett fue de 1053,525 con p <0,001, por lo que se decidió realizar el AFE.
Sólo se consideraron para el AFE las cargas factoriales superiores a 0,5. El cuestionario de profesores derivó en la consideración de tres dimensiones que aportan el 69,89 % de la varianza total explicada. El AFE del cuestionario de los alumnos derivó en cuatro dimensiones que contribuyeron con el 68,1 % de la varianza total explicada.
DISCUSIÓN
En general, encontramos que la mayoría de los profesores y estudiantes del PTD perciben las sesiones de telemedicina como herramientas útiles para evaluar diferentes problemas de salud sin necesidad de una atención presencial. Resultados similares en términos de percepción positiva fueron identificados en un servicio de telemedicina para entrenamiento de estudiantes en Ecuador en el 2017, donde la aceptabilidad y utilidad de un programa fue calificada como alta desde la perspectiva de los docentes 8. Asimismo, en Bangladesh, el uso de herramientas de salud digital previo a la pandemia para el cuidado materno, neonatal e infantil, fue bien valorado por usuarios y proveedores del servicio de salud 9.
En nuestro estudio, la mayoría de profesores y estudiantes perciben que a través de las sesiones de telemedicina se pueden adquirir habilidades como la elaboración de una historia clínica, la propuesta de un diagnóstico y de diagnósticos diferenciales, la elaboración de un plan para el cuidado del paciente, habilidades de comunicación, educación del paciente, trabajo en equipo y toma de decisiones compartidas. Esto ha sido observado en otras realidades; por ejemplo, la adopción de teleconsultas en el entrenamiento de estudiantes de medicina en el primer nivel de atención en Inglaterra, fue percibida como una oportunidad para seguir teniendo contacto con pacientes reales en el entrenamiento y hace que la futura fuerza laboral médica este más preparada para hacer uso de tecnología para el cuidado de salud cuando esta sea pertinente 10.
En el primer nivel de atención, la telemedicina se puede utilizar cada vez más para resolver una variedad de problemas de salud: del tracto respiratorio, urinarios, infecciones dermatológicas, manejo de medicamentos, explicación de resultados de laboratorio, control de enfermedades crónicas y manejo de enfermedades de salud mental, principalmente ansiedad y depresión, promoción y prevención de enfermedades, competencias que deben ser adquiridas por los alumnos de medicina 11.
Los objetivos educativos específicos de la telemedicina pueden incorporarse en los planes de estudios e integrarse con las experiencias clínicas existentes para proporcionar a los estudiantes las habilidades clínicas y de telemedicina básicas. Aspectos como el acceso, la eficacia de intervenciones y la experiencia del paciente; pueden ser reflexionados con los estudiantes en escenarios de telemedicina 12.
En nuestro estudio tener experiencia previa en telemedicina, como paciente, proporcionaba una mejor percepción de la utilidad de la telemedicina; este hallazgo es similar a los resultados de un estudio sobre las percepciones de los médicos en un hospital pediátrico, el que muestra que los proveedores que realizaron más encuentros de telemedicina previos tenían una mayor facilidad para incorporar la telemedicina en su práctica clínica 13.
Nuestros alumnos percibieron a los servicios de telemedicina como una oportunidad para llevar a cabo funciones de responsabilidad social en una facultad de medicina. De hecho, un estudio en Brasil durante la pandemia, encontró que la telemedicina puede contribuir a fomentar la vocación de servicio de los estudiantes de medicina y la práctica de la atención centrada en el paciente 14; además las teleconsultas tienen el potencial de aumentar el acceso a la atención para algunos de los pacientes más vulnerables o con limitaciones de movilidad significativas 15).
A nivel mundial, muchas facultades de medicina adoptaron programas de telemedicina para escenarios de enseñanza durante la pandemia COVID-19, sistematizando a experiencia en su entorno social y cultural 16-19; sin embargo, no hemos encontrado en la literatura la descripción de esta experiencia en el escenario de formación médica en Perú. La educación médica en el Perú, durante muchos años, estuvo concentrada en los hospitales y servicios de emergencia y actualmente en el contexto de la COVID 19 existe un cambio hacia el desarrollo de la enseñanza en nuevos escenarios.
Una limitación en este estudio es que no exploramos dimensiones como la formación previa, los costes, la rentabilidad, la experiencia de los pacientes y la accesibilidad a Internet o las plataformas que utilizamos para la atención en el PTD. Elementos que pueden ser claves para implementar eficientemente un programa de telemedicina en planes de estudio de facultades de medicina 16-18. Las respuestas de los docentes de nuestra universidad podrían estar sesgadas al ser trabajadores de la institución opinando sobre un programa implementado por sus empleadores (sesgo de deseabilidad social). Finalmente, nuestro estudio evaluó las percepciones empleando un cuestionario no validado, lo que podría afectar la calidad de los datos obtenidos, sin embargo, la consistencia interna medida por Alfa de Cronbach fue buena, lo que reduce el sesgo de medición. Aun así, recomendamos realizar un estudio de validación de nuestros instrumentos para posteriores aplicaciones.
En conclusión, la telemedicina se puede convertir en un escenario de formación útil para la formación de los médicos 20 y para mejorar el acceso a los servicios de salud, mejora que alcanza los escenarios de formación de estudiantes de pregrado y de postgrado 21,22. Los educadores clínicos y los estudiantes deben prepararse en un escenario en que la telemedicina se vuelve más común y aprender a usarla de manera eficiente y efectiva. Asimismo, es necesario evaluar objetivamente el logro de estas competencias con herramientas validadas para conocer la eficacia de la enseñanza médica a través de la telemedicina.