INTRODUCCIÓN
Una variedad de tumores epiteliales, mesoteliales y de tejidos blandos pueden desarrollarse en la red testicular y los tejidos paratesticulares. En cuanto a los tumores mesoteliales que implican la región paratesticular, incluyen quistes mesoteliales, hiperplasia mesotelial reactiva, tumores adenomatoides, mesotelioma quístico benigno, mesotelioma papilar bien diferenciado y mesotelioma maligno. 1 El más común es el tumor adenomatoide, que es una proliferación mesotelial benigna que afecta a los testículos y/o tejidos paratesticulares, a menudo de forma infiltrativa. Esta cualidad infiltrativa puede llevar a la valoración errónea de este tumor como maligno. 1
Los tumores epiteliales raros de los tejidos paratesticulares incluyen tumores benignos y malignos epiteliales de la red testicular: carcinoma seroso, endometroide, adenocarcinoma y tumores mucinosos como cistoadenocarcinoma que son similares en apariencia a las observadas en mujeres. Los tumores serosos limítrofes paratesticulares son histológicamente idénticos a su homólogo ovárico y se cree que se comportan de forma similar. 2
Los tumores de Brenner, el cistoadenoma papilar, tumor desmoplásico de células redondas pequeñas, los linfomas, las leucemias, los plasmocitomas, los fibromas, los tumores vasculares y los sarcomas; se han descrito en raras ocasiones en los testículos o en tejidos paratesticulares. También se han observado depósitos de metástasis de carcinomas que se originan mayormente de próstata y pulmón. 3
El objetivo de presentar este caso clínico es evidenciar la variedad de tumores de diferentes orígenes que se pueden desarrollar en la zona paratesticular, además recalcar la importancia de la autopalpación que permite un diagnóstico oportuno y por ende un tratamiento resolutivo.
PRESENTACIÓN DEL CASO CLÍNICO
Paciente varón de 38 años, de sexo masculino, que acude a consulta por notar aumento de volumen en región testicular derecha desde hace una semana, además a la autopalpación refiere sensación de masa en dicha zona.
Al examen físico preferencial, genitales externos de acuerdo con edad y sexo, se palpa tumoración de 3 por 4 cm entre epidídimo y testículo derecho, además de dolor 2/10 (según Escala Visual Analógica EVA) a la palpación. Testículo y epidídimo izquierdo de dimensiones conservadas. No se palpan ganglios aumentados de tamaño en región inguino - pélvica. Al paciente se le solicitan exámenes de laboratorio y tomografía abdomino pélvica (Tabla 1)
Tabla 1: Exámenes auxiliares de apoyo al diagnóstico
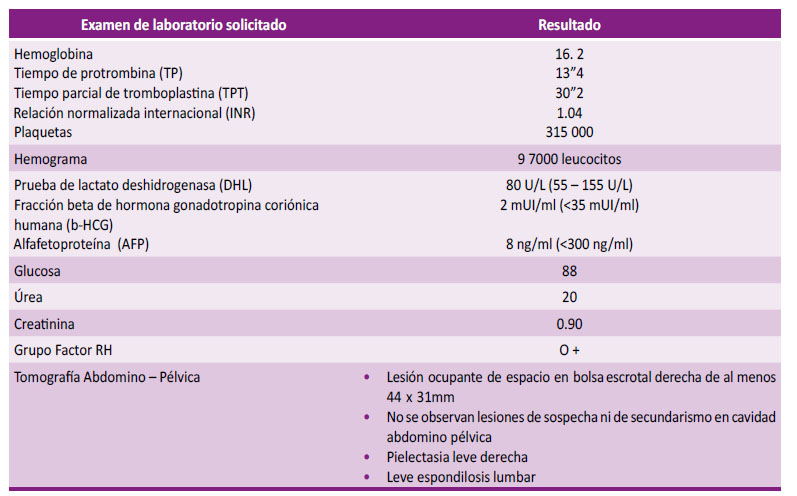
U/L: Unidades / litro
mUI/ml: Miliunidades internacionales por mililitro ng/ml: Nanogramo por mililitro
Evaluado el caso en particular, teniendo en cuenta las pruebas de laboratorio e imágenes, se decide intervenirlo quirúrgicamente realizándose orquiectomía radical derecha. Paciente bajo efectos de anestesia, luego de asepsia y antisepsia de zona operatoria y colocación de campos estériles, se realiza incisión inguinal derecha. Luego disección por planos se llega al cordón espermático, se realiza la liberación de adherencias de testículo y cordón, seguido de clampaje, sección y ligadura de cordón espermático. Se obtiene la pieza operatoria (Imagen 1) constituida por: testículo derecho, epidídimo derecho y tumoración paratesticular derecha. Después de la revisión de hemostasia, se continúa con el cierre de la herida quirúrgica por planos y finalmente paciente es retirado de sala de operaciones y pasa a recuperación hemodinámicamente estable.
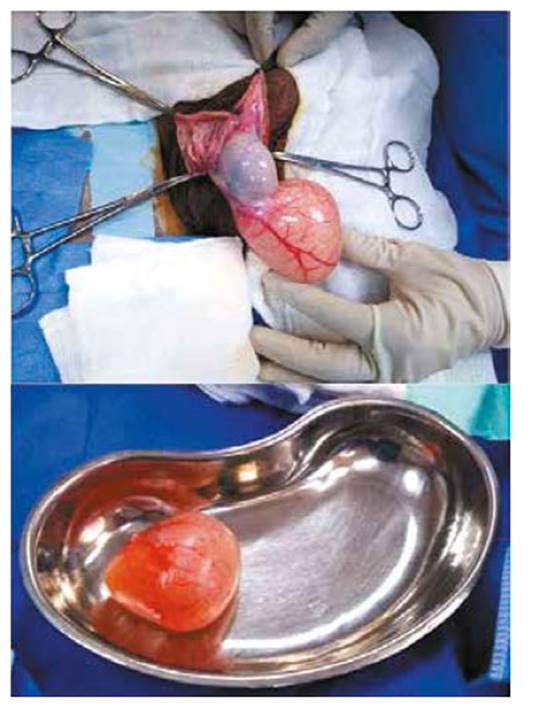
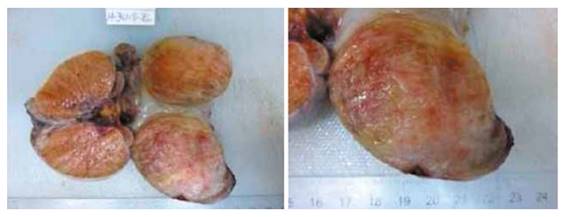
Imagen 1: Tumoración paratesticular derecha + testículo derecho (Superior) y Tumoración paratesticular (Inferior)
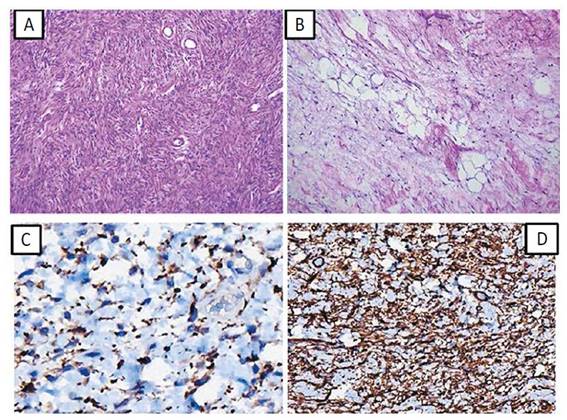
Muestra pasa a anatomía patológica, donde se realizan pruebas de inmunohistoquímica complementaria con los siguientes resultados: Positivo para Desmina y CD34, negativo para actina de músculo liso y S-100. El informe de anatomía patológica concluye: Miofibroblastoma tipo mamario paratesticular, tamaño tumoral 6.5cm x 4cm x 3cm, con margen quirúrgico no comprometido (Ver Imagen 2 y 3).
DISCUSIÓN
Como sabemos el mesodermo es la capa germinal media, que se origina a partir de la masa celular interna y se sitúa entre el endodermo y el ectodermo. Y es el origen del sistema esquelético, músculos, sistema circulatorio y reproductor. El fibrocartílago es una mezcla de tejido conectivo denso regular, donde se observa condrocitos alineados a lo largo de gruesas fibras colágenas, no posee pericondrio. Se originan del mesénquima embrionario, que procede del mesodermo durante el desarrollo embrionario. Los adenomas crecen en órganos glandulares, son benignos, de tipo epitelial que se forma a partir de células que recubren la superficie de algún órgano. Los epitelios son los tejidos que pueden derivar de las 3 hojas o capas celulares que constituyen el embrión: mesodermo, ectodermo o endodermo. El desarrollo embrionario de la glándula mamaria deriva de la capa ectodérmica. A la semana 7 a 15, se crea la yema primitiva que por efecto de la testosterona, en los hombres se impide el desarrollo de esta estructura tubular, en las mujeres la falta de esta hormona favorece la estructura tubular. Estos engrosamientos ectodérmicos se extienden a ambos lados desde las futuras axilas hasta la región inguinal y constituyen las líneas mamarias o lácteas. Para la semana 14 a 24 los cordones del ectodermo incursionan en el mesodermo y comienzan a desarrollar la estructura tubular, el mesodermo recubre e infiltra el tejido tubular formando estroma, piel y fascia superficial.
Luego la regresión mamaria permite conservar sólo una glándula a cada lado de la región pectoral, el crecimiento mamario está relacionado con la edad y regulado con las hormonas que afectan la función reproductora. Recordar, que los mesonefros (deriva del mesodermo) en la semana 4 a 8 se unirán con el conducto pronéfrico para generar el conducto mesonéfrico o de Wolff, que bajo la influencia de la testosterona formarán el epidídimo, conductos eferentes y deferentes. 4
Los párrafos anteriores tratan de explicar el origen embrionario del tumor observado por anatomía patológica, miofibroblastoma mamario paratesticular, donde a excepción del tejido muscular que deriva del mesodermo, las demás nacen de la capa embrionaria del ectodermo. Y según la formación embriológica del tejido mamario puede haber quedado algún rezago embrionario en la zona paratesticular que haya condicionado su participación en esta tumoración. 3
Según el estudio del McClure 2, presentó hallazgos clínicos, morfológicos y patológicos de tumores serosos limítrofes raros en región paratesticular. Encontró que el tumor seroso limítrofe del paratestis era histológicamente idéntico a su homólogo ovárico. Y además determinó según su revisión que el tratamiento de
orquiectomía radical no produjo recidivas ni metástasis. Cabe recalcar que un tumor limítrofe puede tener comportamiento intermedio, entre benigno y ser invasivos. 2
Algunos tumores poco comunes pero distintivos pueden afectar la región paratesticular. Los 3 tumores inusuales representativos son tumores epiteliales de tipo ovárico, el tumor desmoplásico de células redondas pequeñas y el tumor neuroectodérmico melanótico de la infancia. Los de tipo ovárico son homólogos testiculares de los que surgen en ovario, los más frecuentes son los tumores serosos de malignidad limítrofe, con menos casos de carcinomas serosos u otras formas de diferenciación mulleriana. Los de células redonda pequeña, también denominados “células pequeñas azules”, cada vez más reconocidos por su agresividad, manifestación clínica y patológica distintiva; surgen de la asociación íntima de la membrana serosa de la cavidad peritoneal y albergan una translocación en p13 y q12. El neuroectodérmico, es de bajo grado y se encuentra en epidídimo. 4
Los tumores hematopoyéticos primarios de estructuras paratesticulares son raros. Parece haber una tendencia en los hombres jóvenes a tener linfomas de bajo grado con curso indolente, y en pacientes mayores a desarrollar tumores de grado superior. El plasmacitoma y el sarcoma granulocítico de paratestis son aún más raros y a menudo son susceptibles de interpretaciones erróneas. (3)
Tener en cuenta que todo paciente con masa testicular sospechosa de malignidad será sometido a exploración por vía inguinal. La orquiectomía es curativa para el 70 a 85 % de todos los pacientes, y esclarece las características histológicas del tumor. Dependiendo del estadiaje y estirpe histológica, se realizará vigilancia activa, quimioterapia, radioterapia o linfadenectomía lumboaórtica; así como un seguimiento enfocado al riesgo y a la re-etapificación. 5
Gran parte de los cánceres testiculares se presentan como un abultamiento en el testículo, en consecuencia, debe considerarse como importante la autopalpación testicular. La Sociedad Americana Contra El Cáncer recomienda que el mejor momento para la palpación de los testículos es durante o después del baño, realizando por separado el examen de cada testículo sosteniéndolo entre los pulgares y los dedos de ambas manos para poder rodearlo, con el objetivo de sentir algún abultamiento duro o nódulo o cualquier cambio en su tamaño, forma o consistencia. De esta manera, podemos detectar al cáncer testicular en una etapa temprana que nos permita tener mayores probabilidades de un tratamiento curativo de esta enfermedad.