INTRODUCCIÓN
Según la Organización Mundial de la Salud, en los dos primeros años de la pandemia por la enfermedad de coronavirus 2019 (COVID-19) en el mundo se presentaron más de 220 millones de infecciones y más de 4.5 millones de fallecimientos, siendo América el continente con la mayor incidencia y letalidad 1,2,3.
El 6 de marzo de 2020 se confirmó el primer caso de COVID-19 en Perú 4 y rápidamente se diseminó a todas las regiones del país, distinguiéndose inicialmente dos olas de contagio, la primera se produjo de abril a septiembre de 2020 y la segunda de enero a mayo de 2021 5. La vacunación contra la COVID-19 inició en el Perú el 9 de febrero de 2021 y significó un cambio muy notorio en la presentación de esta enfermedad 6.
En la etapa previa a la vacunación, se identificaron diversos factores de riesgo de letalidad por COVID-19 como la edad, a mayor edad se asocia inmunosenescencia y aumento de respuesta Th-17 de carácter proinflamatorio 7. El sexo masculino también era un factor de riesgo, posiblemente debido a que al encontrarse el gen ECA2 en el cromosoma X genera una heterogeneidad en su expresión 8. La obesidad también era un factor de riesgo asociada a una respuesta inflamatoria exacerbada y limitación de las capacidades pulmonares 9. Quizá el factor de riesgo para letalidad por COVID-19 que tuvo mayor consenso y aceptación fue el grado de hipoxemia del paciente al ingreso hospitalario, más que una condición en si misma es el reflejo de la afectación pulmonar 10. Dentro de los marcadores de laboratorio asociados como factores de riesgo tenemos leucocitosis y elevación de lactato deshidrogenasa 11.
Para fines de 2021, Perú era el país con mayor letalidad por COVID-19 en el mundo con 9.2 % 2. Entre los factores que influyen en esta gran letalidad se describe la precariedad del sistema de salud, informalidad laboral, hacinamiento y otros problemas sociales. Además, el sistema público de salud contaba con infraestructura y equipamiento deficiente (especialmente en áreas críticas y oxígeno medicinal), baja cobertura de atención y falta de personal en proporción a sus afiliados 12. Según Villarán et al, la desigualdad es una causa del elevado número de muertes por la pandemia del COVID- 19 en el Perú, existiendo diversos factores como gasto público en salud equivalente al 3.16 % del PBI muy por debajo del 10 % de países con mayores recursos, déficit en la implementación de plantas de oxígeno, vivienda y transporte precario, informalidad laboral, dependencia de insumos médicos importados e incapacidad de producirlos, problemas de corrupción, entre otros 13.
El país enfrentó esta pandemia con un sistema de salud fraccionado, las instituciones prestadoras de los servicios de salud son públicas o privadas. Dentro de las públicas se encuentran instituciones pertenecientes al Ministerio de Salud, gobiernos regionales, seguridad social (EsSalud), sanidades de las fuerzas armadas y policía nacional 3. Es difícil establecer el porcentaje de atención de las clínicas privadas, pero según el Instituto Nacional de Estadística e Informática en base al censo 2017 se conoce que el 44 % de la población se encuentra afiliada al Sistema Integral de Salud, 25 % a EsSalud y el resto a otro seguro de salud (donde se incluyen seguro privado, fuerzas armadas y policiales, seguros escolares y universitarios) 14.
Existen múltiples reportes sobre letalidad por COVID-19 en Perú, sin embargo, se ha publicado muy poco sobre la problemática en el sector privado de salud donde sus afiliados disponen de mayor oportunidad de acceso a los servicios de salud. El objetivo de este artículo es describir la letalidad por la COVID-19 y los factores asociados a esta en adultos hospitalizados en una clínica privada en Lima, Perú, durante las dos olas pandémicas.
MATERIAL Y MÉTODOS
Se realizó un estudio observacional comparando dos cortes transversales a partir de revisión de historias clínicas disponibles en un repositorio electrónico de una clínica privada (Clínica internacional) en la ciudad de Lima. Se evaluaron pacientes hospitalizados en primera ola (abril a septiembre de 2020) y segunda ola (enero a mayo de 2021) de pandemia por COVID-19. La sede Lima de la Clínica Internacional fue designada para la hospitalización de pacientes adultos con COVID-19 y contaba con 18 camas UCI (Unidad de Cuidados Intensivos), 6 camas de cuidados intermedios y 50 camas clínicas generales durante la fecha del estudio.
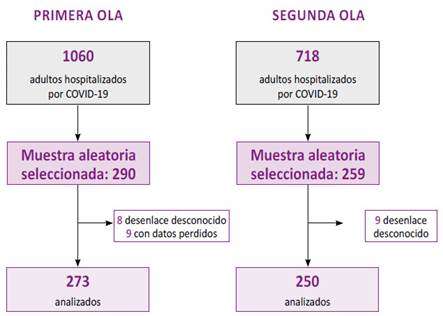
La población consistió en pacientes mayores de 18 años hospitalizados por COVID-19, la primera ola se tuvo 1060 pacientes y en la segunda ola fue de 718 pacientes por COVID-19. Se incluyeron pacientes hospitalizados en el periodo de estudio, manifestaciones clínicas de COVID-19 y uno de los siguientes estudios: análisis de reacción de cadena de polimerasa con transcriptasa inversa (RT-PCR) de hisopado faríngeo o nasal, prueba antigénica o serológica positiva para COVID-19. Fueron excluidos los pacientes con desenlace desconocido (trasladado a otro establecimiento de salud o egreso por retiro voluntario) e historias clínicas con datos incompletos.
La muestra se obtuvo mediante muestreo aleatorio simple para cada ola pandémica en base a la lista de pacientes admitidos al área de estudio. Se calculó el número de muestra para obtener prevalencia de muerte para cada ola pandémica por separado utilizando el aplicativo Epi InfoTM 7.2 15. Para dicho cálculo se tomó en consideración una prevalencia del 35 % en base a trabajos que habían estimado la letalidad por COVID-19 en pacientes hospitalizados en el Perú 16,17,18), una precisión de +/- 5 %, nivel de confianza de 95 % y se adicionó un 10 % extra por posibles pérdidas. El tamaño muestral para la primera ola fue 263 y para la segunda 235. Para la selección aleatoria de los participantes Se empleó el programa IBM SPSS 27.0 (Figura 1).
Las variables estudiadas fueron edad, sexo, índice de masa corporal, comorbilidades (obesidad, hipertensión, diabetes mellitus, asma bronquial), signos vitales (saturación oxígeno, frecuencia cardiaca, frecuencia ventilatoria, presión arterial sistólica y temperatura), alteración de conciencia, efusión pleural, anemia, infección sobreagregada, saturación periférica de oxígeno entre fracción inspirada de oxígeno (SatO/FiO), presión arterial de oxígeno (PaO), presión arterial de oxígeno entre fracción inspirada de oxígeno (PaO/FiO), resultados de laboratorio (hemoglobina, leucocitos, LDH, glicemia), desenlace final (fallecimiento o sobrevida).
Los datos fueron digitados y codificados en Microsoft Excel 2016 y luego analizados en IBM SPSS 27.0. En las variables categóricas se determinó proporciones y se aplicó prueba de chi-cuadrada o exacta de Fisher. En las variables numéricas se evaluó la naturaleza de distribución con la prueba de Kolmogorov-Smirnov y el método gráfico. La mediana con su respectivo rango intercuartil fueron utilizados para variables continuas de distribución no normal y la media con su respectiva desviación estándar para variables con distribución normal. Las pruebas T de Student o U-Mann-Whitney (según distribución normal o no), fueron usados para identificar variación significativa, considerando significancia estadística si p<0.05. No se hicieron modelos de regresión crudos ni ajustados ya que sólo se están evaluando diferencias entre grupos.
Se obtuvo la aprobación del Comité de Ética en Investigación de la Facultad de Medicina San Fernando de la Universidad Nacional Mayor de San Marcos (Código de estudio 0173) y la autorización de la institución donde se realizó el estudio. No se solicitó consentimiento informado porque no se tuvo contacto directo con los pacientes y solo se revisó historias clínicas. Se respetó la privacidad de los pacientes y los datos personales fueron codificados de forma en que no permita su identificación y fueron manejados únicamente por un investigador.
RESULTADOS
Se consideró 273 pacientes en la primera ola y 250 pacientes en la segunda ola (Figura 1) tomados aleatoriamente de la población. La mediana de la edad fue 51 años en la primera ola y 49 años en la segunda según ola. La distribución de grupos etarios fue similar durante ambas olas (p=0.764), siendo el grupo etario con mayor porcentaje dentro de los hospitalizados el de 30 a 59 años. El porcentaje de varones hospitalizados por COVID-19 fue 72.9 % y 63.2 % según ola (Tabla1) con diferencia estadísticamente significativa (p=0.017).
Tabla 1 Características demográficas y clínicas de los pacientes adultos con COVID-19 hospitalizados durante las primeras dos olas pandémicas en una clínica privada, Lima, Perú
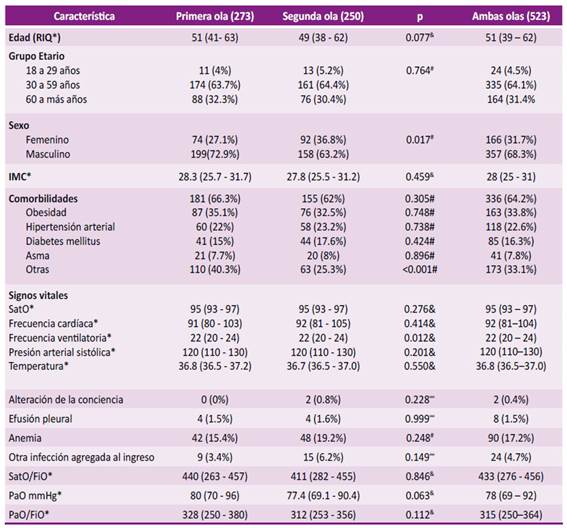
RIQ: rango intercuartílico Q3-Q1; # Prueba Chi cuadrado; & Prueba U de Mann Whitney; ∞ Prueba exacta de Fisher IMC: índice de masa corporal, ACV: accidente cerebro vascular, SatO2: saturación periférica de oxígeno. SatO/FiO: saturación periférica de oxígeno entre fracción inspirada de oxígeno, PaO: presión arterial de oxígeno, PaO/FiO: presión arterial de oxígeno entre fracción inspirada de oxígeno.
De las muestras en primera y segunda ola tuvieron comorbilidades el 66.3 % y 62 % respectivamente. Siendo la comorbilidad más frecuente la obesidad en un 32 % y 30 % respectivamente. Así mismo, las siguientes comorbilidades fueron hipertensión arterial con 22 % y 23.2 % y diabetes mellitus con 15 % y 17.6 % respectivamente.
La distribución de las funciones vitales registradas al ingreso fue similar en ambas olas. En ambas olas la mediana de saturación periférica de oxígeno (SatO) fue 95 %; de frecuencia cardíaca fue 91 y 92 latidos por minuto respectivamente; de frecuencia ventilatoria fue 22 por minuto en ambas olas; de presión arterial sistólica fue de 120 mmHg en ambas olas y de temperatura fue 36.8 y 36.7 ºC respectivamente (Tabla 1) no encontrando diferencia significativa en estas variables.
De los 523 pacientes incluidos fallecieron 21 y 15 para la primera y segunda ola, resultando una letalidad entre los hospitalizados por COVID-19 de 7.7 % y 6 % respectivamente, sin hallarse diferencia significativa en ambos porcentajes (p=0.445). La letalidad total fue 6.8 %. El número de pacientes que necesitó UCI fue de 43 (15.7 %) y 49 (19 %) para la primera y segunda ola de contagios, tampoco hubo diferencia significativa entre las olas (p=0.248), de los cuales no consiguieron ingresar a dicha unidad 2 (4.6) y 9 (18.4 %) de los pacientes que requerían UCI por falta de recursos disponibles.
Los factores asociados a letalidad tanto en primera como en segunda ola fueron edad, SaO/FiO y LDH. Además de estos mencionados en primera ola se asoció a letalidad el sexo masculino, hipertensión arterial, leucocitosis e hipoalbuminemia. Mientras que de los tres factores mencionados al inicio solo se añade la presencia de comorbilidades como factor de riesgo en segunda ola (Tabla 2).
Tabla 2 Factores asociados a letalidad de los pacientes adultos con COVID-19 hospitalizados durante las primeras dos olas pandémicas en una clínica privada, Lima, Perú
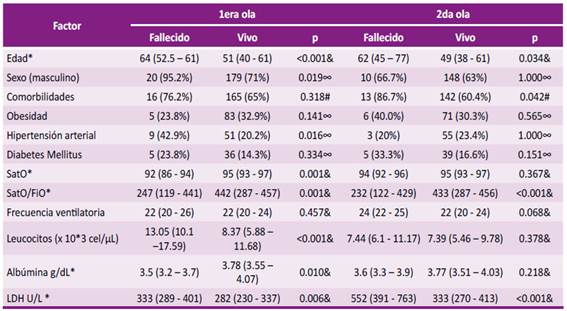
RIQ: rango intercuartílico Q3-Q1; # Prueba Chi cuadrado; & Prueba U de Mann Whitney; ∞Prueba exacta de Fisher. SatO: saturación periférica de oxígeno, SatO/FiO: saturación periférica de oxígeno entre fracción inspirada de oxígeno, LDH: lactato deshidrogenasa.
DISCUSIÓN
El presente estudio encontró tasas moderadas de letalidad (7.7 % y 6 %) durante las primeras dos olas pandémicas de COVID-19 en una clínica privada de la capital peruana sin diferencia significativa entre la letalidad de la primera y segunda ola pandémica.
Este estudio difiere significativamente de lo reportado en hospitales públicos del Perú, por ejemplo en la zona norte (Trujillo) se halló una letalidad intrahospitalaria por COVID-19 entre 40.28 % 19 y 46.2 % 20; en el sur del país (Tacna), Hueda et al reportaron una letalidad de 32.9 %, en dicho estudio 70 % de los pacientes ingresó con una SatO < 90 % y el 73 % de los que requerían UCI ingresaron a dicha unidad 17 .
En Lima Metropolitana, Mejía et al describe que la letalidad fue de 49 %, en este estudio 64.5 % del total de pacientes tuvo una saturación menor de 90 % al ingreso y solo 10.18 % de los pacientes que requería UCI logró ingresar a dicha unidad UCI 10. Así mismo, Rodríguez et al reporta una mortalidad en pacientes hospitalizados de 38.9 %. En este caso solo 16.1 % de los que requerían UCI accedieron a dicha unidad 18. En un hospital de la seguridad social de Lima, se reportó una letalidad de 63.8 % una de las más altas de los hospitales público, en donde el 75.4 % del total de pacientes ingresó con Sat<90 % 21.
Contrario a la realidad nacional, la letalidad intrahospitalaria hallada en nuestro trabajo es similar a la hallada por Olivares et al en Chile y determina una mortalidad de 8.5 % en pacientes hospitalizados por COVID-19. En este caso el 23.4 % de los hospitalizados presentó SatO<90 % y el 36.2 % requirió 22, esto también se asemeja a nuestro estudio. Por otra parte, los primeros trabajos realizados en el mundo describen una letalidad intrahospitalaria de 28 % y 17 % entre los que requirieron ventilación mecánica 8,9.
El informe del Consejo Nacional de Ciencia, Tecnología e Innovación del Perú de Villarán et al describe que hubo diversos factores asociados al elevado número de muerte; destacamos el deficiente gasto público en salud, déficit en la implementación de plantas de oxígeno, informalidad laboral, escándalos de vacunación irregular y desigualdad 13.
Si bien el porcentaje de hospitalizados fallecidos por COVID-19 fue menor en la clínica privada que en hospitales públicos; esto puede ser explicado en base a la disponibilidad de recursos y UCI que había en las clínicas privadas, pero podría también estar sesgados porque en este estudio no se incluyó a los pacientes con desenlace incierto; es decir, trasladados a otras instituciones o que se retiraron voluntariamente; de manera que se desconoce si sobrevivieron o no a la COVID-19. Sin embargo, la cantidad de pacientes con desenlace incierto es poca 7 de 290 en primera ola (2.4 %) y 9 de 259 en segunda ola (3.4 %) incluso si consideramos estos pacientes como fallecidos la letalidad entre los hospitalizados sería de 10.3 % y 9.8 % según ola pandémica y seguiría estando muy por debajo de la reportada en hospitales públicos (10,17,18,21.
La diferencia en la letalidad entre el sistema público y privado se puede explicar también por el diferente acceso al sistema de salud que permite que algunos puedan acudir a las clínicas privadas tempranamente, con menos complicaciones, tengan mayor posibilidad de que sean admitidos y en caso sea necesario accedan a UCI. Por ejemplo, en nuestro estudio el porcentaje de pacientes que requirió UCI fue bajo 17.5 % y de ellos el 88.7 % consiguió ser admitido en dicha unidad mostrando una diferencia radical con el sistema público que reporta porcentajes de admisión a UCI de 10.18 %, 16.1 % y 73 % de los que necesitaban esta unidad. Difiere también el nivel de hipoxemia en que acudieron a emergencia y fueron hospitalizados; mientras en este estudio el 7.9 % acudieron con una SatO<90 % en los otros estudios comentados el porcentaje de pacientes que acudieron con SatO<90% y pudieron ser hospitalizados osciló entre 64.5 % o 70 % 10,17,18.
Almeida et al describen la hipótesis que la letalidad se ve afectada por el acceso a los servicios de salud y por la falta de acceso a UCI en base al impacto de esta pandemia sobre las UCI de Sudamérica en países como Chile, Boliva, Perú y Brasil, los cuales no contaban con el número de camas necesarias para hospitalización y UCI. Describiendo particularmente crítica esta situación en Perú y Bolivia 23. Para Mena et la mortalidad por COVID-19 se asocia al estrato socioeconómico por ejemplo en Santiago de Chile la letalidad en la localidad con menor estrato socioeconómico fue mayor que en el que tenía mayor estrado 24.
En este estudio el 23 % y 40 % de los fallecidos fueron obesos en cada ola y la obesidad fue la comorbilidad más frecuente en general, esto no concuerda con la literatura internacional antes descrita que coloca a la hipertensión arterial y diabetes mellitus como las comorbilidades más frecuentes 25. Pero si concuerda con datos nacionales que indican la alta prevalencia de obesidad en nuestro país y, según el estudio ecológico de Ramírez et al, la asocian con mayor mortalidad en Perú con un r=0.74 y p<0.001 26. Otros estudios peruanos concuerdan con nuestros hallazgos y describen a la obesidad como la comorbilidad con mayor prevalencia entre los hospitalizados; por ejemplo, Rodríguez describe a la obesidad (25.4 %), diabetes mellitus (17.2 %) e hipertensión arterial (13.1 %) como comorbilidades más frecuentes 18. La prevalencia de obesidad incluso puede ser 42.5 % como en el estudio de Mejía et al 10.
Las principales limitaciones son el tipo de estudio retrospectivo de fuente secundaria (historia clínica) y una sola institución. Sin embargo, permitió conocer la realidad peruana ya que se obtuvo datos de pacientes en los momentos críticos del sistema de salud. El tamaño muestral fue grande y se tomó muestreo probabilístico para ambas olas pandémicas.
Finalmente concluimos que la letalidad por COVID-19 en pacientes adultos hospitalizados en una clínica privada de Lima fue baja comparada con estudios publicados en hospitales públicos del Perú durante las primeras dos olas pandémicas. Siendo los factores asociados a mortalidad la edad, SatO/FiO y LDH.