INTRODUCCIÓN
El linfoma cerebral primario de células grandes es un tipo agresivo de linfoma no Hodgkin que se origina en el sistema nervioso central sin que haya rastros de linfoma en otras partes del cuerpo en el momento del diagnóstico 1-3. A pesar de su rareza, su abordaje es crucial debido a su severidad, en contraste a los linfomas cerebrales secundarios que se producen cuando un linfoma sistémico se extiende al sistema nervioso central.
Aunque la causa exacta de por qué el linfoma cerebral primario afecta al cerebro, un órgano que normalmente carece de un sistema linfático, sigue siendo un enigma, existen varias 4. Estas incluyen la posibilidad de que las células cancerosas se originen en otro tejido linfático y migración cerebral, o que un proceso inflamatorio intracerebral pueda evolucionar como una neoplasia monoclonal 5. Comprender estos aspectos es esencial para un diagnóstico preciso y el tratamiento adecuado 6. Este reporte subraya la importancia de abordajes clínicos personalizados y de intervenciones quirúrgicas precisas y oportunas, que pueden marcar una diferencia significativa en la calidad de vida y el pronóstico de los pacientes afectados.
CASO CLÍNICO
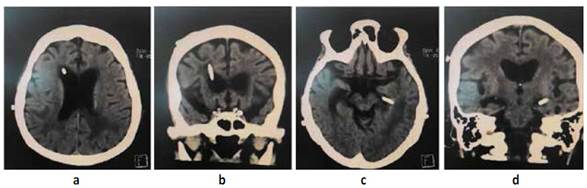
Paciente mujer de 73 años natural de Lima Perú con tiempo de enfermedad de 2 meses caracterizado por trastorno del sensorio, vómitos, cefalea y alteración de marcha; al examen físico neurológico se evidencia desorientación, hemiparesia derecha a 2/5 (Escala de Daniels), Babinsky derecho (+) Hoffmann derecho (+), parálisis facial central izquierda. motivo por el cual se realiza resonancia magnética cerebral (RMN) con contraste (c/c) evidenciando lesiones de aspecto nodular que comprometen ventrículos laterales, con extensión al III Y IV ventrículo, condicionando edema perilesional e hidrocefalia con signos de efecto hipertensivo Figura N°1; Se decide manejo quirúrgico de emergencia colocación de un sistema de derivación ventrículo peritoneal bilateral Figura N°2 y N°3. Ya con el paso de los días y mejoría del cuadro de hipertensión endocraneana resuelto se decide realizar biopsia guiada por estereotaxia obteniéndose por resultado de anatomía patológica proceso linfoproliferativo de células redondas atípicas correspondientes a células B maduras. Motivo por el cual se decide tratamiento oncológico con uso de radioterapia (10 sesiones) y corticoides que se realiza durante 3 meses; Es dada de alta con mejoría clínica. Al cabo de 4 meses el paciente acude para su control, se realiza tomografía cerebral (TEM) sin contraste (SC) Figura N°3 evidenciando ausencia casi total de la tumoración y mejoría de los síntomas.
Figura 1 a,b. RMN Cerebral corte sagital y axial T1 donde se evidencia imágenes nodulares a isointensas que cubren el cuerpo calloso y se encuentran en ventrículos laterales en corte axial se evidencia edema transependimario y dilatación de II y III ventrículo ocasionado por tumoración ipsilateral isointensa c Flair se evidencia edema perilesional a nivel de ventrículo lateral izquierdo que ocasiona efecto de masa y desvía línea media.
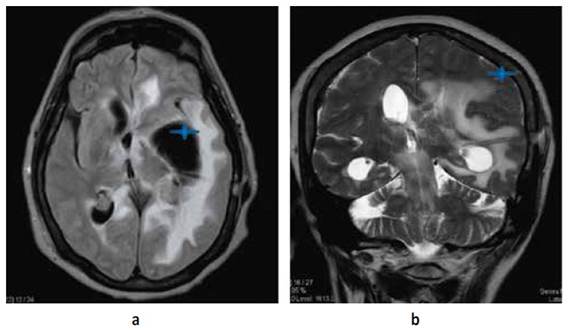
Figura 2 a. RMN cerebral T1 se evidencia colocación de sistema de derivación ventriculoperitoneal (SDVP) en ventrículo lateral Izq. b. Corte coronal donde se evidencia cabo proximal de SDVP.
DISCUSIÓN
El linfoma cerebral primario (LCPSNC) es una forma agresiva de linfoma no Hodgkin que se origina en el sistema nervioso central sin evidencia de la enfermedad en otras áreas en el momento del diagnóstico 7,8. Aunque menos conocido que los linfomas sistémicos, su incidencia ha experimentado un misterioso aumento en las últimas décadas. El linfoma no Hodgkin (LNH) afecta a ambos sexos en los Estados Unidos, siendo el séptimo más común en hombres y el sexto en mujeres. En 2023, se estiman 80,550 nuevos casos 9. Afecta a todas las edades, pero el riesgo aumenta con la edad, con más del 65% de los casos en personas mayores de 65 años. A nivel mundial, se reportaron alrededor de 544,352 casos en el año 2020.
Se prevé que en 2023 habrá 20,180 muertes relacionadas con el cáncer, ubicándose como la novena causa de muerte en hombres y mujeres. A pesar de esto, las tasas de supervivencia han mejorado constantemente desde 1997, con una disminución anual del 2% en las tasas de mortalidad desde 2011 hasta 2020.
En 2020, aproximadamente 259,793 personas en todo el mundo perdieron la vida debido a LCPSNC 10.
La fisiopatología del linfoma cerebral primario (LCPSNC) implica una serie de eventos biológicos que conducen a la formación del tumor en el sistema nervioso central 11. Aunque no se comprende completamente, se han identificado varios factores y procesos que contribuyen a su desarrollo:
● Proliferación de células B: El LCPSNC suele ser un linfoma de células B, lo que significa que se origina en células B del sistema inmunológico. Estas células se vuelven anormales y comienzan a proliferar de manera descontrolada, la inmunosupresión, ya sea debido a condiciones médicas o tratamientos previos, puede aumentar el riesgo de desarrollar LCPSNC. Por ejemplo, los pacientes con infección por el virus de Epstein-Barr (EBV) o personas con sistemas inmunológicos debilitados, como los receptores de trasplantes, tienen un mayor riesgo 12.
● Microambiente cerebral: El cerebro tiene un microambiente especializado que puede influir en el desarrollo del LCPSNC. La barrera hematoencefálica, que protege el cerebro de sustancias nocivas, puede ser comprometida por la inflamación y la respuesta inmunológica del organismo, lo que facilita la infiltración de células cancerosas 13.
● Genética y alteraciones moleculares: Se han identificado ciertas alteraciones genéticas y moleculares en pacientes con LCPSNC, como mutaciones en genes específicos. Estas alteraciones pueden desencadenar la proliferación de células anormales 13.
● Microambiente inmunosupresor: El cerebro tiende a ser un entorno inmunosupresor, lo que significa que el sistema inmunológico es menos activo en esta área esto puede permitir que las células tumorales eviten la detección y el ataque del sistema inmunológico 14.
● Angiogénesis: Los tumores, incluido el LCPSNC, necesitan un suministro de sangre para crecer. Por lo tanto, pueden inducir la formación de nuevos vasos sanguíneos (angiogénesis) para garantizar su suministro de oxígeno y nutrientes 15.
● Inflamación y citoquinas: La inflamación en el cerebro puede ser un factor contribuyente. Las citoquinas y otros mediadores inflamatorios pueden promover el crecimiento de las células tumorales.
● Interacciones microgliales: Las células microgliales, que son células inmunológicas del cerebro, pueden interactuar con las células tumorales y desempeñar un papel en la promoción del crecimiento del tumor 16.
El diagnóstico de LCPSNC se basa en características específicas detectadas mediante resonancia magnética, donde la lesión típica muestra señales ligeramente intensas en T2 y un efecto de masa mínimo con edema leve. A menudo, se requiere una biopsia para confirmar el diagnóstico y guiar el tratamiento adecuado 17. En el diagnóstico diferencial de lesiones intracraneales, se debe considerar LCPSNC debido a su singularidad en estadiaje y patrón de diseminación, a veces necesitando análisis del líquido cefalorraquídeo para una evaluación completa (18) . El diagnóstico preciso es crucial para el tratamiento efectivo. Las opciones terapéuticas varían según las características de la lesión y el estado inmunológico del paciente.
La cirugía rara vez es curativa debido a la naturaleza infiltrativa de la lesión, pero puede ser necesaria para la biopsia. Además, se utilizan esteroides, quimioterapia, radioterapia e inmunoterapia como parte del enfoque terapéutico, aunque la eficacia de la terapia citotóxica a menudo se ve limitada por la barrera hematoencefálica 14. En resumen, LCPSNC es un desafío clínico y su diagnóstico y tratamiento adecuados son cruciales para abordar esta enfermedad en constante aumento.
Las complicaciones del linfoma cerebral primario (LCPSNC) pueden variar según la ubicación y el tamaño del tumor, así como la respuesta al tratamiento. La hidrocefalia puede desarrollarse en aproximadamente el 20-30% de los pacientes con LCPSNC.
Esta complicación se debe a la obstrucción del flujo de líquido cefalorraquídeo (LCR) debido al tumor o a la inflamación causada por el tumor. Puede provocar síntomas como dolor de cabeza intenso, náuseas, vómitos y alteraciones en la marcha (18) . Es importante tener en cuenta la ubicación y la agresividad del tumor, así como la respuesta al tratamiento puede variar según el tipo de paciente. La gestión adecuada de este tipo de patología es importante para decidir el tratamiento en pacientes con LCPSNC (18) .
CONCLUSIONES
El linfoma primario del sistema nervioso central (LCPSNC) representa una variante inusual de los linfomas no Hodgkin, que se origina en el sistema nervioso central y comparte características morfológicas y moleculares con el linfoma difuso de células B grandes. Su etiología está asociada a factores infecciosos, como el virus de Epstein-Barr en pacientes inmunocomprometidos, y a la estimulación antigénica sostenida debido a infecciones o enfermedades autoinmunes.
La heterogeneidad de los síntomas del LCPSNC, que pueden abarcar desde déficits neurológicos hasta trastornos de comportamiento, presenta un desafío diagnóstico. El análisis histopatológico es fundamental para la confirmación del diagnóstico, y pruebas adicionales, como el análisis de reordenamiento del gen de inmunoglobulina o la citometría de flujo, pueden ser útiles para evaluar la clonalidad y detectar enfermedad residual mínima.
El tratamiento del incluye radioterapia y quimioterapia como componente esencial del régimen terapéutico, y se requiere un enfoque multidisciplinario para mejorar la supervivencia y la calidad de vida de los pacientes. A medida que se avanza en la comprensión de los mecanismos subyacentes y las terapias específicas, se abren nuevas oportunidades para mejorar el pronóstico de esta enfermedad rara pero desafiante.