INTRODUCCIÓN
Una embolia paradójica usualmente se produce cuando un material (trombo, aire, líquido amniótico, etc.), proveniente del territorio venoso, pasa a la circulación arterial a través de un defecto vascular o intracardiaco 1. Este defecto suele ser el foramen oval permeable, diagnóstico que puede pasar desapercibido y detectado hasta en un 25-30% de las necropsias y en un 5-15% de sujetos sanos 2.
Se estima que cada año se producen 250 000 hospitalizaciones relacionadas con el embolismo pulmonar (EP) y entre 60 000 y 100 000 muertes, lo que lo convierte en la tercera causa más común de enfermedad cardiovascular con muerte 3.
Presentamos el caso de una embolia cerebral paradójica en una paciente joven, sin antecedentes cardiovasculares, que producto de un tromboembolismo pulmonar masivo, con sobrecarga severa de cavidades derechas, desarrolla un cortocircuito temporal de derecha a izquierda a través de una variante de un defecto vascular denominado foramen oval 4. El foramen oval permeable hemodinámico o stretched, se refiere a que el foramen oval está ligeramente más grande o dilatado de lo normal, lo que puede predisponer a un mayor riesgo de embolia cerebral paradójica, este foramen es una variante de comunicación interauricular, descrito solo como consecuencia de sobrecarga de cavidades izquierdas y con cortocircuito de izquierda a derecha 5.
La trombólisis sistémica es el tratamiento de elección en pacientes con tromboembolia pulmonar con inestabilidad hemodinámica 3, su efectividad es máxima si se administra dentro de las 48 h del evento, pero tiene efectividad hasta los 6-14 días 6. En nuestro caso, la trombólisis se administró de manera tardía, en el día 17, logrando resolución de la obstrucción de la arteria pulmonar con la subsecuente mejoría de la paciente. Reportar este caso es importante ya que relatamos una presentación inusual de embolia cerebral paradójica por una variante de foramen oval, lo cual optimiza el diagnostico diferencial de la práctica médica diaria; además, nos presenta una forma de individualizar la decisión de trombólisis considerando todos los riesgos y beneficios.
REPORTE DE CASO
Paciente mujer de 54 años de edad, natural de Moquegua, Perú, secretaria de una dependencia estatal, con antecedente de asma bronquial hace 7 años tratada con salbutamol condicional; tuvo COVID-19 cuatro meses previos, sin secuelas; niega otras enfermedades crónicas como hipertensión arterial, diabetes mellitus o cáncer; no es obesa. Se somete a una artroscopia de rodilla derecha 17 días antes del ingreso al hospital, la cual fue bajo anestesia regional, y dada de alta a las 48 h.
Luego del alta inicia con dificultad respiratoria leve, reportada como cansancio al subir las escaleras, que en sus controles médicos son atribuidos a hiperreactividad bronquial de acuerdo a su antecedente, por lo que es medicada con salbutamol + fluticasona en forma inhalatoria. Sin embargo, la dificultad respiratoria persiste, dos días antes del ingreso se agrega hemianopsia homónima derecha asociada a cefalea; es evaluada por un neurólogo en Moquegua, quien solicita una tomografía cerebral (Figura 1) que evidencia un accidente cerebro vascular de tipo isquémico occipital izquierdo; por tanto es hospitalizada, se agregan antibióticos al manejo terapéutico, pero sin mejoría respiratoria.
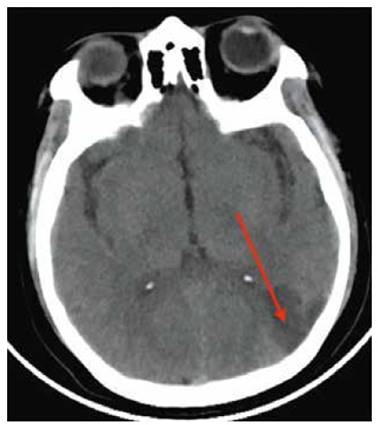
Figura 1 Tomografía cerebral sin contraste: hipodensidad segmentaria en «cuña» (flecha roja), en región temporoccipital izquierda.
Debido al deterioro respiratorio, la paciente fue referida a un centro de mayor complejidad en la ciudad de Tacna ingresa al servicio de urgencias, al área de trauma shock con presión arterial de 98/71 mmHg; frecuencia cardiaca de 110 lpm; frecuencia respiratoria de 22 rpm; SaO2 94 % FiO2 44% Glasgow de 15 puntos. Se toma una tomografía pulmonar con contraste endovenoso (Figura 2), donde se evidencia un trombo obstructivo de la totalidad de la arteria pulmonar derecha, por lo que se diagnostica tromboembolia pulmonar masiva; la paciente presenta una convulsión tónico clínica, se coloca oxígeno con máscara de Venturi FiO2 50%, además de un catéter venoso central, luego se inicia la aplicación de vasopresores a dosis bajas.
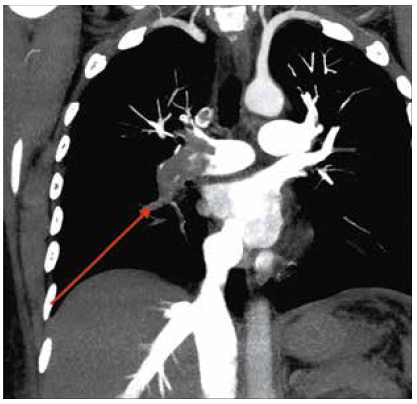
Figura 2 Angiotomografía pulmonar: trombo obstructivo (flecha roja) de las 5 ramas de la arteria pulmonar derecha.
Los análisis auxiliares a su ingreso hospitalario tuvieron los siguientes resultados:
Hemograma 12 700 leucocitos/mm3 (abastonados: 1%, linfocitos: 4%); creatinina 1,19 mg/dL; glucosa 198 mg/dL; urocultivo negativo; proteína C reactiva 0,44 mg/dL; procalcitonina 0,01 ng/ dL; troponina T 0,07 ng/dL; dímero D > 2 ug/mL. En los análisis de gases arteriales PaO2/FiO2 150 (VN 400-500); lactato 4,5 mmol/L; pH 7,37; pCO2 19,2 mmHg; pO2 75,2 mmHg; HCO3 10,9 mmol/L.
La paciente ingresa a la unidad de cuidados intensivos (UCI) donde es intubada y conectada a ventilación mecánica, pero sufre un shock obstructivo grave con disfunción multiorgánica, por lo que, pese a lo tardío de la intervención (>14 días) y que existía una contraindicación clara (accidente cerebrovascular en los últimos 3 meses), se decide la trombólisis (alteplase 100 mg) como medida extraordinaria.
Se realizó una ecografía Doppler de miembros inferiores donde se encontró una trombosis venosa poplítea derecha extensa. Al cabo de varios días, la hemodinámica de la paciente mejoró y se estabilizó, pero desarrolló falla renal que requirió diez sesiones de hemodiálisis; un episodio de neumonía asociada a ventilación mecánica y ventilación mecánica prologada con necesidad de traqueostomía; finalmente logró recuperación completa y fue dada de alta a los 35 días de estancia en UCI al área de hospitalización.
Posteriormente se realizó el estudio con el dosaje de la proteína C y proteína S, siendo los resultados niveles bajos, 55% de actividad (VN 70-140%) y normal, respectivamente; además se realizó una ecografía Doppler transesofágica con ecocontraste, donde no se pudo evidenciar el foramen oval persistente, por lo que se concluyó que se trataba de un foramen oval temporal o hemodinámico. La paciente recibió anticoagulación con cumarínicos y fue dada de alta a su domicilio completamente recuperada a los 45 días de su ingreso hospitalario.
DISCUSIÓN
El diagnóstico definitivo de embolismo paradójico sólo puede realizarse por necropsia o mediante la visualización del pasaje de un trombo a través de un defecto vascular; la mayoría de autores admite como diagnóstico la confluencia de tres criterios: a) Embolismo arterial sistémico (con ausencia de fibrilación atrial); b) Cortocircuito derecha-izquierda y c) Trombosis venosa y/o embolismo pulmonar 7.
La embolia cerebral en pacientes jóvenes suele considerarse criptogénica y, en este escenario, se debe descartar siempre una comunicación interauricular, trastornos hipercoagulables o ambos 2.
Desde el punto de vista fisiopatológico es indispensable el aumento de las presiones pulmonares y sobrecarga de presiones de las cavidades derechas, que posibilite la aparición de un cortocircuito derecha-izquierda y, por lo tanto, el paso a través del foramen oval del material embólico8, el tromboembolismo pulmonar es una de las principales causas de esta hipertensión pulmonar en forma aguda, siendo otras la ventilación mecánica, la enfermedad pulmonar obstructiva reagudizada, las valvulopatías derechas, etc. 9.
Se define tromboembolia pulmonar masiva cuando se presenta en sujetos sin enfermedad cardiopulmonar previa con obstrucción > 50% del lecho vascular pulmonar y en aquéllos con enfermedad cardiopulmonar10. Nuestra paciente presentó obstrucción del 100% de la arteria pulmonar derecha (Figura 02) y de >50% de la arteria pulmonar izquierda.
La causa de esta trombosis está relacionada claramente con el antecedente quirúrgico (cirugía de rodilla) y la inmovilización subsecuente de la extremidad, pero debemos añadir que se demostró una deficiencia en la actividad de la proteína C, desde el punto de vista clínico es imposible distinguir esta causa de otros trastornos hipercoagulables11. Sin embargo, debemos sospecharlos cuando se presentan uno o más de los siguientes criterios: 1) trombosis venosa a edad temprana (<50 años); 2) historia familiar fuerte para trombosis venosa (familiares en primer grado afectados a edades tempranas); 3) eventos trombóticos recurrentes, especialmente a edades tempranas, y 4) trombosis venosa en sitios inusuales, tales como el lecho esplácnico, pulmonar o cerebral 12.
La angiotomografía computarizada (ATC) de tórax con contraste es el estándar de oro para el diagnóstico de embolia pulmonar debido a su perfil de sensibilidad y especificidad, así como a su amplia disponibilidad en todos los hospitales8.
La indicación de la trombólisis sistémica de emergencia se da cuando existe inestabilidad hemodinámica. El día que la paciente ingresó a urgencias presentó hipotensión persistente y luego shock obstructivo con necesidad de vasopresores; por tanto, son estas dos condiciones, junto con un paro cardiaco, la definición clásica de inestabilidad hemodinámica en contextos de shock13.
Antes de administrar la trombólisis se deben evaluar las posibles contraindicaciones absolutas como: sangrado activo, hemorragia intracraneal previa, accidente cerebrovascular isquémico en 3 meses, disección aórtica sospechada o confirmada, cirugía cerebral o espinal reciente, etc. 3. Nuestro caso presentaba una contraindicación clara para iniciar el procedimiento; sin embargo, se consideró el caso extremo de la paciente, el tamaño de infarto cerebral actual, la muy alta probabilidad de muerte sin trombólisis y, finalmente, los posibles beneficios; se procedió a realizarlo con la obtención de buenos resultados a mediano plazo y remisión completa de la patología.
La mayoría de los autores coinciden en definir como la ventana de tiempo óptima, para la trombólisis en contexto de tromboembolia pulmonar, las primeras 48 h de sucedido el fenómeno embólico, con la obtención de beneficios hasta el día 14 14; probablemente luego de este tiempo el trombo tenga mayor organización, dureza y adherencia a paredes vasculares, por lo que trombolizar luego del día 14 puede solo aumentar el riesgo de sangrado, sin mayor beneficio general3; sin embargo, este límite de tiempo viene de estudios observacionales, por lo que nuestro trabajo contribuye a considerar a ampliar este periodo si se dan las condiciones adecuadas.
El diagnóstico de deficiencia de proteína C en el contexto tromboembolismo pulmonar masivo tiene implicaciones importantes para el manejo y pronóstico 15. Esta condición indica un mayor riesgo de eventos tromboembólicos recurrentes, lo cual genera la necesidad de tratamiento anticoagulante permanente con seguimiento continuo para minimizar el riesgo de complicaciones hemorrágicas a largo plazo y mejorar el pronóstico general 13.
Como conclusión de este caso podemos resaltar que la presencia de un déficit motor (embolia cerebral) en una paciente joven debe descartarse siempre un foramen oval permeable; la disnea en una paciente con poscirugía de rodilla, seguida de inmovilización, tiene que tener como diagnóstico diferencial, en todos los casos, una tromboembolia pulmonar; la trombólisis sistémica sigue siendo el tratamiento de elección en los casos de inestabilidad hemodinámica, se debe tener en cuenta siempre sus contraindicaciones y la ventana de tiempo.















