INTRODUCCIÓN
Los datos estadísticos hospitalarios en el Perú son aún poco confiables. Ello contribuye a que las autoridades sanitarias nacionales, regionales y locales no logren entender del todo las anomalías suscitadas en el día a día en los hospitales, situación que dificulta el análisis y la mejora del sistema sanitario peruano.
En el año 2001 la Oficina General de Epidemiología del Ministerio de Salud (MINSA) y el Hospital Nacional Arzobispo Loayza elaboraron un Manual de Indicadores Hospitalarios ante la necesidad de contar con un sistema de evaluación para modernizar la gestión hospitalaria del país1) ;concomitantemente Alvarado 2 y García-Ahumada 3,4 evaluaron la gestión hospitalaria en establecimientos del MINSA en Lima, en base a indicadores hospitalarios innovadores a partir de bases de datos trabajadas personalmente.
La mortalidad hospitalaria, generalmente es abordada desde el punto de vista de la salud individual a partir de casos emblemáticos aislados y no conjuntamente a partir de bases de datos completas y confiables.
Por otro lado, dado el incremento y descontrol de las enfermedades crónicas no transmisibles y las infecciones intrahospitalarias en nuestro país, el análisis de la mortalidad en un hospital de alta complejidad es una tarea ineludible.
En hospitales del tercer nivel de atención, la mortalidad hospitalaria es un indicador de la calidad de la atención brindada con información muy valiosa para la toma de decisiones de gestión hospitalaria y de salud pública, siendo necesario para mejorar los procesos de atención y de prevención de enfermedades en la población.
Varela L en el Perú, en el 2011, en 8649 pacientes mayores de 14 años, atendidos en un hospital general de tercer nivel del Ministerio de salud (43,29% mayores de 60 años), halló una mortalidad de 11,2%, de los cuales 415 (8,5%) fueron menores de 60 años y 554 (14,8%) mayores de 60 años 5.
Pereira en Brasil, en un análisis retrospectivo de data de 13,098 atenciones del distrito Federal en el 2008, halló una mortalidad de 4.2%, con mayor mortalidad en hombres y adultos mayores 6. En España, en Aragón en el 2011, en hospitales generales, se halló una mortalidad de 3,9%, siendo mayor en hombres 7.
En Argentina en el 2013, se describió que las causas de mortalidad hospitalaria dependen de las características del hospital, su complejidad, importancia de los servicios, prevalencia y severidad de las enfermedades y problemas sociales de los pacientes. Asimismo, se detalló que los datos nacionales de mortalidad se obtenían con un año de demora, a través del documento de Estadísticas Vitales del Sistema Estadístico de Salud de la Dirección de Estadísticas e Información de Salud del Ministerio de Salud 8.
Por otra parte, en el Perú, con la finalidad de mejorar la calidad, cobertura, oportunidad y disponibilidad de la información relacionada con las defunciones ocurridas a nivel nacional, se aprobaron mediante Resoluciones Ministeriales 280-2016 y 214-2017 del MINSA, el procedimiento para la certificación de defunciones y el correcto llenado del certificado de defunción respectivamente 9,10.
En el caso del Hospital III-1 del Gobierno Regional de Lambayeque, objeto del presente estudio, no se tienen datos precisos que perfilen las características básicas de la mortalidad hospitalaria. Contar con registros completos y confiables de defunciones permite gestionar de manera más eficiente el recurso humano, logístico y mejorar los procesos hospitalarios. La generación de data local es más que necesaria.
El objetivo del estudio fue describir la mortalidad hospitalaria en un Hospital de nivel III-1 de la Región Lambayeque en el periodo 2014-2018.
MATERIALES Y MÉTODOS
Estudio descriptivo y retrospectivo. El escenario fue el Hospital Regional Lambayeque (HRL), de nivel III-1 del Gobierno Regional de Lambayeque, que atiende la demanda de la región norte del Perú. Se tomaron en cuenta a todos los pacientes fallecidos en los servicios de internamiento (clínico, quirúrgico, de cuidados intermedios e intensivos) durante los años 2014 al 2018, que figuraban en la base de datos proporcionada por la Unidad de Estadística de la Oficina de Gestión de la Calidad. En este estudio no se tuvieron en cuenta los fallecimientos del servicio de emergencia. En el caso del Servicio de Medicina Interna se tuvo acceso además, al registro de bioestadística del Departamento de área clínica.
Se obtuvieron medidas de tendencia central y de dispersión para variables numéricas y frecuencias y porcentajes para variables categóricas. Se utilizó el Microsoft Excel y Stata versión 14 para el procesamiento de datos.
El proyecto fue presentado y aprobado por el Departamento de Investigación Básica Clínica y el Comité Institucional de Ética del HRL. Una copia final del informe fue remitida a la Oficina de Gestión de la Calidad y a la Dirección del Hospital.
RESULTADOS
Durante los cinco años del estudio hubo 32,710 egresos hospitalarios y 1,560 fallecidos (4,7%), 783 (50,1%), fueron mujeres, mediana de edad: 55 años (RIC=23-100), siendo mayor en mujeres (media= 51,6 +/- 29,1) que en hombres (media= 46,2 +/- 31), p= 0,0005. Los grupos etarios más frecuentes fueron: mayores de 75 años: 25,2% y 35-60 años: 23,9%; los grupos de edad que mostraron aumento en la frecuencia de mortalidad fueron menores de 18 años: 13,2% (2014) y 29% (2018). Los que mostraron disminución de la mortalidad: 18-35 años: 16% (2014) y 9,8% (2018) y 60-75 años: 21,3% (2014) y 15,5% (2018): p< 0,001.
74,1% provenían de Lambayeque y 35,5% del distrito de Chiclayo; 46% provenían de tópico de emergencia; 1,431 (91,7%) fueron tratados por alguna especialidad clínica; 95,6% fueron pacientes SIS. Otros datos en la Tabla 1.
Tabla 1 Mortalidad hospitalaria y características sociodemográficas: 2014-2018
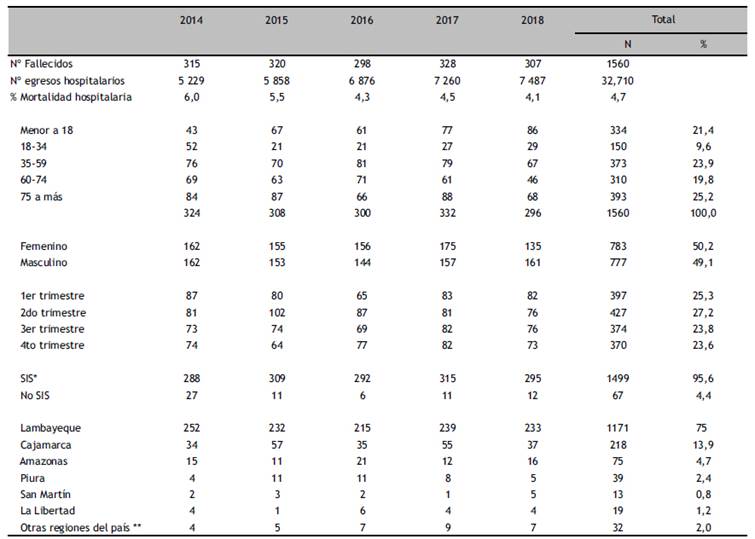
* Seguro Integral de Salud (seguro público subsidiado por el Estado) ; ** Tumbes, Ancash, Lima, Callao, Ayacucho, Arequipa y Loreto
Los servicios de fallecimiento fueron: medicina interna: 513 (32,8%), Unidad de cuidados Intensivos: 286 (18,3%) y Unidad de cuidados Intermedios: 109 (6,9%); otros datos en la Tabla 2. El servicio en el que se apreció mayor aumento de su contribución a la mortalidad total fue UCI NEO: 5,5% en el 2014 a 8,1% en el 2018.
Tabla 2 Mortalidad hospitalaria según servicio hospitalario, 2014 al 2018.
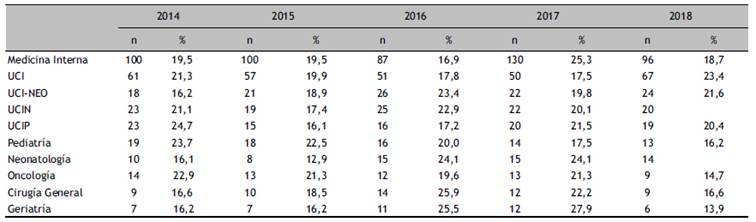
Medicina: Medicina Interna; UCIP: unidad cuidados intensivos pediátricos; UCI-Neo: Unidad cuidados intensivos neonatales
UCI: Unidad de cuidados intensivos; UCIN: Unidad de cuidados intermedios
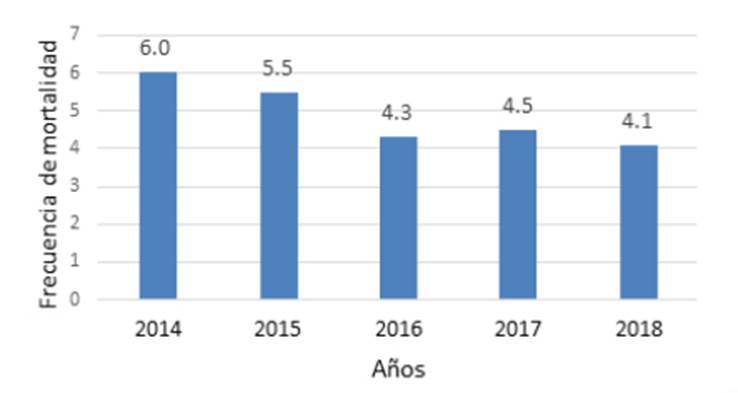
En relación a la evolución de la mortalidad, hubo una disminución constante de la misma: la mayor y menor frecuencia fueron en el 2014 y 2018: 6,0% y 4,1%, respectivamente (disminución de 31,6%): verFigura 1. El trimestre con más fallecidos fue el segundo: 27,23%. El resto de datos figuran en la Tabla 1. En el servicio de Medicina Interna la evolución de la mortalidad desde el 2014 al 2018 fue: 12,5%, 12,9%, 10,7%, 10,5%, 8,5% (media= 10,9% +/- 1,7). Hubo 6,046 egresos (18,5% del total hospitalario).
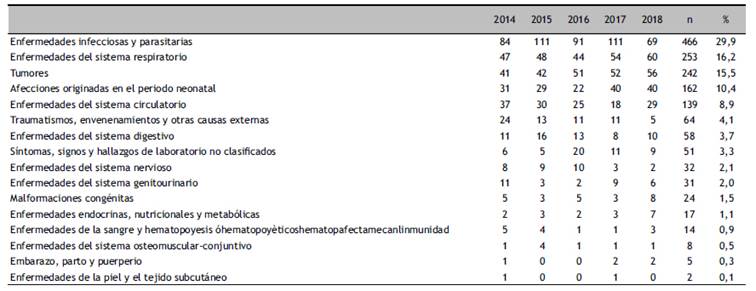
La mortalidad por aparatos y sistemas según la Codificación Internacional de Enfermedades (CIE10) 8, fueron: enfermedades infecciosas y parasitarias (29,9%), enfermedades del sistema respiratorio (16,2 %) y neoplasias (15,5%). El resto figura en la Tabla 3.
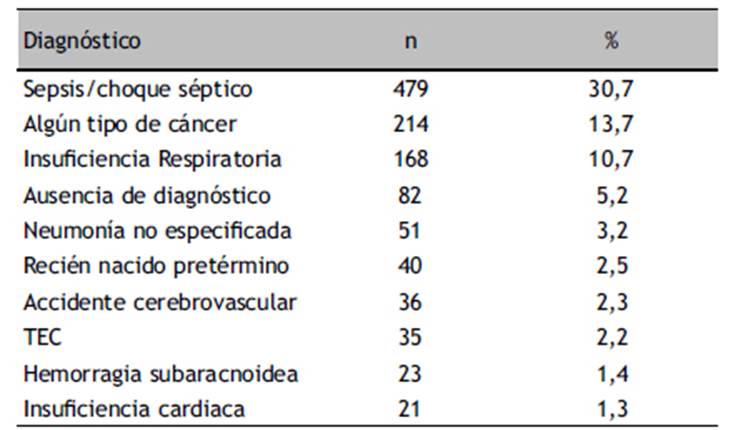
Entre los principales diagnósticos clínicos finales, 477 (30,5%) tuvieron sepsis/choque séptico, 214 (13,7%) algún tipo de cáncer e insuficiencia respiratoria: 168 (10,7%); 81 (16,9%) tuvieron sepsis/choque séptico y a la vez insuficiencia respiratoria. Ver Tabla 4. La frecuencia de sepsis fue constante (30,2%, 30,5%, 30,6%, 30,4%, 31%), desde el 2014-2018. Tampoco se aprecia aumento en la frecuencia de fallecidos con cáncer (14,5%, 15,2%, 10,6%, 16,2%, 11,5%), desde el 2014 al 2018.
En relación a las segundas causas de fallecimiento (diagnóstico de egreso 2) hubo una frecuencia elevada de “sin diagnóstico” (44,64%), siendo los años con menor y mayor frecuencia de reporte el 2014: 49,9% y el 2017: 59,2%, respectivamente.
Además, en 14/1560 (0,9%) aparece “paro cardiaco” como diagnóstico final y en 82/1560 (5,2%), “no diagnóstico”. En 14/1560 (0,9%) se consignan sólo signos o síntomas que no explican fallecimientos.
DISCUSIÓN
El hospital estudiado es el de mayor nivel de complejidad del Ministerio de Salud en Lambayeque; sin embargo, en la práctica, es un hospital general especializado y como tal, atiende todo tipo de patologías, principalmente las de mayor complejidad. En la región Lambayeque existen otros tres hospitales del Ministerio de Salud: dos de complejidad II y el Hospital las Mercedes Nivel II-2 de mayor antigüedad. El Hospital Regional Lambayeque ha cubierto la demanda en salud de la Región Lambayeque, no solo de patologías de alto grado de complejidad sino también las de Nivel II. Esto dificulta el panorama.
El HRL fue inaugurado el 2011, y desde entonces la cantidad de atenciones que brinda se ha incrementado, cada año hay más egresos y proporcionalmente menos muertes en los servicios de internamiento (Tabla 1). Ello podría deberse a que el estudio no ha tomado en cuenta el servicio de Emergencia, con mayor frecuencia de mortalidad. Según datos del 2015, la mortalidad en pacientes de Medicina Interna en la emergencia del hospital fue: 11,7% 11, muy por encima del estándar nacional (2%) 12. Si bien esta cifra no pertenece a los servicios estudiados, describe una alta mortalidad hospitalaria.
La cifra hallada (4,7%), es similar al estudio Aragonés del 2011 (3,9%) 7, al de Brasil del 2008 (4,2%) 6 y bastante menor al estudio peruano de Varela del 2011 (11,2%) 5. Se debe considerar la no inclusión del servicio de emergencia y que en los dos primeros estudios se recabó información de varios hospitales. El estudio peruano también se hizo en un hospital III.1, como el Regional Lambayeque, pero de mayor antigüedad. Estos datos sugieren resultados alentadores. Una posibilidad es un control aceptable de procesos o menos comorbilidades en los pacientes del HRL, aunque no existen datos que evidencien esta afirmación.
En el HRL se hospitalizan pacientes de todos los grupos etarios, siendo la población geriátrica la que presentó el mayor número de fallecidos todos los años, seguida de la población adulta, excepto el año 2018 en que fue seguida por la población infantil. Es sabido que los adultos mayores tienen una mayor probabilidad de muerte por el proceso de envejecimiento y mayor frecuencia de eventos cardiovasculares y cáncer con sus respectivas complicaciones.5
Medicina interna tuvo un 10,9% de mortalidad, mayor al 5,1% de un estudio en Barcelona (1997-2002) 13 y a otro en varios servicios de Medicina Interna de España en el 2006 (522,268 atenciones): 9,5% 14. La diferencia podría deberse a la presencia de mayor experticia, protocolos estandarizados y a mayor complejidad por las comorbilidades en los pacientes de este hospital.
También es evidente un decremento de la mortalidad en dicho servicio. Esto es importante tenerlo en cuenta por las características de los pacientes que se atienden y además de que este servicio atiende al 18,5% del total de pacientes del HRL.
Por otro lado, la frecuencia de pacientes oncológicos en el Servicio estudiado es de 20%, lo que puede explicar estas cifras. A pesar del incremento en la cantidad de pacientes oncológicos que se atienden por año, su contribución a la mortalidad no ha aumentado. La presencia de la Estrategia de Cáncer y las mejoras en la calidad de atención de estos pacientes, podrían explicar este resultado.
El servicio quirúrgico con más pacientes fallecidos fue neurocirugía. Ello por la alta frecuencia de TEC entre los diagnósticos consignados. La elevada frecuencia de accidentes de tránsito atendidos en nuestra institución podrían explicar estos resultados.
En lo concerniente a la estacionalidad de la mortalidad hospitalaria se encontró un incremento en el segundo trimestre del año 2015; podría ser un sesgo; sin embargo, en este periodo ocurrió un brote intrahospitalario por Acinetobacter spp en más de 40 pacientes 15.
La mayor cantidad de fallecidos del estudio tuvieron como lugar de procedencia Lambayeque, Cajamarca y Amazonas, tres regiones que forman parte de la macro región nor-oriental del Perú, las dos últimas muy cercanas y relacionadas a la primera. El hospital estudiado es público y como tal atiende principalmente a los asegurados del SIS.
El que, con el pasar de los años, haya incrementado la frecuencia de mortalidad en menores de 18 años y que disminuyera la mortalidad en los grupos 18-35 y 60-75 años, podría corresponder a deficiencias en la atención en el primer grupo, cambios en los patrones estacionales de las enfermedades o rotación de personal de salud. Se necesitan más estudios para explicar esta variación
En los años estudiados casi toda la mortalidad se presentó en los servicios de hospitalización de medicina interna, cuidados intensivos e intermedios, y más recientemente en el cada vez más demandado servicio de oncología. Los pacientes de estos servicios tienen múltiples comorbilidades, tienen mayor severidad de enfermedad y están más invadidos por dispositivos médicos: catéteres urinarios, venosos centrales y dispositivos en la vía aérea para ventilación mecánica, aumentan la probabilidad de infecciones intrahospitalarias.
Por otro lado, Neumonía asociada a ventilador, Infección urinaria asociada a catéter y fiebre por catéter venoso central carecen de CIE 10 que los distinga y no es posible en base a un análisis de base secundaria como esta, determinar cuántas de las sepsis e insuficiencias respiratorias descritas son debidas a estos motivos. Esta es una limitación del estudio.
Casi un tercio del total de fallecidos tuvieron a Sepsis-choque séptico como el principal diagnóstico. Sin embargo, creemos que este es un subregistro pues, la gran mayoría de pacientes fallecen infectados con signos de respuesta inflamatoria sistémica. El mismo comentario ocurre con Insuficiencia respiratoria, que, según este registro, ocurrió en uno de cada 10 fallecidos.
Posibles explicaciones son la desarticulación entre el sistema de vigilancia epidemiológica y los servicios, la limitación del sistema CIE 10 para reporte de data clínicamente útil y la falta de entrenamiento y adherencia de médicos y personal en formación en el registro de certificados de defunción 16).
Potenciales soluciones son: dar mayor soporte en la inducción del personal en formación, gestionar la elaboración de guías de práctica clínica (utilidad en docencia, investigación y en aspectos legales) y efectivizar el registro electrónico de la información. En lo que respecta a las segundas causas de mortalidad hospitalaria, en un significativo número de pacientes fallecidos no se consignaron dichas causas, explicado por la predominantemente cultura organizacional del “no registro”.
Para mejorar los registros de causas de mortalidad desde hace pocos años se ha creado el Sistema Informático Nacional de Defunciones (SINADEF), aplicativo informático en línea para el registro de datos de los fallecidos, generación del certificado de defunción e informes estadísticos 9, que se está implementando progresivamente en el HRL.
Las tres primeras causas de mortalidad hospitalaria son las enfermedades infecciosas y parasitarias, las del sistema respiratorio y los tumores (neoplasias), en otros estudios en servicios de medicina interna las causas más frecuentes de mortalidad fueron, accidente vascular cerebral, enfermedad pulmonar obstructiva crónica, neumonía, insuficiencia cardiaca, neoplasia 17; y enfermedades cardiopulmonares (56% en total, 34% por insuficiencia respiratoria), seguidas de las causas neurológicas (25%, 23% por ictus) y por un 19% de otras causas (neoplasia, fracaso multiorgánico, insuficiencia hepática e insuficiencia renal) 18.
Revisar las estadísticas hospitalarias de mortalidad permite conocer si las muertes eran evitables o no, y si lo eran ver si fueron el resultado de un error de acción u omisión, para que con buena disposición se tomen las medidas necesarias correctivas 15. Así tenemos que, en la mayoría de los hospitales públicos del Perú, como es el caso del HRL, faltan medicamentos, insumos, equipos y personal de salud para brindar una adecuada atención a la población demandante de servicios hospitalarios, situación que se evidencia en los resultados de un reciente informe de La Contraloría General de la República: incumplimiento de horas de atención, equipos sin el mantenimiento requerido, sobre stock de algunos medicamentos y substock de otros, incumplimiento de buenas prácticas de almacenamiento de medicamentos, déficit de recursos humanos 19.
De las muertes que podrían considerarse como no evitables tenemos a los enfermos terminales al momento del ingreso, en un estudio español llegó al 28,8% 20.
La mayoría de publicaciones sobre mortalidad hospitalaria han tenido como población de estudio a los pacientes de determinados departamentos y servicios médicos, como medicina interna 17,18,20, o de determinados centros especializados en alguna patología o grupo etario y no a un hospital general especializado como en el presente estudio.
En una publicación del año 2011 de una revista nacional se evidenció que en el período de 1997 a 2008 la mortalidad hospitalaria en los menores de 60 años fue 9,6% y en los de 60 a más años 14,3%, en el subgrupo de 60 a 79 años fue 12,9% y en el de 80 a más años 17,6%; asimismo, los varones tuvieron mayor mortalidad que las mujeres, (58,53% vs 41,47%) 21, porcentajes significativamente mayores a los del presente estudio.
Rampatige en el 2008, en una revisión sistemática de 29 estudios internacionales (60%) americanos, halló importante déficit en la clasificación de las enfermedades (25-62%), en especial en las enfermedades cardiovasculares, mostrando que este es un problema mundial 22).
En el presente estudio se encontró más mujeres que hombres fallecidos, probablemente por la mayor frecuencia de las primeras (61,23%), porque se consideraron a todos los servicios y por el sesgo ya mencionado de no incluir pacientes hospitalizados en emergencia. Ello se contradice con los datos de la revisión sistemática de Rampatige (21 y al estudio nacional del 201122, en los que la predominancia fue en varones. Desconocemos las causas de esta diferencia. Este es una posibilidad de investigación.
Uno de los sesgos ya mencionados es que no se pudo considerar a los pacientes fallecidos en el servicio de emergencia (tópicos, observación, shock trauma, pasillos) porque la Unidad de Estadística tiene dificultades para la recolección de datos confiables en este servicio por limitaciones de recursos humanos.
El estudio es el primero en su tipo de la región y sería interesante hacer otro mediante revisión de historias clínicas para definir con mayor precisión las características de la mortalidad hospitalaria y de los pacientes; asimismo, es importante mencionar que en el HRL no se realizan necropsias a pesar de contar con un servicio de anatomía patológica, y que es muy necesario el registro en tiempo real de las muertes hospitalarias.
Predominó el grupo adulto mayor, con sepsis e insuficiencia respiratoria, atendidos por medicina interna y cuidados intensivos; la mortalidad es elevada, pero con disminución en el tiempo. Existen deficiencias en el registro de la información tanto en calidad como en el subreporte.
Recomendaciones: Mejorar el soporte en recursos humanos calificados a partir de la Oficina de Gestión de la Calidad para gestionar en forma efectiva esta data. Evaluar en el tiempo el aprendizaje en el correcto llenado de los certificados de defunción. Además, la creación de un sistema de registro electrónico (historia clínica electrónica) y una gestión en tiempo real de la mortalidad hospitalaria para mejorar los procesos