INTRODUCCIÓN
Los melanomas de las mucosas son poco frecuentes y representan aproximadamente el 1 por ciento de todos los melanomas(1). Los melanomas de las mucosas surgen principalmente en la cabeza y el cuello 55%(2). Los sitios de origen más raros incluyen el tracto urinario, la vesícula biliar y el intestino delgado. En general, los pacientes diagnosticados de melanomas de las mucosas tienen una edad media de 70 años, aunque el melanoma de las mucosas de la cavidad bucal se presenta con frecuencia a una edad más temprana(3). Los melanomas de las mucosas constituyen una mayor proporción todos los melanomas diagnosticados en negros, asiáticos e hispanos en comparación con los melanomas que ocurren en los blancos, lo que refleja la incidencia mucho menor de melanoma cutáneo en estas poblaciones(4).
Menos del 2% de los melanomas que ocurren en pacientes blancos no hispanos surgen en sitios de la mucosa, el 9% de los melanomas diagnosticados en pacientes negros o hispanos tienen un origen mucoso. La mayoría de los pacientes finalmente desarrollarán enfermedad metastásica a distancia, independientemente de que la resección quirúrgica esté completa. Mientras que la tasa de supervivencia general a cinco años para el melanoma cutáneo es del 80%, la tasa para el melanoma de las mucosas es sólo del 25%. Además de tener un resultado inferior desde el momento del diagnóstico, los pacientes con melanoma de las mucosas pueden tener una supervivencia más precaria con el mismo estadio que otros subtipos de melanoma desde el momento del desarrollo de la enfermedad metastásica clínica(5).
Presentación clínica: los melanomas de las mucosas representan menos del 10 por ciento de todos los melanomas que surgen en la región de la cabeza y el cuello, mientras que más del 90 por ciento surgen en la piel. Los melanomas de las mucosas de la cabeza y el cuello suelen aparecer en las siguientes ubicaciones: Cavidad nasal (que afecta más comúnmente a los cornetes y la pared nasal): 55 %, Senos paranasales (que afectan más comúnmente a los senos maxilar y etmoidal): 15 %, Cavidad oral (más comúnmente involucra el paladar duro y el alvéolo superior): 25 %. Con mucha menos frecuencia, los melanomas de las mucosas surgen en la faringe, la laríngeo el esófago. Los pacientes con melanomas de la mucosa nasosinusal suelen presentar obstrucción nasal, epistaxis o pérdida del olfato(6).
Evaluación y estadificación: la evaluación de los pacientes con melanoma mucoso que surge de la cabeza y el cuello debe incluir un examen clínico con inspección endoscópica para detectar enfermedad paranasal, tomografía computarizada (TC) y / o resonancia magnética (RM) del sitio primario de la enfermedad y CT y / o tomografía por emisión de positrones (PET) para evaluar la afectación de los ganglios linfáticos o metástasis a distancia. Se ha estimado que la afectación de los ganglios linfáticos regionales está presente en el momento de la presentación en aproximadamente el 25 por ciento de aquellos con lesiones en la cavidad oral y el 6 por ciento de aquellos con melanoma de la mucosa nasosinusal. El sistema de estadificación del American Joint Committee on Cancer (AJCC) para el melanoma de las mucosas que surge de la cabeza y el cuello ahora se usa generalmente para este subconjunto de enfermedades y refleja el pronóstico abrumadoramente malo de esta enfermedad(7).
El sistema de estadios de la cabeza y el cuello del AJCC difiere del melanoma cutáneo, en el que el pronóstico depende de la carga local, regional y distante de la enfermedad. La estadificación comienza en el estadio III como la forma más limitada de enfermedad, para reflejar el mal pronóstico en estos pacientes, e incluye tres subcategorías de la enfermedad en estadio IV (IVA, IVB y IVC), según la extensión local y la presencia de enfermedades regionales y distantes(8).
La resección craneofacial se ha utilizado cuando el tumor invade la base del cráneo, ya sea como parte de la presentación inicial o como una recidiva local aislada(9) Las resecciones endoscópicas se realizan con más frecuencia y pueden realizarse con menos morbilidad y un control local equivalente. A pesar de un tratamiento quirúrgico agresivo, la recidiva local es muy frecuente(10). Los factores asociados con la recidiva local incluyen el tamaño del tumor, la resección incompleta y la invasión vascular. Aunque el sitio inicial de la recaída es con frecuencia local o regional, dicha recurrencia suele ser un presagio de enfermedad diseminada, y la mayoría de los pacientes mueren por una enfermedad local distante en lugar de no controlada(11).
Los melanomas pueden surgir del epitelio de la mucosa que reviste los tractos respiratorio, digestivo y genitourinario, todos los cuales contienen meloncitos, así como de la piel(11).
Los melanomas de las mucosas generalmente tienen un peor pronóstico que los que surgen de las localizaciones cutáneas. Por la rareza del melanoma de mucosas, y debido a la biología única, los desafíos clínicos del melanoma de mucosas nasal, siguen siendo un gran reto para los clínicos de esta región anatómica, nuestra comprensión de estas neoplasias malignas y su manejo óptimo sigue siendo limitada(13). La incidencia de enfermedad ganglionar en el melanoma de la mucosa nasosinusal es inferior al 10%; por tanto, la disección electiva de los ganglios linfáticos no se recomienda de forma rutinaria en estos casos(11).
La disección terapéutica del cuello en el contexto de una enfermedad clínicamente evidente se puede lograr con una morbilidad limitada y se puede realizar para un control regional óptimo. Sin embargo, no se han observado diferencias significativas en la supervivencia global a cinco años en pacientes con y sin recidiva de los ganglios linfáticos, lo que sugiere que el tratamiento de los ganglios debe basarse en la necesidad de control local y tratamiento sintomático(11).
La recidiva local ocurre en el 29 al 79% de los casos a pesar de una cirugía agresiva y puede ser clínicamente devastadora(12), y la radioterapia puede tener un papel, ya sea como adyuvante después de la cirugía en pacientes cuidadosamente seleccionados(13), o cuando la cirugía no es apropiada o factible. Varias series han informado de una mejora en el control local regional con RT adyuvante, aunque no se ha demostrado un impacto en la supervivencia(11).
EL REPORTE DE CASO
Masculino de 59 años de edad enviada de Culiacán, Sinaloa con diagnóstico de tumor nasal en estudio, cuenta con los siguientes antecedentes de importancia: Padece HAS en tratamiento telmisartán desde los 26 años, trastorno por ansiedad desde hace 20 años, tratado con clonazepam por parte de psiquiatría, alergia a las sulfas y lamotrigina, hospitalizaciones a los 5 años por accidente automovilístico, fracturas cubito y radio derecho, tabaquismo positivo a razón de media 10 cigarros diarios desde los 15 años hasta los 40 años, etilismo social, profesión médico familiar.
Inicia su padecimiento actual con presencia de descarga retro-nasal mucosa con estrías de sangre, dolor a la presión cigoma izquierdo, diplopía, epifora, es valorado por medico otorrino de su unidad de adscripción y lo envía con estudio de imagen con diagnóstico de tumor nasal en estudio.
Acude con tomografía computada (TC) de nariz y senos paranasales donde se observa tumor proveniente aparentemente de seno maxilar izquierdo el cual amplio meato medio con extensión hacia fosa nasal el cual invade piso de orbita desplazando recto inferior también invade fosa subtemporal ipsilateral. Exploración física: Otoscopia bilateral cae permeables, membranas timpánicas integras. Rinoscopia anterior y nasofibroscopia flexible: septum funcional: presencia de lesión en fosa nasal derecha la cual se extiende hacia nivel coanal de consistencia lisa, aparentemente vascular, violáceo (Figura 1).
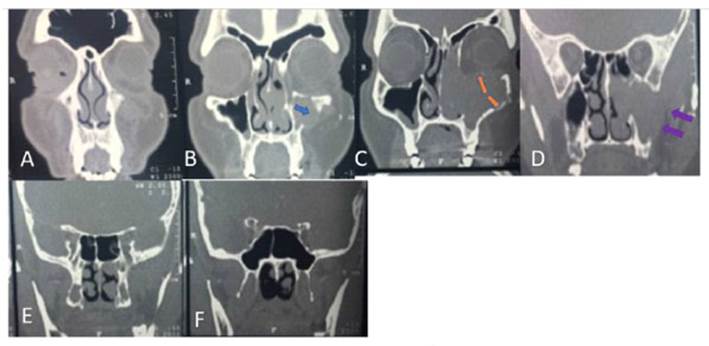
Figura 1 Tomografía contrastada ventana para tejidos blandos corte coronal, donde se aprecia una lesión que se ubica en el seno maxilar izquierdo (flecha azul Imagen B), de aspecto expansivo, con lisis ósea de sus paredes con extensión a borde inferior de "anillo" óseo orbital, (flechas naranjas Imagen C) con infiltración de la grasa, se extiende a toda la cavidad nasal ipsilateral y espacio masticador (flechas moradas Imagen D).
En la TC simple de nariz y senos paranasales en fase arterial encontrada lesión isodensa que no capta de forma importante el material de contraste (TC coronal), se procede de realizar biopsia en sala quirúrgica por abordaje de degloving facial trans quirúrgica (Figura 1).
El reporte de estudio histopatológico fue de melanoma maligno de mucosa nasal resultado histopatológico (Figura 2). El paciente evolucionó desfavorable después del diagnóstico, desarrollando metástasis a distancia a los 3 meses del resultado diagnósticos falleciendo a los 6 meses después de la biopsia.
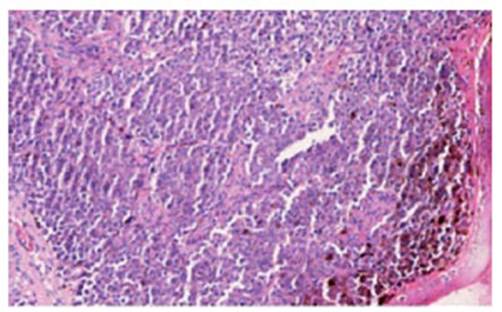
Figura 2 La biopsia (tinción con hematoxilina &eosina) describe una proliferación de células redondas, no cohesivas con pigmento melánico intracitoplasmático 40x. Las tinciones de inmunohistoquímica revelan: Citoqueratina negativa, S-100 positivo y HMB 45 positivo.
Búsqueda sistemática
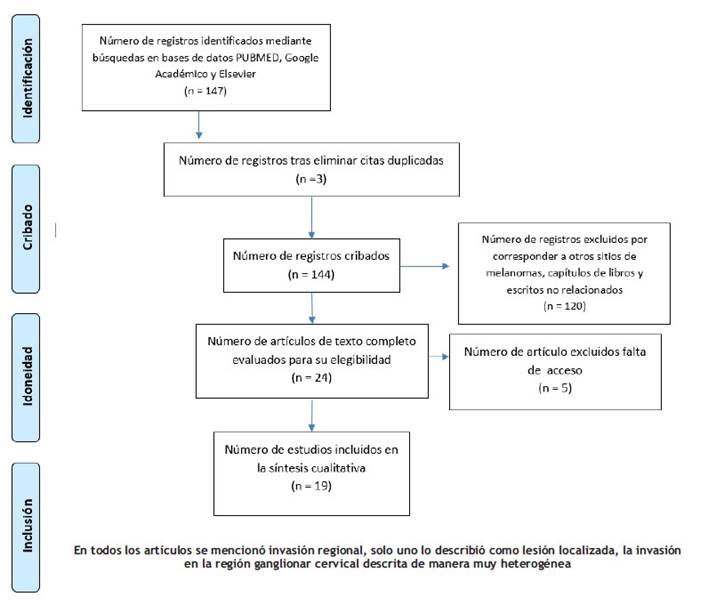
La búsqueda sistemática se realizó desde enero 2016 a diciembre 2021 en PubMed y, Google Académico y Elsevier (Figura 1). La combinación de términos que arrojó mejores resultados en ambos buscadores fue la siguiente: melanoma and nasal mucosa. Se incluyeron artículos de presentación de casos o serie de casos, de melanomas de mucosa nasal, escritos en el idioma español, inglés o portugués, excluyéndose artículos de opinión, revisión, y de lenguaje diferente al inglés, español o portugués.
Se localizaron 147 artículos en las bases de datos señaladas, duplicidad fueron 3, artículos de melanomas en otros sitios anatómicos, escritos no relacionados y capítulos de libros 120, excluidos por no acceso 5, cumpliendo con los criterios de selección solo 19. Se resumen el proceso de selección en la tabla 1.
DISCUSIÓN
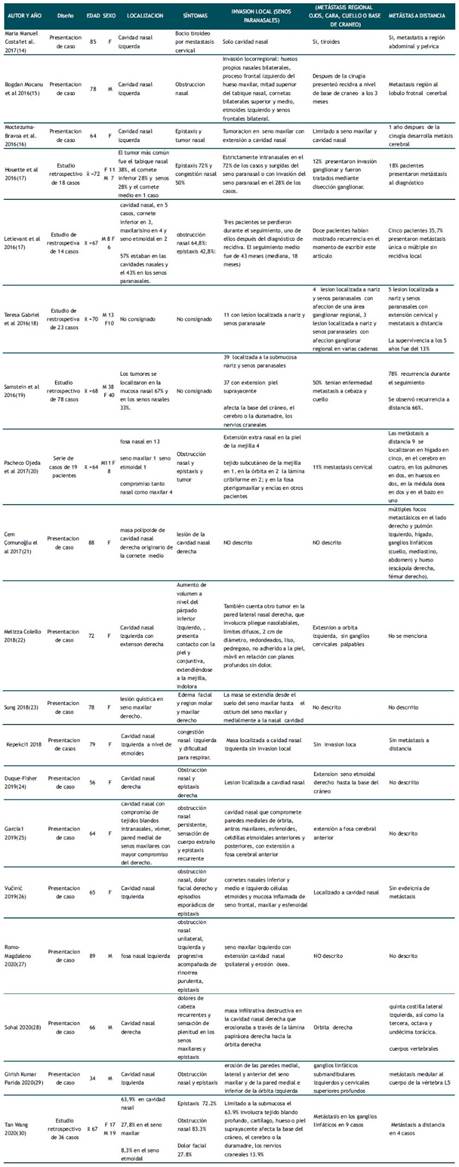
El melanoma nasosinusal es una agresión y lesión infrecuente, presentando una incidencia de 0,2 a 1 caso por millón de habitantes, los melanomas cutáneos son los mucho más comunes que los melanomas mucosos. Ponte(31) observó que las mujeres eran más afectadas que los hombres, no obstante, nosotros no encontramos diferencia entre el género al sumar los casos por sexo. Respecto a la edad, la mayor prevalencia se encontró en la séptima y octava décadas de la vida, en eta revisión se encontró un promedio de 69 años. En cuanto a la ubicación de la lesión, la cavidad nasal fue el sitio más afectado, seguido por seno paranasal, los principales síntomas observados fueron epistaxis, obstrucción nasal, aunque algunos casos se manifestaron con metástasis local, regional o a distancia similar a lo reportado por Ponte(31). En cuanto a la metástasis en los ganglios linfáticos existe una gran variabilidad en su presentación que van desde 5% al 30%, similar a lo que se reportan en los artículos que revisamos. Respecto a la metástasis a distancia en el momento del diagnóstico, existe del mismo modo que la afección ganglionar una variabilidad en el porcentaje al momento de su diagnóstico, Ponte señala que ocho casos (7,7%) fueron estadio IV y 12 casos estadio III (11,5%)(31), de los diferentes casos descritos en los artículos descritos, el porcentaje de metástasis reportada en ellos fue muy variable.
Los melanomas de las mucosas son raros, siendo sus recomendaciones de tratamiento para pacientes con melanoma de la mucosa se basan casi exclusivamente en pequeños estudios retrospectivos que generan resultados heterogéneos y que podrían ser aplicables a la población en su localidad, sin poder extrapolarse a otras regiones del mundo, donde además de la diversidad racial, también se encuentra la disposición de recursos, equipos y organización institucional.
El tratamiento inicial estándar para el melanoma mucoso confinado loco- regional es la resección quirúrgica local amplia completa, que ofrece la mejor posibilidad de supervivencia a largo plazo. La mayoría de los pacientes desarrollarán finalmente una enfermedad metastásica a distancia independientemente del logro del control local con el tratamiento inicial. Por lo tanto, las preferencias del paciente, así como las consideraciones sobre la calidad de vida, son fundamentales para determinar el alcance de la cirugía para la resección de la lesión primaria.
En pacientes cuidadosamente seleccionados, la radioterapia (RT) puede ser una alternativa para controlar la enfermedad local cuando no es factible una resección completa. La RT adyuvante también puede disminuir la incidencia de recurrencias locales en pacientes cuidadosamente seleccionados, aunque no se ha demostrado ningún impacto en la supervivencia.
AGRADECIMIENTO
Instituto Mexicano del Seguro Social Sonora y a las enfermeras que nos apoyaron como Carmelita y Melissa