INTRODUCCIÓN
La pandemia por COVID 19, ha ocasionado miles de muertes a nivel mundial, La afectación en pacientes pediátricos ha sido mucho menor en comparación con los adultos, y se describen en menor proporción casos graves y críticos. Los primeros meses de la pandemia, la afectación respiratoria característica de adultos, no se evidenció en tal magnitud en los niños. Posteriormente, en abril del 2020 Riphagen en Inglaterra, reporta un choque hiperinflamatorio relacionado con infección por SARS CoV 2 que se fue presentando en todo el mundo. 1-4
Este síndrome post infeccioso provocaba una respuesta inflamatoria con características clínicas similares a otros síndromes inflamatorios bien descritos en niños, donde se incluyen a la enfermedad de Kawasaki, el shock de la enfermedad de Kawasaki y el síndrome de choque tóxico; pero que presentaban en algunos casos gran afectación hemodinámica y requerimiento de cuidados intensivos. Los pacientes generalmente eran mayores de 5 años, sin comorbilidades previas, algunos con sobrepeso y obesidad; y con afectación después de 4 a 6 semanas del pico de contagios de su lugar de origen. Por ello la Organización Mundial de la Salud (OMS) y el Centro para el Control y prevención de Enfermedades (Center for Diseases Control CDC) catalogaron a este síndrome como Sindrome Inflamatorio Multisistémico Pediatrico (SIMP) asociado a SARS CoV2 definiendo sus criterios diagnósticos. 5-7
El enfoque de tratamiento es parecido al de la enfermedad de kawasaki, y se ha basado hasta el momento en consenso de expertos. Considerando que el riesgo de fallecer por esta entidad se encuentra en la población pediátrica con manifestaciones graves, resulta imperativo conocer las características de este grupo. Por ello, el objetivo del trabajo fue describir la presentación clínica, tratamiento y evolución de los niños con SIMP admitidos a la Unidad de Cuidados Intensivos Pediátricos (UCIP) del Hospital Nacional Edgardo Rebagliati Martins (HNERM). 6,8
EL ESTUDIO
Estudio observacional, descriptivo y retrospectivo en una cohorte de la UCIP del HNERM, Lima - Perú. Se incluyeron todos los pacientes mayores de 1 mes y menores de 14 años con confirmación de infección por SARS-CoV-2 mediante prueba serológica o de anticuerpos y /o reacción en cadena de la polimerasa con transcripción reversa (PCR) en hisopado nasofaríngeo, que ingresaron a la UCIP durante el período de marzo a setiembre del 2020 y que cumplieron los criterios de la CDC de síndrome inflamatorio Multisistémico 6:
Temperatura > 38.0 ° C o informe de fiebre subjetiva ≥24 horas.
Evidencia de inflamación por exámenes de laboratorio (uno o más de los siguientes marcadores elevados: proteína C reactiva, velocidad de sedimentación globular, fibrinógeno, procalcitonina, dímero d, ferritina, ácido láctico deshidrogenasa láctica(DHL), interleucina 6, neutrófilos; valores bajos de linfocitos o albúmina.
Evidencia de enfermedad clínicamente grave con afectación de más de dos sistemas (cardíaco, renal, respiratorio, hematológico, gastrointestinales, dermatológico o neurológico) con necesidad de hospitalización; y sin diagnósticos alternativos plausibles.
Se revisó historias clínicas electrónicas y registros hospitalarias recolectándose datos epidemiológicos, clínicos y, resultados de ayuda diagnóstica: de laboratorio hemograma, perfil de coagulación, PCR, ferritina, LDH, transaminasas; Imagenológicas radiografías de tórax y ecografía. Con la valoración ecocardiográfica se determinó la fracción de eyección por método de SIMPSOM (Valoración cuantitativa de la función ventricular izquierda, calculado por software cardíaco preestablecido) 9, la presencia de contractibilidad cardiaca disminuida o derrame pericárdico de acuerdo a la evaluación visual cualitativa siguiendo los criterios de las recomendaciones internacionales (IC-FOCUS) 10. Estas mediciones se realizaron con el ecógrafo de consola SAMSUMG MEDISON SONOACE R7 QuickScan y el software de MEDISON para mediciones cardíacas con transductor sectorial de 2-4 Hertz. Para el resto de mediciones transductor convexo de 2-5 Hertz.
El estado nutricional del paciente se realizó por índice de masa corporal (IMC)/edad según la OMS, considerando desnutrición por debajo percentil (P) 3, sobrepeso un IMC/edad igual o mayo P85 y menor a P95 y obesidad un IMC/edad igual o mayor P95
Durante la estancia en UCIP los pacientes fueron manejados por un equipo multidisciplinario constituido por especialistas pediátricos en cuidados intensivos, cardiología, infectología y hematología.
Para describir el manejo de los pacientes recolectamos información del tipo de soporte ventilatorio; soporte vasoactivo y soporte específico: número de dosis de inmunoglobulina, uso corticoides y Ácido acetilsalicílico (AAS). Los esquemas de tratamiento fueron administrados en base a los consensos vigentes. La primera línea de tratamiento fue la administración de inmunoglobulina (2g/kg de peso) en 12 a 24 horas de acuerdo a la tolerancia del estado hemodinámico, en caso de que el paciente continuará febril durante las siguientes 36 horas se administraba una segunda dosis. Todos los pacientes usaron AAS luego de la corroboración en la mejoría de plaquetas. 11,12
La evolución de los pacientes se reportó mediante la necesidad de ventilación mecánica invasiva (si/no), días de estancia en UCIP y condición de egreso (vivo/fallecido).
Los datos fueron extraídos a una hoja del programa Microsoft Excel y se realizó un control de calidad del ingreso de datos mediante la técnica de la doble digitación. Luego, se utilizó el programa estadístico Stata v. 14 para el análisis. Las variables numéricas se resumieron con medidas de tendencia central y de dispersión: promedio y desviación estándar cuando se encontró distribución normal de la variable y mediana más rango intercuartílico cuando no hubo normalidad. Se evalúo la normalidad de los datos cuantitativos con método gráfico (histograma) y test estadístico Shapiro Wilk. Para las variables categóricas se usaron medidas de distribución de frecuencia absolutas y relativas.
El presente estudio tomó en cuenta los principios éticos y obtuvo la autorización institucional del comité de ética.
HALLAZGOS
Ingresaron 166 pacientes a la UCIP del HNERM durante el período evaluado, de los cuales 18 fueron incluidos en el estudio (10.8 % de los ingresos) (Figura 1). Todos los pacientes tuvieron resultados positivos a la prueba serológica, 28 % IGM e IGG y 72% sólo IGG. Sólo un paciente tuvo PCR positivo a SARS COV2 y tenía IGG positivo. El 50 % de pacientes fue de sexo femenino, el promedio de edad fue de 8.76 años (DS 2.85). Ninguno presentó comorbilidades previas. El tiempo promedio de espera para ingreso a UCIP fue de 1,33 días y 1.37 DS. La sintomatología más frecuente reportados fueron fiebre, dolor abdominal, vómitos, hipotensión. En 10 de los pacientes (55%) se planteó el diagnóstico de abdomen agudo quirúrgico, siendo intervenidos quirúrgicamente 5 de ellos (28%) (Tabla 1).
Tabla 1 Características clínicas de una cohorte de pacientes con PIMS asociado a SARS COV-2 en una UCIP de Lima, Perú (n=18)
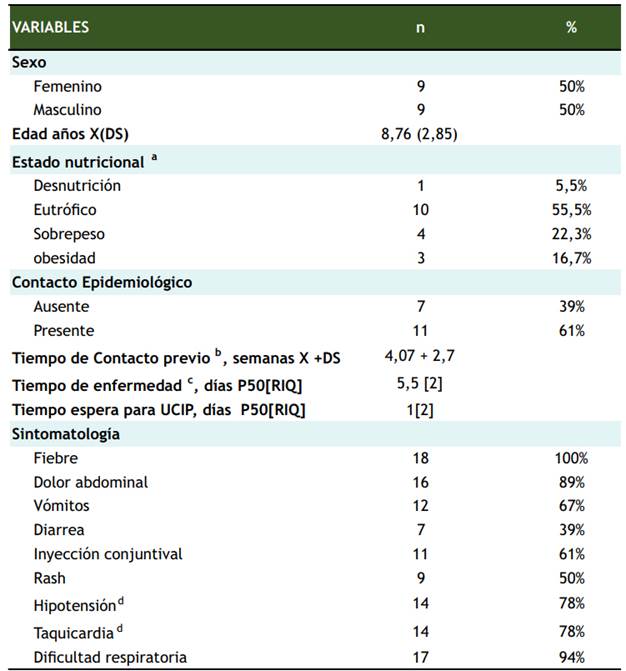
X Media DS Desviación estándar; a: Se consideró desnutrición un IMC/edad <p3, sobrepeso un IMC/edad >=p85 y p<95 y obesidad un IMC/edad >=p95; b: Tiempo desde el contacto epidemiológico hasta la presentación de los primeros síntomas; c: Tiempo desde el inicio de los síntomas hasta el ingreso al hospital d. Según PALS
Las alteraciones de laboratorio más frecuentes fueron leucocitosis, Proteína C reactiva alta, así como valores elevados de fibrinógeno y ferritina. El 50% de los pacientes tuvieron plaqueopenia (menos de 120000 plaquetas). El 44% tuvo radiografía de tórax compatible con neumonía. La evaluación ecocardiográfica identificó a 11 pacientes con depresión de la contractibilidad cardiaca y 3 con efusión pericárdica, produciendo en uno de ellos taponamiento cardíaco (Tabla 2)
Tabla 2 Estudios de laboratorio e Imagen de una cohorte de pacientes con SIMP asociado a infección por SARS-CoV-2 en una UCIP de Lima, Perú (n=18)

Fevi: fracción de eyección ventricular izquierda
*Se consideró depresión de la contractibilidad a un %Fevi < 55,
** Leve: 45 - 54%, moderado: 30 - 44%, severo: <30%
SIMP: síndrome inflamatorio multisistemico pediátrico
SARS-CoV-2: severe acute respiratory syndrome coronavirus 2 UCIP: unidad de cuidados intensivos pediátricos
X: media, DS: desviación estándar, p50: mediana, RIQ: rango intercuartilico
INR: international normalized ratio, TTPA: activated partial thromboplastin time, AST: aspartato transaminasas, ALT: alanina aminotransferasa, PCR: polymerase chain reaction, CPK: creatine phoshokinase, CPK-MB: creatine kinase myocardial band, ProBNP: B-type natriuretic peptide
El 89% recibieron Inmunoglobulina y corticoides, el 72% recibió apoyo ventilación mecánica invasiva, con un promedio de 3 días, la mediana de estancia en UCIP fue de 5.5 días. Un paciente falleció, quien fue nuestro primer paciente atendido en la UCIP COVID, en abril, de 7 años, sin comorbilidades previas, con sobrepeso. Fiebre, rash, derrame pericárdico masivo No recibió inmunoglobulina, ni corticoide, debido a que hasta ese momento no se tenía conocimiento del síndrome. Presentó hemorragia cerebral masiva. (Tabla 3).
DISCUSIÓN
En los siete meses de estudio ingresaron 18 pacientes a la UCIP con diagnóstico de SIMP de presentación crítica. Al igual que en otros trabajos8,13-16, la edad escolar fue la más afectada y no encontramos diferencias por sexo. El 61% tuvo contacto previo con un caso de SARS-CoV-2. Esta cifra fue superior al 29% informado en una revisión sistemática de series de casos 12 y al 39% del estudio de Prata et al. en Brasil17. Es probable que la diferencia se deba a la ola masiva de contagios de nuestra localidad, lo que resulta en una fácil exposición previa de nuestros pacientes con un caso positivo. El tiempo promedio que observamos desde el contacto hasta el desarrollo de los síntomas fue 4 semanas, ello sugiere que se trata de una respuesta inflamatoria post infecciosa, como se ha sustentado en una revisión18. La media del tiempo de enfermedad previo a la hospitalización fue 6,9 días y 1,3 días para ingresar a la UCIP, luego de ser internados. Tiempo similar a los cuatro días de enfermedad ambulatoria reportados por Feldstein et al. En Estados Unidos 15.
En cuanto a las características clínicas observamos que la fiebre fue el síntoma más frecuente, estando presente en el 100% de los casos, seguido de síntomas digestivos (89%), oculares (61%) y dérmicos (50%); similar a lo reportado en otros estudios 4,12,13,16,17.La hipotensión y taquicardia se encontraron en el 78 % similar a varios estudios donde el schock y la afectación cardiológica oscila entre el 60 al 80%4,5,19. El dolor abdominal fue motivo de sospecha de abdomen agudo quirúrgico en el 55% de los pacientes, de los cuales la mitad de ellos fueron operados, son varios los reportes que señalan el compromiso abdominal importante, incluso llegando a simular cuadros quirúrgicos4,5. De igual manera a nivel laboratorial encontramos linfopenia y plaquetopenia, además incremento en los valores de fibrinógeno, ferritina, ProBNP y Proteina C reactiva. Estos hallazgos son frecuentes en pacientes hospitalizados por SARS-CoV-2, con niveles más extremos en los que desarrollan SIM-C con presentación grave debido a la gran respuesta inflamatoria generada4,12,13,16,17.
Se observó disminución de la fracción de eyección del ventrículo izquierdo en el 61% de los casos. Porcentaje superior al 34% reportado en 539 pacientes hospitalizados en Estados Unidos15. Es probable que la diferencia esté relacionada a que nuestro estudio fue en una población con presentación crítica de la enfermedad; y por ello, sí encontramos similitud con el 62% de disfunción ventricular observada en 29 pacientes con shock por SIMP en Inglaterra8.Por otro lado, sólo hallamos efusión pericárdica en el 17% de los casos. Cifra inferior al 24% reportado en una revisión sistemática de series de casos 13. Cabe mencionar que en esta revisión contabilizaron a pacientes con efusión pericárdica o pericarditis, por lo que es posible que el verdadero valor de sólo una condición entre las dos evaluadas sea menor.
Actualmente se recomienda el uso de inmunoglobulina intravenosa como tratamiento de primera línea para el SIMP, con posibilidad de administrar una segunda dosis en los pacientes que no responden o lo hacen parcialmente; también se recomienda administrar corticoides sistémicos20. Nosotros encontramos que el 89% de nuestros pacientes recibieron inmunoglobulina, porcentaje superior al 71% reportado en Inglaterra 8, 51% en España 16 y 79% en una revisión sistemática 13. De igual forma el 89% de nuestros casos recibieron corticoides, cifra mayor al 69% reportado en Estados Unidos 15, 64% en Inglaterra 8, y 57% de Italia 12. Creemos que esto se debe a que en nuestro país la presentación de PIMS fue posterior a los reportes iniciales de otros lugares, permitiéndonos aplicar las sugerencias de los mismos. El 78% de nuestros casos recibieron una segunda dosis de inmunoglobulina por persistencia de la respuesta inflamatoria multisistémica, probablemente debido a su condición de gravedad.
En cuanto a las medidas de soporte de cuidados críticos, el 72% requirió ventilación mecánica invasiva y el 72% recibió catecolaminas. Resultados similares al 79% de ventilación invasiva y 67% de catecolaminas reportado en 29 pacientes con shock por PIMS en Inglaterra 8, es probable que la semejanza sea debido a que ambos trabajos fueron con pacientes graves. La mediana de estancia en UCIP fue 5,5 días, dentro del rango de 4 a 6 días informados en otros estudios13-15,17.
La mortalidad reportada en múltiples trabajos varía entre el 0% y el 3% 8,12-17. En nuestra serie de 18 casos sólo falleció uno (6%). Cabe mencionar que fue el primer paciente tratado por la UCIP al inicio de la pandemia y el diagnóstico de SIMP se le realizó post mortem, pues en la fecha en que ocurrió el evento recién aparecían los primeros reportes en el mundo. Por ese mismo motivo no recibió ni inmunoglobulina, ni corticoides.
Entre las limitaciones del presente estudio podemos observar que es una muestra pequeña, sin embargo, es la más grande de las atendida en una UCIP peruana. Los datos recolectados fueron en forma retrospectiva, pero los registros hospitalarios permitieron obtener la mayoría de datos importantes.
Los pacientes tuvieron edad promedio de 8.76 años, 50% masculino y ninguno presentaba comorbildades. Las manifestaciones clínicas se presentaron en promedio un mes después del supuesto contacto. Las manifestaciones clínicas más frecuentes fueron fiebre, dificultad respiratoria, dolor abdominal, hipotensión y taquicardia. Los hallazgos de exámenes auxiliares más frecuentes fueron leucocitosis, plaquetopenia, Proteina C reactiva, fibrinógeno y ferritina elevadas; también alteraciones en la radiografía de tórax y depresión de la contractilidad miocárdica. 7 de 10 pacientes requirieron soporte ventilatorio invasivo y vasopresores, se usó corticoides más inmunoglobulinas en casi 9 de 10 pacientes y no requirieron estancia prolongada en UCIP.

















