INTRODUCCIÓN
Un recién nacido se considera prematuro cuando nace antes de las 37 semanas de gestación (1. Este grupo, representa una tasa global estimada del 11% del total de nacidos vivos2 y se considera la principal causa de mortalidad infantil,3 así como la causa de aproximadamente el 50% de las discapacidades perinatales4. El Perú no es ajeno a esta realidad, de tal manera que la prematuridad representó el 21.8% de nacidos reportados en el año 20175.
Los lactantes prematuros tienen un alto riesgo de complicaciones al nacer, como enfermedades infecciosas, hemorragia intraventricular, deficiencias neurosensoriales, insuficiencia respiratoria y afectación de otros sistemas6, así como problemas de crecimiento y desarrollo7,8. Por tanto, la consecución del Objetivo de Desarrollo del Milenio de reducir la mortalidad infantil9, depende en gran medida de la reducción de la mortalidad relacionada con el nacimiento prematuro, lo que lo convierte en uno de los desafíos más importantes para la salud pública moderna.
Resulta indispensable ofrecer atención preventiva, con enfoque principalmente en el reconocimiento de los factores de riesgo como la anemia10,11, edad materna menor de 20 años12,13, edad maternal mayor de 35 años12-14, oligohidramnios13, preeclampsia15,16, embarazo de gemelos13,15, historia de aborto inducido17, rotura prematura de membranas15,16,18, infecciones urinarias15, consumo de tabaco o beber alcohol durante el embarazo11 falta de controles prenatales10,19, enfermedades crónicas, entre otros18. Sin embargo, aún existen factores de riesgo ampliamente discutidos (15. Asimismo, los factores de riesgo pueden ser distintos en cada contexto sociodemográfico, además de modificarse con el tiempo (3,12,14,20.
En tal sentido, el objetivo de este estudio fue identificar los factores maternos asociados a prematuridad en gestantes de un Hospital público de Trujillo, Perú.
MATERIALES Y MÉTODOS
Diseño de estudio
Se realizó un estudio de casos y controles, efectuado mediante el análisis de registros clínicos de recién nacidos, entre enero del 2015 y enero del 2019 en un Hospital Público de Trujillo, Perú. Se incluyeron recién nacidos atendidos en el hospital, cuyas madres recibieron atención prenatal en el mismo hospital o centros de salud asociadas a la red de salud microregional. El grupo casos fueron conformados por todos los recién nacidos pretérmino, mientras que los controles correspondieron a recién nacidos a término. Las condiciones de nacimiento, ubicación y cobertura de salud fueron las mismas para ambos grupos. Se excluyeron recién nacidos con malformaciones congénitas, o cuya información en la historia clínica estaba incompleta. La información de ambos grupos, se obtuvo de las historias clínicas mediante una ficha de recolección de datos.
Variables
Las variables de análisis fueron: estado a término o pretérmino, edad gestacional, escolaridad, peso, talla, índice de masa corporal, número de controles prenatales, presencia de infección del tracto urinario. Se consideró pretérmino al recién nacido vivo después de las 20 semanas y antes de las 37 semanas de gestación consignado en la historia clínica. Para la determinación de la edad gestacional se tuvo en cuenta la edad señalada en el libro de partos según fecha de la última menstruación, y corroborada por examen físico del recién nacido (método de Capurro).
Análisis estadístico
Para determinar la incidencia general de nacido pretérminos, se utilizó los datos referidos al número total de nacimientos y el total de recién nacidos pretérmino de los años estudiados, reportado por el departamento de estadística del hospital.
Se realizó un análisis descriptivo bivariado de las características epidemiológicas. Las variables contínuas fueron descritas por su media y desviación estándar, mientras que las variables categóricas fueron descritas por frecuencia absoluta y relativa. Luego de la evaluación de la normalidad de distribución, se aplicó el análisis de t de student para las variables contínuas y chi cuadrado para las variables categóricas, pareados según los casos y controles. Para el análisis multivariado, se aplicó regresión logística con ajuste de variables mediante edad materna, paridad, nivel educativo, número de control prenatal, peso pregestacional, talla, IMC e infección del tracto urinario. Para el análisis estadístico se utilizó el programa R (R studio versión 1.2). Se seleccionó un nivel de significancia de p<0.05. Para determinar los niveles de asociación se utilizó el odds ratio (OR) ajustado con intervalos de confianza al 95 %.
RESULTADOS
Se registró un total de 8 582 nacimientos entre el 2015 y 2019 según el reporte estadístico del hospital. De los cuales, se distribuyeron aleatoriamente 1 000 recién nacidos pretérminos para el grupo de los casos y 1 000 recién nacidos a término para el grupo control.
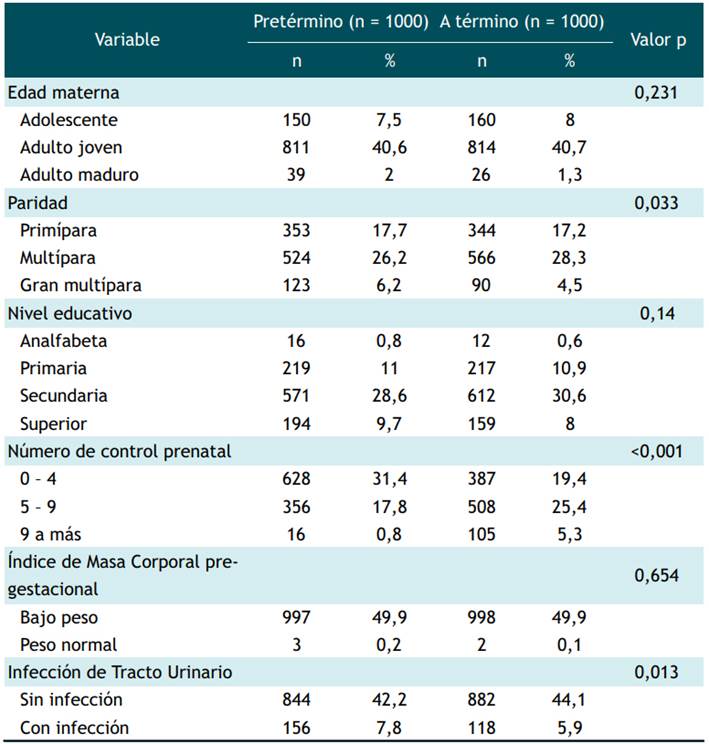
En la Tabla 1 se describen las características clínicas atribuidas al estado pre-natal o materno de los grupos, mostrando que la paridad, el número de controles prenatales y la infección del tracto urinario, presentaron una asociación estadísticamente significativa.
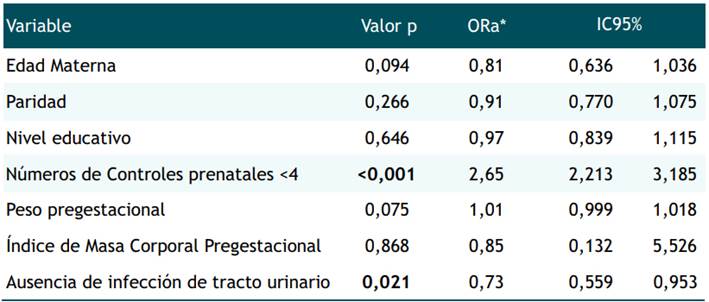
En el análisis de regresión logística (Tabla 2) se observa que el número de controles prenatales menor a cuatro durante la gestación, está asociado a prematuridad (OR 2,65; IC95%: 2,21-3,18). Por otro lado, la ausencia de una infección del tracto urinario (OR 0,73; IC95%: 0,56-0,95), está asociado a menor riesgo de prematuridad.
DISCUSIÓN
Nuestro estudio encontró que un bajo número de controles prenatales está asociado a prematuridad. Por otro lado, también se encontró que una menor prevalencia de infección del tracto urinario durante el embarazo, se corresponde con menor riesgo de nacimiento prematuro.
El control prenatal permite tener una perspectiva del estado del feto, y de esta manera poder determinar y reconocer criterios de alerta para tomar decisiones clínicas, además de asegurar la viabilidad del feto hasta el momento del nacimiento. Aunque no existe un número mínimo de controles prenatales estimados, se aconseja que la madre debe tener al menos 6 a 14 controles prenatales durante todo el proceso del embarazo. Un número menor de controles prenatales, conlleva a la falta de reconocimiento de situaciones de riesgo y ningún control prenatal está más asociado a parto prematuro (OR 3,76; IC95% 2,27 - 6,22), que cuando se tiene entre uno a cuatro controles prenatales (OR 1,72; IC95% 1,22 - 2,43), comparado a tener más de 5 controles prenatales21.
Los procesos infecciosos e inflamatorios están relacionados con un peor pronóstico en el trabajo de parto prematuro, aumentando el fracaso de la terapia tocolítica, lo que lleva a mayores tasas de parto dentro de las 48 horas22. Nuestro estudio encontró que el no tener una infección del tracto urinario, se asocia con menor riesgo de parto prematuro. Con una perspectiva coherente a nuestro hallazgo, un estudio23(24 encontró que la infección del tracto urinario durante la gestación se asocia parto prematuro (OR 1.8; IC95% 1.3-2.4).
La presencia de una infección urinaria durante el embarazo aumenta las respuestas inflamatorias en los tejidos maternos y fetales, un proceso íntimamente asociado con un elevado riesgo materno y neonatal, incluido el parto por vía parenteral25. En este sentido, se estima que aproximadamente la mitad de los partos por parto terapéutico que se producen espontáneamente están asociados con la infección intrauterina, que desencadena reacciones inflamatorias maternas y fetales, estimulando las contracciones uterinas y, por consiguiente, el parto26. Además, la presencia de la infección urinaria materna aumenta el riesgo de inflamación sistémica en los recién nacidos prematuros (27.
Es importante resaltar el papel que implica la presencia de infecciones de vías urinarias durante el embarazo. Estas infecciones están asociadas a complicaciones antenatales e inclusive tienen repercusión en el recién nacido. La rotura prematura de membranas por infección ulterior del tracto urinario es responsable de un tercio de los nacimientos prematuros, y es otro factor que contribuye al aumento de los nacimientos prematuros tardíos (28. Se reconoce que la infección coriodecidual es un mecanismo patofisiológico fundamental de la rotura prematura de membranas y del parto prematuro tardío, así como el bajo nivel socioeconómico, el tabaquismo, las infecciones de transmisión sexual, los embarazos múltiples, la hemorragia vaginal y los polihidramnios29.
Nuestro estudio presentó algunas limitaciones. Primero, al tratarse de un estudio retrospectivo de casos y controles, la relación factor-desenlace tiene sesgos de selección que pueden comprometer el verdadero efecto, independientemente del tamaño y la amplitud del intervalo de confianza. Segundo, el número de variables confusoras puede ser menor a la realidad clínica.
CONCLUSIÓN
En conclusión, a pesar de los resultados limitados en función de las variables relacionadas al riesgo de prematuridad, la repercusión de este trabajo permitirá modificar los factores de riesgo para mujeres gestantes vulnerables. El número de controles prenatales es un factor de riesgo importante para un parto prematuro. Por lo contrario, la ausencia de una infección del tracto urinario puede estar asociada a menor tasa de partos prematuros en gestantes de riesgo.