INTRODUCCIÓN
La pandemia por la enfermedad por coronavirus 2019, originada en Wuhan en el año 2019, se ha convertido en un desafío para los sistemas de salud que presentaban serias limitaciones en su funcionamiento1, por lo que múltiples países, han implementado diversas estrategias durante las etapas tempranas de la pandemia con el objetivo de disminuir la mortalidad y letalidad de su población2.
El Perú fue uno de los países con la mayor proporción de pobladores con COVID-19 en el mundo, considerándose como el país con la mayor tasa de letalidad (9.39%) en el mundo, seguido de México (9.0%), Hungría (3.71%), Rumania (3.17%) e Italia (2.99%)3,4. En base a estos resultados, países alrededor del mundo iniciaron la gestión de nuevas estrategias para enfrentar la pandemia por COVID-19, tal es el caso de México, quién optó por plantear una estrategia de mitigación, tomando medidas con el objetivo de evitar que el sistema de salud sea extralimitado por un elevado número de demanda hospitalaria. Las medidas implementadas fueron: contar con el equipo y material necesario, con la infraestructura hospitalaria y personal de salud suficientes. Sin embargo, la letalidad por COVID-19 en México conservó una tendencia creciente hasta julio de 2020, día en el que alcanzó un máximo de 12.40%5.
La región de Lambayeque, situada en la costa norte del Perú, durante los tres primeros meses (Junio-Julio del 2020) de la pandemia por la COVID-19, presentó una seroprevalencia para Sars-CoV-2 de 29,5% (IC95% 27.6-31.5) considerada como una de las más altas reportadas en el mundo en ese período6. Un estudio realizado en 2 hospitales del Seguro Social de Salud (EsSalud) - Lambayeque, destinado para pacientes COVID 19 severos reportó una mortalidad de 60.2% en pacientes COVID-19 confirmado, falleciendo un aproximado de seis de cada 10 pacientes hospitalizados7. Sumado a esta elevada mortalidad, la región de Lambayeque registra una letalidad de 14,2%, siendo la segunda más alta del país8.
En el Perú, con el objetivo de obtener una mejor vigilancia de casos COVID-19, en marzo del 2020 se aprobó la Directiva Sanitaria Nº 088-MINSA-2020-CDC para la implementación y funcionamiento de los Equipos de Respuesta Rápida para realizar Vigilancia Epidemiológica de casos sospechosos de COVID-199. Posterior a este documento, EsSalud elaboró la guía de procedimientos para la vigilancia epidemiológica de casos sospechosos/confirmados por COVID-1910. Debido a la elevada mortalidad y letalidad reportadas en la región Lambayeque, la guía antes citada fue modificada por la Red Asistencial Lambayeque EsSalud, desarrollando un plan de Implementación y funcionamiento de los Equipos de Respuesta y Seguimiento Clínico de Casos de COVID-19 (ERSC) que realizaban la Vigilancia Epidemiológica y seguimiento clínico domiciliario de los casos sospechosos y confirmados de COVID-1911. En noviembre del 2020, el plan impulsado por la Red Asistencial Lambayeque EsSalud, recibió el reconocimiento de la Organización Panamericana de Salud12, siendo parte de los 12 finalistas del concurso de intercambio de experiencias, historias y buenas prácticas en atención primaria de la salud para enfrentar la pandemia de la COVID-19, evento en el que participaron instituciones a nivel.
La metodología implementada con el objetivo de detectar casos COVID-19 de manera temprana se fundamentó en la evidencia clínica de ese período, información que indicaba que el seguimiento precoz con la toma de pulsioximetría hospitalaria permitía detectar la “hipoxemia silenciosa” en los casos COVID-19 que no presentaban manifestaciones clínicas consideradas como graves. Estos pacientes no necesariamente tenían disnea, alteraciones de la frecuencia respiratoria o ruidos pulmonares patológicos, características que enmascaraban la hipoxia severa correspondiente a etapas avanzadas de la enfermedad13,14. En base a ello, estudios proponían a la pulsioxímetría prehospitalaria como un signo de alarma para la detección precoz de la hipoxemia silenciosa en pacientes COVID-19, estrategia que permitía actuar de manera inmediata con el traslado del paciente a un ambiente hospitalario y la administración de oxigenoterapia como primera medida terapéutica13. En relación al tratamiento, estudios demostraron que la administración temprana de dosis bajas de corticosteroides como la dexametasona reducía la mortalidad en pacientes COVID-19, siendo útil solo en los casos graves15,16.
El objetivo de este estudio fue determinar el efecto de la estrategia implementada por los equipos de respuesta rápida y seguimiento clínico de Casos de COVID-19 para reducir la letalidad por COVID-19, Lambayeque-Perú 2020.
DESCRIPCIÓN DE LA ESTRATEGIA
Diseño y población de estudio
Se realizó una investigación operativa en una cohorte retrospectiva. La población de estudio estuvo conformada por todos los casos COVID-19 sospechosos y confirmados durante los meses de abril-diciembre 2020, que pertenecían a la Red Asistencial de Lambayeque. La metodología se llevó a cabo bajo la directiva de equipos de respuesta rápida de acuerdo al plan de Implementación y funcionamiento de los ERSC que realizaban la Vigilancia Epidemiológica y seguimiento clínico domiciliario de los casos sospechosos y confirmados de COVID-1910.
La población de estudio fue de Lambayeque, región con una población estimada de 1 197 260, ubicándose como la octava región más poblada del país con 4.1% de la población peruana total17. En diciembre del 2020, esta región acumuló un total de 33,449 casos COVID-19 confirmados con un porcentaje de positividad del 21.7% y a 1,938 fallecidos8. Del total de pacientes, la Red Asistencial Lambayeque de EsSalud ha reportado 21,104 casos COVID-19 confirmado, que representan el 63,09% de pacientes COVID-19 confirmado de la región Lambayeque18. La modalidad de atención se realizó de manera ambulatoria y hospitalaria, registrándose 6,615 hospitalizaciones19. Se atendieron 43,245 pacientes y 245,627 seguimientos diarios entre abril-diciembre 2020 (Tabla 2).
Definición de variables
La variable independiente fue la vigilancia epidemiológica mediante los Equipos de Respuesta Rápida y Seguimiento Clínico de Casos de COVID-19 (ERSC), esta estrategia involucra a cuatro tipos de brigadas que realizan la vigilancia epidemiológica y seguimiento clínico domiciliario de los casos sospechosos y confirmados de COVID-19 de acuerdo a su función designada: Brigada 1: evaluación clínica domiciliaría; Brigada 02: diagnóstico o laboratorio a domicilio ; Brigada 03: seguimiento clínico y Brigada 04: rescate10. Las brigadas brindaban atención de acuerdo a las recomendaciones clínicas para el manejo de pacientes con COVID-19 en los centros de atención y aislamiento temporal20 y las recomendaciones para el aislamiento domiciliario en contextos de pandemia por COVID-1921.
La variable dependiente fue la letalidad en COVID-19, que se define como el cociente entre el número de personas fallecidas con diagnostico COVID-19 confirmado entre el número total de casos COVID-19 confirmados. Se consideró como caso confirmado a todo caso sospechoso o probable en el cual se obtuvo evidencia clínica, epidemiológica o de laboratorio, los casos se confirmaban por: prueba de laboratorio, nexo epidemiológico, o criterios clínicos con alto valor predictivo positivo10.
Procedimientos
Se realizó un plan estratégico de vigilancia epidemiológica en el primer nivel de atención en los establecimientos de salud que conforman la Red Asistencial Lambayeque, que brindan prestaciones de salud a la población asegurada del Seguro Social de Salud - EsSalud10.
El proceso de captación y tamizaje inicial de los pacientes se realizó mediante tres procesos: el primero corresponde al tamizaje diferenciado, cuando el paciente acude directamente a los establecimientos de salud de la Red Asistencial de Lambayeque y en base al triaje realizado se procedía a la apertura de la ficha epidemiológica; la segunda modalidad de captación se realizó mediante el “call center”, en el que el paciente llamaba a los números telefónicos proporcionados por la red asistencial, se procedía a realizar un tamizaje epidemiológico vía telefónica y se aperturaba la ficha epidemiológica; finalmente el tercer proceso de captación se realizó mediante la vigilancia de rumores de pacientes con sospecha de ser caso COVID-19 que eran notificados a la Oficina de Inteligencia Sanitaria (OIS).
Los datos del paciente eran registrados por el personal de salud en el portal web de la Red asistencial de Lambayeque (http://covid19ral.awp5.com/vistas/login2.html), y los médicos encargados de la vigilancia remota realizaban un tamizaje de riesgo evaluando al caso sospechoso de COVID-19 de acuerdo a su severidad y factores de riesgo. Si el paciente no presentaba sintomatología o factores de riesgo epidemiológico, se procedía a brindar orientación médica al paciente de acuerdo a sus necesidades (Figura 1a.b.).
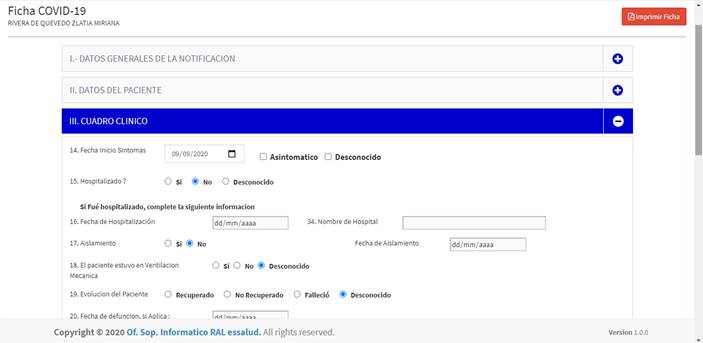
Figura 1b Ficha epidemiológica de pacientes COVID-19 registrados en el Portal web de la Red asistencial de Lambayeque. Enero - diciembre 2020
Tras el tamizaje, se categorizaba al paciente en base a la atención que requería, para ello se organizaban las brigadas de atención inmediata y evaluación clínica domiciliaría. Los casos eran asignados a los equipos de respuesta rápida quiénes acudían al domicilio del paciente para realizar las actividades indicadas de acuerdo al tipo de brigada.
Formulación de las brigadas
Las brigadas estaban constituidas de la siguiente manera:
Médico: Orientado a la atención de casos focalizados y a la búsqueda de los mismo, con la finalidad de brindar el tratamiento oportuno, educación y prevención en el marco de la COVID-19.
Biólogo: Orientado a la toma de muestra serológica, según indicación del médico de brigada y descartar casos positivos y negativos.
Psicólogo: Orientado al abordaje y soporte emocional oportuno al paciente ante la sospecha y/o caso positivo COVID-19 que resultaba de la visita domiciliaria con el biólogo, y cumpliendo así funciones presenciales y de telemonitoreo.
La coordinación de brigadas implementó y formuló las estrategias para la identificación y seguimiento de casos; según mapa geográfico se logró zonificar 14 rutas (Tabla 1).
Tabla 1 Clasificación de acuerdo a zona de las 14 rutas de búsqueda de tratamiento y prevención de casos.
| Ruta 1 | Chiclayo centro - Zona Hospital Naylamp |
| Ruta 2 | Zona de Pol. Chiclayo Oeste - Pimentel -San José |
| Ruta 3 | La Victoria |
| Ruta 4 | José Leonardo Ortiz |
| Ruta 5 | Tumán - Pomalca |
| Ruta 6 | Pátapo - Pucalá -Chongoyape |
| Ruta 7 | Reque - Eten - Pto Eten - Monsefú - Santa Rosa |
| Ruta 8 | Ferreñafe - Picsi - Pítipo |
| Ruta 9 | Lambayeque - Mochumí |
| Ruta 10 | Túcume - Íllimo - Mórrope |
| Ruta 11 | Oyotún - Nueva Arica - Zaña - Cayaltí |
| Ruta 12 | Jayanca - Pacora -Salas |
| Ruta 13 | Motupe - Olmos |
| Ruta 14 | Chepén - Ucupe-Lagunas |
La Oficina de Inteligencia Sanitaria (OIS) empleó 22 brigadas encargadas de la recolección de datos, elaboración de fichas epidemiológicas y evaluación, así como el seguimiento clínico de los pacientes sospechosos/confirmados por COVID-19, las brigadas estaban clasificadas en cuatro grupos: brigadas de evaluación clínica domiciliaría, brigada de diagnóstico o laboratorio a domicilio, brigada de seguimiento clínico y la brigada de rescate también denominada brigada topo.
La brigada de evaluación clínica domiciliaría estaba integrada por un médico y un chofer para el traslado. El personal médico evaluaba al caso confirmado/sospechoso con factor de riesgo y determinaba el estado de severidad clínica del caso: asintomático, preasintomático, leve, moderado, severo o crítico20. De esta forma, establecía si el caso pasaba a monitoreo telefónico, a toma de muestra molecular/serológica o era necesario programar una próxima visita. De acuerdo a la evaluación se procedía a iniciar tratamiento de acuerdo a los protocolos o recomendaciones vigentes 22,23 o coordinar el traslado al establecimiento de salud correspondiente. De ser necesario, generaba interconsultas a especialidades para teleconsultas.
La brigada de diagnóstico o laboratorio a domicilio estaba integrada por un biólogo y un chofer para el traslado. El personal de laboratorio realizaba la toma de muestra (después de 7 días de inicio de los síntomas, si el paciente era un caso severo se procedía a tomar la muestra inmediatamente). Finalmente registraba el resultado en la historia clínica electrónica del paciente.
La brigada de seguimiento clínico diario durante 14 días, estaba a cargo de médicos que realizaban la vigilancia de signos de alarma de manera remota, estos llamaban por teléfono a todos los pacientes captados. Los pacientes recibían soporte psicológico y nutricional, así como de medicina interna y medicina pediátrica de acuerdo a sus necesidades. Tras los 14 días de monitoreo, el médico encargado evaluaba todo el caso, si el paciente reportaba signos de alarma se informaba a la brigada de re-evaluación integrada por un médico y un psicólogo, quienes acudían al domicilio del paciente y determinaban la severidad clínica, de acuerdo a ello se sugería terapia de rehabilitación o el traslado a un centro de salud. Por el contrario, si el paciente refería una recuperación satisfactoria con sus funciones vitales estables se procedía a dar el alta. En caso sea necesario el médico expedía el certificado de buena salud y el personal de asistencia social tramitaba la documentación solicitada por el paciente (Figura 3).
Al 15 de noviembre del 2020, se atendió a un total de 46,279 casos mediante los equipos de respuesta rápida, 44,857 pacientes recibieron la alta epidemiologia siendo el 99% de los pacientes seguidos. El telemonitoreo fue realizado en 195,136 casos, además el número de pacientes que recibieron teleconsultas correspondientes al tamizaje inicial, psicología, nutrición, terapia física, o con trabajadoras sociales, fueron: 57,133; 7,894; 7,841; 8,231; 6,521; y 14,450 respectivamente.
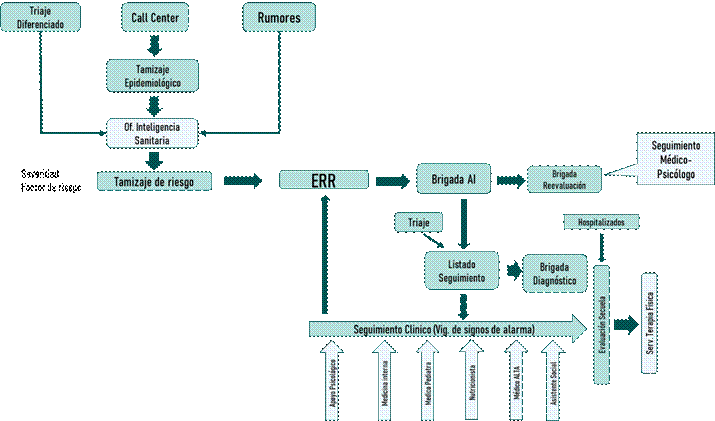
Figura 2 Flujograma de procedimientos realizados por los equipos de respuesta rápida y seguimiento clínico de la red Asistencial Lambayeque.
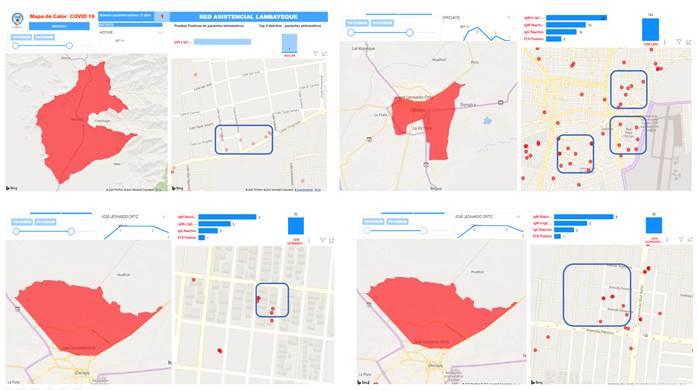
Brigada de rescate (topo), son los equipos a los que se les destinó sectores específicos en lo que buscaban, indagaban e identificaban los casos sintomáticos según el mapa de calor (http://saludenlineaperu.com/MAPA_DE_CALOR) o rumores en los sectores designados, que permitían detectar posibles brotes de COVID-19. Tras su localización, se acudía con las brigadas y se realizaba un mapeo del área, solicitando en cada uno de los hogares del área de tamizaje información de pacientes con sintomatología compatible con la COVID-19. De acuerdo a los resultados obtenidos, se establecieron mapas de calor que eran actualizados constantemente (Figura 3).
Desarrollo de Sala Situacional COVID 19 on-line
La información del sistema de vigilancia de COVID-19 fue elaborada de los documentos de la Oficina de Inteligencia Sanitaria, los formularios Power BI y la historia clínica electrónica de EsSalud, y para su visualización y actualización diaria se usó power Query, power pivot, power view. La sala situacional actual esta ubicada en: https://saludenlineaperu.com/salasituacional_ral
Soporte psicológico
Se reforzó las brigadas con psicólogos, quiénes tenían como función principal el acompañamiento al médico y/o biólogo que se encontraban focalizados en rutas en las diferentes partes de la región Lambayeque para realizar la atención psicológica oportuna y adecuada en cada uno de los pacientes y sus familias. De esta forma, el psicólogo cumplía la función de visitar el domicilio de los casos COVID-19 positivos, brindando atención personalizada que involucraba la concientización al paciente y sus familiares sobre los protocolos de cuidados a seguir en el marco de la COVID-19, finalmente ofrecía orientación psicológica con el objetivo de reducir o minimizar síntomas evitativos en el área emocional. Asimismo, cada psicólogo realiza la actividad de seguimiento de casos a través de la teleconsulta donde se comunica vía telefónica con el paciente en recuperación con tratamiento domiciliario o con el familiar responsable del paciente para seguir brindando el soporte emocional.
El soporte psicológico se implementó como una intervención necesaria, debido a que, en Lambayeque se presentó un elevado número de pacientes que se negaban a ser internados en hospitales a pesar de requerir hospitalización inmediata, solo 3 de cada 10 pacientes con indicación de hospitalización aceptaban ser hospitalizados, mientras que la cifra de pacientes que se rehusaban ascendía a 300 casos. La mayoría de estos pacientes señalaban tener miedo a morir en los hospitales24. Un estudio realizado a pacientes COVID-19 positivos de la Red Asistencial de Lambayeque de Essalud durante el 2020, evaluó las características psicológicas y emocionales de 2,027 participantes, obteniendo como resultado que el enojo e inquietud presentaron la mayor prevalencia (60.5%) independientemente de la frecuencia de presentación, mientras que la ansiedad fue el sentimiento más frecuente (1.4%)25.
Seroprevalencia en Lambayeque
En la región de Lambayeque, durante el mes de mayo del 2020, se registró el mayor número de defunciones debido a la COVID-19, superando las cifras alcanzadas en meses anteriores8; de esta manera, se evidenció que Lambayeque era una de las ciudades más afectadas en el Perú a causa de la pandemia. Con el objetivo de evaluar la extensión de la afectación de esta región, durante los meses de junio a julio del 2020 se llevó a cabo un estudio de seroprevalencia para SARS-CoV-2 con población de la región de Lambayeque. De las 2,010 unidades de estudio se obtuvo una seroprevalencia de 29,5% (IC 95% 27.6-31.5), siendo similar a la de las tres provincias: Lambayeque, Ferreñafe y Chiclayo (32.9, 22.5 y 29.2 respectivamente). Los hallazgos determinaron que la región de Lambayeque tenía la mayor seroprevalencia para SARS-CoV-2 a nivel mundial, superando a Delhi, India (23.48%)6.
Durante el mismo período (junio-julio) se realizó un estudio de seroprevalencia para SARS-CoV-2 en Lima, obteniendo un resultado de 20.8% (IC del 95%: 17.2-23.5) 26, cifra inferior a la obtenida en Lambayeque. Trascurridos 4 meses del inicio de la pandemia en Perú y un mes después de la ejecución de los estudios citados previamente, se realizó un estudio de seroprevalencia para SARS-CoV-2 en la ciudad de Iquitos y tras un mes de seguimiento se obtuvo una seroprevalencia ajustada del 66% (IC del 95%: 62-70) 27, esta cifra elevada en comparación a Lambayeque fue a consecuencia de la variación temporal, ya que al transcurrir un mayor tiempo la prevalencia de la enfermedad COVID-19 aumentó.
Implementación de la estrategia: “Luchando contra el Covid silencioso”
En la semana epidemiológica número 25 de la red Asistencial de Lambayeque se implementó la estrategia “Luchando contra el Covid silencioso” 28 para la detección temprana de COVID-19 en pacientes sin sintomatología, pero con hipoxemia silenciosa (saturación de oxígeno inferior a 94%). Se realizaron campañas en donde los agentes comunitarios, denominados promotores de salud, fueron capacitados para el uso del pulsioxímetro de pulso con el objetivo de captar posibles casos de COVID-19, se evaluó la saturación de oxígeno y frecuencia cardiaca.
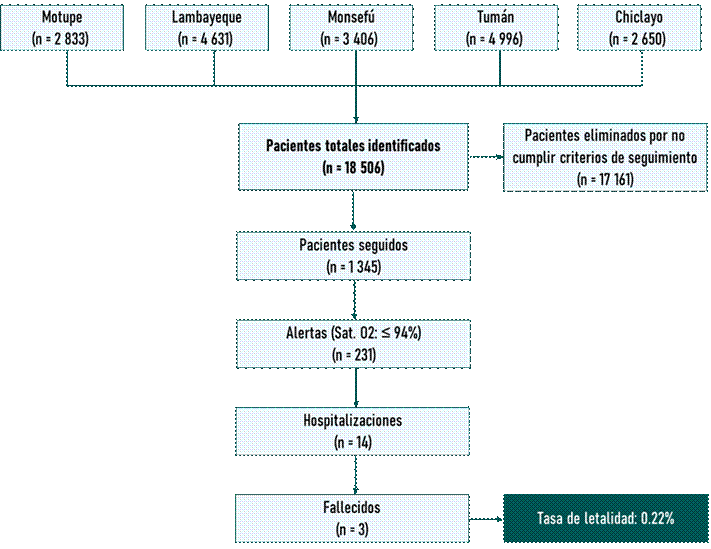
Este programa se desarrolló en 5 campañas en los distritos de Motupe, Lambayeque, Monsefú, Tumán y Chiclayo; se captó a un total de 18 506 pacientes, un porcentaje de pacientes que presentaban factores de riesgo y/o comorbilidades ingresaron a un grupo de monitoreo diario. De este grupo de pacientes se desprendió los casos catalogados como alarma, quienes presentaron saturación de oxígeno inferior a 94%, de acuerdo a su evolución clínica se les indicaba hospitalización o continuar con el monitoreo domiciliario. En julio del 2020, esta estrategia obtuvo el reconocimiento de la ministra de defensa del Perú, quién señaló que este plan, diseñado e implementado en la región de Lambayeque, era uno de los programas más interesantes realizados a nivel nacional, siendo un modelo replicable y con capacidad de adaptación para cada comunidad29.
Cumplimiento del protocolo de atención
Para verificar que los equipos de respuesta rápida y seguimiento clínico cumplían con los protocolos de atención establecidos durante la pandemia COVID-19, el personal de enfermería de la OIS aplicó un cuestionario a los pacientes mediante llamada telefónica, en donde se formulaban preguntas que evaluaban el cumplimiento del protocolo de atención por parte del personal de salud. Tras la evaluación de los resultados obtenidos durante julio a diciembre del 2020, se obtuvo que los equipos de respuesta rápida y seguimiento clínico sí cumplían con el protocolo de atención. Se evaluaron tres áreas: tamizaje inicial, evaluación clínica y telemonitoreo, obteniéndose cifras de cumplimiento superiores a 78%, 80% y 79% respectivamente. Adicionalmente, el 70% de los pacientes refirieron una elevada satisfacción del servicio brindado por los equipos de respuesta rápida y seguimiento clínico con puntuaciones superiores a 8 puntos en una escala de evaluación del 1 al 1030.
HALLAZGOS
Características de la población
Se atendieron 43 245 pacientes y 245 627 seguimientos diarios entre abril-diciembre 2020.
Tabla 2 Características de los pacientes COVID-19 de la Red Asistencial de Lambayeque confirmados durante los meses de abril-diciembre 2020
| Características | n=43 245 | % |
| Edad (años) | 46.72 (46) | ± 20.04 (32-62) |
| Sexo | ||
| Femenino | 25 125 | 58.1 |
| Masculino | 18 120 | 41.9 |
| Asintomáticos | 8 545 | 19.76 |
| Aislamiento | 4 065 | 9.4 |
| Hospitalización | 10 392 | 24.03 |
El porcentaje de pacientes Sars-CoV-2 fallecidos en su domicilio o en las primeras 24 horas de hospitalización de la Red Asistencial de Lambayeque, en la semana epidemiológica 15 presentó una elevada frecuencia de letalidad, en la que 1 de cada 3 pacientes moría. Sin embargo, tras la implementación de los equipos de respuesta rápida la frecuencia de pacientes fallecidos disminuyó significativamente durante las semanas siguientes, presentando un promedio de letalidad del 2% durante las semanas epidemiológicas 37 a 46, y las semanas posteriores no se presentaron defunciones (Gráfico 1).
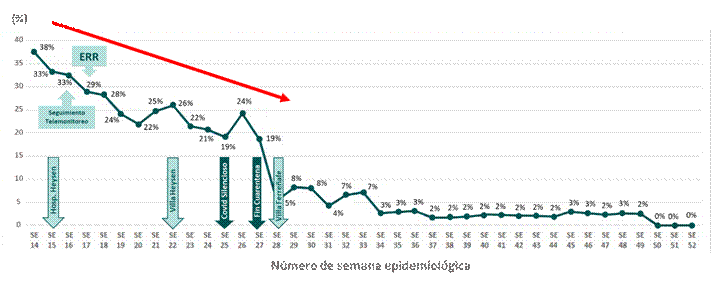
Gráfico 1 Pacientes Sars-CoV-2 fallecidos en su domicilio o en las primeras 24 horas de hospitalización de la Red Asistencial de Lambayeque durante los meses de abril-diciembre 2020
Se observó que en semanas previas a la implementación de los equipos de respuesta rápida más del 50% de pacientes Sars-CoV-2 referidos como moderados/severos tenían un desenlace fatal, mientras que 4 semanas después de la implementación de los equipos de respuesta rápida la mortalidad disminuyó al 10% y las semanas posteriores presentó frecuencias regulares entre el 10 a 35% con una tendencia a disminuir la frecuencia de letalidad (Gráfico 2).
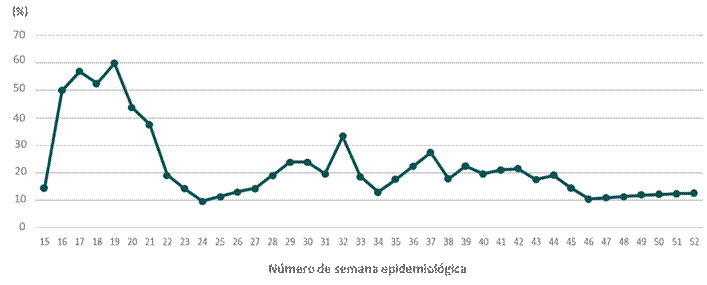
Gráfico 2 Frecuencia de pacientes Sars-CoV-2 de la Red Asistencial de Lambayeque referidos como moderados/severos que fallecieron durante los meses de abril-diciembre 2020.
En relación a la letalidad de pacientes Sars-CoV-2 según el seguimiento clínico, los pacientes que no tuvieron seguimiento presentaron una elevada frecuencia de letalidad con una frecuencia de 25 a 40%, mientras que los pacientes que recibieron seguimiento clínico presentaron una frecuencia de letalidad inferior al 25 a 20% (Gráfico 3).
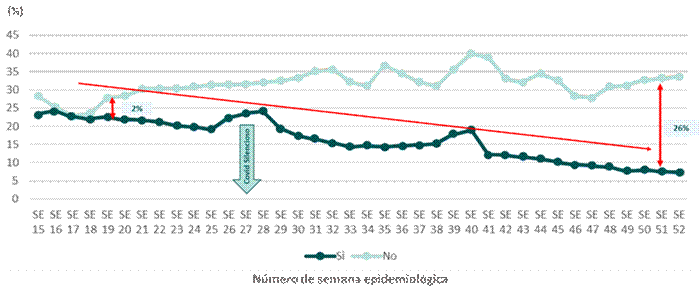
Gráfico 3 Mortalidad de pacientes Sars-CoV-2 según seguimiento clínico de la Red Asistencial de Lambayeque durante los meses de abril-diciembre 2020
Respecto al tiempo de enfermedad al momento del ingreso a hospitalización en pacientes SARS-CoV-2 según seguimiento clínico, en el mes de mayo se presentó un promedio de 10.8 días de tiempo de enfermedad al momento del ingreso a hospitalización, de una forma coincidente, semanas después tras la implementación de los equipos de respuesta rápida presentó una tendencia a disminuir el promedio de tiempo hasta alcanzar valores de 5.4 días en el mes de diciembre (Gráfico 4).
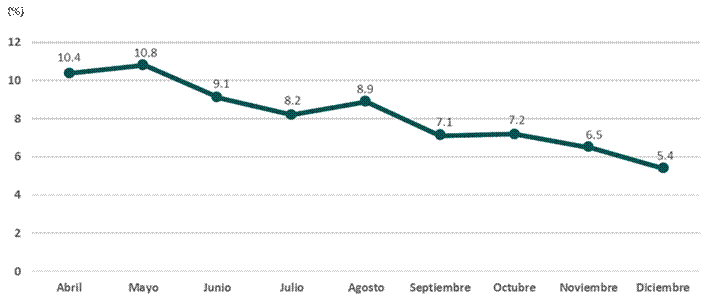
Grafico 4 Tiempo de enfermedad al momento del ingreso a hospitalización en pacientes Sars-CoV-2 según seguimiento clínico de la Red Asistencial de Lambayeque durante los meses de abril-diciembre 2020
En relación a la estrategia, “Luchando contra el Covid silencioso”, se captó a un total de 18 506 pacientes,1 345 casos ingresaron a un monitoreo diario por tener comorbilidades o factores de riesgo, se presentaron 231 alarmas y 14 de ellos ingresaron a hospitalización donde solo 3 pacientes fallecieron, presentándose una letalidad del 0.22% (Figura 5).
Lecciones aprendidas
La detección temprana de casos redujo la mortalidad y tiempo de hospitalización.
El seguimiento de casos considerando espacio y tiempo utilizando herramientas informáticas disponible a tiempo real permite tomar acciones oportunas para el control de brotes.
El uso eficiente del personal de salud para vigilancia epidemiológica e intervención epidemiológica.
CONCLUSIONES
La implementación de los ERR y SC, se realizó con modificaciones en su estructura y funcionamiento en concordancia con las estrategias implementadas, mostrando un impacto no sólo el uso eficiente de los recursos disponibles en momento que el personal de salud era escaso, además de implementación de los ERR y SC muestra un impacto en la reducción de la letalidad de casos covid-19 durante el 2020.