Sr. editor:
Reportamos el caso de una lactante de dos meses, con peso y talla adecuados; que acude al hospital por un cuadro de cuatro días de evolución caracterizado por vómitos, fiebre y deposiciones líquidas. Ingresa con un cuadro de deshidratación severa, la cual se corrige en el transcurso de su estancia, e inició cobertura antibiótica parenteral por la sospecha de gastroenteritis bacteriana.
Durante su hospitalización mejora la ingesta oral y disminuye el flujo de heces. Al tercer día de hospitalización reportan hipoactividad, y signos de hipoperfusión. Evaluada por pediatra de guardia, observa cuadro de apnea, siendo llevada al área de Trauma Shock donde la paciente presenta parada cardiorrespiratoria con ritmo de asistolia.
Se inicia reanimación cardiopulmonar avanzada: se realiza intubación endotraqueal. Se administra reto de fluido con cloruro de sodio al 0.9% 20 ml/Kg, 0.1 ml/Kg de adrenalina 1/10000, y una dosis de bicarbonato de sodio 1 mEq/kg; lográndose el retorno de la circulación espontánea. Paciente presenta bradiarritmia, con complejos QRS anchos y signos de hipoperfusión marcada; requiriendo dosis adicionales de adrenalina, atropina (0.02 mg/Kg) y bicarbonato de sodio. Se decide colocar catéter venoso central en vena yugular interna derecha con guía ecográfica; tomándose muestras de laboratorio por este acceso.
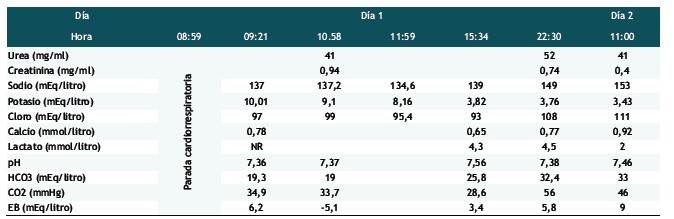
Laboratorio reporta potasio sérico de 10,01 mEq/litro; con lo que se indica manejo de hiperpotasemia con bicarbonato de sodio, gluconato de calcio 100 mg/kg y furosemida 5 mg/kg. En el servicio de Emergencia se inicia apoyo inotrópico y vasopresor con adrenalina 0.3 ug/Kg/min y dobutamina 15 ug/Kg/min.
Pasa a la Unidad de Cuidados Intensivos (UCI), donde se obtiene un nuevo de control de potasio: 9,1 mEq/litro y 8,16 mEq/litro (Tabla 1). Se administra nueva dosis de bicarbonato (tercera dosis) y gluconato de calcio (segunda dosis); con lo que se observa en el monitor el cambio de bradiarritmia de complejos anchos a ritmo sinusal. En las horas siguientes cursa con taquicardia sinusal (190-200/minuto), secundaria a depleción de volumen por cuadro de poliuria (15 ml/Kg/hora); siendo compensada con aporte de fluido y hemoderivados: plasma fresco congelado 10 ml/Kg y paquete globular 15 ml/Kg. Los siguientes controles de potasio fueron 3,82 mEq/litro y 3,76 mEq/litro; lográndose estabilidad hemodinámica y retiro de la infusión de adrenalina.
El tratamiento de la hiperpotasemia depende del nivel de potasio plasmático y el estado de irritabilidad neuromuscular. Si el potasio es inferior a 6,5 mEq/litro sin cambios en el electrocardiograma (ECG), suspender el potasio exógeno y los fármacos que disminuyen su excreción con un estrecho seguimiento de los niveles de potasio puede ser todo lo que se necesite. Si la concentración de potasio es superior a 6,5 mEq/litro con cambios de ECG asociados; el tratamiento inicial considera estabilizar el potencial eléctrico de la membrana celular y reducir de forma aguda el potasio plasmático mediante la redistribución 1
El potencial eléctrico se estabiliza mediante la administración de gluconato de calcio al 10%, 100 mg/Kg durante 2 a 3 minutos. Esta dosis se puede repetir a los 5 minutos si persisten las anomalías del ECG y para preservar la función cardíaca mientras se consideran medidas adicionales. La infusión puede detenerse si el ECG se ha normalizado o si el calcio parece precipitar el deterioro del ECG, lo que sugiere un escenario clínico más complejo que la simple hiperpotasemia 1,2,3. En el reporte que presentamos la primera dosis de calcio se administró luego del retorno a la circulación espontánea, al constatarse la hiperpotasemia severa y el trastorno del ritmo cardíaco (bradiarritmia con complejos QRS anchos).
En ausencia de insuficiencia renal, los diuréticos de asa (furosemida) o tiazídicos son útiles para aumentar la excreción renal y, por lo tanto, deben considerarse al principio del tratamiento (1,4). En el caso de nuestra paciente, se administró dosis única de furosemida (5 mg/kg) durante su estancia en el servicio de Emergencia; cursando luego con poliuria durante las primeras horas de estancia en la UCI.
El bicarbonato de sodio (1 a 2 mEq/Kg) ha sido parte del tratamiento clásico de la hiperpotasemia. Su beneficio, sin embargo, es más difícil de predecir y de inicio más lento que el de las medidas mencionadas anteriormente; por lo tanto, no se recomienda como monoterapia 1,3. Nuestra paciente recibió la primera dosis durante el procedimiento de reanimación avanzada, para luego continuarse como terapia coadyuvante.
En el paciente con función renal gravemente comprometida, estas medidas generalmente permiten la estabilización del potasio durante el tiempo suficiente para iniciar la diálisis. Aunque la hemodiálisis es mucho más eficaz para la eliminación de potasio que la diálisis peritoneal, esta última puede instituirse más rápidamente en muchos centros, particularmente en el lactante pequeño. 3,4 Debido al manejo oportuno e invasivo de la paciente descrita, no fue necesario instaurar esta medida.