Señor editor
El inicio de la pandemia provocada por la COVID-19 tuvo sus orígenes a finales del 2019, en la ciudad de Wuhan, China, en donde se reportaron casos de neumonía atípica. A pesar de los esfuerzos por contenerla, dada su transmisibilidad aérea, el mal se extendió a todos los países del mundo en un corto tiempo. Al 21 de diciembre del 2021 provocó más de 277 millones de infecciones y más de cinco millones de muertes. Un estudio peruano encontró, en la ciudad de Lima, una seroprevalencia del SARS-CoV-2 del 20.8% y una prevalencia del 25.2%, cifras de las más altas en la región de las américas1. Los países en el mundo siguen con proyecciones inciertas en el comportamiento de la pandemia.
Uno de los principales retos que tuvo la comunidad médica mundial fue implementar, rápidamente, estrategias terapéuticas efectivas para los casos moderados y graves hospitalizados, los mismos que ocupaban las unidades de cuidados intensivos. Entre estas estrategias estuvo el uso de corticoides como la dexametasona, anticoagulantes, plasma convalesciente, entre otros. La comprensión de las estrategias de evasión inmunitaria del SARS-CoV2 y la consiguiente respuesta inmunitaria masiva retardada, permitió tener tratamientos específicos, tanto para el virus como para la fase de la enfermedad.
Algunos de los medicamentos propuestos fueron los agentes antivirales e inmunomoduladores2. Siguen apareciendo algunas propuestas de tratamiento con muy poca evidencia. El mundo ya cuenta con vacunas, una manera eficaz de frenar el avance de la pandemia. Sin embargo, existen limitaciones para su uso generalizado debido a restricciones y desigualdades en su distribución en muchos países, así como a movimientos antivacunas en muchos lugares que impiden un control adecuado de la pandemia.
El tratamiento para la COVID-19 representa un área de investigación muy dinámica. Se han planteado medidas terapéuticas basadas en células madre mesenquimales (CMM) para el tratamiento de la infección por COVID-19 grave3. Se ha demostrado que las CMM poseen una potente función inmunomoduladora integral. El cordón umbilical humano es una fuente prometedora de CMM; tiene ventajas que incluyen una baja inmunogenicidad, un procedimiento de cosecha no invasivo, una fácil expansión in vitro y un acceso ético en comparación con las células madre de otras fuentes4. Las CMM de cordón umbilical promueven la reparación de los tejidos y modulan las respuestas inmunitarias y las propiedades anticancerígenas.
Las CMM han sido utilizadas en el tratamiento del cáncer y constituyen agentes autólogos atractivos. Esta experiencia ha permitido plantear su uso en el tratamiento de la enfermedad COVID-19. Algunos estudios traslacionales y clínicos han investigado el potencial de las CMM de cordón umbilical para el tratamiento de la COVID-19, con resultados prometedores, aunque con tamaños de muestra limitados5,6. Por tal motivo, nos planteamos evaluar el efecto del trasplante de CMM sobre la mortalidad en pacientes con COVID-19 grave, a través de datos preliminares de síntesis cuantitativa de la evidencia.
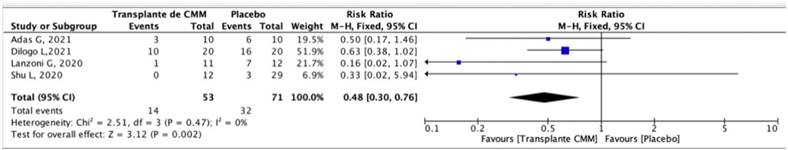
Se realizó una búsqueda electrónica en PubMed y Web of Science. Para ello utilizamos los siguientes descriptores médicos “Mesenchymal Stem Cell Transplantation”, “COVID-19” y “randomized clinical trial”, considerando solo idioma inglés y sin restricciones de fecha. Posteriormente se hizo una evaluación del título, el resumen y el texto completo de todos los documentos identificados de acuerdo con los criterios de búsqueda. Fueron 59 artículos. En ellos se identificaron diez que eran ensayos clínicos; sin embargo, fueron excluidos seis debido a que los desenlaces eran diferentes entre ellos y solo en cuatro se medía la mortalidad, por lo que fueron considerados en nuestro meta-análisis6-9 (Figura 1). El desenlace fue la muerte. La intervención fue el trasplante de células madre mesenquimales y placebo en pacientes con Covid-19 grave. No se encontró otras variables de comparación dado que los artículos medían biomarcadores inflamatorios, reacciones adversas, tiempo de intubación y, estas, no se encontraban como medidas en, al menos, dos artículos.
El metanálisis permitió calcular la razón de riesgos o riesgos relativos (RR) con su intervalo de confianza relativo del 95% (IC del 95%), utilizando el software RevMan versión 5.4. La variable muerte fue la variable desenlace y se introdujo como variable dicotómica. Dado que la heterogeneidad (estadística I2) 0%, se utilizó el modelo de efectos fijos.
Los resultados de este conciso metaanálisis de la literatura, sugiere que la administración de trasplante de células madre mesenquimales puede desempeñar un rol en el tratamiento de pacientes con COVID-19 grave, específicamente en la reducción de la mortalidad. Esta evidencia tiene una explicación plausible en base a sus diversos mecanismos de acción, incluyendo el efecto inmunomodulador antiviral, su capacidad para mejorar la función pulmonar. También en pacientes con síndrome de dificultad respiratoria aguda (SDRA) en fase terminal, tienen un efecto en la supresión de la tormenta de citoquinas y ayudan a regular el sistema inmunitario10.
Esta observación abre la posibilidad de realizar futuros estudios en el campo de la COVID-19, el SDRA, los estados hiperinflamatorios, las respuestas inmunitarias hiperactivas y la autoinmunidad, incluso en enfermedades cuyo foco sea el tejido pulmonar como el SDRA secundario a traumas, infecciones bacterianas, entre otras.
Por lo expuesto, consideramos que se requieren más ensayos clínicos aleatorizados adicionales con muestras mayores que evalúen varios desenlaces y similitudes entre ellos para verificar su eficacia en revertir la gravedad, aunque, en el desenlace mayor de mortalidad,se observa una reducción del 52%, RR:0,48 IC 95% [0,30-0,76].