Introducción
El nuevo SARS-CoV-2 ha afectado de manera desproporcionada y muy grave a los adultos mayores1. Como consecuencia del grave problema de salud pública global, el Perú implementó a inicios de marzo de 2020 estrictas medidas para hacer frente al COVID-19, una de ellas fue el distanciamiento social. Conocer la gravedad de la enfermedad es un valioso indicador, información relevante para la toma de decisiones, en especial aquellas que tienen relación con la duración de las intervenciones sanitarias2,3.
Estudios sugieren que la letalidad en adultos mayores es atribuible a características propias del proceso de envejecimiento; la infección en el adulto mayor puede presentarse de manera atípica y la gravedad se asocia con la fragilidad y enfermedades cardio metabólicas, respiratorias y diabetes. La expresión del gen ACE2, que codifica el receptor SARS-CoV-2, se ha relacionado con firmas inmunes específicas en hombres adultos mayores, la expresión del gen está relacionada con la edad4,5. El envejecimiento natural parece ser un factor de riesgo de infección por SARS-Cov26. Investigaciones recientes han demostrado, bajo el análisis cronológico de casos en adultos mayores, letalidad de hasta 11% para hombres y 6,5% en mujeres, para la población adulta mayor global la letalidad seria 9,1%; en cuanto a la edad, la letalidad es mayor en personas de 80 a más años7,8.
El principal síntoma es la fiebre, sin embargo, la tos y la dificultad para respirar pueden presentarse como una disminución de la función, como reducida movilidad o caídas, o confundirse con una exacerbación de la insuficiencia cardíaca o la EPOC, la evaluación clínica es muy importante9. Los síntomas pueden pasar desapercibidos en personas con deterioro cognitivo o que tienen tos crónica10.
En el Perú, las personas mayores de 60 años son en número superior a los 3.5 millones, bajo la actual coyuntura es considerada población en alto riesgo7. Identificar las características del individuo que incrementan el riesgo de letalidad es de gran importancia para la formulación e implementación de estrategias preventivas.
El objetivo del estudio fue determinar las variables asociadas a la mortalidad por COVID 19 en población adulta mayor atendida en el Hospital Emergencia Ate Vitarte.
El estudio
Estudio observacional retrospectivo, se analizaron los datos del Hospital Emergencia Ate Vitarte (HEAV) nivel II-E, producto de la atención médica realizada a los pacientes, de 60 a más años, que acudieron al establecimiento de salud entre los meses de marzo y julio del 2020; la totalidad de pacientes tenían diagnóstico clínico y de laboratorio para COVID 19, todos los casos se encuentran registrados en el Instituto Nacional de Salud del Perú. Se incluyó en el estudio 521 adultos mayores, fueron incluidos pacientes que contaban con la totalidad de variables registradas en la historia clínica electrónica, se excluyeron pacientes con inconsistencias en la información registrada, fallecieron en las primeras 24 horas o ingresaron en condición de cadáver.
Se incluyó las variables periodo de atención, edad, sexo, prioridad de atención11, procedencia, comorbilidades, estancia hospitalaria, frecuencia respiratoria, frecuencia cardiaca, saturación de oxígeno, temperatura y signos/síntomas, las 5 últimas fueron tomadas del registro de ingreso al HEAV, no son variables de seguimiento durante la estancia. Las comorbilidades evaluadas fueron diabetes, hipertensión arterial, asma y tuberculosis; fuente de información anamnesis registrada en historia clínica del paciente.
El análisis de las variables cualitativas fue realizado utilizando la prueba chi cuadrado de Pearson o prueba exacta de Fisher, los datos se estratificaron según la condición de fallecido o no; en las variables cuantitativas se determinó el intervalo de confianza y se comparó medias utilizando la prueba T de Student para muestras no emparejadas. Se consideró como umbral de significación estadística un valor de p <0,05. Todos los análisis se realizaron utilizando el SPSS v 27.
La investigación fue aprobada por la Dirección General del Hospital Emergencia Ate Vitarte y aprobada por el comité institucional de ética de la Universidad de San Martin de Porres - comité acreditado por el Instituto Nacional de Salud del Perú.
Hallazgos
El Hospital Emergencia Ate Vitarte inicia atención a pacientes con diagnóstico de COVID 19 en la última semana del mes de marzo 2020; del total de pacientes adultos mayores atendidos, 521 cumplieron los criterios de selección para su inclusión en la investigación.
La edad de la población que no venció la enfermedad (70,1 ± 7,5 años) fue superior a los pacientes que fueron dados de alta (p=0,003); se registró mayor frecuencia de fallecidos versus altas en los meses de mayo, junio y julio - media del 58.1% (Figura 1), en el sexo masculino se observó mayor frecuencia en fallecidos (71,0%), no se evidenció significancia estadística en el sexo como variable asociada a la mortalidad (p=0,258). Del total de pacientes que fallecen, el 96,9% ingresó al establecimiento de salud en prioridad I o II (p<0,001); el HEAV es un hospital de referencia nacional, el 4,2% de los pacientes que murieron fueron referidos del interior del país (Tabla 1).
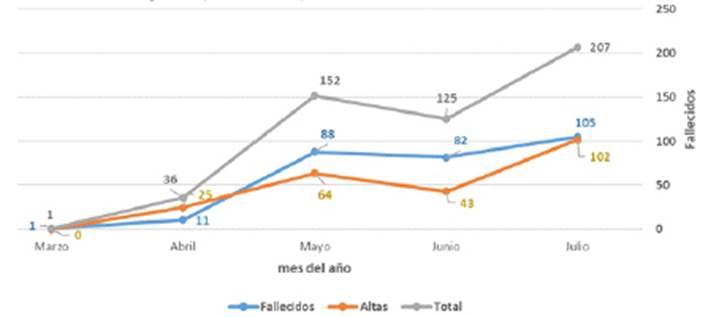
Figure 1 Número de fallecimientos y altas, adultos mayores Hospital Emergencia Ate Vitarte, marzo-julio 2020.
Se evidenció diferencias estadísticamente significativas en los signos clínicos (p<0,05) entre los pacientes que fallecieron y los que no; mayor frecuencia cardiaca (103,7 ± 18,1 lat./min), mayor frecuencia respiratoria (29,4 ± 6,4 resp./min) y menor saturación de oxígeno (75,1% ± 14,35) en los decesos. No se evidencia diferencias en la temperatura corporal al ingreso al hospital; la estancia hospitalaria fue mayor en los pacientes que sobrevivieron a la enfermedad (12,8 días ± 25,1). La tos (65,1%), fiebre (35,5%), cefalea (22,5%) y odinofagia (13,6%) se presentaron como síntomas más frecuentes; la odinofagia se asocia a la mortalidad (p=0,045) (Tabla 2).
Tabla 1 Perfil del paciente adulto mayor según mortalidad. Hospital Emergencia Ate Vitarte, marzo-julio 2020.
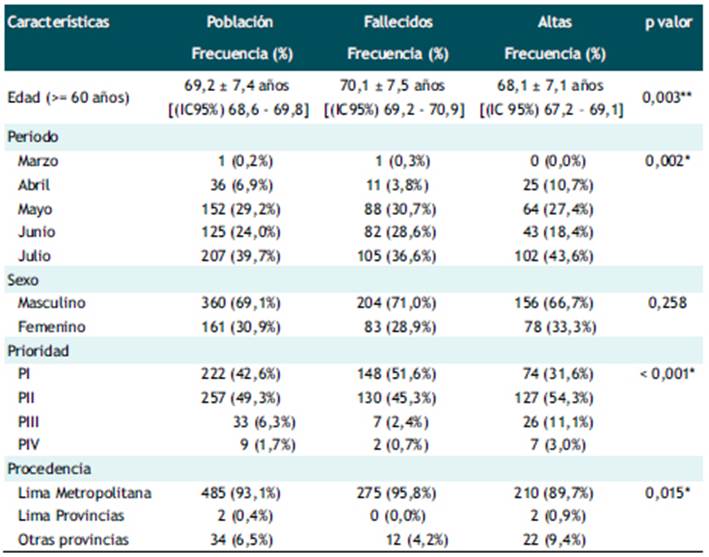
*Chi cuadrado de Pearson/Prueba exacta de Fisher
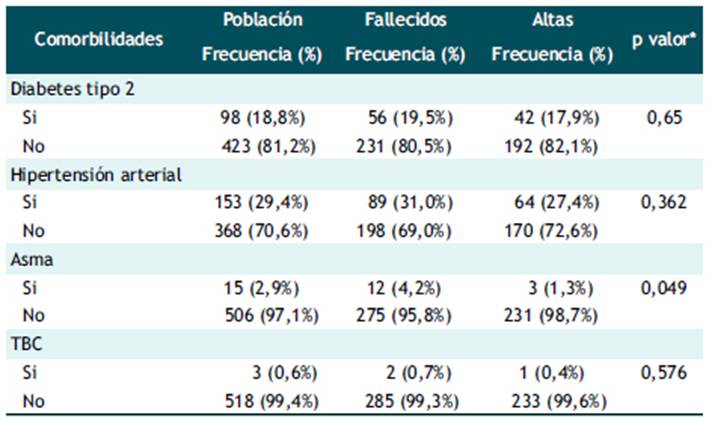
La investigación solo incluyó las comorbilidades que se encontraban en los registros de los pacientes, diabetes mellitus (18.8%), hipertensión arterial (29.4%), asma (2.9%) y tuberculosis (0.6%); todas las comorbilidades fueron más frecuentes en los fallecidos. El asma, como comorbilidad, se asoció a la mortalidad por COVID-19 (Tabla 3).
Tabla 2 Características clínicas del paciente adulto mayor y mortalidad. Hospital Emergencia Ate Vitarte, marzo-julio 2020.
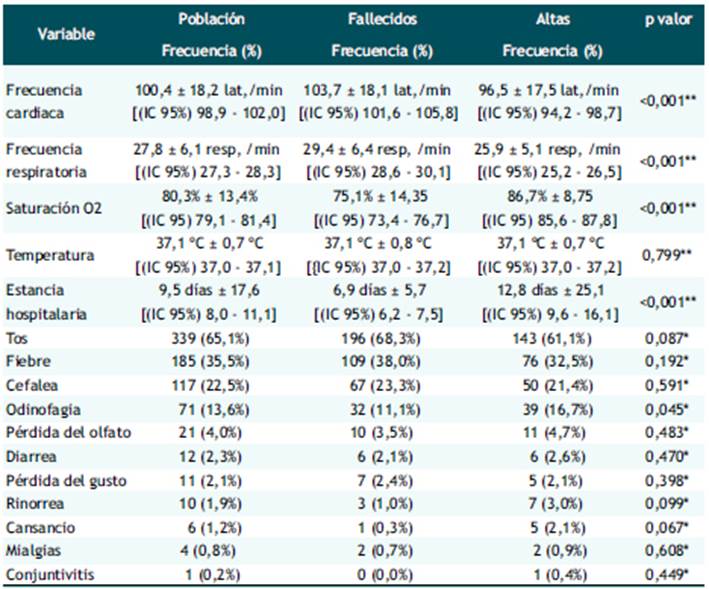
*Chi cuadrado de pearson / Prueba exacta de Fisher
**Prueba T student muestras no emparejadas
Discusión
La pandemia ha afectado desproporcionalmente a las Personas Adultas Mayores en relación con los adultos y jóvenes; estos hallazgos coinciden con los reportes mundiales, entre marzo y mayo del 2020 los mayores de 70 años fueron los más afectados por la COVID-19. El riesgo de letalidad bruta fue tan alto como 64,3% (95% CrI: 60,9- 67,8%) para hombres mayores de 80 años, 58 veces más alta que nuestras estimaciones para hombres de 0 a 9 años12-15.
Para describir la mortalidad entre adultos mayores en la primera ola de COVID-19 en Colombia y México se hizo un análisis de 1 779 877 individuos; el 58,2% fueron de México, con mayor frecuencia de hombres para ambos países, de ellos el 11,7% eran adultos mayores. Los adultos mayores tuvieron una mayor fuerza de asociación con la mortalidad, incluso cuando se ajusta por sexo. Para Colombia, la razón de riesgo fue 18,18 (IC 95% 17,68; 18,69; p <0,001) y para México 6,26 (IC 95%: 6,18; 6,34). Los hombres tenían un índice de riesgo más alto en ambos grupos8-10.
Estudios en Asia y Norteamérica reportan asociación de la mortalidad con algunas características del individuo, en pacientes COVID-19, entre ellas el sexo, la edad, diabetes y enfermedades cardiovasculares; la mortalidad seria mayor en personas de sexo masculino que superan los 60 años, diabetes y/o hipertensión16-23. No todos los estudios coinciden, en la presente investigación, si bien es cierto, la presencia de diabetes e hipertensión fue más frecuente en los fallecidos, no se evidenció su asociación con la muerte del paciente.
Los resultados de la presente investigación, en una muestra importante de pacientes con COVID-19, es la primera investigación desarrollada en el Hospital Emergencia Ate Vitarte en población adulta mayor, creemos que los resultados son de importancia para un mejor conocimiento del cuadro clínico en este grupo poblacional.
Durante la pandemia se han puesto en discusión los protocolos de triaje, se hace énfasis en la asignación de recursos de forma justa y transparente, nadie debe ser excluido del acceso a la atención sanitaria, especial preocupación en la Unidades de Cuidados Intensivos (UCI) donde el número de camas es insuficiente12-14. Los protocolos de clasificación deben garantizar y maximizar la supervivencia, sin distinción, de todas las personas; la preocupación reside en la maximización de los servicios, la exclusión de los "demasiado sanos" y de los "demasiado enfermos"15. Se ha recomendado que unos de los criterios fundamentales para optimizar la eficiencia en el cuidado de las personas mayores con COVID-19 es la fragilidad16.
Los triajes no son efectivos sino se evalúa la supervivencia y la duración de la estancia hospitalaria17. Para los adultos mayores de este estudio, la tasa de letalidad fue superior al 60, 0 % en el periodo de estudio (mortalidad intrahospitalaria). Es necesario mencionar que una limitación del estudio es el número de variables recogidas en la anamnesis, pueden haberse excluido variables pronosticas potencialmente importantes, por ejemplo, otras comorbilidades. La presencia de fragilidad se ha descrito como uno de los principales factores pronósticos de mortalidad por COVID-19 en personas mayores, sin embargo, esta variable no se encontró en los datos y ni se tomó en cuenta para el triaje ni las adecuaciones de cuidado durante la hospitalización. Por otro lado, tenemos también asociada a la existencia de error tipo-II debido a que la significancia estadística entre algunas variables estaría relacionado el tamaño limitado de la muestra18-21.
En lo que respecta a las características clínicas, investigaciones han definido su similitud con aquella que se presenta en otros SARS CoV, principalmente tos y fiebre 22. La ausencia de fiebre, en el 64,5% de los adultos mayores atendidos en el HEAV, puede crear confusión diagnóstica, recordemos que la variable fiebre fue recogida de la información brindada por el paciente o el familiar que lo lleva al establecimiento de salud, información previa al internamiento; situación similar con la ausencia de tos (34, 9 %). La literatura científica (23, 24) asocia las manifestaciones gastrointestinales (diarreas) con la enfermedad por SARS CoV-2, en los adultos mayores de este estudio, la diarrea es un síntoma poco frecuente (2,3%), este resultado debe ser tomado con cuidado, muchas veces el paciente o familiar no refiere el síntoma por no considerarlo importante. La eliminación y transmisión del virus por las heces está en estudio y puede extenderse hasta 3 meses después de la infección25-28. Los resultados determinaron la odinofagia como única variable, síntoma, asociados a la mortalidad (p=0,049).
No se cuentan con investigaciones, en el Perú, que evalúen la relación entre mortalidad por COVID-19 y la falta de soporte social, económico y estado laboral de los adultos mayores. Si bien la presencia de multimorbilidad y ciertas enfermedades se ha reportado asociadas mortalidad, se debe recordar es la fragilidad previa y la que se produce agudamente durante la infección, la que va a determinar el pronóstico de vida y calidad de envejecimiento de los que sobreviven. Los sistemas de salud, más que centrar el manejo en la enfermedad (en este caso el COVID-19) deben centrar sus intervenciones en la persona, esto significa valorar y optimizar las capacidades y la habilidad funcional.
La prioridad de atención I, al igual que la edad 70,1 ± 7,5 años, elevada frecuencia cardiaca/respiratoria y la baja saturación se evidencian como factor de riesgo para mortalidad, también se determinó que la menor estancia - asociada a la gravedad de ingreso - fue más frecuente en los que adultos mayores que fallecieron.