Introducción
El carcinoma paratiroideo (CP) es una enfermedad con una incidencia extremadamente baja, que se presenta en menos del 1 % de los pacientes diagnosticados de hiperparatiroidismo primario (HPTP)1. Según los datos del programa de Vigilancia Nacional, Epidemiología y Resultados Finales (SEER) de EE.UU., la incidencia de esta patología es de 0,4 a 0,6 por millón de habitantes2, y ninguna institución mundial ha informado series de casos con más de 50 pacientes3. Su etiología aún se desconoce. Debido a los informes de la presencia de carcinoma, adenoma e hiperplasia simultáneamente en la misma glándula paratiroidea4, se ha planteado la hipótesis de que tanto el adenoma como la hiperplasia de paratiroides pueden progresar a carcinoma. Sin embargo, estas conclusiones no son claras porque la baja incidencia de esta patología no permite una extrapolación adecuada5.
Reporte del caso
Varón de 29 años de edad, sometido a hemodiálisis (HD) por aproximadamente 13 años por enfermedad renal crónica terminal (ERCT) secundaria a una glomerulonefritis mesangial con síndrome nefrótico sin respuesta a inmunosupresores, además es portador de Hepatitis viral B e hipertensión arterial. Presentó fractura patológica intertrocantérica de fémur izquierdo 1 año antes de su ingreso que requirió manejo quirúrgico. En sus controles periódicos en el servicio de nefrología se objetivó niveles de parathormona intacta (PTHi) > 2000 pg/dL desde hace 8 años, recibiendo carbonato de calcio (hasta 6 gramos diarios), calcitriol 1 mg EV intradiálisis y posteriormente sevelamer (2,4 gramos diarios); por niveles persistentemente elevados de PTHi y de fósforo sérico (de hasta 9,14 mg/dL; valor normal: 2.4-5.1); dos años antes de su ingreso suspendieron uso de calcitriol al desarrollar hipercalcemia; a pesar de no tomar calcitriol persistió con hipercalcemia (calcio sérico corregido: 11-12 mg/dL; valor normal: 8.7-10.4).: La determinación de la concentración de 25 OH-Vitamina D3 y FGF-23 no se realizaron en nuestra institución.
Se realizó ultrasonografía de cuello que informó presencia de nódulo homogéneo de 8x5 mm con vascularización periférica en polo inferior de lóbulo tiroideo derecho, y nódulo con calcificaciones gruesas en borde del polo inferior de lóbulo tiroideo izquierdo, además de nódulo de 14,9x8,6mm posterior a polo superior de lóbulo superior izquierdo, con bordes parcialmente calcificados, que corresponderían a glándulas paratiroideas. No se realizó biopsia aspiración con aguja fina (BAAF). La gammagrafía con tecnecio-99m Sesta- MIBI mostró focos de retención del radiotrazador en relación al polo superior del lóbulo tiroideo izquierdo y región postero-inferior del istmo tiroideo (Figura 1).
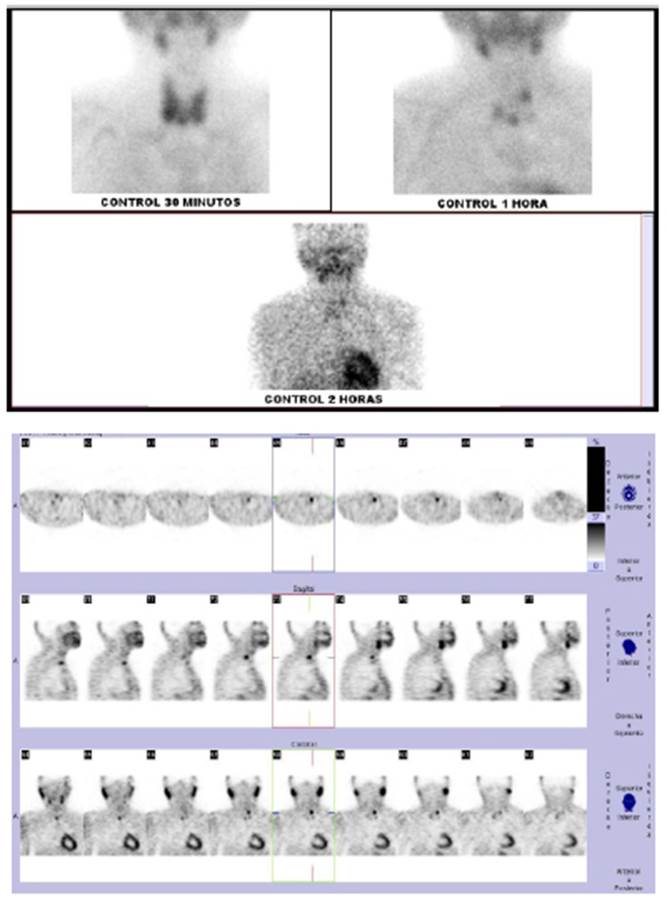
Figura 1 Gammagrafía de Paratiroides. Las imágenes planares y el estudio SPECT muestra focos de captación en relación al polo superior del lóbulo tiroideo izquierdo y región postero-inferior del istmo tiroideo.
La gammagrafía ósea mostró múltiples focos hipercaptantes en cráneo, tórax, columna, pelvis y extremidades en relación a patología metabólica de fondo. (Figura 2). La densitometría mineral ósea reportó Z-score de -2.1 en cadera; -2.4 en columna vertebral lumbar y -3.1 en tercio distal de radio.
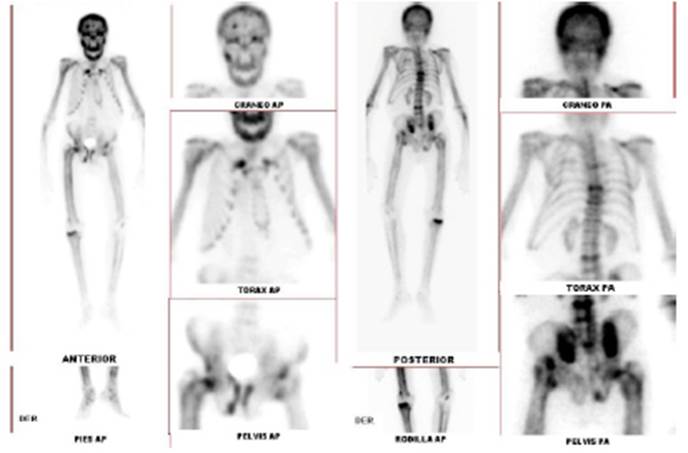
Figura 2 Gammagrafía ósea. En las imágenes planares se aprecian áreas de hipercaptación a nivel de cráneo (frontoparietal, supraciliar malar derecha, maxilares); tórax (arcos costales bilaterales); extremidades: ambos húmeros en forma difusa, y en ambos fémures, a predominio de cabeza femoral derecha; columna: múltiples focos dorsales, lumbares y sacros, con mayor intensidad a nivel de D6, D9, D10, L3 y L4; pelvis: acetábulos, pubis, ramas iliopúbicas e isquiopúbicas; incidentalmente se aprecia escoliosis marcada con convexidad a la derecha.
La evaluación por el servicio de endocrinología determinó la presencia de hiperparatiroidismo terciario (HPTT) e indicó la realización de paratiroidectomía subtotal, siendo sometido a exploración cervical con paratiroidectomía total con auto- injerto de la mitad de la glándula paratiroidea inferior derecha a nivel del músculo esternocleidomastoideo ipsilateral, el cirujano de cabeza y cuello reportó que las 4 glándulas eran de mayor volumen y poco adheridas siendo extirpadas en su totalidad.
El estudio patológico macroscópico reportó cuatro glándulas paratiroideas duras a la palpación, con calcificaciones macroscópicas, siendo las cuatro glándulas nodulares, pardo grisáceas (derechas) o parduscas (izquierdas), de bordes lisos, con áreas congestivas (superior derecha: 3,3x1,5x1 cm3; inferior derecha: 1,6x1,5x1 cm3; superior izquierda: 2x1x0,7 cm3; inferior izquierda: 2,5x2,1x1,3 cm3). Al corte, se observa en glándula paratiroidea superior izquierda, un nódulo de 1,1x1 cm, que a la microscopía fue informada como parcialmente encapsulada, presenta marcada fibrosis y calcificación distrófica, con evidencia histológica de embolia tumoral linfática y vascular, con estudios de endotelina positivo en la inmunohistoquímica; los bordes quirúrgicos estaban libres (Figura 3); el resto de las glándulas con signos de hiperplasia seudonodular.
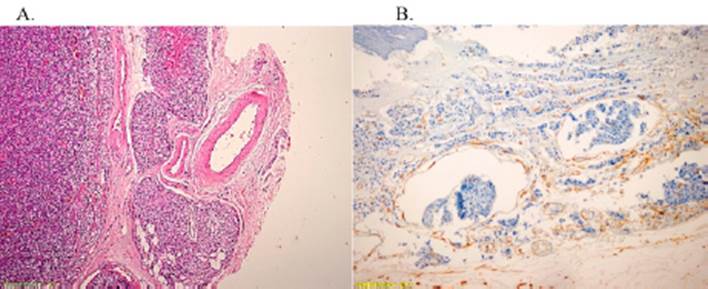
Figura 3 A (H&E, ×20): tumoración paratiroidea parcialmente encapsulada, con zonas de fibrosis y calcificación distrófica. B (Endotelina, ×20): Evidencia histológica de embolia tumoral vascular.
En el posoperatorio (PO) inmediato presentó con parestesias de manos y cara, siendo la concentración sanguínea de calcio corregido: 6,84 mg/dL, fósforo: 2,9 mg/dL y magnesio: 2,37 mg/dL con lo que se hizo el diagnóstico de síndrome de hueso hambriento para lo que se indicó suplementos de calcio, calcitriol y dieta libre en fósforo. En el PO7 mostró PTHi: 244 pg/mL, Osteocalcina: 23,8 ng/mL; Fosfatasa Alcalina: 551 U/L. A la actualidad recibe carbonato de calcio y calcitriol VO. En el seguimiento, la ecografía cervical y el PET-CT con 18-FDG no mostraron imágenes compatibles con metástasis.
Discusión
El HPTT, nombrado y descrito fisiopatológicamente desde 19636, es un estado de excreción secreción y autónoma de PTH, debido a un estado prolongado de HPT secundario (HPTS). Se define clásicamente como un HPT persistente tras un trasplante renal exitoso, aunque también se describen casos de hipercalcemia de novo en el contexto de un HPTS crónico7.
Generalmente, el estudio patológico de las paratiroides de los pacientes con HPTS informa hiperplasia paratiroidea marcada de las cuatro glándulas8. El paciente presentado fue sometido a paratiroidectomía subtotal con autoinjerto por HPTT. Los hallazgos histológicos posteriores revelaron la presencia de un CP en la glándula más grande con hiperplasia seudonodular de las demás glándulas paratiroides.
Este caso de CP se presenta en el contexto de un HPTT en un paciente joven sometido a HD por más de 13 años. Para el año 2004, se tenía conocimiento de 18 casos de CP en pacientes con HPTS o HPTT, no superando los 50 casos reportados hasta la fecha9. Algunos informes han sugerido una asociación entre la ERC y el desarrollo de CP10, por lo que puede desarrollarse en el contexto de un HPTS. En definitiva, se necesitan más estudios para aclarar el mecanismo subyacente para el desarrollo de CP en este contexto.
Algunos estudios han sugerido que un nivel significativamente alto de Ca sérico (> 14 mg/dL) es un factor predictivo positivo para el CP en pacientes con HPTP11. Sin embargo, debe tenerse en cuenta que éste no es un indicador útil en pacientes con ERCT, ya que el riñón no responde normalmente a la PTH, siendo los niveles de calcio sérico poco útiles en este contexto.
La gammagrafía con 99mTc-sestaMIBI es una modalidad útil para la localización de adenomas y carcinomas paratiroideos eutópicos y ectópicos en los pacientes con HPT12. Considerando una mayor actividad proliferativa y metabólica en el CP, es de esperarse una mayor absorción en la gammagrafía. En nuestro caso se observó una fijación anormal del radiotrazador a nivel del polo superior del lóbulo tiroideo izquierdo e istmo, sin embargo, en el reporte operatorio se confirmó el crecimiento de las cuatro glándulas, siendo la glándula paratiroidea superior izquierda la de mayor tamaño en cuyo interior se encontró el CP motivo de este reporte. Por tanto, la utilidad diagnóstica de la gammagrafía de paratiroides en el manejo de los pacientes con HPTS o HPTT13, radica en la ubicación de las lesiones neoplásicas existentes eutópicas y ectópicas, pero sin la capacidad de diferenciar entre hiperplasia, adenoma o carcinoma14.
El HPTT es una situación rara que el clínico debe reconocer para tratarla oportunamente, siendo la paratiroidectomía subtotal el tratamiento de elección; la predisposición genética y/o los cambios epigenéticos asociados a un tiempo de diálisis prolongado se asociarían al desarrollo de autonomía de las paratiroides previamente hiperplásicas con el consiguiente desarrollo de adenomas únicos o múltiples, hasta carcinomas en algunas de ellas como en este caso.















