Introducción
El exceso de peso corporal se ha convertido en un problema de salud pública mayor en todo el mundo y la población obstétrica no escapa a esta epidemia nutricional 1. La Organización Mundial de la Salud define el estado nutricional usando el índice de masa corporal (IMC), calculado como proporción del peso en kg/talla en m2). Se consideran eutróficas cuando el IMC está entre 18,5 y 24,9 y hablamos de obesidad con un IMC de 30 o más 2. Según el Colegio Americano de Obstetricia y Ginecología, la obesidad es el problema de salud más común en las mujeres en edad reproductiva 3.
La prevalencia mundial de la obesidad ha aumentado sustancialmente en los últimos 40 años, de menos del 1% en 1975 al 6-8% en 2016, del 6% al 15% entre mujeres durante el mismo período de tiempo 4. Un análisis de 1698 estudios que incluyeron a 19,2 millones de personas en 200 países concluyó que ahora hay más personas con sobrepeso u obesidad que con bajo peso 5. En países como Estados Unidos, Reino Unido y Australia, hasta el 50% de las mujeres en edad reproductiva tienen sobrepeso u obesidad 6. Estas mujeres tienen mayor riesgo de resultados adversos del embarazo y su descendencia tiene tasas más altas de complicaciones neonatales, obesidad infantil, y un mayor riesgo de enfermedad metabólica en la vida adulta 7,8. La obesidad pregestacional y la ganancia de peso gestacional excesiva han sido implicadas en un "círculo vicioso transgeneracional de la obesidad", esto consiste en que embarazadas con sobrepeso u obesidad pueden dar a luz a hijas macrosómicas, que son más propensas a ser obesas durante su propio embarazo y a su vez, dar a luz a hijos macrosómicos 9. En el año 2019 en el Perú, según la Encuesta Demográfica y de Salud Familiar el porcentaje de mujeres en edad fértil con obesidad fue de 24,9%, nueve puntos superiores a la presentada en el 2010. Tacna es una región en el extremo sur del país frontera con Chile, ciudad costera y eminentemente urbana, presentó las tasas más elevadas de obesidad en mujeres en edad fértil con 28,6% en el año 2010, incrementándose a 33,1% en el año 2016 10,11; para el año 2019 el Ministerio de Salud informó que 13,5% de las gestantes atendidas en establecimientos de salud presentaron obesidad pregestacional, siendo Tacna la región con más alta proporción de 24,1% 12.
La obesidad materna, en especial la pregestacional, está relacionada con una serie de problemas neonatales que aumentan el riesgo de complicaciones del embarazo y deviene en resultados adversos al nacimiento. D’Souza 13 realizó un metaanálisis donde describieron 3 722 477 embarazos, la mayoría de los resultados adversos del embarazo aumentaron de manera constante con el aumento de la categoría de índice de masa corporal, en comparación con mujeres con índice de masa corporal de 18,5-24,9 kg/m2, los recién nacidos tenían mayor riesgo de hipoglucemia (4,1% frente a 1,4%; RR: 3,3; IC95%: 2,8-3,8), macrosomía (12,9% frente a 6,2%; RR: 2,6; IC 95%: 1,4-4,7), infección (2,8% vs 1,3%; RR: 2,3; IC95%: 1,6-3,3), trauma del nacimiento (1,3% vs 0,9%; RR: 2,1; IC95%: 1,2-3,8 ]), dificultad respiratoria (5,1% frente a 2,7%; RR: 2,0; IC95%, 1,8-2,2) y muerte (1,4% frente a 0,9%; RR: 1,8; IC95%: 1,2-2,9). Existe múltiples estudios incluso revisiones sistemáticas, muchos de los cuales, con resultados opuestos, lo que genera confusión sobre los verdaderos riesgos relacionados con la obesidad materna, se requiere mayores evidencias según estratos por obesidad y en entornos latinoamericanos. El objetivo de este estudio fue determinar los resultados neonatales adversos según grados de obesidad pregestacional, en comparación con gestantes con un peso saludable, en un hospital público del sur de Perú.
Material y método
Estudio analítico de cohorte retrospectiva. Se incluyeron a todas las mujeres con edad gestacional mayor a 22 semanas, cuya atención de parto se efectuó en el Hospital Hipólito Unanue de Tacna durante el periodo de estudio, enero de 2010 a diciembre de 2019. El hospital Hipólito Unanue de Tacna, es una institución de mediano nivel de complejidad, localizado en la región sur del Perú a 540 m.s.n.m., que atiende población perteneciente al régimen público de salud. Se excluyeron gestantes con embarazo múltiple, diabetes mellitus, preeclampsia, eclampsia, anomalía congénita, óbito fetal y falta de información de peso pregestacional o talla materna.
Para fines de este estudio, la cohorte de mujeres expuestas estuvo conformada por todas las gestantes con diagnóstico de obesidad pregestacional definida como la presencia de un índice de masa corporal (IMC) de 30 Kg/m2 o más, en tanto que la cohorte no expuesta se configuró con todas las madres eutróficas acorde a su IMC pregestacional (18,5 a 24,9 Kg/m2). Las mujeres con obesidad se clasificaron en obesidad grado I (IMC: 30,0 a 34,9 Kg/m2), grado II (IMC: 35,0 a 39,9 Kg/m2) y grado III (IMC: 40 Kg/m2 a más).
Procedimiento
Previo diseño de un formulario de recolección de datos en el programa Excel, un investigador revisó la base de datos del Sistema Informático Perinatal (SIP) de la entidad participante, en donde se identificaron todas las gestantes cuya gestación terminó en parto durante el periodo de estudio. Con el listado preliminar de pacientes potencialmente candidatas a formar parte del estudio, otro investigador verificó los criterios de inclusión y de exclusión, definiendo la población de estudio. Se registraron las variables en el instrumento diseñado para tal fin y se revisaron los resultados perinatales en la historia clínica, con periodo de seguimiento hasta el alta materna y neonatal.
Se registraron las siguientes variables: edad materna en años cumplidos al parto, escolaridad (nivel del último año de estudio aprobado), estado civil y ocupación durante la gestación, número de atenciones prenatales, paridad, tipo de parto; los resultados neonatales se midieron mediante: bajo peso al nacer (peso al nacer menor de 2500 gramos), macrosomía (peso al nacer 4000 gramos a más), prematuridad (edad gestacional menor de 37 semanas), Apgar a los 5 minutos menor de 7, grande para la edad gestacional (peso para edad gestacional mayor del percentil 90 basadas en tablas de crecimiento intrauterino peruanas) 14, morbilidad (síndrome de dificultad respiratoria, infección perinatal, traumatismos al nacer, alteraciones metabólicas, hidroelectrolíticas, hematológicas, asfixia al nacer) y mortalidad neonatal.
Plan de análisis
Se utilizó el programa STATA versión 16, se calculó la media y la desviación estándar para variables cuantitativas, y se calcularon proporciones para las variables categóricas. Expresamos la asociación entre las categorías de grado de obesidad y el resultado neonatal utilizando riesgo relativo (RR) crudo y ajustado por edad materna, nivel de escolaridad y paridad como medida de asociación y se presentan junto a su respectivo intervalo de confianza (IC) al 95%, considerando asociación estadísticamente significativa si el IC fue mayor de 1.
Aspectos éticos
El protocolo del presente estudio fue aprobado por el Comité Institucional de Ética en Investigación del hospital Hipólito Unanue de Tacna (Código 018-CIEI-2021). Para garantizar la confidencialidad de la información se realizó la codificación de gestantes y recién nacidos. Este estudio fue producto de la tesis para optar el título profesional de médico cirujano de la autora Madelein Claros Euscate, cabe resaltar que la Universidad Nacional Jorge Basadre Grohmann de Tacna no posee normas que impidan la publicación de una tesis.
Resultados
Durante los años 2010 a 2019 en el Hospital Hipólito Unanue de Tacna, se atendieron 34 014 partos de los cuales se excluyeron gestantes con embarazo gemelar, diabetes, preeclampsia, eclampsia, malformaciones congénitas y muerte intrauterina, además se excluyeron aquellas que no contaron con información de talla o peso pregestacional. Se seleccionaron 5 935 que conformaron la cohorte de expuestas y 13 406 la cohorte no expuesta. Figura 1.
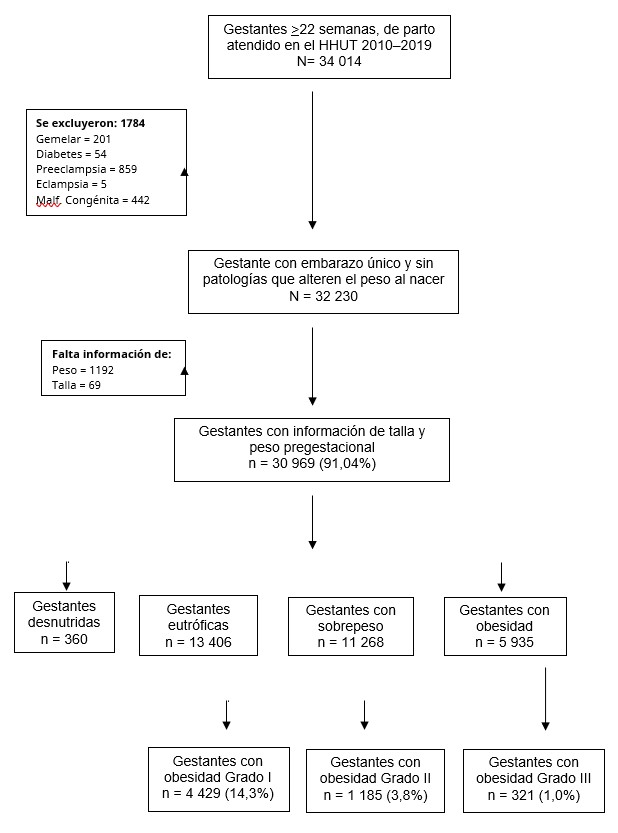
Figura 1 Resumen de la selección de mujeres embarazadas que tuvieron su parto en el hospital Hipólito Unanue de Tacna, participantes del estudio, 2010 - 2019.
Las gestantes que conformaron este estudio de cohortes, se caracterizaron por tener edades promedio de 26,4 + 6,6 años, con escolaridad de nivel secundaria (68,3%), estado civil conviviente (75,5%), ocupación ama de casa (66,7%), con 6 a más controles prenatales (59,7%), multíparas (53,6%) y de parto espontáneo (54,2%). Se encontró diferencias significativas (p<0,01) entre las características de la cohorte expuesta y la no expuesta; presentando el grupo expuesto, mayor edad materna, menor escolaridad y mayor paridad. Tabla 1.
Tabla 1 Características maternas en cohortes de estudio. Hospital Hipólito Unanue. Tacna, Perú. 2010-2019
| CARACTERÍSTICAS MATERNAS | TOTAL | EUTROFICA | OBESIDAD | p |
|---|---|---|---|---|
| n=19341 | n=13406 | n=5935 | ||
| EDAD | 26,4 + 6,6 | 24,8 + 6,1 | 29,9 + 6,3 | |
| <19 | 3150 (16,3) | 2891 (21,6) | 259 (4,4) | |
| 20 a 34 | 13563 (70,1) | 9426 (70,3) | 4137 (69,7) | <0,01 |
| ≥35 | 2628 (13,6) | 1089 (8,1) | 1539 (25,9) | |
| ESCOLARIDAD | ||||
| Analfabeta | 43 (0,2) | 26 (0,2) | 17 (0,3) | |
| Primaria | 1463 (7,6) | 702 (5,3) | 761 (12,9) | <0,01 |
| Secundaria | 13175 (68,3) | 9170 (68,6) | 4005 (67,7) | |
| Superior | 4610 (23,9) | 3473 (26,0) | 1137 (19,2) | |
| ESTADO CIVIL | ||||
| Casada | 2053 (10,7) | 1202 (9,0) | 851 (14,4) | |
| Conviviente | 14547 (75,5) | 9959 (74,5) | 4588 (77,6) | <0,01 |
| Soltera | 2645 (13,7) | 2183 (16,3) | 462 (7,8) | |
| Otro | 26 (0,1) | 16 (0,1) | 10 (0,2) | |
| OCUPACIÓN | ||||
| Ama de casa | 12825 (66,7) | 8818 (66,2) | 4007 (67,8) | |
| Estudiante | 1847 (9,6) | 1634 (12,3) | 213 (3,6) | <0,01 |
| Comerciante | 2091 (10,9) | 1095 (8,2) | 996 (16,9) | |
| Otro | 2476 (12,9) | 1783 (13,3) | 693 (11,7) | |
| ATENCIÓN PRENATAL | ||||
| Sin control | 4329 (22,4) | 3253 (24,2) | 1076 (18,1) | |
| 1 a 5 | 3470 (17,9) | 2355 (17,6) | 1115 (18,8) | <0,01 |
| ≥6 | 11,542 (59,7) | 7798 (58,2) | 3744 (63,1) | |
| PARIDAD | ||||
| Primípara | 8980 (46,4) | 7715 (57,6) | 1265 (21,3) | <0,01 |
| Multípara | 10361 (53,6) | 5691 (42,4) | 4670 (78,7) | |
| TIPO DE PARTO | ||||
| Espontáneo | 10488 (54,2) | 7852 (58,6) | 2636 (44,4) | <0,01 |
| Cesárea | 8853 (45,8) | 5554 (41,4) | 3299 (55,6) |
La frecuencia de la obesidad pregestacional fue de 19,1%, la misma que se incrementó de 14,9% en el 2010 a 24,9% en el 2019, siendo 14,3% para obesidad grado I; 3,8% grado II y 1,0% grado III; además la frecuencia de gestantes eutróficas fue de 43,3%.
Los desenlaces perinatales más frecuentes fueron recién nacido grande para la edad gestacional 26,5% (25,8% grado I a 28,2% grado III), macrosomía 24.4% (23,6% grado I a 26,5% grado III), prematuridad 5% (4,9% grado I a 6,6% grado III), alteraciones hidroelectrolíticas 3,3% (3,0% grado I a 4,4% grado III), bajo peso 2,6% (2,7% grado I a 2,8% grado III) y síndrome de dificultad respiratoria 1,3% (1,3% grado I y grado III). En el análisis bivariado se encontró significativamente mayor riesgo para alto peso, prematuridad, grande para la edad gestacional, alteraciones metabólicas, alteraciones hematológicas y asfixia al nacer; y menor riesgo para bajo peso al nacer. Tabla 2.
Tabla 2 Resultados neonatales adversos según grados de obesidad pregestacional. Análisis bivariado
| RESULTADOS NEONATALES ADVERSOS | Eutrófica | OBESIDAD | OBESIDAD I | OBESIDAD II | OBESIDAD III | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| N°(%) | N°(%) | RR (IC) | p | N°(%) | RR (IC) | p | N°(%) | RR (IC) | p | N°(%) | RR (IC) | p | |
| Bajo peso | 458 (3,4) | 156 (2,6) | 0,8 (0,6-0,9) | 0,004 | 121 (2,7) | 0,8 (0,7-0,9) | 0,026 | 26 (2,2) | 0,6 (0,4-0,9) | 0,024 | 9 (2,8) | 0,8 (0,4-1,6) | 0,550 |
| Macrosomía | 1490 (11,1) | 1447 (24,4) | 2,2 (2,1-2,3) | <0,001 | 1046 (23,6) | 2,1 (2,0-2,3) | <0,001 | 316 (26,7) | 2,4 (2,2-2,7) | <0,001 | 85 (26,5) | 2,4 (2,0-2,9) | <0,001 |
| Prematuridad | 564 (4,2) | 293 (5,0) | 1,2 (1,02-1,3) | 0,023 | 215 (4,9) | 1,2 (0,9-1,3) | 0,068 | 57 (4,8) | 1,1 (0,9-1,4) | 0,324 | 21 (6,6) | 1,5 (1,03-2,4) | 0,039 |
| Apgar 5 min. <7 | 89 (0,7) | 35 (0,6) | 0,9 (0,6-1,3) | 0,552 | 29 (0,7) | 0,99 (0,6-1,4) | 0,947 | 4 (0,3) | 0,5 (0,2-1,4) | 0,177 | 2 (0,6) | 0,9 (0,2-3-8) | 0,930 |
| Grande para EG | 1879 (14,1) | 1567 (26,5) | 1,9 (1,8-2,0) | <0,001 | 1140 (25,8) | 1,8 (1,7-2,0) | <0,001 | 337 (28,4) | 2,0 (1,8-2,2) | <0,001 | 90 (28,2) | 2,0 (1,7-2,4) | <0,001 |
| Sind. dificultad resp. | 147 (1,1) | 77 (1,3) | 1,2 (0,9-1,6) | 0,229 | 57 (1,3) | 1,2 (0,9-1,6) | 0,301 | 16 (1,4) | 1,2(0,7-2,1) | 0,426 | 4 (1,3) | 1,1(0,4-3,0) | 0,799 |
| Infección perinatal | 300 (2,2) | 129 (2,2) | 0,9 (0,8-1,2) | 0,780 | 84 (1,9) | 0,8(0,7-1,1) | 0,175 | 41 (3,4) | 1,5(1,2-2,1) | 0,008 | 4 (1,3) | 0,6(0,2-1,4) | 0,233 |
| Traumatismo al nacer | 117 (0,9) | 44 (0,7) | 0,8 (0,6-1,2) | 0,354 | 31 (0,7) | 0,8(0,5-1,2) | 0,272 | 11 (0,9) | 1,1(0,6-2,0) | 0,844 | 2 (0,6) | 0,7(0,2-2,9) | 0,633 |
| Alt. Metabólicas | 90 (0,7) | 57 (1,0) | 1,4 (1,02-2,0) | 0,033 | 39 (0,9) | 1,3(0,9-1,9) | 0,154 | 14 (1,2) | 1,8(1,0-3,1) | 0,045 | 4 (1,3) | 1,9(0,7-5,0) | 0,217 |
| Alt. Hidroelectrolíticas | 401 (3,0) | 193 (3,3) | 1,1 (0,9-1,3) | 0,333 | 140 (3,2) | 1,1(0,9-1,3) | 0,568 | 39 (3,3) | 1,1(0,8-1,5) | 0,563 | 14 (4,4) | 1,4(0,9-2,4) | 0,157 |
| Alt. Hematológicas | 62 (0,4) | 43 (0,7) | 1,6 (1,1-2,3) | 0,022 | 28 (0,6) | 1,4(0,9-2,1) | 0,167 | 12 (1,0) | 2,2(1,2-4,1) | 0,011 | 3 (0,9) | 2,2(0,6-6,4) | 0,223 |
| Asfixia al nacer | 62 (0,4) | 42 (0,7) | 1,5 (1,04-2,3) | 0,032 | 31 (0,7) | 1,5(0,9-2,3) | 0,057 | 9 (0,8) | 1,6(0,8-3,3) | 0,159 | 2 (0,6) | 1,3(0,3-5,4) | 0,676 |
| Mortalidad neonatal | 75 (0,7) | 24 (0,5) | 0,7 (0,4-1,1) | 0,123 | 20 (0,5) | 0,8(0,4-1,3) | 0,318 | 3 (0,3) | 0,4(0,1-0,9) | 0,145 | 1 (0,4) | 0,6(0,1-4,0) | 0,559 |
En el análisis multivariado, controlando por edad materna, escolaridad y paridad, se logró documentar que el incremento en el IMC sólo se asoció con un mayor riesgo de macrosomía, con una aparente relación dosis-respuesta acorde al grado de obesidad (RR 1,9 IC95% 1,7 a 2,0 para obesidad grado I; RR 2,0 IC95% 1,8 a 2,3 para obesidad grado II y finalmente RR 2,1 IC95% 1,7 a 2,5 para obesidad grado III); y con mayor riesgo de recién nacido grande para la edad gestacional (RR 1,6 IC95% 1,4 a 1,7 para obesidad grado I; RR 1,7 IC95% 1,6 a 1,9 para obesidad grado II y finalmente RR 1,8 IC95% 1,4 a 2,1 para obesidad grado III). No se encontró asociación con prematuridad, ni patologías neonatales. Tabla 3.
Tabla 3 Resultados neonatales adversos según grados de obesidad pregestacional. Análisis multivariado (*)
| RESULTADOS NEONATALES ADVERSOS | OBESIDAD I | OBESIDAD II | OBESIDAD III | |||
|---|---|---|---|---|---|---|
| RRa (IC) | p | RRa (IC) | p | RRa (IC) | p | |
| Bajo peso | 0,8 (0,6-0,9) | 0,031 | 0,6 (0,4-0,9) | 0,031 | 0,8 (0,4-1,6) | 0,519 |
| Macrosomía | 1,9 (1,7-2,0) | <0,001 | 2,0 (1,8-2,3) | <0,001 | 2,1 (1,7-2,5) | <0,001 |
| Prematuridad | 1,1 (0,9-1,3) | 0,273 | 1,1 (0,8-1,4) | 0,487 | 1,5 (0,9-2,3) | 0,063 |
| Apgar 5 minutos <7 | 0,9 (0,5-1,4) | 0,550 | 0,4 (0,1-1,1) | 0,088 | 0,8 (0,2-3,1) | 0,703 |
| Grande para edad gestacional | 1,6 (1,4-1,7) | <0,001 | 1,7 (1,6-1,9) | <0,001 | 1,8 (1,4-2,1) | <0,001 |
| Sindrome dificultad respiratoria | 1,1 (0,8-1,5) | 0,428 | 1,2(0,7-2,0) | 0,496 | 1,1(0,4-2,9) | 0,838 |
| Infección perinatal | 0,9(0,7-1,2) | 0,626 | 1,7(1,2-2,3) | 0,004 | 0,6(0,2-1,5) | 0,250 |
| Traumatismo al nacer | 1,0(0,7-1,6) | 0,855 | 1,4(0,7-2,6) | 0,322 | 0,9(0,2-3,4) | 0,871 |
| Alt. Metabólicas | 1,4(0,9-2,1) | 0,104 | 1,8(1,0-3,1) | 0,042 | 2,0(0,7-5,6) | 0,183 |
| Alt. Hidroelectrolíticas | 1,1(0,9-1,3) | 0,527 | 1,1(0,8-1,5) | 0,603 | 1,4(0,9-2,4) | 0,162 |
| Alt. Hematológicas | 1,2(0,8-2,0) | 0,379 | 2,0(1,0-3,9) | 0,036 | 1,9(0,6-6,3) | 0,299 |
| Asfixia al nacer | 1,6(0,9-2,4) | 0,062 | 1,7(0,8-3,4) | 0,176 | 1,3(0,3-5,4) | 0,673 |
| Mortalidad neonatal | 0,7(0,4-1,2) | 0,184 | 0,4(0,1-1,3) | 0,139 | 0,5(0,1-3,7) | 0,519 |
(*) Ajuste por edad materna, escolaridad y paridad
Discusión
Los resultados obtenidos en este estudio muestran 19,1% de obesidad pregestacional en el Hospital Hipólito Unanue de Tacna Perú, el mismo que se ha incrementado progresivamente durante los diez años de estudio, se encontró que a mayor grado de obesidad materna pregestacional se asocian mayor riesgo de macrosomia y grande para la edad gestacional.
A nivel internacional, el estudio de Ratnasiri 15 en EEUU y Crane 16 en Canadá, hallaron que los porcentajes de obesas pregestacionales estaba en 23,2% y 20% respectivamente, semejante a nuestros resultados. A pesar de los diferentes entornos de estudio y con poblaciones de características diferentes, esta similitud se debe probablemente a que Tacna es una región peruana costeña, con indicadores socioeconómicos por encima del promedio nacional, 90% de urbanidad y alta accesibilidad geográfica y sanitaria. Alves 17 en Portugal encontró una prevalencia de obesidad materna de 13,6%, menor a nuestros hallazgos.
La asociación entre mayor grado de obesidad pregestacional y mayor riesgo de tener un recién nacido macrosómico fue similar a los estudios de Neumann 18 en Alemania quien en mujeres con obesidad grado I encontró un RR: 2,3 (IC95%: 1,4-3,8), grado II RR: 2,8 (IC95%: 1,4-5,5) y grado III RR:4,3 (IC95%: 2,1-8,8) comparadas con gestantes con IMC normal. Alves (17) en Portugal encontró el mismo hallazgo, en mujeres con obesidad grado I con un RR: 2,25 (IC95%: 1,75-3,74), grado II RR:5,02 (IC95%: 2,47-10,2) y grado III RR:9,5 (IC95% 3,7-24,6). De igual forma MacInnis 19 en Canadá encontró asociación con obesidad grado I con un RR: 2,3 (IC95%: 1,4-3,8), grado II RR: 2,8 (IC95%: 1,4-5,5) y grado III RR:4,3 (IC95%: 2,1-8,8). Cheney 20 en Sidney Australia en un hospital universitario urbano de 1990 a 2013, encontró mujeres con obesidad grado I un RR: 2,42 (IC95%: 175-3,35), grado II RR: 1,62 (IC95%: 1,56-4,40) y grado III RR:5,54 (IC95%: 3,38-9,088) comparadas con gestantes con IMC normal. D’Souza (13) en un metaanálisis encontró asociación con macrosomía en mujeres con obesidad grado I RR: 2,0 (IC95% 1,39-3,88), grado II RR 2,13 (IC95% 1,30-3,52), y grado III RR:2,55 (IC95% 1,38-4,73).
Además, las madres con obesidad pregestacional tienen mayor riesgo de presentar un recién nacido grande para la edad gestacional, hallazgo semejante al encontrado por Magann 21 en EEUU quien encontró que la obesidad grado I presentó un RR 2,14 (IC951,6-2,87), grado II RR: 3,39 (IC95% 2,32-4,96). Cheney 20 en Sidney Australia en obesidad grado I un RR: 1,43 (IC95%: 1,29-1,59), grado II RR: 1,47 (IC95%: 1,23-1,74) y grado III RR:1,70 (IC95%: 1,36-2,12). MacInnis 19 en Canadá obesidad grado I un RR: 1,78 (IC95%: 1,68-1,90), grado II RR: 1,91 (IC95%: 1,76-2,07) y grado III RR:2,29 (IC95%: 2,1-2,49). D’Souza 13 en un metaanálisis encontró asociación de grande para la edad gestacional en mujeres con obesidad grado I RR: 1,88 (IC95% 1,61-2,18), grado II RR 2,03 (IC95% 1,74-2,38), y grado III RR:2,51 (IC95% 2,00-3,17). Alves 17 en Portugal no encontró asociación con ningún grado de obesidad.
En la bibliografía médica el mayor grado de obesidad materna y a medida que los valores de IMC pregestacional aumentan, se asociaron con prematuridad, asfixia al nacer y distress respiratorio como lo describen D’Souza 13, Rodríguez 22 y Cheney 20; sin embargo, en nuestro estudio no se encontramos esta asociación.
La patogenia de la macrosomía fetal es compleja; por un lado, la macrosomía parece ser la consecuencia del aumento de los niveles de glucosa en sangre materna, como resultado de la resistencia a la insulina relacionada con la obesidad que ya puede detectarse por debajo del umbral de diagnóstico de diabetes gestacional 23,24 debido a la estrecha correlación entre los niveles de glucosa materna en ayunas y el peso fetal y por otro lado, el aumento en el porcentaje de tejido adiposo en el recién nacido solo puede explicarse de forma limitada por la mayor disponibilidad de sustratos metabólicos 25. Cabe resaltar el importante papel de la placenta como sensor nutritivo, que influye activamente en la regulación metabólica de las interacciones materno fetales 26.
Una de las fortalezas de este estudio fue la inclusión de una cohorte de mujeres expuestas y no expuestas representativas de la población hospitalaria de origen, en el cual se atiende al 70% de los nacimientos de la región que incluye población homogénea de una misma característica étnica y socioeconómica, estando disponible la información mediante el sistema de informática perinatal con 100% de registro de todos los nacimientos, un periodo de seguimiento de 10 años; y un alto porcentaje de información con peso y talla pregestacional (95%). Al excluir a las madres con diabetes gestacional, preeclampsia, eclampsia, etc, se disminuyó el impacto de este factor confusor.
Este estudio tiene limitaciones por su diseño retrospectivo, con información de historias clínicas electrónicas, como el peso previo al embarazo y la talla materna y algunos de estos datos probablemente fueron autoinformados; por lo tanto, el IMC puede tener errores de clasificación lo que podría indicar un sesgo de selección. Además, se trata de un estudio unicéntrico, y los resultados no se pueden generalizar a otras regiones o países.
Se concluye que a mayor grado de obesidad pregestacional se presenta mayor riesgo de macrosomía fetal y grande para la edad gestacional como resultados neonatales adversos, en comparación con gestantes con un peso saludable, en un hospital público del sur de Perú, evidenciando una relación directa dosis-respuesta.
Reducir la obesidad pregestacional es un gran reto, debido a la falta de conciencia que tiene la población de reconocer a la obesidad como un problema de salud, a pesar de la evidencia de riesgo elevado para múltiples complicaciones maternas y perinatales a corto y largo plazo. Los riesgos, estratificados por categoría de índice de masa corporal de la obesidad materna, facilitarían el asesoramiento y fomentarían las intervenciones adecuadas para mejorar los resultados de los recién nacidos.















