Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Peruana de Ginecología y Obstetricia
On-line version ISSN 2304-5132
Rev. peru. ginecol. obstet. vol.58 no.2 Lima 2012
ARTÍCULO ORIGINAL
Relación entre la pérdida sanguínea estimada y la pérdida sanguínea calculada en partos por cesárea en nulíparas
Relationship between visually estimated and calculated blood loss in primary cesarean delivery
Jorge Luis Casquero-León1; Giancarlo Andreé Valle-González1; Juan Carlos Ávila-Alegría1; José Raúl Paredes Salas2; Luis Arturo Pedro Saona-Ugarte1,2,3
1 Facultad de Medicina Alberto Hurtado, Universidad Peruana Cayetano Heredia, Lima, Perú
2 Médico Especialista en Obstetricia y Ginecología, Hospital Nacional Cayetano Heredia, Lima, Perú
3 Profesor Principal, Facultad de Medicina Alberto Hurtado, Universidad Peruana Cayetano Heredia, Lima, Perú
Resumen
Objetivo: Correlacionar la pérdida sanguínea estimada visualmente (PSev) con la pérdida sanguínea calculada (PSc) que se produce durante el parto por cesárea en pacientes nulíparas. Diseño: Estudio descriptivo de correlación. Institución: Hospital Nacional Cayetano Heredia, Lima, Perú. Participantes: Gestantes nulíparas con parto por cesárea. Intervenciones: Se revisó 160 historias clínicas de pacientes nulíparas atendidas de parto por cesárea a término, en el año 2011. Los datos obtenidos fueron analizados estadísticamente según el programa STATA V10,1 para Windows. Principales medidas de resultados: Pérdida sanguínea. Resultados: Las medianas de la PSev y de la PSc fueron 500 mL (500 a 600 mL) y 421,4 mL (319,85 a 559,65 mL), siendo estadísticamente diferentes, con p < 0,001. Para PSc < 500 mL, la mediana fue 351,95 mL (283,60 a 419,20 mL) y la mediana de PSev 500mL (500 a 600 mL), siendo estadísticamente diferente, con p < 0,001. Para PSc >1 000 mL, la mediana fue 1 207,80 mL (1 039,60 a 1 419,00 mL) y la mediana de PSev 500mL (500 a 600 mL), siendo estadísticamente diferente, con p < 0,001. La mediana de la caída del hematocrito fue 3% (3 a 4%). El coeficiente de correlación de Spearman para PSev y PSc fue 0,302 (p < 0,001). Conclusiones: Se halló correlación débil entre la PSev y la PSc, estadísticamente significativa. Para sangrado intraparto menor a 500 mL, la PSev fue sobreestimada, y para sangrado intraparto mayor a 1 000mL (hemorragia posparto), PSev fue subestimada. La estimación visual del sangrado intraparto es un método inexacto para calcular volúmenes sanguíneos, por lo cual se requiere métodos alternativos efectivos, que incluyen el uso de una fórmula que utiliza la estimación del volumen sanguíneo materno y la variación del hematocrito.
Palabras clave: Hemorragia posparto, volumen estimado visualmente, volumen estimado calculado, volumen sanguíneo durante el embarazo, cesárea primaria.
Abstract
Objectives: To correlate visually estimated blood loss (vEBL) with calculated estimated blood loss (cEBL) during cesarean delivery in nulliparous women. Design: correlation retrospective study. Setting: Cayetano Heredia National Hospital, Lima, Peru. Participants: Nulliparous women subjected to cesarean section. Interventions: Medical records of 160 nulliparous women attended for cesarean deliveries at term during 2011 were reviewed. Data were statically analyzed with STATA V10.1 for Windows program. Main outcome measures: Blood loss. Results: Median vEBL and cEBL were respectively 500 mL (500–600 mL) and 421.4 mL (319.85–559.65 mL) with statistical significant difference, p < 0.001. For cEBL <500 mL, median was 351.95 mL (283.60– 419.20 mL) and vEBL median was 500 mL (500–600 mL), with statistical significant difference, p<0.001. For cEBL >1 000 mL median was 1 207.80 mL (1 039.60–1 419.00 mL) and vEBL median was 500 mL (500–600 mL) with statistical significant difference, p < 0.001. Hematocrit descended 3% (3–4%). Spearman correlation coefficient between vEBL and cEBL was 0.302 (p < 0.001). Conclusions: A statistically significant weak correlation was found between vEBL and cEBL. For intrapartum bleeding less than 500 mL vEBL was overestimated and for intrapartum bleeding greater than 1 000 mL (post partum hemorrhage), vEBL was also underestimated. Visual estimation of intrapartum bleeding showed inaccurate to calculate blood loss volume. Effective alternatives methods are required that include an estimated maternal blood volume formula and changes in hematocrit.
Key words: Postpartum hemorrhage, visually estimated blood loss, calculated estimated blood loss, pregnancy blood volume, primary cesarean-section.
INTRODUCCIÓN
El sangrado excesivo durante el parto y sus complicaciones han sido un problema importante de morbimortalidad durante décadas. Actualmente, la hemorragia posparto (HPP) continúa siendo una de las principales causas de mortalidad en los Estados Unidos y en el mundo entero (1). Cada año se estima que 140 000 mujeres fallecen debido a la HPP y más de 50% de esas muertes ocurre en el puerperio inmediato. En el Perú, sigue siendo la principal causa de muerte materna, con 41% en el año 2 006 (2).
La definición tradicional de HPP es una pérdida sanguínea mayor a 500 mL, 1 000 mL y 1 500 mL, luego de un parto vaginal, cesárea y cesárea con histerectomía, respectivamente, en las primeras 24 horas después del parto. Estas definiciones tradicionales actualmente no son útiles debido a que el promedio de sangre perdido durante el parto es de 500 mL vía vaginal y 1 000 mL vía cesárea (3).
En la práctica clínica, la cantidad de sangre perdida durante el parto usualmente es estimada de manera visual por la persona encargada. Esto sigue realizándose incluso con estudios repetitivos que demuestran las limitaciones y las inexactitudes de la pérdida sanguínea estimada visualmente (PSev), tanto para partos vaginales como cesáreas, cuando es comparada con la pérdida sanguínea calculada (PSc), recolección directa y fotoespectometría (4-7).
En el Perú, se realizó un estudio comparando la pérdida sanguínea estimada visualmente con la pérdida sanguínea calculada en partos vaginales (8), el cual concluyó expresando que no existe correlación y subestima la PSc en cerca de 100% cuando es comparada con la PSev. Sin embargo, no existen trabajos realizados que evalúen dicha relación en partos por cesárea.
Es importante recalcar que realizar una cesárea es un factor de riesgo para presentar hemorragia posparto. El shock hipovolémico, la transfusión sanguínea y sus complicaciones -insuficiencia renal y hepática, síndrome de distrés respiratorio agudo, coagulación intravascular diseminada, infertilidad y el síndrome de Sheehan- son algunas de las consecuencias y complicaciones de la HPP.
El reconocimiento precoz y el adecuado manejo de la hemorragia durante la cesárea se están volviendo cada día más importantes para los médicos ginecoobstetras, dado que en la última década la tasa de cesárea se ha incrementado en más de 50% en los Estados Unidos (de 20,7% en 1996 a 31,1% en el año 2006). Muchos factores han sido implicados en este aumento, incluyendo factores obstétricos (disminución del parto vaginal después de una cesárea y del parto instrumentado), factores maternos (aumento de tasas de obesidad y madres con edad materna avanzada) y factores médico–legales (9).
Una revisión sistemática encontró que la prevalencia de la HPP era 10,6% en 19 estudios que calcularon la pérdida sanguínea, comparado con 7,2% en 22 estudios que la estimaron de manera visual, observándose una gran subestimación de HPP (10).
El objetivo del presente estudio es evaluar la relación de la estimación visual de la pérdida sanguínea con la pérdida sanguínea calculada mediante la fórmula de Leveno (11); de esta manera se podrá obtener una aproximación más exacta de la prevalencia de la HPP en nuestro medio, identificando a aquellas mujeres que requieren una intervención precoz para evitar la muerte materna.
MÉTODOS
Se realizó un estudio retrospectivo descriptivo de correlación en el Hospital Nacional Cayetano Heredia (HNCH), Lima, Perú, en una muestra poblacional de cesáreas a término en pacientes nulíparas atendidas entre el 1 de enero y el 31 de diciembre del año 2011.
Para determinar el número de cesáreas en pacientes nulíparas se utilizó el software Sistema de Información Perinatal SIP2000 V2.0 (SSIPS) de la base de datos del Servicio de Ginecología y Obstetricia del HNCH, donde se aplicó los siguientes criterios de búsqueda (HCMP Igual PARTO) Y (TERMINACION Igual CESAREA) Y (GESTAS Mayor o igual 0) Y (PARTOS Igual 0), obteniéndose un total de 645 cesáreas en nulíparas. Para descartar todas aquellas cesáreas con factores de riesgo para HPP, se eliminó del registro a los partos pre y postérmino, hemorragia uterina posparto, partos distócicos y partos sin control prenatal, utilizándose el SSIPS con los siguientes filtros: EDAD EXAM FÍSICO Menor a 37, EDAD EXAM FÍSICO Mayor o igual 42, HEMORRAGIA UTERINA POST PARTO, PARTO DISTÓCICO y CÓDIGO LIBRE 1 Igual 0. Para completar los criterios de exclusión, se realizó una revisión manual de todas las fichas materno-perinatales (CLAP) y se excluyó aquellas gestantes con diagnóstico de trastorno hipertensivo del embarazo, atonía o hipotonía uterina posparto, enfermedades hepáticas, hematológicas o cardíacas, pacientes que hubieran recibido transfusiones de sangre durante el parto o puerperio inmediato, embarazos gemelares, y aquellas con hematocrito preparto con más de 10 semanas previas al parto.
Se determinó una población de 260 partos que cumplieron con los criterios de inclusión y exclusión. Considerando un error muestral absoluto de 0,05, con un nivel de confianza de 95% y una proporción esperada de 50%, el tamaño muestral estimado fue 155 partos. Se incrementó el tamaño de la muestra en 15%, considerando posibles historias con datos ilegibles o incompletos. Finalmente, se seleccionó 178 historias clínicas, mediante muestreo aleatorio simple, en el programa Microsoft Excel® 2 007.
La revisión de historias clínicas se realizó en el área de archivo del HNCH, asignándosele a cada una un código de tres dígitos. De los formatos OB-03, OB-04 se obtuvo la edad, peso y talla; del reporte operatorio se obtuvo el PSev, nivel de formación de la persona que realizó la cirugía, duración y tipo de cesárea; finalmente, de la hoja de exámenes de laboratorio se consiguió el hematocrito pre y posparto (tomado no menos de 6 horas posterior al parto hasta el momento del alta). La PSc se obtuvo multiplicando el volumen sanguíneo materno calculado por el porcentaje de sangre perdido, siendo el volumen sanguíneo materno = 0,75 x ((estatura materna en pulgadas x 50) + (peso materno en libras x 25)) y el porcentaje de volumen de sangre perdida = ((hematocrito preparto– hematocrito posparto)/hematocrito preparto).
Se revisó 178 historias, de las cuales 5 fueron excluidas por estar incompletas, 3 por no contar con hematocrito posparto y 10 historias por presentar un hematocrito posparto mayor al hematocrito preparto. Se trabajó con 160 historias, realizándose el análisis estadístico utilizando el programa STATA V10.1 para Windows. Se hizo un análisis descriptivo de cada variable. Para el análisis de correlación entre PSev y PSc, se utilizó la prueba de correlación de Spearman y, para comparar medianas, la prueba de Wilcoxon para datos pareados, considerando estadísticamente significativa una p<0,05.
RESULTADOS
Se atendió 4 254 partos en total durante el año 2011, de los cuales 2 092 fueron cesáreas y, de estas últimas, 645 fueron cesáreas primarias. Ingresaron al análisis estadístico 160 historias clínicas. Utilizando el método de Shapiro– Wilk para evaluar normalidad se encontró un p<0,05 (distribución normal=p>0,05) para todas las variables, exceptuando talla (p=0,97) y hematocrito preparto (p=0,21), por lo cual se utilizó la mediana como medida de tendencia central para el análisis de datos. Para evaluar las diferencias de las medianas se usó la prueba de Wilcoxon, considerando estadísticamente significativo un p<0,05. Los datos demográficos de la muestra son expresados en la tabla 1.
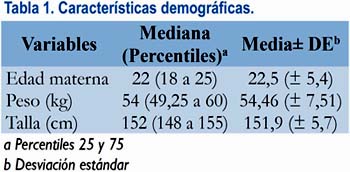
La medianas del hematocrito preparto y posparto fueron 34,7% (33 a 36,6%) y 31,3% (30 a 33%), respectivamente. La mediana de la variación del hematocrito fue 3% (3 a 4%). La mediana de la PSev fue 500 mL (500 a 600 mL) y la mediana de la PSc 421,4 mL (319,85 a 559,65 mL), con una p<0,001; la mediana de la diferencia entre la PSc y la PSev fue 84,63 mL (9,69 a 166,30 mL). Los valores se encuentran resumidos en la tabla 2.
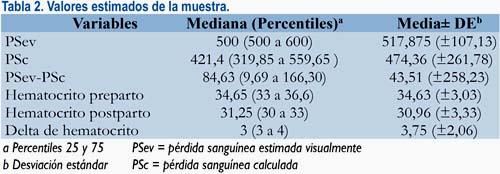
Se dividió la cantidad de sangrado en 3 grupos, según la PSc: <500 mL, 500 a 1 000 mL y >1 000 mL. En el grupo de <500 mL, se obtuvo un total de 106 (66,3%) cesáreas; la mediana de la PSc fue de 351,95 mL (283,60 a 419,20 mL) y la mediana de la PSev de 500 mL (500 a 600 mL), con p<0,001. Para el grupo de 500 a 1 000 mL, se obtuvo un total de 44 (27,5%) cesáreas; la mediana de la PSc fue 597,95 mL (539,5 a 696,3 mL) y la mediana de la PSev 600 mL (500 a 625 mL). Finalmente, en el grupo >1 000 mL se obtuvo 10 (6,3%) cesáreas; las medianas de la PSc y de la PSev fueron 1 207,80 mL (1 039,60 a 1 419 mL) y 500 mL (500 a 600 mL), respectivamente, habiendo diferencia estadísticamente significativa entre ambas medianas, con p<0,001. Los valores se encuentran en la tabla 3.
En cuanto al tipo de cesárea y la pérdida sanguínea, se obtuvo los siguientes datos: las medianas de la PSc y la PSev para cesáreas electivas fueron 345,50 mL (307,30 a 488,50 mL) y 500 mL (500 a 600 mL), respectivamente. Para las cesáreas realizadas por emergencia, las medianas de la PSc y la PSev fueron 423,80 mL (321,50 a 561,90 mL) y 500 mL (500 a 600 mL), respectivamente. La diferencia de la PSc entre cesáreas electivas y de emergencia tuvo una p=0,33, estadísticamente no significativa. Los valores se encuentran resumidos en la tabla 4.
Se calculó las medianas de la PSev y la PSc de acuerdo a la persona que atendió el parto. Cabe mencionar que todas las cesáreas fueron supervisadas por el asistente encargado de la especialidad de ginecología y obstetricia. Se consignó 4 niveles de formación: interno, residente de segundo año, residente de tercer año y asistente de la especialidad de ginecología y obstetricia, quienes realizaron 3 (1,9%), 26 (16,3%), 94 (58,8%) y 37 (23,1%) cesáreas, respectivamente. Las medias y sus respectivas desviaciones estándar de la PSev y la PSc son mostradas en la tabla 5.
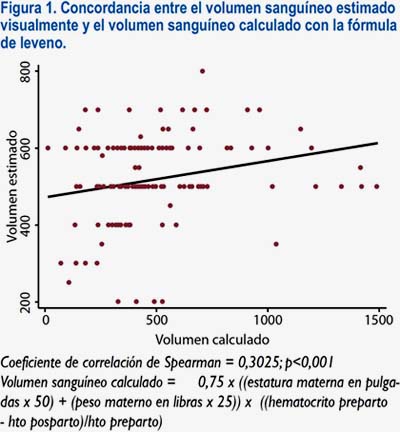
La concordancia calculada mediante el coeficiente de correlación de Spearman entre la PSev y la PSc fue 0,302, siendo estadísticamente significativa (p<0,001). El análisis gráfico de los componentes se muestra en el gráfico 1
DISCUSIÓN
La habilidad para reconocer y tratar a tiempo la pérdida sanguínea excesiva intraparto es vital para reducir las tasas de morbimortalidad materna (3), sobretodo siendo la HPP la principal causa de mortalidad materna en nuestro país. Existen diferentes reportes que demuestran la subestimación de sangrado estimado visualmente versus el calculado (3), conllevando a un menor número de diagnósticos de HPP, con la consecuente falta de tratamiento y complicaciones. La mayoría de los estudios que miden la pérdida sanguínea intraparto fue realizado en partos vaginales, y los realizados en partos por cesáreas muestran del mismo modo que no existe correlación entre la estimación visual y el cálculo de la pérdida sanguínea intraparto (12).
Con los datos obtenidos sobre el número de partos, se pudo calcular que la prevalencia de cesáreas en el HNCH en el año 2 011 fue 49,2%. Cuando se compara este valor con el obtenido en un estudio realizado en América Latina(13) (33%; 24 a 43%), se observa un aumento de más de 10%; esto podría explicarse por ser un hospital de tercer nivel, así como centro de referencia de Lima Norte. La prevalencia de cesáreas primarias respecto al total de partos atendidos fue 15,2% y la prevalencia de cesáreas primarias respecto al total de cesáreas fue de 30,8%.
En este estudio se demostró que existe una correlación débil entre la PSev y la PSc (Rho de Spearman 0,302), estadísticamente significativa (p<0,001), contrastando lo encontrado en investigaciones similares, en las que dicha relación era nula (1, 5, 8, 12, 14).
Sin embargo, con respecto a otros estudios en los que se mostraba que la pérdida sanguínea estimada visualmente era notoriamente menor que la PSc, hallamos que la PSev era ligeramente superior a la PSc en 84,63 mL (9,69 a 166,30 mL); ello podría ser explicado a que en la mayoría de los reportes operatorios constaba 500 mL como cantidad de sangrado estimado, usando esta cantidad de sangrado como valor predeterminado.
En un estudio, cuando el sangrado intraparto era mínimo, se tendía a sobreestimar visualmente la cantidad de sangrado; y cuando este se encontraba en rangos de HPP, la cantidad se veía subestimada (15).
En el presente estudio se encontró resultados similares: para el sangrado intraparto menor a 500 mL la PSc era 351,95 mL (283,60 a 419,20 mL) mientras que la PSev era 500 mL (500 a 600 mL), con una p<0,001, con lo que se deduce que existió una sobreestimación visual del sangrado, como lo hallado en anteriores estudios. Asimismo, cuando el sangrado intraparto era mayor a 1 000 mL, es decir HPP, la PSc fue 1 207,80 mL (1 039,60 a 1 419,00 mL) mientras que la PSev fue 500 mL (500 a 600 mL), con una p<0,001; con lo que se concluye que existe una subestimación visual del sangrado intraparto cuando ocurre en grandes cantidades, conllevando al retraso diagnóstico y tratamiento de la HPP. Este hallazgo reafirma lo encontrado en estudios anteriores (12).
Debido al menor tiempo de preparación y la rapidez de la operación por el riesgo que conlleva una cesárea de emergencia para el binomio madre-feto, se espera encontrar mayores complicaciones, como infección de herida operatoria, endometritis puerperal y un mayor sangrado intraoperatorio, al ser comparada con una cesárea electiva. Se halló que la PSc para cesáreas electivas fue 345,50 mL (307,30 a 488,50 mL) y para cesáreas de emergencia 423,80 mL (321,50 a 561,90 mL), con una p=0,33, es decir una diferencia estadísticamente no significativa. Este resultado podría explicarse a que los tamaños muestrales tanto del grupo de cesáreas de emergencias como el de electivas no eran representativos de la población. Se tendría que realizar un estudio con diseño diferente y con mayor tamaño muestral para poder obtener una diferencia significativa.
Asimismo, se ha estudiado la relación de la cantidad de sangre perdida durante la cesárea con el nivel de formación del profesional que la realizó; a mayor grado académico del profesional encargado, se espera menor cantidad de sangrado durante el parto, siendo esto demostrado por varios estudios (1, 12, 14).
En este estudio, al analizar esta correlación se encontró que, con respecto a la PSev, los R2 y R3 fueron los que tuvieron tasas con mayor cantidad de sangrado; el PSc de las cesáreas realizadas por los asistentes fueron las que obtuvieron los puntajes más altos. Esta observación podría deberse a la diferencia en cantidad de operaciones realizadas por cada uno de los profesionales médicos y que los asistentes realizan las cirugías con mayores probabilidades de complicaciones. Sin embargo, podríamos proponer como hipótesis que la fórmula modificada por Leveno no es un método tan preciso para cesáreas, a diferencia de lo hallado en partos vaginales, con lo que se explicaría que el PSev sea mayor que el PSc.
Otra hipótesis podría corresponder a que el personal de salud que labora en el hospital donde se realizó el estudio no tenga una adecuada capacitación en cuanto a la estimación visual del sangrado intraparto de cesáreas específicamente, o que exista un factor de confusión al momento de estimar el sangrado visualmente, ya que este es acumulado en un contenedor de aspiración en la que además de sangre se acumula suero fisiológico que se utiliza durante la cesárea, líquido amniótico y secreciones del mismo paciente.
Otro factor podría ser los datos demográficos encontrados en este grupo de pacientes, ya que el peso y la talla están directamente relacionados con la fórmula para calcular la pérdida sanguínea. Por último, el método de estimación del hematocrito depende del personal de laboratorio del hospital, lo que plantearía una limitación de este estudio.
Existen diferentes métodos para cuantificar el sangrado intraparto, además de la estimación visual, como el método directo y el gravimétrico. Sin embargo, el estándar de oro consistiría en marcar eritrocitos con isótopos, antes y después del parto, lo cual resultaría poco práctico en el escenario clínico y demandaría elevados recursos económicos (1, 7, 12). En el presente estudio, para calcular la pérdida sanguínea se utilizó una fórmula derivada de estudios experimentales realizados 50 años atrás; este método es de fácil aplicación y de costo bajo, que sería de elección en lugares con recursos limitados (11-12).
Las limitantes de utilizar esta fórmula serían no contar con los adecuados controles de hematocrito pre y posparto, o de factores que alteren el estado de hemoconcentración de la paciente. Las limitantes que encontramos en nuestro estudio fueron: un gran porcentaje de los valores de hematocrito previos al parto no provenían del mismo laboratorio, a diferencia del hematocrito posparto; además, no consideramos el estado de hidratación que podría alterar el estado de hemoconcentración. Otra limitación del estudio fue la falta de registro del tiempo de toma de muestra del hematocrito posparto o si a la paciente se le administró fluidos endovenosos para mejorar su volemia, lo cual podría haber alterado el resultado del control de hematocrito.
Existe un vacío en los programas de educación médica en pregrado y posgrado con respecto a la estimación del sangrado intraoperatorio, por lo que sería recomendable abordar este tema mediante programas de entrenamiento permanente, además de mayor tiempo de supervisión por parte de los profesionales más experimentados para con los estudiantes de medicina de los últimos años y residentes de la especialidad, quienes en su mayoría son los encargados de estimar y documentar el volumen de sangrado intraparto. Con estas medidas, sumado al desarrollo de alternativas de costo bajo que permitan mejorar la confiabilidad del sangrado intraparto, se logrará reducir la morbimortalidad materna que conlleva la HPP en nuestro medio.
Referencias Bibliográficas
1. Schorn MN. Measurement of blood loss: review of the literature. J Midwifery Womens Health. 2010;55(1):20-7.
2. Khan KS, Wojdyla D, Say L, Gülmezoglu AM, Van Look PF. WHO analysis of causes of maternal death: a systematic review. Lancet. 2006;367(9516):1066-74.
3. Oyelese Y, Scorza WE, Mastrolia R, Smulian JC. Postpartum hemorrhage. Obstet Gynecol Clin North Am. 2007;34(3):421-41, x.
4. Prasertcharoensuk W, Swadpanich U, Lumbiganon P., Accuracy of the blood loss estimation in the third stage of labor. Int J Gynaecol Obstet. 2000;71(1):69-70.
5. Razvi K, Chua S, Arulkumaran S, Ratnam SS. A comparison between visual estimation and laboratory determination of blood loss during the third stage of labour. Aust N Z J Obstet Gynaecol. 1996;36(2):152-4.
6. Duthie SJ, Ven D, Yung GL, Guang DZ, Chan SY, Ma HK. Discrepancy between laboratory determination and visual estimation of blood loss during normal delivery. Eur J Obstet Gynecol Reprod Biol. 1991;38(2):119-24.
7. Patel A, Goudar SS, Geller SE, Kodkany BS, Edlavitch SA, Wagh K, Patted SS, Naik VA, Moss N, Derman RJ. Drape estimation vs. visual assessment for estimating postpartum hemorrhage. Int J Gynaecol Obstet. 2006;93(3):220-4.
8. Del Rosario Vizarreta L, Romero R, Salazar G, Lévano A, Saona P. Correlación entre la pérdida sanguínea estimada y la pérdida calculada, en partos vaginales en nulíparas. Rev Per Ginecol Obstet. 2010;56:155-60.
9. Bonanno C, Gaddipati S. Mechanisms of hemostasis at cesarean delivery. Clin Perinatol. 2008;35(3):531-47, xi.
10. Carroli G, Cuesta C, Abalos E, Gulmezoglu AM. Epidemiology of postpartum haemorrhage: a systematic review. Best Pract Res Clin Obstet Gynaecol. 2008;22(6):999- 1012.
11. Cunningham F, Bloom S, Hauth J, Rouse D, Spong C. Williams Obstetrics: 23rd Edition. Davis AFaK, editor. New York: McGraw-Hill. 2003:370-2.
12. Stafford I, Dildy GA, Clark SL, Belfort MA. Visually estimated and calculated blood loss in vaginal and cesarean delivery. Am J Obstet Gynecol. 2008;199(5):519 e1-7.
13. Villar J, Valladares E, Wojdyla D, Zavaleta N, Carroli G, et al; World Health Organization 2005 Global Survey on Maternal and Perinatal Health Research Group. Caesarean delivery rates and pregnancy outcomes: the 2005 WHO global survey on maternal and perinatal health in Latin America. Lancet. 2005;367(9525):1819-29.
14. Rubio-Romero J, Rodríguez-Malagón N. Concordancia entre la estimación visual y la medición del volumen recolectado en una bolsa del sangrado intraparto en mujeres con parto normal en Bogotá, Colombia, 2006. Rev Colomb Obstet Ginecol. 2008;59(2):92-102.
15. Edmonds JK, Hruschka D, Sibley LM. A comparison of excessive postpartum blood loss estimates among three subgroups of women attending births in Matlab, Bangladesh. J Midwifery Womens Health. 2010;55(4):378-82.
Correspondencia:
Dr. Jorge Luis Casquero León
Dirección: Calle Domínguez 228 San Borja
Correo electrónico: jorgecasquero@gmail.com
Artículo recibido el 29 de febrero de 2012.